Субамниотическая гематома при беременности что это такое
Гематома при беременности. Чего стоит опасаться?
Гематома на ранних сроках беременности. Чего опасаться, как избежать и многое другое в статье акушер-гинеколога, репродуктолога GMS ЭКО Кикиной Юлии.
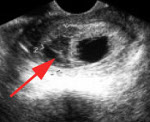
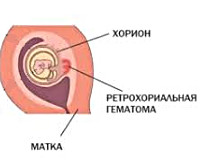
Ретрохориальная гематома — это скопление в крови в пространстве между стенкой матки и оболочкой плодного яйца (хорионом, который после 16 недель беременности становится плацентой).
Чаще всего это происходит вследствие угрозы прерывания беременности, когда, например в ответ на повышение тонуса матки, плодное яйцо частично отслаивается от ее стенки, начинается небольшое кровотечение, но кровь останавливается и остается в полости отслоившегося участка. Также гематома может возникнуть вследствие прорастания стенок сосудов матки ворсинами тканей хориона.
Причины
Существует множество причин, которых возникает данная проблема, поэтому предупредить ее появление практически невозможно. Среди самых частых причин ее формирования можно выделить следующие:
А также, формированию гематомы может способствовать шум и вибрация (профессиональный фактор) и даже экология.
Заподозрить ретрохориальную гематому можно при появлении мажущих кровянистых выделений из половых путей, но часто она является случайной находкой при УЗИ, не сопровождаясь никакими симптомами. Наличие или отсутствие симптомов во многом связано с расположением гематомы: если она расположена высоко, в области дна матки, она никак себя не проявляет, возможны только небольшие ноющие боли внизу живота. Если гематома расположена низко, у края плодного яйца, она часто опорожняется и «пугает» женщину кровянистыми выделениями из половых путей. Порой эти выделения могут быть достаточно обильными, особенно если при формировании гематомы произошло повреждение сосуда маточной стенки. И кровь при этом выделяется жидкая и алая.
Коричневые выделения из половых путей при наличии гематомы считаются как это не странно звучит, хорошим прогностическим признаком, поскольку таким образом гематома опорожняется и исчезает. Если же выделения из половых путей обильные и алые, это уже серьезная ситуация — это может говорить об увеличении участка отслойки, и соответственно, о повышении риска угрозы прерывания беременности.
Диагностика
Определить наличие ретрохориальной гематомы можно с помощью УЗИ, на котором врач определяет утолщение маточной стенки (повышение тонуса матки); изменение формы плодного яйца, вследствие давления на него утолщенного участка мышцы матки (плодное яйцо становится вытянутой формы) и, собственно, саму ретрохориальную гематому (ее размеры, место расположения и увеличение или уменьшение при повторном обследовании).
Лечение при ретрохориальной гематоме
Лечить ретрохориальную гематому рекомендуется, в основном, потому что только там можно обеспечить реально полный физический покой и отсутствие всяческой нагрузки. Никакие обещания «все время лежать» дома реализовать невозможно — всегда найдется куча неотложных домашних дел, которые захочется сделать — от уборки до стирки. Кроме того, в стационаре в любой момент могут оказать экстренную помощь — внутривенное введение гемостатиков, например. Если возможности лечь в стационар нет, то стоит рассмотреть вариант дневного посещения клиники или же остаться на дней у нас.
Медикаментозная терапия состоит в применении препаратов, улучшающих свертываемость крови, за счет которых останавливается кровотечение, и гематома перестает расти (транексам, дицинон, викасол). Для снятия гипертонуса матки, которого гематома может нарастать, применяются спазмолитики (, метацин, свечи с папаверином). С целью нормализации гормональной регуляции в организме применяется метаболическая витаминотерапия. Используются препараты прогестерона. При этом схема и путь введения подбирается врачом индивидуально, это могут быть как препараты для внутримышечного введения (масляный раствор прогестерона), так и свечи (утрожестан, ипрожин), таблетки (дюфастон) или гель (крайнон). Надо заметить, что при появлении кровянистых выделений из половых путей утрожестан продолжают вводить интравагинально. Эффективность его при этом не снижается!
Лечение как правило продолжается от 2 до 4 недель, по показаниям проводится повторно в критические сроки (12–14, 20–24, 28–32, 36–38 недель). Рассасывание гематомы обычно происходит от до недель.
Осложнения и прогноз
При своевременной диагностике и качественной терапии ретрохориальная гематома в большинстве случаев не представляет дальнейшей угрозы для течения беременности, которая завершается благополучно, через естественные родовые пути, особенно, если гематома возникла на ранних сроках беременности. Но к сожалению, частичная отслойка хориона также может стать причиной формирования ранней плацентарной недостаточности, преждевременного старения плаценты и гипотрофии плода. Риск повышается при кровотечении, возникшем в 7–12 недель беременности, в этой ситуации беременность может перестать развиваться в 5–10% случаев. Ретроплацентарная гематома, возникшая на более поздних сроках беременности, особенно расположенная ниже места прикрепления пуповины, сопровождается риском самопроизвольных выкидышей, преждевременной отслойки нормально расположенной плаценты, преждевременных родов, задержки роста и развития плода, развития недостаточности.
Еще одним важным прогностическим признаком являются размеры гематомы — прогноз считается неблагоприятным, если объем гематомы более 60 см³ или если площадь гематомы составляет 40% и более от размеров плодного яйца.
Выводы:
И самое главное, при наличии подобного осложнения не паниковать, а строго выполнять все рекомендации лечащего врача. Тогда у Вас будут все шансы благополучно и счастливо доносить и самостоятельно родить здорового малыша!
Ретрохориальная гематома
Ретрохориальная гематома – это патологическое состояние раннего срока гестации, характеризующееся скоплением крови между внешней оболочкой бластоцисты и эндометрием, отслойкой хориональной пластинки от децидуальной оболочки. Проявляется кровянистыми выделениями из влагалища, схваткообразной болью внизу живота, иногда протекает бессимптомно и обнаруживается случайно во время планового инструментального исследования. Диагностируется на основании анализа жалоб беременной, результатов клинического осмотра и ультрасонографии. Лечение консервативное – покой, лекарственные препараты.
МКБ-10
Общие сведения
Ретрохориальная гематома – скопление крови в ретрохориальном пространстве, сопровождающееся частичным отторжением плодного яйца. Если ранее гематому считали предиктором грядущей плацентарной недостаточности, в современном акушерстве нарастает тенденция относить её к первичному проявлению данной патологии. Кровоизлияние возникает в первом триместре беременности на пятой-одиннадцатой неделе. Частота встречаемости составляет 1,3-3%, с гематомой связано 18% случаев кровотечения на ранних сроках гестации. Субхориальные гематомы даже при адекватном лечении нередко приводят к спонтанному аборту, а при прогрессировании беременности значительно повышают вероятность развития акушерских и перинатальных осложнений.
Причины
Причины возникновения ретрохориальных гематом до настоящего времени точно не изучены. Кровоизлияние между оболочками является следствием поверхностной инвазии трофобласта. Такое состояние чаще всего обусловлено неадекватной готовностью к имплантации эндометрия и бластоцисты ввиду изменения количества и качества гормонов, продуцируемых яичниками, поражения рецепторного аппарата эндометрия и нарушения иммунной регуляции.
Считается, что ведущим этиологическим фактором является недостаточность лютеиновой фазы и связанный со сниженной продукцией прогестерона иммунный конфликт матери и эмбриона. Это объясняет наибольшую частоту встречаемости патологии при беременностях, развившихся после овариальной стимуляции (при экстракорпоральном оплодотворении, у женщин с гиперандрогенией), сопровождающихся недостаточностью жёлтого тела. К другим причинам формирования ретрохориальных гематом относятся:
На вероятность возникновения патологии влияют соматические заболевания (сахарный диабет, болезни щитовидной железы и печени), бытовые и производственные факторы (загрязнение атмосферы, воздействие низких или высоких температур, сильного шума, пониженное или несбалансированное питание, гиповитаминозы), возраст матери (менее восемнадцати, более тридцати лет), хорионбиопсия, травмы. Чаще повреждение сосудов провоцирует тупая травма живота, длительное воздействие вибрации.
Патогенез
Патогенез ретрохориальной гематомы до сих пор неизвестен. Если ранее считалось, что гематома является следствием отслойки яйца и ампутации сосудов, в настоящее время понятие причинно-следственной связи радикально изменилось. Предполагается, что патология связана с неполноценностью гестационной перестройки спиральных артерий матки, вследствие которой в межворсинчатом пространстве устанавливается ранний постоянный кровоток.
Во время первой волны (на пятой-седьмой неделе гестации) инвазии цитотрофобласт внедряется в спиральные артерии эндометрия, процесс сопровождается секрецией ферментов, разрушающих соединительнотканные и мышечные структуры стенок сосудов с их последующим замещением фибриноидной массой. В результате диаметр артерий значительно увеличивается, способность к сокращению утрачивается, в их устьях четырёхкратно снижается давление крови. Эти изменения необходимы для нормального плацентогенеза, поддержания полноценного жизнеобеспечения плода. Цитотрофобласт образует внутреннюю выстилку артерий, полностью перекрывая просвет 20-50% сосудов и не допуская контакта межворсинчатого пространства с материнской кровью на первом этапе формирования плаценты.
При неполной перестройке артерий мышечно-эластиновые волокна стенок замещаются фибрином лишь частично, давление в них повышено, цитотрофобластические «пробки», перекрывающие сосуды, неполноценны, в результате чего маточно-плацентарный кровоток начинается преждевременно. Ввиду слабой васкуляризации ворсины хориона в этот период не готовы к приёму артериальной крови, богатой кислородом и свободными радикалами, чем обусловлено их повреждение и образование гематомы, отслаивающей хориальную пластинку.
При поступлении небольшого объёма крови, слабом поражении ткани гематома со временем разрешается, продолжается развитие плаценты и эмбриона. Нарастание кровотечения из спиральных артерий приводит к росту образования, дальнейшей отслойке хориона, значительному повреждению синцитиотрофобласта вследствие оксидативного стресса, гибели эмбриона, самопроизвольному аборту.
Классификация
С учетом размеров, определенных в ходе ультразвукового исследования, гематомы классифицируют как маленькие (занимающие до 20% маточной площади плодного яйца), средние (20-50%), крупные (свыше 50%). По расположению выделяют корпоральные (находящиеся в области стенок, дна матки) и супрацервикальные (над внутренним зевом матки) образования. Мелкие, а также супрацервикальные гематомы имеют более благоприятный исход – маленький объём не влечёт масштабной отслойки, а расположение вблизи с цервикальным каналом способствует быстрому опорожнению и регрессу. Ранние кровоизлияния формируются на 5-7 неделе гестации, поздние – на восьмой-одиннадцатой. Гематомы также различают по стадиям развития:
Симптомы ретрохориальной гематомы
Патология в 16-30% случаев протекает бессимптомно. У остальных больных наблюдаются мажущие кровянистые выделения из половых путей, отделение кровяных сгустков или кровотечение. Скудные коричнево-бежевые выделения свидетельствуют об организации гематомы. Частым симптомом считаются схваткообразные боли внизу живота. Болевым синдромом обычно сопровождается корпоральные гематомы, кровянистыми выделениями – супрацервикальные. Общее самочувствие остаётся без изменений. Выделение алой свежей крови из влагалища, усиление боли и ухудшение самочувствия нередко являются признаками начинающегося аборта – состояния, требующего срочной госпитализации.
Осложнения
Наиболее неблагоприятными исходами патологии являются спонтанный аборт (в 9-18% случаев) и замершая беременность (1-2%). Гематома, особенно крупная, сопровождающаяся кровянистыми выделениями, нередко становится предвестником будущих осложнений. Ретрохориальная гематома повышает риск преждевременных родов в 3,5 раза на 22-27 неделе гестации и в два раза после 28 недели. Вероятность отслойки плаценты увеличивается в 2-2,5 раза, преэклампсии – в 4. Также существуют риски для плода – у младенцев матерей, перенёсших гематому в начале беременности, в 2,6 раза чаще наблюдается задержка внутриутробного развития, дистресс-синдром.
Диагностика
Диагностические мероприятия проводятся акушером-гинекологом. Внутриматочная гематома дифференцируется с угрозой выкидыша, вызванной другими причинами, внематочной беременностью, пузырным заносом, опухолями шейки и тела матки. Важным этапом является выяснение причины развития патологии. Диагноз устанавливается на основании данных следующих исследований:
Определение причины кровоизлияния затруднено. С этой целью осуществляют бактериальное исследование влагалищного мазка, диагностические гормональные тесты (уровень эстрогенов и прогестинов, хорионического гонадотропина, плацентарного лактогена, трофобластного гормона) ПЦР-анализ на вирусные инфекции, коагулограмму, анализ на антитела к хорионическому гонадотропину и фосфолипидам, типирование генов HLA II класса. Назначают консультации иммунолога, гематолога и медицинского генетика. Тем не менее, уточнить этиологию удаётся далеко не всегда.
Лечение ретрохориальной гематомы
Лечение консервативное, проводится амбулаторно или в условиях стационара (при кровотечении) акушером-гинекологом. Если эмбрион жизнеспособен, терапия направлена на сохранение и пролонгирование гестации, в случае его гибели производится искусственное прерывание беременности. Отслойка хориона расценивается как угрожающий аборт. Для предотвращения дальнейшего отделения и изгнания плодного яйца назначается покой (в том числе половой), этиотропное лечение:
Симптоматическое лечение включает энзимотерапию для ускорения резорбции гематомы. Для снижения тонуса матки назначаются седативные препараты, спазмолитики и физиотерапия (электрорелаксация матки, электрофорез магния, иглорефлексотерапия). Особое внимание уделяется борьбе с запорами. Патогенетическое лечение зависит от причин, вызвавших патологию (например, при верифицированной иммунной тромбофилии вводят антиагреганты и глюкокортикоиды).
Прогноз и профилактика
Прогноз сохранения и успешного завершения беременности при ретрохориальной гематоме во многом зависит от возможности выявления и устранения причин патологии, своевременного начала лечения. Важнейшим аспектом первичной профилактики является прегравидарная подготовка – комплексное обследование супругов и коррекция выявленных нарушений за несколько месяцев до планируемой беременности. К другим мероприятиям относится избегание искусственных абортов, бытовых и профессиональных вредностей, полноценное сбалансированное питание и потребление витаминов, рациональный режим труда и отдыха. Вторичная профилактика заключается в постоянном акушерском мониторинге.
Субамниотическая гематома при беременности что это такое
1. Сокращения:
• Ретрохориальная гематома (РХГ)
2. Синонимы:
• Субхориальная гематома
3. Определения:
• Гематома в субхориальном пространстве, прилегающая к плодному яйцу
• Кровотечение из ветвистого хориона в более поздние сроки в I триместре
б) Лучевая диагностика:
1. Общие сведения:
• Самый четкий диагностический критерий:
о Серповидное скопление жидкости между плодным яйцом и стенкой матки
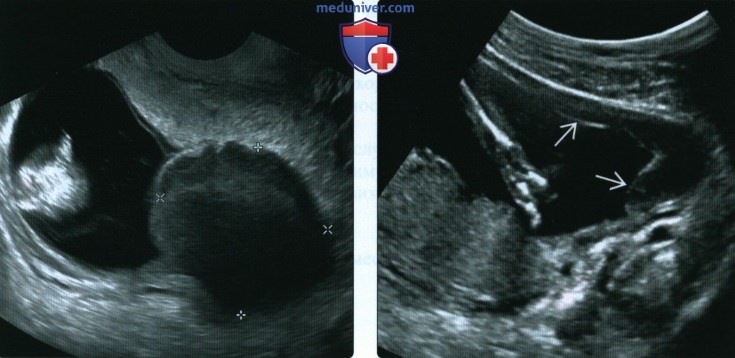
(Справа) При контрольном исследовании через несколько недель субхориальная гематома повторяет контур матки. Она уменьшилась, приобрела форму линзы, стала практически анэхогенной. 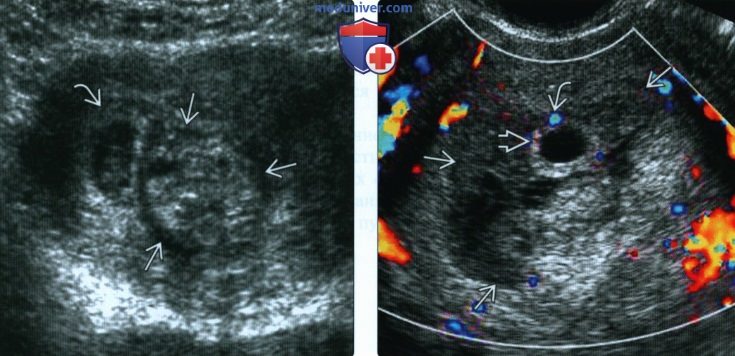
(Справа) При ЦДК видна обширная бессосудистая гематома окружающая плодное яйцо. В месте прикрепления видны мелкие сосуды хориона. Удивительно, но эта беременность также закончилась рождением здорового ребенка. 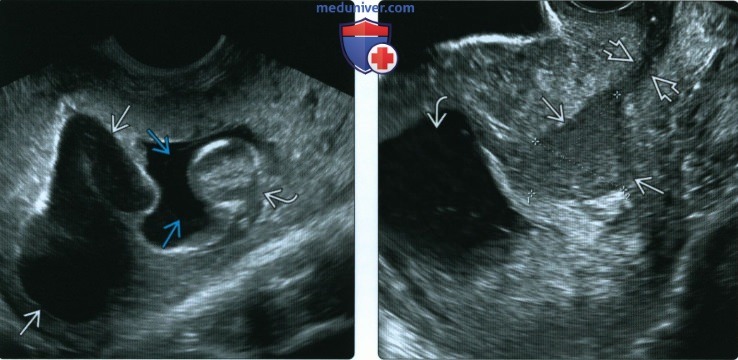
(Справа) При ТВУЗИ в сагиттальной плоскости видна РХГ, уходящая в слегка расширенный цервикальный канал. Плодное яйцо деформировано и не содержит ни эмбриона, ни желточного мешка. Через несколько часов у пациентки произошел самопроизвольный выкидыш.
2. УЗИ при ретрохориальной гематоме (РХГ):
• Проявления РХГ зависят от давности кровотечения:
о Недавно возникшая гематома гиперэхогенна:
— Имеет такую же эхогенность, как плодное яйцо или ветвистый хорион
о Со временем гематома становится гипоэхогенной/ан-эхогенной:
Скопление жидкости со сложной структурой
Фибрин образует нити, похожие на перегородки
о Большинство РХГ рассасываются, а беременность заканчивается рождением здорового ребенка
• Форма различна:
о Округлая, напоминает объемное образование
о Криволинейная/имеющая форму линзы, повторяющая контур матки
• Признаки, связанные с неблагоприятным прогнозом:
о Обширная гематома:
— >50% окружности плодного яйца, объем >30 см 3
— Деформированное плодное яйцо, нарушение его внутренней анатомии
о Брадикардия: ЧСС эмбриона 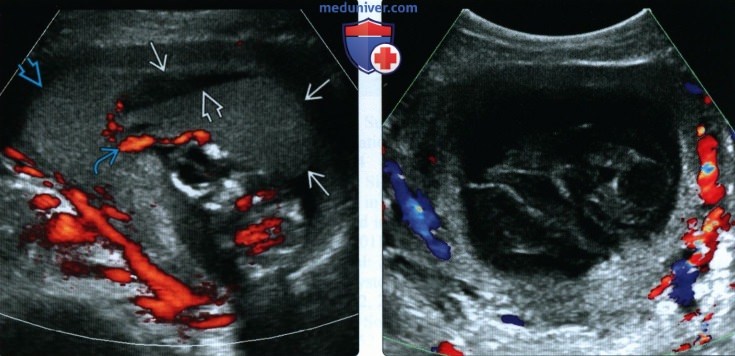
(Справа) При ЦДК у другой пациентки с обширной РХГ установлено отсутствие кровотока в гематоме. ЦДК и энергетическая допплерография помогают отличить гематому от плаценты и миометрия. 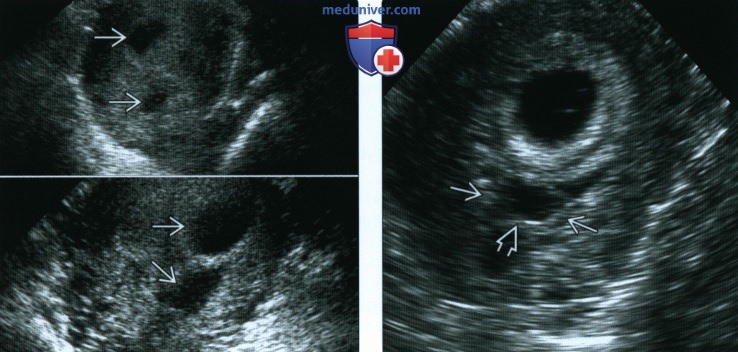
(Справа) РХГ напоминает деформированное плодное яйцо дихориальной двойни с желточным мешком. При контрольном исследовании РХГ стала практически анэхогенной и приобрела форму линзы. РХГ может напоминать беременность двойней и наоборот. 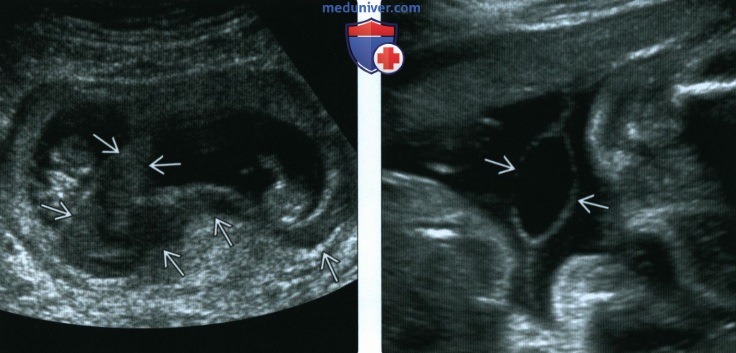
(Справа) Позднее у этой же пациентки между оболочками, разделяющими дихориальную диамниотическую двойню, наблюдалось скопление анэхогенной жидкости В Возможно, жидкость представляла собой анэхогенные компоненты крови из застарелой РХГ, которая образовалась на более ранних сроках беременности.
г) Патологоанатомические особенности:
1. Общие сведения:
• Этиология:
о Кровотечение из участка имплантации ткани трофобласта
2. Стадирование, градация и классификация ретрохориальной гематомы (РХГ):
• Сравнение размеров РХГ и плодного яйца:
о Маленькая РХГ охватывает 50% окружности плодного яйца
• Оценка объема РХГ (длина х ширина х глубина/2):
о Объем >30 см 3 связан с 50% частотой выкидыша
о Объем >60 см 3 связан с 93% частотой выкидыша
д) Клинические особенности:
1. Клиническая картина:
• Наиболее частые субъективные и объективные симптомы:
о Бессимптомное течение (РХГ как случайная находка)
о Угрожающий выкидыш/самопроизвольный выкидыш
о Оперативное вмешательство в анамнезе (процедура биопсии ворсин хориона)
2. Демографические особенности:
• Эпидемиология:
о РХГ встречается у 2% беременных в I триместре
о РХГ выявляется у 20% пациенток с кровотечением из половых путей
о Частота РХГ при беременностях после экстракорпорального оплодотворения (ЭКО) в 2 раза выше
4. Лечение ретрохориальной гематомы:
• Наблюдение и поддержка матери
• Контроль через короткие промежутки времени в случае ранней и обширной РХГ:
о Поиск признаков жизнеспособной беременности
о Эхогенность и размеры гематомы должны ↓
• Контрольные измерения роста плода в случае обширной РХГ:
о ↑ риск плацентарной недостаточности
ж) Список использованной литературы:
1. Asato К et al: Subchorionic hematoma occurs more frequently in in vitro fertilization pregnancy. Eur J Obstet Gynecol Reprod Biol. 181:41-4, 2014
2. Ozkaya E et al: Significance of subchorionic haemorrhage and pregnancy outcome in threatened miscarriage to predict miscarriage, preterm labour and intrauterine growth restriction. J Obstet Gynaecol. 31(3):210-2, 2011
3. Tuuli MG et al: Perinatal outcomes in women with subchorionic hematoma: a systematic review and meta-analysis. Obstet Gynecol. 117(5): 1205-12, 2011
4. Dighe M et al: Sonography in first trimester bleeding. J Clin Ultrasound. 36(6):352-66, 2008
Редактор: Искандер Милевски. Дата обновления публикации: 13.9.2021
Субамниотическая гематома при беременности что это такое
Многообразие функций плаценты связано с ее структурой на этапах имплантации, плацентации (12 нед), фетализации (II триместр беременности) [1]. В формировании хориона различают 3 периода: предворсинчатый (7—12-й день развития эмбриона); период образования ворсин (13—50-й день внутриутробного периода); период образования котиледонов (50—90-й день эмбриогенеза). Плацентация начинается с 3-й недели развития эмбриона, характеризуется развитием сосудов в ворсинах, проникновением трофобласта в спонгиозный слой эндометрия, вскрытием спиральных артерий, формированием межворсинчатого пространства. С 8-й недели образуются структурные единицы плаценты — котиледоны. Процессы плацентации охватывают 6—18 нед гестации. При физиологическом течении беременности спиральные артерии подвергаются значительным морфологическим изменениям: их эндотелий, внутренняя эластическая мембрана и гладкомышечные клетки замещаются клетками трофобласта.
Плацента формируется из базальной части децидуальной оболочки и разросшихся ворсин ветвистого хориона. Большинство ворсин «плавают» в крови матери, циркулирующей в межворсинчатом пространстве. Поверхность ворсин покрыта синцитиотрофобластом, поверхность которого имеет микроворсинки для резорбции. Цитотрофобласт образует сплошной слой в первой половине беременности, во второй половине беременности ворсины утрачивают цитотрофобласт.
Материнская часть плаценты представляет собой утолщенную часть децидуальной оболочки. В ней образуются углубления, в которых циркулирует материнская кровь и в которые погружаются ворсины. Между углублениями образуются выступы (перегородки), в которых проходят спиральные маточные артерии и к которым прикрепляются якорные ворсины. Клиническая картина многих осложнений беременности, развивающихся во II—III триместрах беременности, часто служит проявлением патологического процесса, сформировавшегося еще в период плацентации.
В современной литературе относительно возможностей оценки структуры и функции плаценты существуют совершенно полярные точки зрения — от традиционной приверженности к оценке ее структуры до полного отрицания данной оценки. В разные годы проводились попытки при помощи структуры плаценты уточнить степень зрелости внутриутробного плода, выявить течение внутриутробной инфекции. Большинство из предложенных критериев имеет ограниченное значение в диагностике антенатальной патологии и может быть интерпретировано только в совокупности данных, полученных при УЗИ. Во многих ситуациях выявляемые при эхографии нарушения структуры плаценты бесспорны и играют важную роль в оценке и прогнозировании течения гестации.
Аномалии локализации. Низкое расположение плаценты: край плаценты определяется менее чем на 6 см от уровня внутреннего зева во II и III триместрах беременности. Предлежание плаценты определяют в случае, если ткань плаценты перекрывает внутренний зев шейки матки. Виды предлежания: полное, частичное, краевое [2, 3].
Особенности структуры. Старение плаценты — инволютивно-дистрофические процессы, которые происходят с увеличением срока беременности, имеют эхографические признаки. По классификации P. Grannum, при неосложненном течении беременности плацента последовательно проходит степени созревания от 0 до III. Степень обнаруживается в сроке до 30 нед; I степень в 27—36 нед; II степень в 34—39 нед; III степень после 36 нед. Ультразвуковые признаки преждевременного созревания плаценты: обнаружение II степени до 32 нед; III — до 36 нед (цит. по [4]). Если нет задержки роста и нарушений гемодинамики плода, кальциноз плаценты следует рассматривать как фактор риска снижения функциональной активности плаценты.
Приращение (врастание) плаценты. По данным литературы [5—10], placenta creta является редкой формой плацентарных аномалий — около 15% случаев среди всех наблюдений приросшей плаценты. Заболеваемость возросла в 10 раз за последние 50 лет, что отражает быстро растущее число кесаревых сечений. Врастание плаценты является результатом частичного или полного отсутствия губчатого слоя децидуальной оболочки вследствие атрофических процессов в эндометрии. Различают три варианта инвазии плаценты: pl. accreta, pl. increta, pl. percreta. Эта классификация условная, поэтому в настоящее время рекомендуют употреблять термин creta [11].
Ультразвуковые признаки аномального прикрепления плаценты: расположение плаценты в зоне рубца на матке; истончение или отсутствие миометрия на отдельных участках в зоне расположения плаценты; лакуны в структуре, диффузное утолщение плаценты; диффузный или локальный интраплацентарно-лакунарный кровоток с высокоскоростным турбулентным потоком венозного типа; типичный хориальный кровоток в атипичном месте; патологическое сосудистое соединение плаценты с мочевым пузырем с низкорезистентным артериальным плацентарным кровотоком; расширение периферических субплацентарных васкулярных каналов с венозным пульсационным потоком над шейкой матки [5—10].
Ретрохориальные гематомы, отслойки плаценты. Отслойка плаценты возникает вследствие нарушения ее прикрепления к стенке матки, что приводит к кровотечению из сосудов децидуальной оболочки.
Частота преждевременной отслойки нормально расположенной плаценты (ПОНРП) колеблется от 20,0 до 45,1% [12—14].
Среди причин ПОНРП называют гипертоническую дисфункцию миометрия [15], гипертоническую болезнь, травмы живота, курение, отслойки и субхориальные гематомы в анамнезе [16—18]; восходящий амниохорионит, многократные аборты, привычное невынашивание, преэклампсию, аутоиммунные заболевания [13, 19], а также аденомиоз плацентарного ложа и хронический эндометрит [15].
Современная гипотеза ПОНРП [16, 17] предполагает участие в отслойке в условиях дефицита протеина C и протромбина гемореологических и генетических факторов в сочетании с доминированием генетических дефектов гемостаза — мутации фактора V Лейдена. Утверждают, что первичные гемореологические нарушения в плаценте обусловлены структурными изменениями микроворсинок или щеточной каемки синцитиотрофобласта (СЦТБ), с нарушением их целостности, высоты и регулярности распределения на поверхности клеток в условиях нарушенного гемостаза [20]. Деструкция микроворсин сочетается с недостаточностью первой, второй волны инвазии цитотрофобласта и децидуализации, а также склерозом базального эндометрия, возникающего в исходе эндометрита [20, 21]. Развившийся дисбаланс между гиперкоагуляционными возможностями материнской крови и противосвертывающей системой микроворсинок сопровождается нарушениями маточного и плацентарного кровообращения. Изменения гемостаза — причина и следствие ПОНРП. В развитии ПОНРП большое значение придают антифосфолипидному синдрому (АФС), генетическим дефектам гемостаза (мутация фактора V Лейдена, дефицит ангиотензина-II, дефицит протеина C и пр.), предрасполагающим к тромбозам. Тромбофилия, развивающаяся вследствие этих нарушений, препятствует полноценной инвазии трофобласта, способствуя дефектам плацентации, ПОНРП [20].
Выявлено 4 взаимосвязанных механизма развития ПОНРП. Первые 2 предусматривают расстройства гемодинамики в маточно-плацентарной области в период нидации, имплантации и плацентации, сочетающиеся с нарушением инвазии цитотрофобласта и, следовательно, незавершенным ремоделированием спиральных артерий. Последующие механизмы ПОНРП включают нарушение целостности СЦТБ ворсин с локальным снижением активности антикоагуляционных механизмов, а также приобретенные и врожденные тромбофилии. Указанные механизмы приводят к морфологическим нарушениям в последе и нарушениям кровообращения в межворсинчатом пространстве [22].
В ранние сроки беременности при отслойке амниотических оболочек прогноз более благоприятный, чем при отслойке ворсистого хориона. Если площадь отслойки плодного яйца занимает менее ¼ площади — прогноз благоприятный; при гематомах, отслаивающих 1/3 площади хориона и более, может наступить внутриутробная гибель эмбриона [23].
Типы отслойки плаценты. По отношению к амниотическим оболочкам:
— ретроплацентарный — между плацентой и миометрием;
— субхориальный — между плацентой и амниотической оболочкой (не имеет клинической симптоматики).
По месту формирования гематомы:
— центральная отслойка плаценты;
— краевая отслойка, чаще встречается при низком расположении, предлежании плаценты;
— субамниотические гематомы, которые формируются вследствие разрыва хориальных сосудов около корня пуповины.
Утолщение плаценты чаще всего происходит при иммунных конфликтах, инфекционных процессах, сахарном диабете, тромбофилических состояниях.
Расширение межворсинчатого пространства — один из самых частых ультразвуковых симптомов при структурных изменениях плаценты. При УЗИ выявляются множественные гипоэхогенные включения в плаценте различной локализации, неправильной формы, с ламинарным током крови в них. Расширение межворсинчатого пространства может быть проявлением патологии свертывающей системы крови, плацентарной недостаточности [22].
Добавочная доля плаценты (placenta bilobata). Диагностируется на основании выявления участков плацентарной ткани, между которыми имеется свободная зона. В послеродовом периоде может осложниться отрывом добавочной дольки, ее задержкой в полости матки и послеродовым кровотечением [23].
Кольцевидная плацента (placenta membranacea). Развивается вследствие нарушения дифференциации на ворсинчатый и гладкий хорион. Характеризуется большой площадью прикрепления, в том числе в области внутреннего зева, притом ее толщина даже в конце беременности не превышает 10 мм. Может сочетаться с патологическим прикреплением, задержкой роста плода (ЗРП), преждевременными родами, антенатальной гибелью плода [24].
Плацента, окруженная валиком (placenta circumvallata). Относится к экстрахориальному типу плацентации, при котором плодовый край плаценты поднят, завернут, а амниальные оболочки отходят не от края плаценты, а от ее внутренней (материнской) поверхности. При эхографии чаще всего визуализируется перетяжка между полюсами плаценты, так называемая плацентарная полка, состоящая из амниальных оболочек. Данный ультразвуковой признак визуализируется во II триместре и не визуализируется в III триместре беременности. Оптимальный срок для выявления — 13—14 нед, первое скрининговое УЗИ. При данной патологии несколько чаще встречаются ЗРП, гипоксия плода, дородовое излитие околоплодных вод, преждевременные роды, кровотечение в родах [25].
Субамниотические кисты плаценты. Анэхогенные однокамерные образования над плодовой поверхностью плаценты. Размеры от 5 до 7—8 см, чаще всего являются следствием субамниотических гематом, возникающих в конце I или начале II триместра.
Хорионангиома плаценты. Доброкачественная опухоль плаценты, размеры которой могут варьировать от нескольких миллиметров до 7—8 см, как правило, одиночная, но может быть представлена несколькими мелкими узлами. Обычно она располагается на плодовой поверхности плаценты.
При УЗИ представляет собой образование с четкими контурами, неоднородной эхоструктурой с кистозным и солидным компонентом. Иногда хорионангиомы бывают гомогенными с множественными перегородками или пониженной эхогенности с неоднородной структурой. В ряде случаев хорионангиома имеет эхографическое сходство с миоматозными узлами, гематомами в стадии организации, липомой плаценты. При цветовом допплеровском картировании (ЦДК) внутри опухоли визуализируются сосуды разного калибра. Осложнения хорионангиомы зависят от ее размеров [26].
Пузырный занос — это перерождение ворсин хориона в пузырьки с жидкостью, разрастание эпителия ворсин, особенно синцития.
Полный пузырный занос (ППЗ) — генетически обусловленное тотальное поражение трофобласта, хромосомный набор чаще диплоидный, 46ХХ, обе хромосомы — отцовские. В 3—13% встречается комбинация 46ХУ, где все хромосомы — отцовские. ППЗ характеризуется отсутствием признаков зародышевого и эмбрионального развития. Злокачественная трансформация возникает в 20% наблюдений, при 46ХУ чаще развивается метастатическая опухоль.
Неполный пузырный занос — частичное перерождение плаценты, при котором эмбрион продолжает развиваться, всегда триплоидный, с 1 материнской хромосомой (чаще — 69ХХУ, 69ХХХ, реже — 69ХУУ), имеются фрагменты нормальной плаценты и плода [27]. Эхографические критерии полного пузырного заноса: увеличение размеров матки, несоответствие сроку беременности, эмбриона и его частей в полости матки нет, содержимое полости — бесформенные гиперэхогенные структуры с множеством кистозных образований, граница опухоли и миометрия отчетливая, ровная, возможна визуализация расширенных сосудов миометрия.
Мезенхимальная дисплазия плаценты (МДП) — редкое нарушение, связанное с необычной аномалией стволовых ворсинок плаценты, характеризуется плацентомегалией, кистозной дилатацией и образованием везикул, сосудистыми аномалиями [28].
Ультразвуковая картина МДП достаточно характерна и заключается в диффузном утолщении плаценты, множественных кистозных полостях, занимающих часть плаценты или всю ее площадь. Кистозные полости при МДП имеют существенные отличия от частичного пузырного заноса: размеры кист позволяют дифференцировать их в виде отдельных округлых анэхогенных структур с ровными четкими контурами, гладкой внутренней поверхностью. Архитектоника сосудистой сети не нарушена, топография плацентарных сосудов соответствует строению нормальной сосудистой сети плаценты. Извитые, расширенные сосуды стволовых ворсин могут четко определяться при ЦДК.
Вирусные инфекции. Изучение плаценты при вирусной инфекции проводится уже несколько десятилетий. Впервые еще в 1965 г. [29] отмечен ряд изменений морфологической картины плаценты при ее инфицировании вирусами простого герпеса: неровные контуры ядра с неравномерно распределенным хроматином; крупные, гиперхромные, бесструктурные ядра, цитоплазма амниоцитов оксифильная либо слегка базофильная, ацидофильный некроз значительных участков амниона, отечность стромы [30, 31]. В хориальной пластинке и ворсинчатой строме обнаруживаются группы клеток с гиперхромными ядрами, скопления лимфоидных клеток [31]. Поражение сосудов ворсинчатого хориона разного калибра проявляется отеком, утолщением стенок, очаговыми или диффузными инфильтратами стенок, сужением или даже облитерацией сосудов. В межворсинчатом пространстве — небольшие скопления лимфоидных клеток и плазмоцитов, отложения фибрина и реже кровоизлияния. В части ворсин обнаруживались мелкие пылевидные или более крупные глыбки кальция. Характерно также наличие кальциноза, фиброза, образования кист. В оболочках плаценты изменения были такого же рода. Они характеризовались прогрессирующим поражением плаценты с наличием в инфильтратах плазмоцитов, периваскулярным или диффузным фиброзом стромы ворсин. В сосудах отмечался тромбоз с облитерацией просветов и кальцинозом. Число капилляров в ворсинах резко снижено. При герпесе в ткани плаценты возникают характерные структурные изменения всех слоев с поражением как эпителиальных структур, так и сосудистого русла [31, 32].
При УЗИ плаценты при инфекционных заболеваниях картина неспецифична: в структуре плаценты определяются мелкие расширения межворсинчатых пространств, утолщение плаценты, преждевременное старение и кальциноз [32].
Вирусный гепатит. Среди всех известных нозологических форм наиболее актуальными являются гепатиты В и С [33]. В литературе описаны следующие морфологические изменения в плаценте: гипоплазия плаценты — в 24% наблюдений, нарушение созревания ворсин — в 32%, диссоциированное созревание, инфаркты, псевдоинфаркты — в 30%, аномалии развития сосудов пуповины — в 8%, плацентит — в 17%, хориоамнионит — в 52% [28]. Ультразвуковые признаки также неспецифичны и характерны для плацентарной недостаточности: увеличение или уменьшение толщины плаценты (диффузное или локальное утолщение плаценты, «тощая» плацента); изменение индекса амниотической жидкости (многоводие или маловодие); преждевременное старение и кальциноз плаценты [34].
Такие же изменения характерны и для других инфекционных заболеваний, таких как цитомегаловирусная инфекция [32].
Сахарный диабет. Для последов родильниц с сахарным диабетом (СД) характерной морфологической картиной является незрелость ворсинчатого дерева с отложением фибpинoидa мeжду вopcинками. При этом частота диссоциированного и преждевременного созревания ворсин (6,5% против 6,4%) одинакова при наличии или в отсутствие диабетической фетопатии. Состояние сосудистого дерева плацент у беременных с СД характеризуется наличием облитерационной ангиопатии, которая чаще встречается при СД 1-го типа (52,4%), реже при гестационном СД (38,1%) и СД 2-го типа (9,5%). При эхографии отмечаются утолщение плаценты и расширение межворсинчатых пространств без специфических структурных изменений [35—37].
Тромбофилии. Беременность всегда сопровождается состоянием гиперкоагуляции, что связано с повышением уровня фибриногена, протромбина, развивается так называемая гравидарная тромбинемия, значительно — на 50—80% — возрастает уровень FVIII, FIX, FX факторов свертывания крови. Одновременно снижается активность системы фибринолиза и физиологических антикоагулянтов: повышается активность ингибитора активатора плазминогена с одновременным повышением уровня активаторов плазминогена — t-PA, u-PA, FXII [38—41]. На фоне тромбофилии происходят также изменения в плаценте: нестойкость баланса гемостаза в системе мать—плацента возникает в течение осложненной беременности, когда под влиянием ряда факторов появляются многочисленные повреждения эпителиального покрова ворсин плаценты, приводящие к нарушению щеточной каймы, оголению базального слоя и даже стромы ворсин и высвобождению дополнительных плацентарных коагулирующих агентов. Последнее сопровождается активацией внешней системы свертывания, а в дальнейшем запускает внутренний путь коагуляции материнской крови в межворсинчатом пространстве.
Морфологические исследования последа при тромбофилии у матери выявили многочисленные структурные изменения, связанные с гиперкоагуляцией: в интервиллезном пространстве — очаги отложения фибриноида с замуровыванием ворсин; псевдоинфаркты, тромбы, кровоизлияния в децидуальной базальной пластине; увеличение объемной плотности межворсинчатого фибриноида в 5—10 раз; уменьшение объемной плотности терминальных ворсин в 2—3 раза; уменьшение объемной плотности базальной пластины в 1,4—1,2 раза, что может способствовать развитию преждевременной отслойки плаценты.
При наследственной тромбофилии в плаценте была выявлена незрелость ворсин (варианты промежуточных дифференцированных ворсин и диссоциированного созревания котиледонов) [42—44].
В настоящее время ультразвуковая картина плаценты при тромбофилии не описана, хотя логично предполагать, что эти патологические процессы будут отражаться в структурных особенностях плаценты при эхографии. Клиническую целесообразность данных исследований подтверждают слова А.Н. Дробинской и соавт. [44]: «Возможность клинико-морфологической диагностики наследственной тромбофилии позволяет определить причину осложнений и прогноз беременности, а при своевременной коррекции гемореологических нарушений у беременных с тромбофилией они имеют шанс выносить беременность. Знание морфологических основ плацентарной недостаточности при наследственной тромбофилии необходимо для совершенствования методов своевременной коррекции гемореологических нарушений».
Заключение
Таким образом, структурные изменения в плаценте при УЗИ во многих ситуациях играют важную роль в оценке и прогнозировании течения беременности, например при аномалиях локализации и прикрепления, гематомах, отслойках и кистах плаценты, трофобластических заболеваниях. Однако большинство эхографических критериев встречаются при самых различных патологических состояниях и могут быть интерпретированы только при анализе совокупности данных, полученных при УЗИ. Кроме того, представляет научный интерес и имеет большое практическое значение изучение особенностей изменений в плаценте при наследственной тромбофилии, которые могут быть выявлены при ультразвуковом (допплерометрическом) исследовании.