Стрессовый перелом ноги что это такое
Стрессовые переломы большеберцовой и малоберцовой костей
Стрессовые переломы возникают на фоне повторяющихся нагрузок, которые приводят к нарушению нормального баланса между новообразованием костной ткани и ее резорбцией в пользу последней.
Такие травмы чаще всего встречаются у бегунов. Другими видами спорта, в которых нередки стрессовые переломы берцовых костей, являются баскетбол, футбол, коньки, аэробика и балет.
Для танцоров и баскетболистов наиболее характерны стрессовые переломы передней кортикальной пластинки средней трети большеберцовой кости.
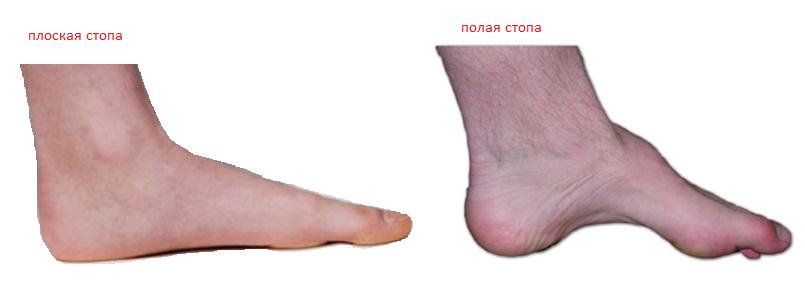
Предрасполагающими к стрессовым переломам факторами могут быть разница длины конечностей, высокий продольный свод (полая стопа). Спортсмены со сниженной минеральной плотностью кости (например, женщины с аменореей) могут быть в большей степени подвержены стрессовым переломам.
Кроме того, фактором риска стрессового перелома является недостаточность витамина D.
Пациенты со стрессовыми переломами обычно рассказывают о недавних изменениях в режиме тренировок, например, об изменении дистанции бега, использовании другой обуви, изменении характера грунта, скорости бега и т. п.
Симптомы обычно развиваются постепенно в течение нескольких недель, и первое время спортсмен продолжает тренировки, превозмогая собственные болевые ощущения.
При осмотре определяется четко ограниченная зона локальной болезненности над соответствующим участком большеберцовой или малоберцовой костей. Также могут определяться отек, покраснение и локальное повышение температуры. Подпрыгивание на одной ноге обычно приводит к усилению болевых ощущений, то же самое вызывает поколачивание по кости.
В большинстве случаев на рентгенограммах в момент развития симптоматики изменений не обнаруживается, однако через 2-3 недели начинает определяться некоторое просветление кортикального слоя кости.
Иногда обнаруживается поперечный рентгенопрозрачный дефект кортикальной пластинки, что свидетельствует о более неблагоприятном характере стрессового перелома.
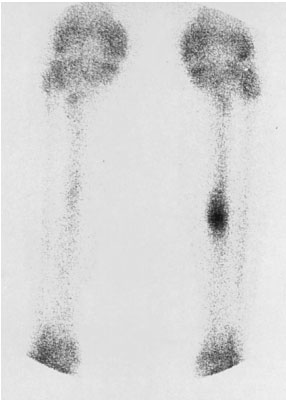
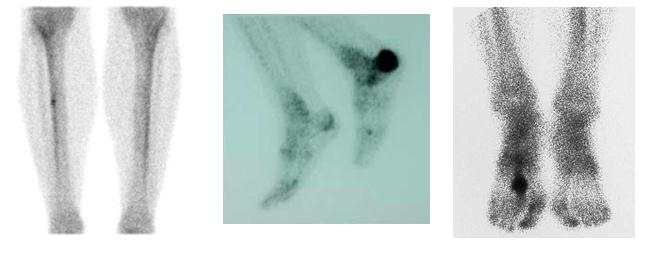
Отсутствие рентгенологических изменений, даже по прошествии нескольких месяцев с момента развития симптоматики, не исключает наличие стрессового перелома. В подобных ситуациях более чувствительным методом обследования является сцинтиграфия. При наличии стрессового перелома будет отмечаться локальное усиление захвата изотопа.
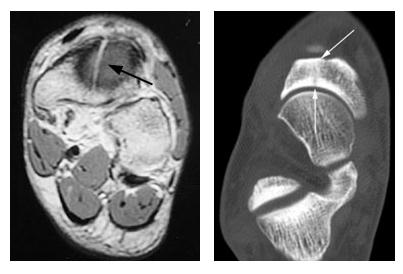
Другие дополнительные методы исследования включают компьютерную томографию (КТ) высокого разрешения и МРТ.
Сцинтиграмма при стрессовом переломе большеберцовой кости: виден локальный очаг усиления захвата изотопа.
Лечение в основном симптоматическое, оно должно в первую очередь включать покой и отказ от физических нагрузок.
Иммобилизация при стрессовых переломах большеберцовой или малоберцовой костей необходима редко.
Ограничение нагрузки в течение первых дней или недель позволяет в значительной мере купировать острую симптоматику. По мере уменьшения боли разрешается постепенное увеличение нагрузки вплоть до нормальной ходьбы без вспомогательных средств опоры. Обычные тренировки заменяются на плавание, бег в бассейне, лыжи или велосипед.
По мере снижения боли спортсмены постепенно возвращаются к обычным для себя тренировкам с тем лишь условием, что их интенсивность не должна приводить к рецидиву или усугублению имеющейся симптоматики.
Возвращение к соревнованиям допускается при полном восстановлении объема движений в суставах и силы мышц и лишь при минимальной локальной болезненности в зоне перелома.
Продолжительность отказа от тренировок при стрессовых переломах варьирует в достаточно значительных пределах и зависит от их типа и локализации. Спортсмены с переломами малоберцовой кости могут возобновить тренировки уже через две недели, тогда как продолжительность заживления стрессового перелома передней кортикальной пластинки большеберцовой кости предсказать сложно.
Поперечный стрессовый перелом передней кортикальной пластинки большеберцовой кости отличается от других стрессовых переломов и заслуживает отдельного обсуждения, поскольку его лечение может оказаться достаточно непростой проблемой. Он обычно виден на рентгенограмме в виде зоны просветления кортикальной пластинки, риск несращения или формирования на его фоне полного перелома большеберцовой кости также относительно высок.
Поперечный стрессовый перелом передней кортикальной пластинки большеберцовой кости.
Предложены различные варианты хирургического лечения таких переломов. Наиболее распространенный, применяемый у спортсменов и военных с неподдающимися другим методам лечения стрессовыми переломами большеберцовой кости, — интрамедуллярный остеосинтез большеберцовой кости стержнем с блокированием и с рассверливанием костномозгового канала. Эта операция дает хорошие и отличные результаты. Все пациенты вернулись к полноценным занятиям спортом в среднем через пять месяцев после вмешательства.
Интрамедуллярный остеосинтез стрессового перелома передней кортикальной пластинки большеберцовой кости.
Стрессовый перелом
Заболевания
Операции и манипуляции
Истории пациентов
Стрессовый перелом
Введение.
Стрессовые переломы происходят без прямого воздействия травмирующей силы, на фоне функциональной перегрузки кости. При этом наиболее часто повреждаются кости голени и стопы, которые несут наибольшую нагрузку весом тела.
Чаще всего стрессовые переломы происходят при резком увеличении физической нагрузки. При резком повышении интенсивности и продолжительности тренировок, внезапной смене их характера, мышцы не успевают адаптироваться к нагрузке. Мышечная усталость приводит к увеличению и неправильному распределению нагрузки на кость. Под воздействием нагрузки структура кости начинает изменяться, поломки кристаллов минерального матрикса накапливаются, и в итоге происходит микроскопический перелом. На рентгенограммах он может быть шириной с толщину волоса, и без какого либо смещения.
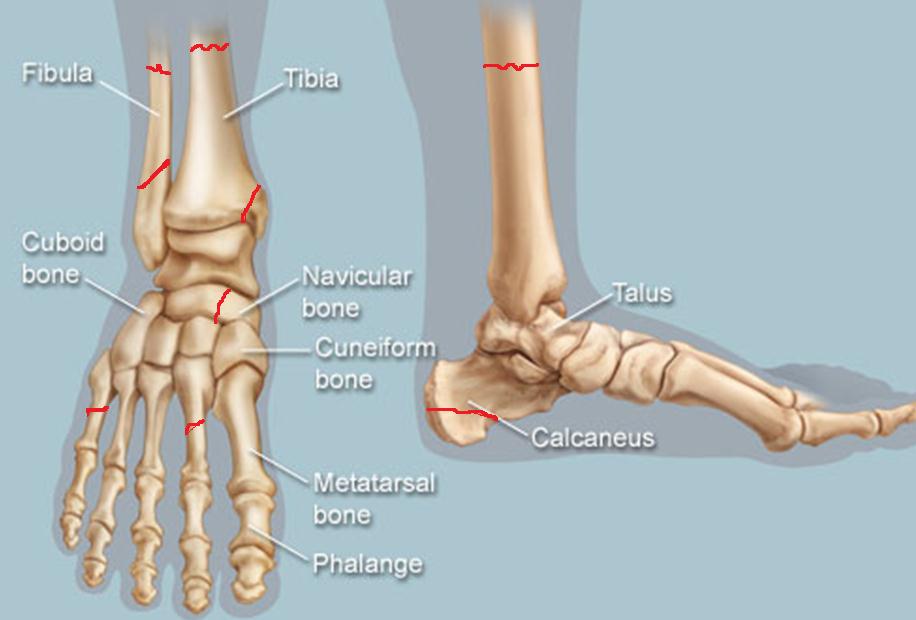
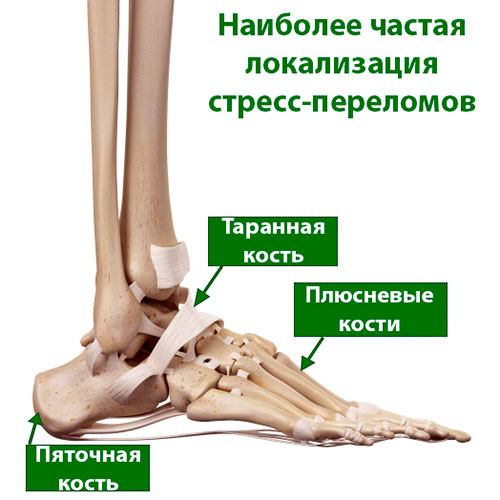
Наиболее распространены стрессовые переломы следующих костей: 2-я плюсневая, основание 5-й плюсневой, ладьевидная, наружная и внутренняя лодыжки, большеберцовая и малоберцовая кости, пяточная кость, сесамовидные кости.
Факторами риска для стресс-переломов являются: спорт, связанный с бегом и прыжками, внезапное резкое увеличение нагрузки, изменение характера тренировок, плоская или полая стопа, строгая диета, остеопороз, аменорея у женщин.
При неправильном лечении и реабилитационной программе выздоровление может быть значительно отсрочено.
Причины стрессовых переломов.
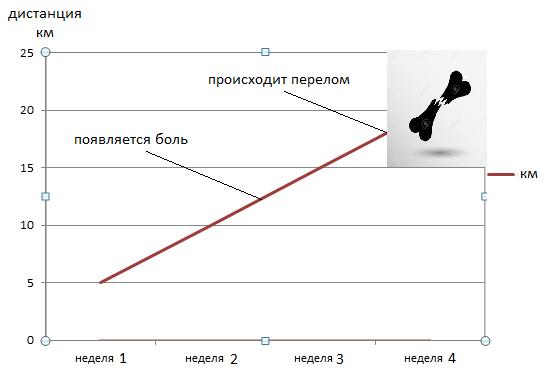
Основной причиной стрессовых переломов является перетренерованность. Новая или более интенсивная программа тренировок приводит к мышечной усталости. Мышцы адсорбируют основную часть осевой нагрузки при беге и прыжках, но если они устают, нагрузка переходит на связки и кости. У кости есть определённый запас прочности, прежде чем она его полностью исчерпает проходит определённое время. При этом боли в области будущего перелома обычно появляются задолго до него.
Другим фактором, увеличивающим риск стрессовых переломов, является неправильная техника бега и прыжков. Нарушения мышечного баланса, неправильная установка стопы, плохая обувь – всё это дополнительно увеличивает нагрузку на опорно-двигательный аппарат.
Третьим предрасполагающим к стрессовому перелому фактором является врождённая аномалия анатомического строения. Слишком низкий (плоскостопие) и слишком высокий (полая стопа) свод стопы приводит к неадекватному распределению нагрузки.
Остеопороз является ещё одной из частых причин стрессовых переломов. В обыденной жизни остеопороз встречается практически исключительно у женщин после менопаузы. Но женщины активно занимающиеся спортом и изнуряющие себя диетой находятся в таком же положении несмотря на юный возраст. Многие ортопедические хирурги даже выделяют «атлетическую женскую триаду» болезней: булемия\анорексия, аменоррея, остеопороз. Вот у этих женщин очень велика частота стрессовых переломов.
Симптомы стрессовых переломов.
-Боль при нагрузке\боль при ходьбе\боль в покое
-Отёк мягких тканей в области перелома
-Болезненность при пальпации в области перелома
Диагностика стрессовых переломов.
Рентгенография – очень часто не выявляет стрессовых переломов, особенно на начальных этапах.
Костное Сканирование – небольшая доза радиоактивного препарата активно накапливается в повреждённой костной ткани. Высоко сенситивный метод, однако не исключающий других типов патологии.
КТ, МРТ – часто могут выявить изменения в кости задолго до возникновения собственно перелома, что позволяет принять меры по его предотвращению.
Лечение стрессовых переломов.
В подавляющем большинстве случаев лечение стрессовых переломов консервативное. Гипсовая иммобилизация на срок 4-8 недель с последующей лечебной физкультурой. В остром периоде при выраженном болевом синдроме рекомендуется приём НПВС, местной охлаждающей терапии. Тренировки возобновляются постепенно, особое внимание уделяется тренировке силы и эластичности мышц, мышечного баланса. Нагрузки постепенно увеличивают в течение 6 месяцев.
При неэффективности терапии, в тех случаях когда происходит стрессовый перелом со смещением, а также в ситуации когда необходимо как можно быстрее восстановить форму (профессиональные спортсмены) может потребоваться оперативное лечение. Чаще всего используется накостный или внутрикостный остеосинтез.
При своевременном и грамотном лечении в большинстве случаев наблюдается полное выздоровление. В 9 из 10 случаев консервативное лечение оказывается успешно и операция не требуется. Для предотвращения стрессовых переломов важно соблюдение правильного режима тренировок и питания, избегание переутомления мышц, постепенное наращивание объёма нагрузок.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Стрессовые переломы стопы и голеностопного сустава
Причиной большинства стрессовых переломов является избыточная или повторяющаяся физическая нагрузка, например, у бегунов и спортсменов, занятых в беговых видах спорта – футболистов и баскетболистов.
Стрессовый перелом представляет собой минимальное нарушение целостности кости или выраженное кровоизлияние в костной ткани. Причиной большинства стрессовых переломов является избыточная или повторяющаяся физическая нагрузка, например, у бегунов и спортсменов, занятых в беговых видах спорта – футболистов и баскетболистов.
Стрессовые переломы обычно возникают при изменениях характера физических нагрузок – введении новых типов нагрузок, увеличение интенсивности тренировок или изменении бегового покрытия (беговая дорожка и естественный грунт). Кроме того, в условиях остеопороза или других состояний, сопровождающихся снижением качества костной ткани, стрессовые переломы могут возникать и при обычной физической активности.
Подвергающиеся постоянным нагрузкам кости стопы и нижней конечности наиболее подвержены стрессовым переломам, поскольку при любом виде физической активности – ходьбе, беге, прыжках – они поглощают значительную часть приходящейся на нижние конечности нагрузки.
Отказ на некоторый период времени от высокоинтенсивных тренировок является ключевым методом лечения стрессового перелома в области стопы и голеностопного сустава. Слишком раннее возвращение к тренировкам может не только замедлить процесс заживления, но и чревато развитием полноценного перелома кости, и если такое произойдет, то период заживления и последующей реабилитации существенно удлинится.
Наиболее часто подвержены стрессовому перелому 2-я и 3-я плюсневые кости стопы, которые тоньше (и нередко длинней) соседней 1-й плюсневой кости. Именно эта область стопы подвергается наибольшим нагрузкам при ходьбе и беге.
Также нередки стрессовые переломы пяточной кости, малоберцовой кости, таранной кости и ладьевидной кости.
Наиболее частой локализацией стрессовых переломов являются плюсневые кости
Многие стрессовые переломы – это повреждения вследствие перегрузки. Они возникают постепенно на фоне повторяющихся физических нагрузок, приводящих к повреждению костной ткани на микроскопическом уровне. Действующие в таких случаях нагрузки недостаточны, чтобы вызвать «настоящий» (травматический) перелом. Стрессовые переломы вследствие перегрузки возникают тогда, когда эти самые перегрузки происходят так часто, что кости и поддерживающие их мышцы между тренировками не успевают восстановиться.
В костной ткани постоянно происходят процессы разрушения старой кости и замещение ее новой – это называется ремоделирование. При слишком интенсивных тренировках разрушение старой кости происходит достаточно быстро, а образование новой при этом запаздывает. В результате кость несколько теряет в прочности и становится уязвимой в отношении стрессового перелома.
Наиболее распространенной причиной стрессовых переломов является внезапное увеличение физических нагрузок. Оно может выражаться в том числе в учащении тренировок, увеличении их продолжительности или интенсивности.
Даже у далеких от спорта людей при внезапном увеличении физической активности может развиться стрессовый перелом. К примеру, если вы не привыкли к ежедневной ходьбе на большие расстояния, но вдруг, например, в отпуске начинаете много и часто ходить пешком (или ходить по неровной поверхности), у вас тоже может развиться стрессовый перелом.
Ношение нового типа обуви может уменьшить возможности ваших стоп поглощать приходящуюся на них нагрузку и также привести к стрессовому перелому.
На риск возникновения стрессовых переломов оказывают влияние и ряд других факторов – начиная от режима тренировок и заканчивая диетой.
Недостаточность костной ткани
Некоторые заболевания, характеризующиеся снижение плотности и прочности костной ткани, например, остеопороз, или длительный прием некоторых лекарственных препаратов могут сделать ваши кости уязвимыми к стрессовым переломам, которые могут возникать при самой обычной повседневной физической активности. Стрессовые переломы, например, чаще возникают в зимнее время года, когда количество витамина D в организме снижается.
Научные исследования свидетельствуют о том, что женщины-спортсменки чаще подвержены стрессовым переломам по сравнению с мужчинами. Это может быть отчасти связано со снижением плотности костной ткани на фоне состояния, которое специалисты называют «триадой женщины-спортсмена». Если девушка или молодая женщина начинает интенсивно тренироваться и соблюдать строгие ограничения в питании, у нее могут сформироваться три взаимосвязанных состояния: расстройство пищевого поведения, менструальная дисфункция и преждевременный остеопороз. По мере снижения у такой спортсменки объема костной массы шансы ее получить стрессовый перелом возрастают.
Плохая физическая подготовка
Одной из наиболее распространенных причин стрессовых переломов является слишком раннее и быстрое наращивание интенсивности тренировок. Чаще всего такое случается с начинающими спортсменами, однако может быть и у опытных атлетов. Например, бегуны в зимнее время года тренируются меньше и в начале нового сезона сразу возвращается к той же интенсивности тренировок, которой завершили предыдущий сезон, вместо того, чтобы наращивать интенсивность постепенно. В подобной ситуации, когда спортсмены не только быстро наращивают интенсивность тренировок, но и не обращают внимание на какие-либо связанные с этим дискомфортные ощущения, не давая возможности своем организму восстановиться, могут возникать стрессовые переломы.
Неправильная техника выполнения упражнений
Любые факторы, влияющие на механизмы поглощения стопой нагрузок, могут увеличивать риск развития стрессовых переломов. К примеру, если у вас имеется мозоль, деформация пальцев или тендинит, вы не можете нормально пользоваться стопой при ходьбе или беге, видоизменяя характер нагрузки из-за испытываемых болевых ощущений, что в свою очередь может приводить к перегрузке той или иной кости и ее стрессовому перелому.
Изменение покрытия тренировочной площадки
Изменение покрытия тренировочной или игровой площадки, например, переход с травяного теннисного корта на корт с жестким покрытием или переход с беговой дорожки на естественный грунт, также могут увеличить риск стрессового перелома.
Неправильная экипировка
Использование изношенной или стертой обуви, подошва которой утратила свои амортизационные свойства, может способствовать развитию стрессового перелома.
Наиболее распространенным симптомом стрессового перелома в области стопы и голеностопного сустава является боль. Боль обычно развивается постепенно и усиливается при физических нагрузках. Другими симптомами могут быть:
Если вы подозреваете у себя стрессовый перелом, советуем вам как можно скорее обратиться к специалисту. Если вы оставите этот вопрос без внимания, могут быть определенные последствия, в частности стрессовый перелом может превратиться в полноценный перелом.
До визита к врачу можно соблюдать следующие простые рекомендации:
Прием нестероидных противовоспалительных препаратов (НПВП), например, ибупрофена или напроксена, позволит уменьшить выраженность болевых ощущений и отека.
Физикальное обследование
Доктор обсудит с вами детали, касающиеся состояния вашего здоровья, вашей работы, уровня физической активности, пищевых предпочтений, принимаемых вам лекарственных препаратов. Необходимо, чтобы доктор знал о возможном наличии у вас факторов риска стрессовых переломов. Если раньше у вас уже случался стрессовый перелом, доктор может назначить полное медицинское обследование, направленное на исключение возможного недостатка в пище кальция или витамина D.
После обсуждения всех описанных моментов доктор осмотрит ваши стопу и голеностопный сустава. В ходе осмотра доктор выявить зоны локальной болезненности. Ключом к диагнозу стрессового перелома нередко становится боль при надавливании непосредственно на поврежденную кость. Эта боль обычно ограничена только поврежденной костью и не распространяется на стопу целиком.
Дополнительные методы исследования
Эти методы могут назначаться для подтверждения или исключения диагноза.
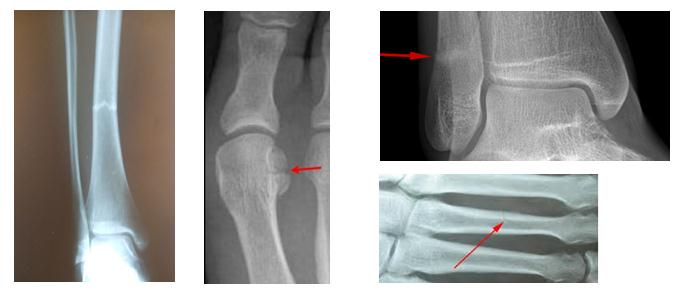
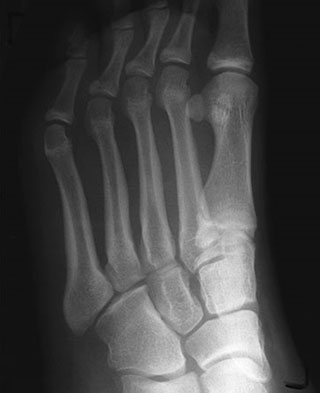
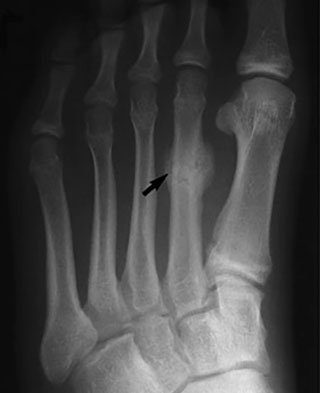
Рентгенография. Рентгенография обеспечивает визуализацию наиболее плотных анатомических образований, например, костей. Поскольку стрессовый перелом характеризуется минимальным нарушением целостности кости, на первичных рентгенограммах он зачастую не виден. Увидеть его можно будет только через несколько недель, когда он уже будет заживать. По истечении нескольких недель на рентгенограммах в области перелома будет видно «облачко», называемое костной мозолью. Во многих случаях здесь же становится видна и линия перелома.
(Слева) На представленной рентгенограмме пациента, предъявляющего жалобы на боль в области 2 плюсневой кости, признаков стрессового перелома не видно. (Слева) Через 3 недели на рентгенограмме у этого же пациента отмечено формирование костной мозоли в области стрессового перелома.
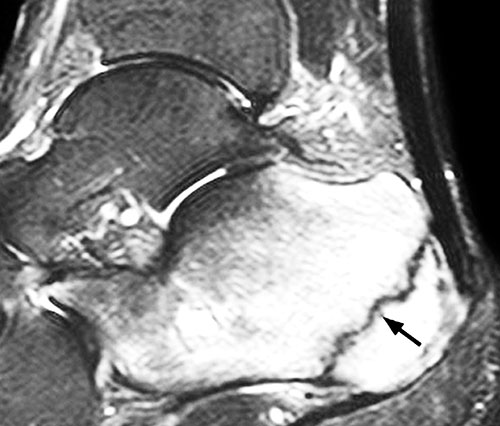
Другие методы исследования. Если доктор подозревает у вас наличие стрессового перелома, однако на рентгенограмме его не видно, вам может быть назначена сцинтиграфия или магнитно-резонансная томография (МРТ).
Сцинтиграфия отличается меньшей специфичностью по сравнению с МРТ в отношении локализации стрессового перелома, однако оба эти метода исследования обладают более высокой по сравнению с рентгенографией чувствительностью и позволяют обнаружить стрессовые переломы раньше.
В задачи лечения входят купирования болевого синдрома, обеспечение условий для заживления перелома и возвращение к полноценной физической активности. Соблюдение выданных вам рекомендацией позволит вам вернуться к повседневной жизни в максимально ранние сроки и предотвратит дальнейшее повреждение кости.
Характер назначаемого лечения варьирует в зависимости от локализации стрессового перелома и его тяжести. Большинство стрессовых переломов подлежат консервативному лечению.
Консервативное лечение
В дополнение к описанным выше мероприятиям и противовоспалительным препаратам доктор может рекомендовать вам использовать костыли с тем, чтобы исключить нагрузку на стопу до тех пор, пока не купируется болевой синдром. Другие рекомендации при консервативном лечении включают:
Оперативное лечение
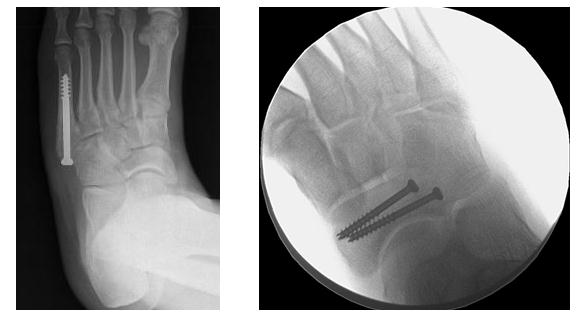
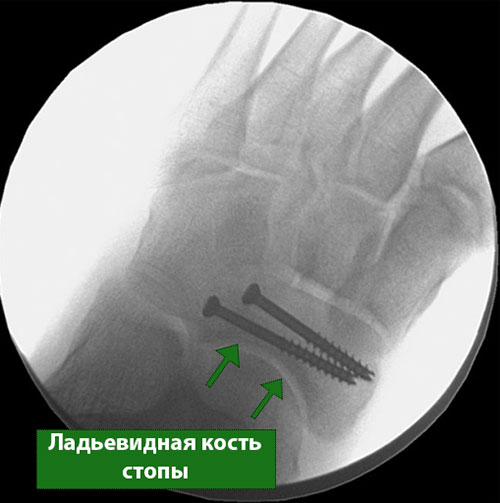
При некоторых стрессовых переломах для создания необходимых для их заживления условий может быть показано оперативное лечение. В большинство случаев это будет тот или иной способ внутренней фиксации костей. Это могут быть спицы, винты и/или пластины, с помощью которых костные фрагменты удерживают в необходимом положении до наступления их сращения.
На представленной рентгенограмме среднего отдела стопы видны винты, введенные в ладьевидную кость для фиксации перелома на период его сращения.
В большинство случаев сроки заживления стрессовых переломов составляют 6-8 недель. В некоторых случаях они могут удлиняться. Вам, как действующему спортсмену, может быть нелегко заставить себя отправиться на скамейку запасных из-за, казалось бы, такой мелочи, однако слишком ранее возвращение к физическим нагрузкам может усугубить ваше состояние, привести к более тяжелому стрессовому перелому и еще более удлинить сроки заживления. Повторные повреждения могут стать источником хронических проблем и привести к тому, что перелом у вас уже никогда должным образом не заживет.
После того, как болевые ощущения полностью исчезнут, доктор назначит контрольную рентгенографию, которая должна подтвердить, что перелом полностью сросся. Также для оценки сращения костей, особенно если изначально перелом на рентгенограммах виден не был, может назначаться компьютерная томография.
По завершении консолидации перелома и при условии полного исчезновения болевых ощущений доктор разрешит вам постепенно вернуться к занятиям спортом. В ранней фазе реабилитационного процесса доктор может рекомендовать вам чередовать тренировочные дни с днями отдыха. Это позволит вашим костям приспособиться в новым для них условиям работы. По мере прогрессирования вашей физической формы вы сможете увеличивать частоту, продолжительность и интенсивность тренировок.
Соблюдение следующих рекомендаций позволит вам предотвратить развитие стрессовых переломов в будущем: