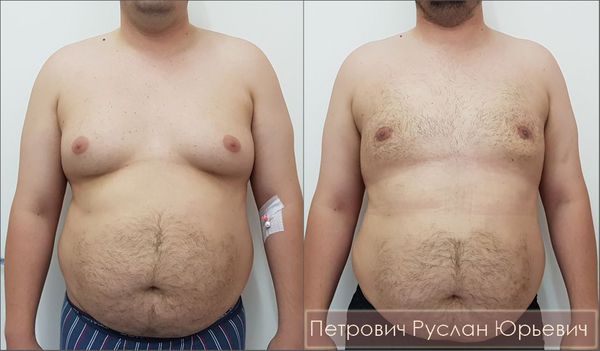
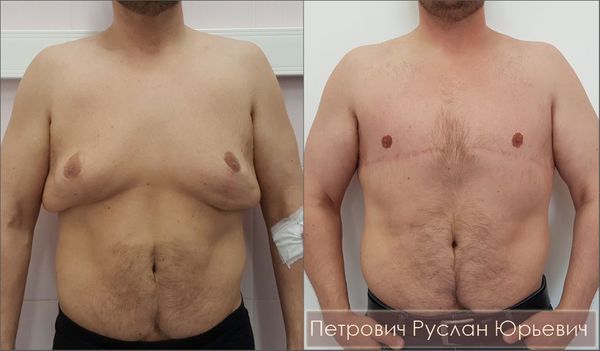
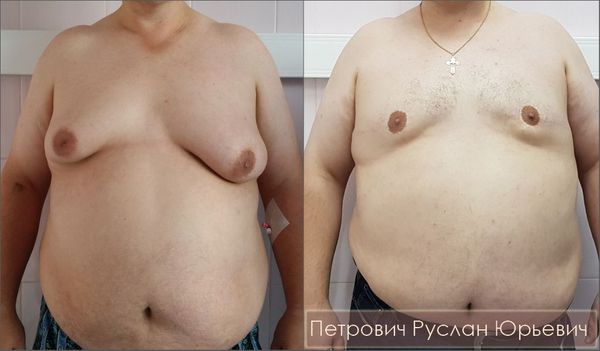
почему у меня большие ореолы
Молочная железа. Что необходимо знать про грудь
«Женская тема» до сих пор в некоторых странах является табу. Даже Оскар-2018 получила короткометражка о женщинах в Индии во время менструаций: девушек не просто изолирует на это время, но и в целом, особенности женского организма в Индии считаются постыдными.
Но даже в более «развитых» странах «женская тема» имеет некоторый оттенок табу — ситуация настолько плоха, что около половины европеек либо стесняется обращаться к специалисту при гинекологических проблемах, либо же просто не знает всех особенностей их организма. И это при том, что женский организм более сложный, чем мужской, и, пожалуй, более удивительный, благодаря своим заложенным функциям. Поэтому мы решили рассказать о некоторых «женских» особенностях.
Эта статья будет посвящена груди, а точнее столь незначительной на первый взгляд её части, как ареол. Да, именно об этом довольно маленьком участке кожи.
Ареола — это пигментированная область кожи, которая окружает сосок. Как и в случае с грудью и другими частями тела, ареолы бывают разных
Зависят эти факторы от множества явлений, начиная от расы, заканчивая возрастом. То есть всё уникально, хотя в 2009 году японцы решили усреднить размеры ареолы: исследование 300 взрослых женщин в стране показало, что средний диаметр ареолы составляет около 4 сантиметров.
Несмотря на свою кажущуюся незначительность, эта часть тела также имеет свои функции. Например, именно на ареоле находятся бугорки Монтгомери. Они представляют собой маленькие железы, выпуклые на поверхности. Их количество может варьироваться от 4 до 28.
В целом, железы Монтгомери — видоизменённые сальные железы, которые выделяют особый секрет. Этот секрет смазывает и защищает кожу ареолы, предотвращая высыхание и трещины. Именно поэтому во время беременности и лактации эти выпуклости находятся на пике развитости. Помимо прочего секрет этих желёз имеет запах, который привлекает грудного ребёнка. Также этой жидкости приписывают функцию привлечения и возбуждения сексуального партнера.
Помимо прочего ареолы косвенно связаны со стимуляцией молочных желез, поскольку во время кормления младенец помещает большую часть ареолы (вместе с соском) в рот. Из-за этого, кстати, наблюдалось, что у женщин с большими ареолами есть проблемы в кормлении ребёнка: он испытывает трудности с фиксацией на груди матери.
А теперь поговорим о более «приземлённых» вещах.
Женщин, которые не знают функций пигментированной части груди, ареол волнует лишь по одной причине: изменение внешнего вида.
Как говорилось ранее, размер и цвет ареолы зависят от множества факторов, куда входят
Независимо от причин, женщин больше волнуют эстетика — как они будут выглядеть с подобной грудью.
Следуют отметить, что изменения вида ареол в первую очередь будут зависеть от изменения уровня гормонов в организме, например, во время полового созревания, беременности и кормления грудью.
Например, во время беременности ареолы многих женщин становятся больше и темнее. Эти изменения могут продолжаться и после родов, пока человек кормит грудью. Связано это всё, опять же, с гормонами: организм готовится к лактации, внешний облик всей груди женщины меняется. Когда же человек прекращает кормить грудью, она обычно возвращается к своим прежним размерам и цвету.
Интересный факт, но при таком буйстве гормонов во время менструаций, когда сначала превалирует эстроген, а затем
не имеют тенденции изменяться или увеличиваться. Сама грудь меняется: после овуляции грудь может опухать и становиться нежной. Но ареолы начинают меняться лишь тогда, когда организм понимает, что женщина забеременела.
Но, несмотря на то, что изменение размеров и цвета является результатом сбоя гормонов, некоторые женщины хотят хирургически изменить форму ареол.
Такая операция есть. Следует отметить, что профессиональные врачи советуют такую операцию лишь в некоторых случаях:
Стоимость такой операции начинается от 12-15 тысяч. Всё зависит от индивидуальных особенностей. Суть операции (в большинстве случаев) такова: круглый кусочек наружной ареолярной ткани удаляется, после чего кожу груди сшивают с оставшимся ареолом. Результат сохраняется до 5-8 лет, и если сделали качественно, то даже шрам будет совершенно незаметен.
Но всё же дам совет делать (если желаете) такую операцию после родов и кормления, когда форма изменится.
Как видите, даже столь незначительная часть организма имеет свои важные функции и эстетическую ценность. Надеюсь, вы что-то узнали новое про свой организм.
Отказ от ответственности: этот контент, включая советы, предоставляет только общую информацию. Это никоим образом не заменяет квалифицированное медицинское заключение. Для получения дополнительной информации всегда консультируйтесь со специалистом или вашим лечащим врачом.
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google, либо Яндекс.Дзен
Быстрые новости в Telegram-канале Правды.Ру. Не забудьте подписаться, чтоб быть в курсе событий.
Ареола, соски, кожный покров. Какие детали указывают на проблемы с молочной железой?
Самостоятельный осмотр груди нужно проводить ежемесячно. Желательно делать это с 5 по 12 день после завершения менструации. Какие изменения заметить легче всего? Объясняет опытный врач-онколог Василий Зайцев.
Ареола
— Ареола (пигментированная область вокруг соска) не должна уплотняться, вздуваться или менять цвет. Также важно, чтобы на ней не появлялась сыпь или любые дефекты.
Имейте в виду, часто ареола меняет цвет при беременности. Так что этот симптом может стать и позитивным вестником. Новый оттенок появляется также при половом созревании, угасании репродуктивной функции или изменении гормонального фона. Кроме того, причиной могут стать и противозачаточные препараты. Цвет редко указывает на наличие опухоли, а вот изменение формы ареолы — вполне.
Соски
— Деформация соска, его уплотнение, шелушение кожи вокруг — все это явный звоночек: пора к врачу! Однажды ко мне обратилась молодая пациентка с такими симптомами, истинную проблему выявить было очень сложно. Оказалось, что у нее редко встречающаяся так называемая болезнь Педжета (напоминает вид рака, что формируется в сосках или вокруг них), которая спровоцировала опухоль внутри молочной железы, слава Богу, доброкачественную. Хорошо, что женщина вовремя обратила внимание на свое тело.
По окончании грудного вскармлвания соски могут немного втянуться в грудь, то же самое происходит и в период угасания репродуктивной функции. Подобные изменения часто абсолютно нормальны, однако посоветоваться с врачом обязательно нужно, так как втянутые соски нередко указывают и на воспаления.
Кожный покров
— Кожа молочной железы тоньше кожи на лице. Старайтесь избегать травматизма, излишней перегрузки или давления. Даже при обычной самопроверке подушечками пальцев можно ненароком повредить млечные протоки.
В наши дни значительно повысились случаи аллергических реакций. Белье, мази и кремы, гель для душа, стиральный порошок, которым вы стираете одежду, могут не нравиться вашему организму, тогда нередко появляются покраснения или сыпь вокруг соска. Если вы исключаете аллерген, через какое-то время все проходит. В случае, когда раздражение не исчезает в течение 7 дней, не затягивайте с визитом к врачу. Любое странное пятнышко, задержавшееся на груди надолго, следует тщательно исследовать.
Ареолы: какие операции могут изменить форму, размер, цвет?
Ареолы: какие операции могут изменить форму, размер, цвет?
Содержание
Как ни странно, но двух одинаковых ареол, как и двух одинаковых отпечатков пальцев не бывает. Всё предельно индивидуально. Если вас не оставляет вопрос – выглядят ли нормально ваши ареолы, и есть ли какой-нибудь способ изменить их – продолжайте читать.
Что вообще такое ареолы? Ареолами называют пигментированную часть кожи вокруг соска. Цвет их может быть самым разным — от почти сливающихся с остальной кожей, до очень ярких, темно-пурпурных и насыщенно коричневых.
Кожа ареол обычно текстурирована, так как под ней есть небольшое количество млечных токов и желёз Монтгомери. Цель последних в том, чтобы сохранить и ареолу и сосок мягкими и гладкими для лактации. На поверхности всё это выглядит как небольшие бугорки.
Как должна выглядеть нормальная ареола?
Нормальной ареолы вообще не существует, потому что ареолы действительно бывают всех цветов, размеров и форм (и хотя обычно они круглые, некоторые могут быть овальными или более вытянутыми). В среднем диаметр ареол обычно составляет от трех до пяти см, но встречаются ареолы и диаметром в 12 см, что также является вполне нормальным. Стоит отметить, что ареолы могут быть не идентичны друг другу. Образно говоря, груди – сёстры, но не близнецы. Наличие же, например, болезненных ощущений, язв или твёрдых комочков в груди нормой не является. Если имеется что-то из перечисленного, нужно не затягивая идти к врачу.
Почему размер ареолы меняется?
Ареола обычно меняется вместе с размером груди. Поэтому, если грудь становится больше, то и ареола, скорее всего, тоже. Это чаще происходит во время беременности и кормления грудью. Ареолы не только становятся больше, но ещё и темнеют из-за гормональных изменений. Примерно то же самое происходит и при значительном увеличении веса. С той лишь разницей, что при беременности грудь увеличивается за счёт молочной железы, а при большом весе – за счёт жировой ткани. Кроме того, после беременности грудь женщины частично, но восстанавливает свой прежний облик, а вот после большой потери веса кожа нередко остаётся провисшей, а вместе с ней и ареолы остаются широкими и растянутыми.
Восстановление кожи и уменьшение ареол после потери веса или беременности зависит от состояния кожи, а вернее её эластичности. Чем моложе человек, тем выше в его теле содержание коллагена и эластина, а следовательно сильную потерю веса он может пережить без большого ущерба для кожи. Если же кожа уже несколько дряблая и рыхлая, то и ареолы могут остаться растянутыми.
Как уменьшить размер ареол?
Вначале нужно оговориться – «магического» средства нет. Ни один крем или народный метод не уменьшит размера ареол. Более того, лучше держаться подальше от средств, которые обещают вам подобное, так как вместо ожидаемого результата можно заработать неприятные кожные реакции разной степени тяжести. Стоит запомнить, что если вам нужно уменьшить ареолы, то лучшим, и, более того, самым безопасным средством будет операция.
Обычно это делается в рамках процедуры по уменьшению или подтяжке груди, так как чаще всего большие ареолы предполагают большую грудь, однако, не всегда. Кто-то вполне удовлетворён формой и объёмом груди, но желал бы изменить форму ареол. Во время операции хирург просто делает разрез в форме пончика по краю ареолы. Лишняя ткань (тот самый «пончик») в итоге удаляется, а оставшаяся ареола сшивается с окружающей кожей.
В открытых источниках есть много информации об уменьшении ареол с помощью лазера, однако, это далеко не лучшая идея. Лазер не может просто так превратить пигментированную кожу ареолы в обычную, так как они очень разные по своей текстуре. В целом использование лазера допустимо, но не того, который воздействует на пигмент, а того, который просто нацелен на подтяжку кожи. В таком случае ареола может слегка уменьшиться. Однако далеко не все врачи рекомендуют использование лазеров на такой деликатной области как ареола и грудь в целом.
Гинекомастия у мужчин и женщин – как избавиться?
Причины возникновения
У мужчин грудные железы – недостаточно развитый орган, который состоит из жира и железистой ткани. Если в организме начинают преобладать эстрогены, ткани теряют чувствительность к тестостерону. Как следствие, молочные железы растут по женскому типу, то есть разрастается железистая ткань. Отложение же жира провоцируется аденомой гипофиза. Другие причины:
У женщин патология может развиваться по 4-м основным причинам:
Симптомы
Для мужчин характерна следующая симптоматика:
У женщин основной симптом – это увеличение груди с одной или двух сторон. Чаще встречается двухсторонняя форма патологии. Это простой вид заболевания. Однако бывает узловая разновидность, для которой характерны, кроме увеличения груди:
Диагностика
У мужчин
Врач осматривает пациента, пальпирует яички и молочные железы, собирает анамнез. Затем проводятся анализы для гормонального обследования. Это сдача крови на ФСГ, эстрадол, ХГЧ, тестостерон, пролактин, ЛГ и др. Чтобы исключить опухоли, назначают КТ, рентгенографию, УЗИ мошонки. При подозрении на рак проводят УЗИ, биопсию.
У женщин
Проводится тщательный осмотр и пальпация пациентки в положениях лежа на спине, боку, стоя. Далее назначается маммография, УЗИ, дуктография, МРТ. При подозрении на рак необходима биопсия.
Классификация гинекомастии
Истинная
При таком типе гинекомастии аномально разрастается строма и железистая ткань. Подразделяется на три вида:
Ложная (псевдо гинекомастия)
Происходит активное отложение жира в зоне молочных желез.
Почему опасно запускать заболевание?
Отсутствие лечения или малая эффективность консервативной терапии приводят к длительному существованию патологии. В ходе ее развития повышается риск перерождения болезни в рак.
Важно! Обычно первые изменения поддаются медикаментозному лечению. Однако на принятие мер есть не более 4 месяцев. Поэтому следует немедленно обратиться к врачу при первых симптомах, чтобы избавиться от гинекомастии как без хирургического вмешательства, так и последствий.
Методы лечения
Гинекомастия физиологических видов не требует у мужчин специализированного лечения, проходит без операции и приема медикаментов.
Медикаментозная терапия предполагает применение гормональных препаратов. Если на их фоне нет улучшений, проводится пластическая операция:
Аналогичный подход к лечению практикуется у женщин.
К какому врачу обратиться для лечения?
Сначала нужно посетить терапевта, который проводит предварительный осмотр и сбор анамнеза. После этого врач дает направление чаще всего к эндокринологу. При подозрениях на рак пациенту необходимо получить консультацию онколога и хирурга.
Что такое гинекомастия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Петрович Р.Ю., хирурга со стажем в 20 лет.
Определение болезни. Причины заболевания
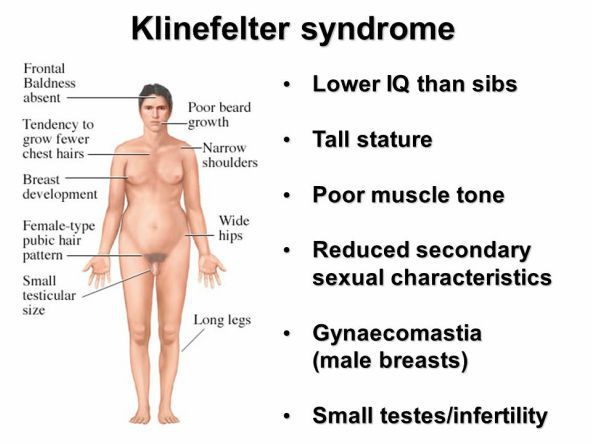
Гинекомастия (в пер. с лат. «женственная грудь») — это увеличение одной или обеих грудных желёз у мужчин, связанное с разрастанием тканей молочных (грудных) желёз и локальным отложением жировой ткани. Этот термин был введён в первом веке нашей эры древнеримским медиком Галеном.
Бывает ли гинекомастия у женщин
Гинекомастия встречается у мужчин, поскольку этот термин обозначает патологическое увеличение мужских грудных желёз. Чрезмерная гипертрофия ткани молочных железы у женщин называется гигантомастией.
Данное заболевание может вызывать болевую симптоматику, доставлять дискомфорт, а также стать причиной неуверенности в себе и привести мужчину к психологическим комплексам и социальной дезадаптации.
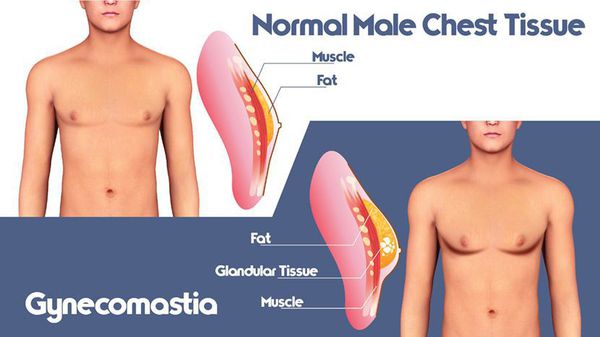
Увеличение грудных желёз бывает трёх видов: истинная гинекомастия, ложная и смешанная.
Истинная гинекомастия — грудные области увеличены в основном за счёт гипертрофированных грудных желёз;
Ложная гинекомастия (липомастия) — увеличенная область груди представлена избыточной жировой клетчаткой, имеющей плотное фиброзное строение, при этом роста ткани молочных желёз не происходит (данный вид распространён среди полных мужчин);
Смешанная гинекомастия — грудные области содержат как железистую ткань, так и жировую клетчатку.
Также выделяют физиологическую и идиопатическую гинекомастию.
Физиологическая гинекомастия — частое явление у новорождённых детей и подростков. Такая гинекомастия исчезает самостоятельно и не требует лечения. Если гинекомастия не проходит в течение полугода или после достижения пятнадцатилетнего возраста, то речь идёт, как правило, о сформировавшихся грудных железах. В такой ситуации потребуется консультация хирурга.
Идиопатическая гинекомастия — увеличение грудных желёз из-за нарушения баланса эстрогенов и тестостерона. Точные причины заболевания в таком случае неизвестны, но они могут быть связаны с неправильным питанием и низкой физической активностью.
Гипертрофия грудных желёз у мужчин встречается в любом возрасте и может быть односторонней или двусторонней. Подсчитано, что гинекомастия проявляется у 30-60 % мужчин в подростковом возрасте и минимум у одной трети взрослого населения. Появлению «женственной груди» также подвержены мужчины в пожилом возрасте, что составляет 65 % мужского населения. [1] [2]
Гинекомастия — широко распространённое и серьёзное заболевание. За последние десятилетия мы сталкнулись с ростом количества подростков и мужчин с ожирением, на фоне которого может развиваться гинекомастия. Наблюдается бесконтрольное использование анаболических стероидов, а также загрязнение окружающей среды ксеноэстрогенными или эстрогеноподобными веществами, которые провоцируют рост тканей грудной железы у мужчин. [3] [4]
Причинами развития гинекомастии могут служить различные факторы, в том числе и множество других заболеваний.
Причины и частота встречаемости [21]
Симптомы гинекомастии
В первую очередь стоит выделить три основных клинических проявления гинекомастии:
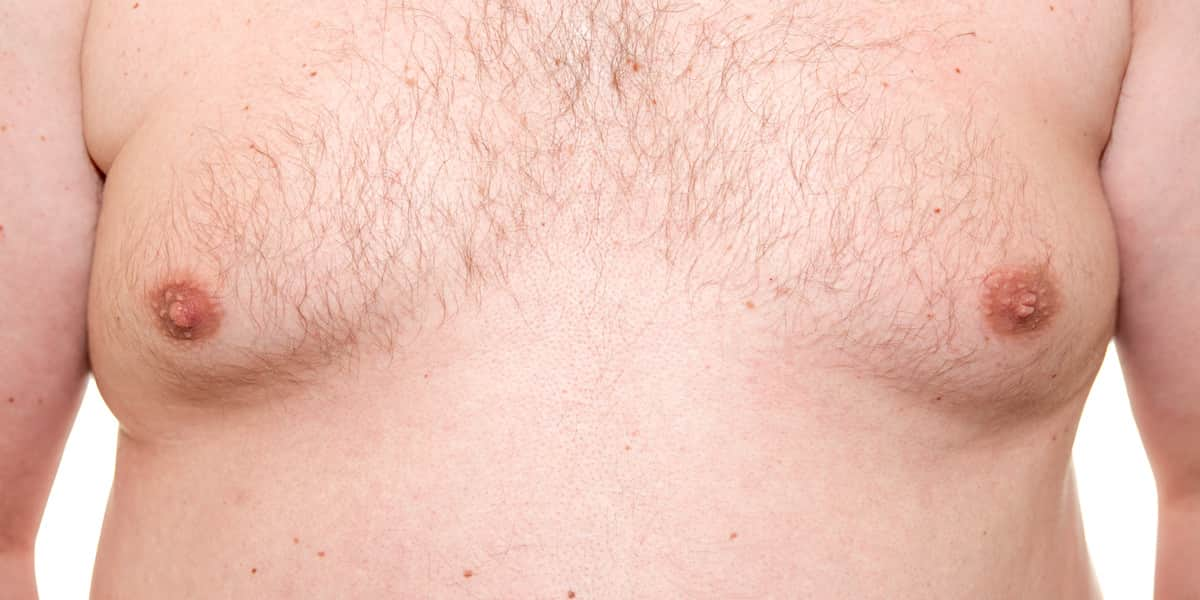
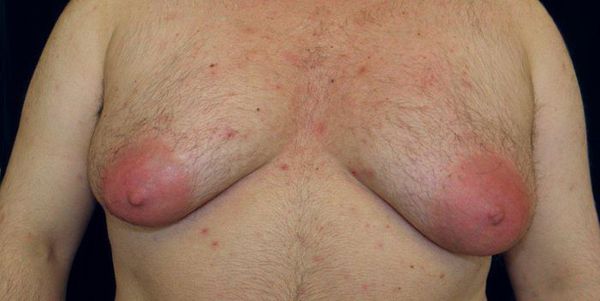
Гинекомастия у мужчин развивается постепенно: от пролапса (увеличения) сосково-ареолярного комплекса до формирования груди по женскому типу. Обычно увеличение тканей происходит в обеих молочных железах, однако в некоторых случаях эти изменения наблюдаются только в одной железе. Рост может начаться под соском.
При прикосновении к груди или соску могут возникнуть болевые ощущения, но чаще всего такие симптомы отсутствуют. Иногда пациенты отмечают периодический зуд в области сосков.
У мальчиков грудные железы могут незначительно увеличиться с одной или двух сторон. Такие изменения происходят в период полового созревания и длятся до полугода.
Выделения из соска нетипичны, но они могут наблюдаться у людей, страдающих гинекомастией из-за повышенной секреции пролактина. [5]
Патогенез гинекомастии
Известно, что ткани молочной железы у мужчин содержат рецепторы эстрогенов (женских половых гормонов) и андрогенов (мужских половых гормонов). [3] [6] В то время как эстрогены стимулируют рост молочной железы, андрогены тормозят этот процесс. [7] [8] Поэтому нарушение баланса в соотношении этих гормонов является ключевым механизмом развития гинекомастии. [9]
Причинами гормонального сбоя могут являться следующие факторы:
Яички ежедневно выделяют около 95 % циркулирующего тестостерона, 15 % эстрадиола и 5 % эстрона. У здоровых мужчин концентрация эстрогенов в сыворотке низкая. Основная часть этого гормона (80 %) вырабатывается путём периферического превращения андростендиона и тестостерона в эстрон и эстрадиол под влиянием фермента ароматазы, который играет ключевую роль в секреции эстрогенов у мужчин. Этот процесс происходит в основном в ткани грудных желёз и избыточной подкожно-жировой клетчатке. Активность ароматазы увеличивается как с возрастом, так и с повышением индекса массы тела. [10]
Теоретически развитию гинекомастии может способствовать постоянное воздействие веществ со слабым эстрогеноподобным действием, находящихся в окружающей среде. К ним относятся:
Существуют доказательства того, что гипертрофированные грудные железы у мужчин содержат рецепторы лютеинизирующего гормона, отвечающего за выработку тестостерона, и хорионического гонадотропина человека (гормона, который вырабатывается у женщин во время беременности). [12] Роль этих рецепторов до конца не выяснена, однако известно, что они снижают концентрацию андрогенных рецепторов под кожей. Поэтому можно предположить, что их активация способна снизить влияние андрогенов, изменяя при этом местный обмен веществ. [13]
Также нельзя недооценивать роль гормона пролактина и гиперпролактинемии в развитии гинекомастии. У женщин пролактин стимулирует рост протоков грудных желёз и секрецию молока. У мужчин повышение уровня этого гормона способствует развитию гипогонадизма и изменяет соотношение андрогенов и эстрогенов, поэтому он также может играть косвенную роль в увеличении грудной области. [14] Однако очевидно, что у большинства мужчин, страдающих гинекомастией, не наблюдается увеличения уровня пролактина в сыворотке, и не у всех мужчин с гиперпролактинемией развивается гинекомастия.
Классификация и стадии развития гинекомастии
Существует патоморфологическая классификация гинекомастии, но практическое значение имеет классификация по стадиям. Она позволяет определить необходимость хирургического лечения и саму тактику возможной операции.
Основные клинические признаки гинекомастии, по которым различают стадии заболевания:
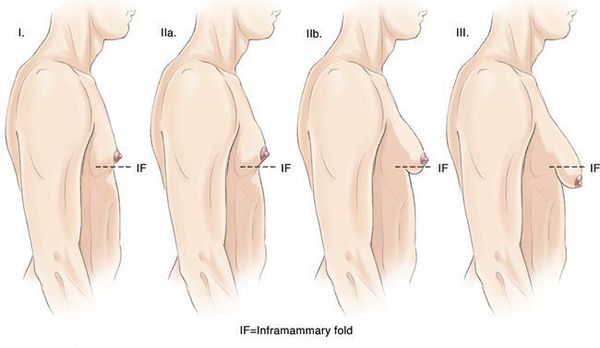
Согласно клинической классификации Cordova и Moschella, выделяют четыре стадии развития гинекомастии: [15]
Simon и соавторы [16] в своём исследовании различают четыре степени гинекомастии:
Rohrich и соавторы [17] предложили аналогичную классификацию гинекомастии, основанную на массе грудных желёз:
Осложнения гинекомастии
Хотя гинекомастия сама по себе не представляет угрозы для здоровья или жизни мужчины, всё же формирование груди по женскому типу, возможная болевая симптоматика и психоэмоциональный стресс приводят к ухудшению качества жизни. [18]
Почему опасно запускать заболевание
Основными осложнениями гинекомастии являются:
Диагностика гинекомастии
Сбор анамнеза и определение факторов риска
В большинстве случаев для установления диагноза гинекомастии лабораторные исследования не требуются. [21] Достаточно провести тщательный анамнез, прежде всего обращая внимание на причины развития заболевания (например, использование лекарственных средств или сопутствующие заболевания).
Внешний осмотр
Если гинекомастия появилась в подростковом периоде и в течение нескольких лет постепенно увеличивалась, а по данным осмотра определяются признаки заболевания и прощупываются уплотнения под ареолами сосков, то в диагнозе не приходится сомневаться.
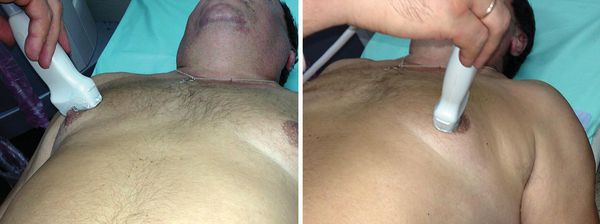
Ультразвуковое исследование молочной железы
УЗИ грудных желёз является рутинным методом, однако иногда описание ультразвуковой картины не соответствует клиническому диагнозу. В нашей практике встречались случаи, когда грудные железы большого размера удалялись пациентам, которым по УЗИ был поставлен диагноз ложной гинекомастии.
Маммография
Об использовании маммографии при исследовании молочной железы у мужчин (например, на предмет рака) нет единого мнения. Рак молочной железы у мужчин составляет только 1 % от всех случаев такого рака и встречается в среднем в возрасте 60 лет. [22] Помимо самого уплотнения рак можно распознать по инверсии соска или части кожи, подмышечной аденопатии и кровянистым выделениям из соска. [23] Поэтому можно утверждать, что маммографию при подозрении на гинекомастию следует назначать только мужчинам старше 50 лет и при наличии соответствующих симптомов.
Гормональное обследование
Целью гормонального обследования является исключение гормонпродуцирующих опухолей, которые могут привести к гинекомастии. Если из истории болезни и физикального осмотра не удалось выяснить, в чём заключается причина заболевания, то биохимический анализ крови должен включать гормональное измерение уровней общего тестостерона, эстрадиола, лютеинизирующего гормона, пролактина и тиреотропного гормона. [22]
Магнитно-резонансная томография
Если у пациента была обнаружена гиперпролактинемия, требуется проведение МРТ гипофиза. Важно помнить, что увеличение уровня пролактина может привести к лактации и выделению молозива из соска, что будет основной жалобой такого пациента.
Высокий уровень эстрадиола с пониженным уровнем лютеинизирующего гормона предполагает либо эстрогенсекретирующие опухоли яичек, либо новообразование надпочечников. УЗИ яичек и визуализация надпочечников необходимы для того, чтобы различать эти два состояния.
Биопсия с последующим гистологическим исследованием
Этот метод диагностики необходим при быстром увеличении молочных желёз, особенно с одной стороны при подозрении на рак молочной железы. Также биопсия целесообразна при кровянистых выделениях из сосков или при выявлении опухолевого процесса во время УЗИ грудных желёз. Данная патология характерна для пациентов старшей возрастной группы и встречается крайне редко.
Лечение гинекомастии
К какому врачу обратиться для лечения
Пациентам с гинекомастией следует обратиться к хирургу, имеющему опыт подобных операций. Крайне важно, чтобы у клиники была лицензия на пластическую хирургию и стационар, поскольку полноценная операция по коррекции гинекомастии может требовать не только удаления грудных желёз, но и липосакции области груди, а также подтяжки или пластики.
Медикаментозное лечение
Медикаментозное лечение гинекомастии возможно лишь на ранних стадиях заболевания, когда применение блокаторов эстрогеновых рецепторов или ароматазы может остановить пролиферацию железистой ткани. Данный подход оправдан, когда известна причина гинекомастии (гормональные нарушения или лекарственная гинекомастия).
Хирургическое лечение
Если заболевание существует в течение долгого времени, то его спонтанная регрессия невозможна, а медикаментозное лечения не будет эффективным, поскольку развивается фиброз грудных желёз. [21] Поэтому при сформировавшейся гинекомастии возможно только хирургическое лечение.
Лечение гинекомастии 1-2 стадии
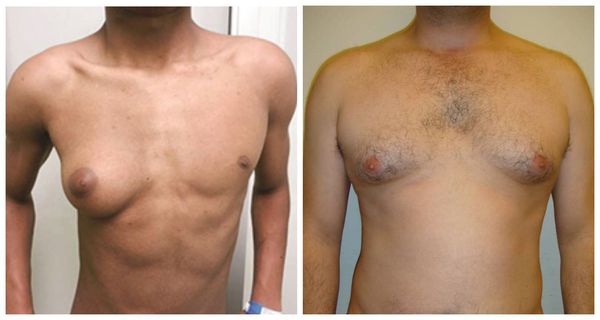
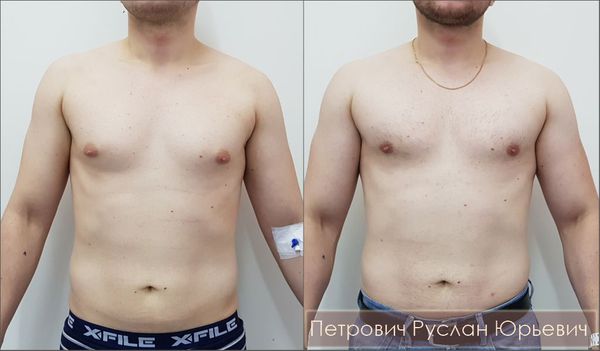
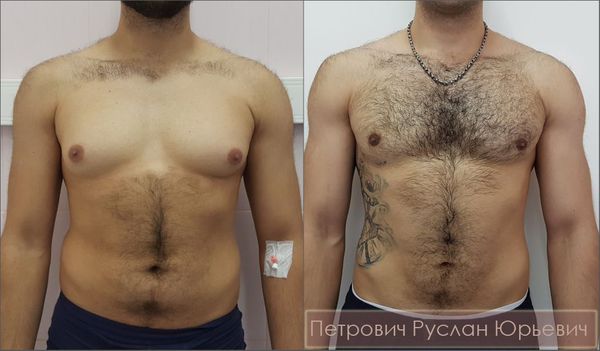
Полноценная операция по удалению гинекомастии заключается не только в мастэктомии — удалении железистой ткани груди, но и в создании анатомически правильной формы мужской груди. Поэтому хирург должен учитывать и медицинские, и эстетические аспекты, а также прислушиваться к пожеланиям пациентов. Некоторые из них стремятся избавиться не только от гипертрофированных желёз, но и подчеркнуть нижний край большой грудной мышцы. Другие желают оставить избыточную жировую клетчатку, которая, по их мнению, визуально увеличивает объём грудных мышц.
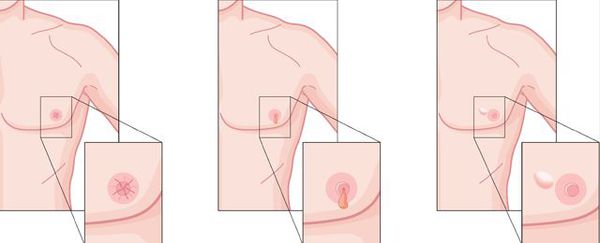
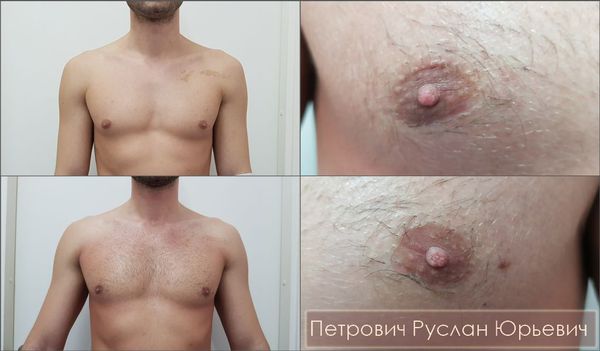
Главный эстетический критерий адекватно выполненной хирургической операции — отсутствие инверсии ареолы («проваливания» соска). В зарубежной медицинской литературе встречаются описания методик сохранения части железы под ареолой, что, якобы, профилактирует её западение. Однако данный подход недопустим, поскольку он резко повышает шансы развития рецидива заболевания: операционная травма железистой ткани при её сохранении может запустить процесс вторичного роста, что приведёт к частичному или полному рецидиву гинекомастии.
Для формирования ровной поверхности и профилактики инверсии ареолы в 2012 году нами была предложена методика реконструкции жировой клетчатки. Она заключается в формировании жировой площадки под ареолой за счёт перемещения васкуляризированных жировых лоскутов. Данная техника успешно применима у мужчин с невыраженной жировой клетчаткой, когда в липосакции нет необходимости.
Немаловажным эстетическим критерием является незаметный послеоперационный рубец. По этой причине мастэктомия должна проводиться через ареолярные доступы, а сам разрез выполняться по нижней границе ареолы строго по линии перехода пигментированной кожи ареолы в кожу передней грудной стенки. Длина разреза не должна превышать 1/3 длины окружности ареолы во избежание нарушения кровообращения. И хотя удаление больших грудных желёз через ареолярные минидоступы может составить определённую техническую сложность, однако, как показывает личный опыт, через ареолы возможно удалить железы любого размера и без увеличения оперативного доступа.
Хирургические доступы по субмаммарной складке (под грудью), а также боковые вертикальные и трансареолярные доступы с выходом за пределы ареолы стоит считать неэстетичными и поэтому неприемлемыми.
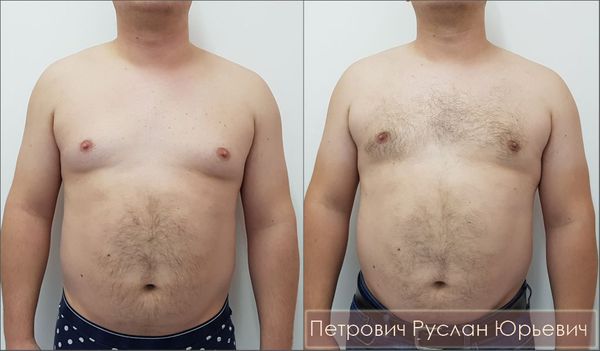
Немаловажную роль в лечении гинекомастии играет липосакция области груди. Данная техника в сочетании с мастэктомией даёт лучшие эстетические результаты у мужчин с истинными гинекомастиями на фоне избыточного отложения жировой клетчатки в области груди. Как и удаление грудных желёз, липосакция проводится через ареолы без необходимости отдельных доступов.
Лечение гинекомастии 3-4 стадии. Подтяжка груди
Длительно существующая гинекомастия большого размера приводит к растяжению кожи и провисанию груди. По этой причине ограничиться одним лишь удалением грудных желёз и липосакцией невозможно — в довершение требуется подтяжка кожи груди.
Параареолярную пексию — подтяжку кожи вокруг ареолы — необходимо проводить мужчинам с гинекомастиями III степени. Во время операции по циркулярной разметке иссекаются избытки кожи с сохранением фасции, питающей ареолу. После липосакции и удаления железистой ткани по наружной окружности накладывается обивной шов, который стягивает кожу вокруг ареолы. Данная методика позволяет добиться хорошего эстетического результата, поскольку послеоперационный рубец превращается в бледную текстуру по границе ареолы.
Ампутационная пластика груди со свободной пересадкой сосково-ареолярного комплекса является стандартным методом лечения при гинекомастии IV стадии с выраженным птозом груди. Техника заключается в иссечении комплекса тканей (железа/подкожная клетчатка/кожа) с формированием длинного линейного рубца на передней грудной стенке от грудины до средней подмышечной линии. Сама ареола пересаживается выше линейного рубца на участок деэпидермизированной кожи.
Латеральная мастэктомия (боковая подтяжка груди) — наша оригинальная запатентованная методика, которая позволяет избежать ампутационной пластики груди при выраженном птозе. [24] Операция сочетает в себе преимущества подтяжки вокруг ареолы с элементами ампутационной пластики, при этом линейный рубец формируется сбоку от ареолы до средней подмышечной линии. Преимуществом методики является отсутствие рубца на передней грудной стенке.
Лечение гинекомастии у подростков
Гинекомастия у подростков обычно разрешается спонтанно, поэтому в большинстве случаев специфическое лечение не требуется.
Немедикаментозное лечение. Народные средства
Медовые компрессы, рыбий жир, травяные сборы и прочие популярные методы народной медицины при лечении гинекомастии не эффективны.
Прогноз. Профилактика
Неправильное питание у детей и подростков, отсутствие мотивации к спортивным занятиям приводят к ожирению и половому созреванию на фоне лишнего веса. За счёт избыточного синтеза эстрогенов грудные железы увеличиваются, а в области груди откладывается избыточное количество жировой клетчатки. Такая гинекомастия самостоятельно пройти не может и лишь склонна прогрессировать. В связи с этим профилактика гинекомастии должна быть направлена на поддержание здорового образа жизни у мужчин любого возраста.
Во избежание ожирения и вторичного развития гинекомастии необходимо контролировать потребление детьми и подростками продуктов быстрого питания, содержащих большое количество легкоусвояемых углеводов и жиров.
Что касается взрослых мужчин, то одной из причин развития гинекомастии является бесконтрольное использование анаболических стероидов для достижения лучших результатов спортивных тренировок. Однако даже при отсутствии лишнего веса тестостерон может трансформироваться в эстроген в случае резкого повышения его концентрации в крови. Поэтому если такие препараты не были назначены врачом, то их использование необходимо ограничивать, а также следует контролировать уровни тестостерона и эстрадиола крови.