болит голова после яиц
10 продуктов, вызывающих головную боль
Головную боль могут провоцировать различные, порой неожиданные, причины или триггеры. Их выявление часто дается очень сложно. К ним относятся факторы внешней среды, сопутствующие болезни, усталость стресс. Еда тоже относится к таким триггерам.
Согласно Исследовательскому фонду по изучению мигрени, пищевые триггеры в сочетании с другими причинами, вызывающими мигрень, относятся к наиболее значимым.
«До 10% населения чувствительны к пищевым триггерам, которые могут вызвать мигрень. Однако определить пищу, которая провоцирует ее, очень сложно», – говорит Белинда Сэвидж-Эдвардс (Belinda Savage-Edvards), специалист по лечению головной боли.
Поскольку каждый человек индивидуален, дать абсолютные и четкие рекомендации, какую пищу избегать, невозможно. То, что негативно действует на одного, не обязательно будет аналогичным образом действовать на другого. Тем не менее, есть некоторые продукты и ингредиенты, которые сравнительно часто способствуют возникновению головной боли и мигрени.
1. Напитки, содержащие кофеин – чай, кофе, кола. Ученые проводили исследования, в которых люди, страдающие от головной боли, постепенно прекращали употреблять продукты с кофеином. В одном из них, фокусировавшемся на детях и подростках, головная боль прекратилась у 92% участников (33 человек) после отмены кофеина. В другом исследовании многим взрослым отказ от него помогал лучше, чем лекарства.
2. Выдержанные сыры – голубой сыр, бри, чеддер, английский стилтон, фета, горгонзола, моцарелла, мюнстер, пармезан, швейцарский. Дело в веществе под названием тирамин, которое образуется при расщеплении белков в процессах вызревания и гниения. Чем дольше выдерживается сыр, тем выше содержание тирамина.
3. Алкоголь – один из основных провоцирующих факторов мигрени. Красное вино, пиво, виски и шампанское являются пусковыми механизмами приблизительно для 25% людей, страдающих от регулярных мигреней. Играют роль тирамин и дубильные вещества, которые содержатся в напитках, а также обезвоживание после выпивки.
4. Шоколад – триггер, затрагивающий приблизительно 22% людей, которые испытывают мигрени. Помимо уже упоминавшегося кофеина, он содержит бета-фенилэтиламин, расширяющий кровеносные сосуды мозга.
5. Искусственные подсластители. Они содержатся во многих переработанных продуктах, а также используются в качестве альтернативы сахара для людей с диабетом. В частности, триггером является самый популярный из них – аспартам, согласно данным клиники Майо.
6. Продукты, содержащие глутамат натрия – замороженная и консервированная пища, снэки, заправки для салатов, соусы. Исследователи отмечают, что глутамат может провоцировать приступы мигрени у 10-15% тех, кто страдает от нее. Вместо глутамата натрия продукты могут содержать глутамат калия, автолизированные дрожжи, гидролизованный белок и казеинат натрия. Все эти ингредиенты также являются триггерами.
7. Переработанное мясо – мясные деликатесы, ветчина, сосиски, колбасы. Помимо уже упомянутого глутамата натрия, они содержат оксид азота, благодаря которому сохраняется цвет и вкус продуктов. При попадании оксида азота в кровь расширяются кровеносные сосуды в мозге, провоцируя головные боли или мигрень.
8. Маринованные и ферментированные продукты – оливки, квашеная капуста, чайный гриб. Также содержат большое количество тирамина.
9. Замороженные продукты – мороженое, смузи, ледяное молоко. Их быстрое поедание или питье после физической активности или при перегреве могут спровоцировать сильную колющую головную боль.
10. Соленая пища, повышая артериальное давление, вызывает головные боли и мигрени. Особенно опасны соленые переработанные продукты, дополнительно содержащие упомянутые выше консерванты.
В то же время, есть и парадоксальные исследования о том, что повышенное количество соли в рационе связано с меньшим количеством приступов тяжелой головной боли и мигрени.
Диетологи не рекомендуют отказываться от этих продуктов сразу. Необходимо убирать по одному из них на протяжении примерно 2 месяцев, а затем снова вводить в свой рацион. Если в течение последующих 24 часов возникает головная боль, а также отсутствуют другие отягчающие факторы (менструация, недосыпание, голод или жажда), возможно, виновник найден.
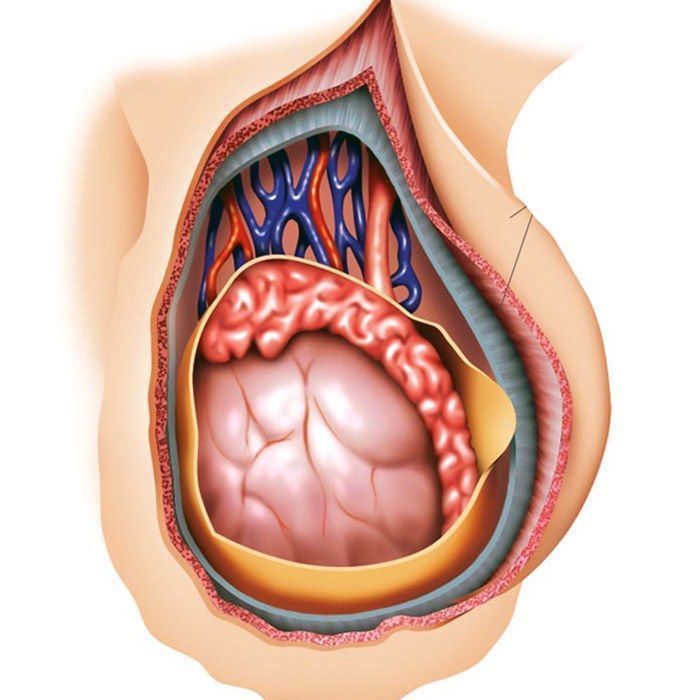
Причины боли в яичках у мужчин
Боль в яичках у мужчин обычно сопровождается болью в паховой области. Самой частой причиной этого симптома выступает простатит – острое или хроническое воспаление предстательной железы. Кроме боли у мужчины возникают нарушения мочеиспускания: рези, жжение, ложные позывы, ослабление струи мочи.
Резкая боль может возникать при перекруте яичка, связанном с резкими движениями при занятиях спортом. Половина мошонки быстро увеличивается в размерах из-за отека, поднимается температура, возникают тошнота и рвота.
Другие возможные причины, почему болят яички и ни живота:
Простатит
Тянущая боль в яичке характерна для хронического простатита. Она может наблюдаться в течение 2-3 часов, после чего исчезает. При остром воспалении боль возникает внезапно, сопровождается приступами и проходит после приема обезболивающих препаратов.
Боль после полового акта
Если яички болят после секса, то причиной может быт половой акт после длительного полового воздержания, которое повышает риск развития эректильной дисфункции. Симптом возникает по причине усиления кровообращения и излишнего давления на нервные окончания.
Переохлаждение
Другой причиной ноющих болей в яичках у мужчин может выступать обычно переохлаждение, которое вызывает спазмы сосудов. Через время дискомфорт проходит, но если простуда вызвала инфекцию, то воспаление усиливается и боль тоже становится сильнее.
Сильное возбуждение
Еще причиной может быть сильное перевозбуждение, после которого не было семяизвержения. Из-за того, что семенная жидкость не выделилась, возникает сильный спазм, проявляющийся болью. Наполненность яичек и становится причиной неприятных симптомов. Но боль здесь не резкая, а ноющая и тянущая.
На физиологическую природу симптома, не требующую срочной медицинской помощи, указывают следующие признаки:
Почему болит правое или левое яичко у мужчины
Самой распространенной причиной болей в левом яичке у мужчин выступает варикоцеле – расширение вен семенного канатика. В 80% случаев заболевание проявляется с левой стороны. По этой причине и боль отдает в левое яичко. Еще оно может болеть при пиелонефрите, мочекаменной болезни и кишечных инфекциях.
Боль в правом яичке у мужчин бывает связана с перекрутом семенного канатика. Варикоцеле возникает с правой стороны реже, чем с левой, но полностью исключать вероятность тоже нельзя. Также боль может возникать по любым перечисленным выше причинам, если воспаление затронуло только правое яичко.
К какому врачу обратиться, если болит яичко
Если вы столкнулись с таким симптомом, необходимо обратиться к урологу или андрологу. В компетенцию этих специалистов входят диагностика и лечения заболеваний мочеполовой и репродуктивной систем. В клинике Dr. AkNer работают специалисты с большим опытом, а также есть все необходимое оборудование для полного обследования. Уже на первичной консультации вам будет понятна тактика диагностики и последующего лечения. Для записи на прием пишите нам в онлайн-форме или звоните по контактным телефонам в удобное время.
Пищевая аллергия
Пищевая аллергия – специфическая реакция организма, которая проявляется после употребления в пищу определенных продуктов питания (или их ингредиентов). Чаще всего подобную защитную реакцию вызывает белок, реже – жиры и/или углеводы.
Людям, склонным к пищевой аллергии следует знать, что одно и то же блюдо может включать несколько аллергенов, которые будут восприниматься их организмом как вещества, несущие потенциальную опасность.
Аллергией на продукты питания страдают и взрослые, и дети. Однако у детей младшего возраста такая проблема наблюдается чаще, чем у взрослых (в силу особенностей протекания физиологических процессов и не оформившегося иммунитета). Специалисты отмечают, что в последние годы по всему миру стабильно увеличиваются число людей, подверженных данному заболеванию.
Причины пищевой аллергии
Принято считать, что патология имеет наследственную природу. Если один из родителей имеет склонность к аллергии, то вероятность возникновения такой же реакции на некоторые пищевые продукты у малыша достаточно высока. При двух родителях-аллергиках ребенок практически всегда имеет ту же самую проблему.
Справка. Нередко диагностируется аллергия перекрестного типа. Это означает, что у человека имеется реакция на определенные продукты, вызывающие аллергию. Например, при употреблении фасоли таковая была обнаружена. Значит, существует опасность подобного ответа организма и на другие бобовые культуры. При этом если человек ел фасоль впервые, негативных последствий может и не быть, они развиваются после повторного употребления блюда. В этом случае повторный либо длительный прием какого-либо продукта питания приводит к распознанию организмом аллергена и реагированием на раздражитель характерной симптоматикой.
Продукты питания, вызывающие аллергию
Продукты, которые могут вызвать аллергию, делятся на три вида по степени потенциальной аллергенности: высокая, средняя и низкая. Примеры аллергенных продуктов приведены в таблице ниже.
Важно! Помощь аллергику невозможно оказать без выявления аллергена по таблице продуктов с высоким аллергическим потенциалом. Состояние пациента оценивается после употребления им того или иного продукта.
Перекрестная пищевая аллергия
Ранее пациентам часто не могли подобрать оптимальный вариант питания и лечения (даже при условии обнаружения основного раздражителя). У многих больных при отсутствии взаимодействия с аллергеном симптомы не исчезали вообще или начинался рецидив. Это побудило ученых к проведению полномасштабных исследований. Был введен термин «перекрестная аллергия» и сейчас в медицине используются новые подходы для составления ежедневного меню и подбора лекарств.
Пример. У пациента выявлена истинная аллергия на пшеницу. Она при определенных условиях развивается и на другие злаки. Значит, необходимо исключить из продуктов питания все эти злаки.
Специалисты разработали перечень двойников-аллергенов, при контакте с которыми у пациентов может развиться негативная реакция. При составлении таблиц перекрестной пищевой аллергии используется следующий принцип – аллерген, вызывающий основную реакцию берется за основу. Затем выявляют группы раздражающих веществ, которые имеют аналогичное строение (а значит и идентичную реакцию организма).
Симптомы заболевания
Сразу после употребления пищи появляется отек губ и полости рта. Затем (по мере продвижения пищи по пищеварительному тракту) присоединяется следующая симптоматика:
При тяжелой форме болезни возможно появление негативных реакций уже только при запахе и прикосновении к определенным продуктам питания. В этом случае у больного может развиться аллергия в нескольких органах.
Если больному не оказана грамотная врачебная помощь, развивается анафилактический шок, при котором высока вероятность летального исхода.
Диета при пищевой аллергии
Лечебно-профилактическое питание при пищевой аллергии предполагает:
Обычному человеку достаточно сложно самостоятельно разработать грамотный индивидуальный алгоритм питания. Поэтому для лечения пищевой аллергии и подбора оптимального способа питания следует обращаться к квалифицированным специалистам. Не следует пользоваться никакими диетами, которые публикуются в околонаучных статьях в интернете!
Медики рекомендуют в последующем, после постановки диагноза, постепенно и под наблюдением лечащего врача вводить в рацион ряд пищевых продуктов с целью выявления индивидуальных реакций организма на каждый из них.
Совет. Людям, у которых диагностировано данное заболевание, следует внимательно изучать информацию на упаковке перед покупкой товара в магазине. Нередко аллергические реакции бывают на продукты, относящиеся низкоаллергенной группе. Поэтому подбор диеты должен проводиться в индивидуальном порядке.
От больного требуется самодисциплина и четкое соблюдение предписаний врача. Разумным решением будет питаться каждым из продуктов один раз в 4-5 дней. Возможно, реакция развивается не на конкретное блюдо, а на накопление определенного аллергена из него, когда он поступает в организм регулярно и концентрируется в нем.
Следует понимать, что соблюдая даже самую строгую гипоаллергенную диету, нужно, тем не менее, уделять должное внимание разнообразию рациона. Включая каждый день в пищу разрешенные продукты, следует стремиться к тому, чтобы организм получал весь набор жизненно важных компонентов (белки, углеводы, витамины, жиры, макро- и микроэлементы). В противном случае человек будет испытывать дефицит полезных веществ и это приведет к развитию разнообразных патологий и ухудшению самочувствия.
Лечение
Основной метод, широко применяемый для действенного лечения пищевой аллергии –элиминационная диета. Это означает, что пациенту запрещено употреблять на время отдельные продукты, аллергический ответ на которые был точно установлен. Такой вид терапии используют как для взрослых, так и для детей, включая малышей с аллергией на молочные продукты. Практика показывает, что в большинстве случаев симптоматика заболевания полностью исчезает через определенный промежуток времени.
Внимание! Лечением заболевания с помощью лекарств от пищевой аллергии занимается только врач! Нельзя самостоятельно приобретать любые медикаменты и экспериментировать с ними. Существуют качественные лекарства, которые доказали свой высокий эффект в ходе клинических испытаний и практического применения. Они активно используются во время обострения (под строгим наблюдением опытного врача).
Профилактика
К профилактическим мерам относят регулярное наблюдение у специалистов, прохождение обследований, четкое выполнение предписаний врача, соблюдение правил питания и прием лекарственных средств. Препараты для лечения и профилактики заболевания рекомендовано приобретать у солидных поставщиков. Социальные аптеки Столички – это безупречная репутация, выгодные цены и гарантия качества всех медикаментов.
Метеоризм, как признак «поджелудочных» проблем
С метеоризмом, без сомнений, знаком каждый. Но, если в одних случаях, симптом не несет ничего, кроме психологического дискомфорта. То, в других – сигнализирует о нарушениях пищеварения. Так как же отличить допустимое от патологического? И какая связь у метеоризма со «здоровьем» поджелудочной железы?
«Газовые» нормы
Подсчитать объем отделяемых кишечных газов в бытовых условиях – задача фактически невыполнимая. А ведь, в норме, эта цифра достигает 2,5 литров за сутки.
Все дело в том, что пищеварительная система напрямую контактирует с воздухом окружающей среды. И поэтому часть газа попадает в кишечник при глотании, при приеме пищи.
«Газа» добавляют и кишечные бактерии, образующие его в процессе своей жизнедеятельности.
При этом, преобладающая в норме, сахаролитическая микробиота (лакто-, бифидобактрии, стрептококки и другие) по большей части использует «для пропитания» не всосавшиеся в тонком кишечнике углеводы, а «отходами» в этом случае становятся молочная и уксусная кислоты, углекислый газ, вода и водород.
Углекислый газ в дальнейшем преобразуется другими бактериями, а водород – всасывается в кровь и выводится через легкие.
Однако, если количество непереваренных углеводов значительно возрастает (например, при избытке употребления сладкого, лактазной недостаточности или дефиците панкреатической амилазы), увеличивается и концентрация водорода, кислот и, соответственно, отделяемых газов, имеющих кислый запах.
Некоторые представители кишечной микробиоты в качестве питания используют не углеводы, а серосодержащие соединения, в частности белки. С образованием, при этом, сероводорода, аммиака и кадаверина.
«Газы» при этом, приобретают ярко выраженный гнилостный или тухлый запах. А причиной такой проблемы чаще служит недостаточность протеолитических (расщепляющих белки до аминокислот) ферментов поджелудочной железы.
Когда метеоризм уже не «безопасен»
Как уже было отмечено, образование и выделение кишечных газов – явление нормальное и неизбежное. Однако только в том случае, когда их объем и характеристики не причиняют ни психологического, ни физического дискомфорта.
Если же метеоризм беспокоит регулярно или присутствует «фоново», сопровождается болью в животе и/или изменением частоты (диарея или запоры) и характера (к примеру, «жирный» стул), а также общей слабостью и утомляемостью – следует исключить, как минимум, ферментативную недостаточность поджелудочной железы, как одну из самых частых причин метеоризма.
Стоит отметить и тот факт, что яркие клинические признаки панкреатической недостаточности появляются, когда дефицит ферментов достигает примерно 90% от нормы. А до этого уровня – симптомы чаще «легкие», непостоянные и связаны с характером питания.
Как проверить
О патологии могут говорить изменения в копрограмме:
Однако, они могут служить лишь косвенными признаками «поджелудочного» неблагополучия, поскольку сопровождают также ряд других пищеварительных нарушений.
Более «специализированным» исследованием функционального состояния железы является анализ кала на панкреатическую эластазу. Поскольку этот протеолитический фермент проходит весь пищеварительный тракт практически в неизменном виде.
А снижение эластазы в кале – самый достоверный признак пакреатической недостаточности. При чем не только в отношении самой эластазы, но и остальных ферментов железы, даже на самых ранних стадиях патологии.
Вкусно и опасно: питание как причина острого панкреатита у детей
Такая форма воспаления поджелудочной железы у детей чаще всего развивается как хроническая проблема, но в случаях систематического нарушения питания возможно обострение болезни.
Симптомы реактивного панкреатита у детей
Боль при реактивной форме панкреатита сосредотачивается в области пупка (при вопросе «где болит» дети чаще всего указывают именно это место). Но бывает и так, что ребенок указывает на другую часть брюшной полости. Это связано с незрелостью детской нервной регуляции: малышу может казаться, что болит в разных частях живота. Именно поэтому точно связать наличие боли с проявлением реактивного панкреатита может только врач.
Помимо боли проявляются и сопутствующие симптомы реактивного панкреатита у детей 1 :
Причины реактивного панкреатита у детей
В отличие от взрослых, дети чаще реагируют на инфекции и воспаления именно нарушением работы поджелудочной железы.
Наиболее характерными причинами реактивного панкреатита у детей являются 1 :
Продукты, которые могут провоцировать возникновение реактивного панкреатита у детей:
Лечение реактивного панкреатита у детей
При появлении симптомов панкреатита необходимо сразу же обратиться к врачу. Некоторые формы панкреатита требуют интенсивной терапии в госпитальных условиях!
Диагностика заболевания проводится с помощью анализа крови (биохимии) и ультразвукового исследования брюшной полости. Если диагноз определен правильно, то лечение реактивного панкреатита у детей имеет те же принципы, что и терапия острой формы болезни.
Механизм лечения реактивного панкреатита включает в себя диету и комплексное лекарственное воздействие. Это могут быть антибиотики, ферменты, антигистаминные препараты – правильную схему медикаментозного лечения должен определить врач.
Важным условием лечения реактивного панкреатита у детей является диета. Принципы питания при болезни подразумевают:
Первые сутки лечения врач может рекомендовать провести на лечебном голодании, которое допускает употребление лишь минеральной воды без газа. И уже на следующий день можно вводить легкий куриный или кроличий бульон, каши, отварные измельченные овощи (исключая капусту, бобовые, редьку и редис), нежирный творог, омлет.
Медикаментозное лечение у детей реактивного панкреатита направлено на: