Супрессивная сцинтиграфия что такое
Вопрос врачу: что такое сцинтиграфия?
Вопрос врачу: что такое сцинтиграфия?
В Рубрике «Вопрос врачу» сегодня – заведующая отделением радиоизотопной диагностики Екатерина Игоревна Денисенко-Канкия
Что такое сцинтиграфия щитовидной железы?
При сцинтиграфии щитовидной железы врач вводит пациенту микроскопическую дозу радиоактивного вещества (пертехнетат технеция) в вену, которая захватывается щитовидной железой. Препарат накапливается, прежде всего, в метаболически активных областях. Излучение, исходящее от него, можно обнаружить с помощью специальной камеры (гамма-камеры) и графически отобразить на компьютере (сцинтиграмма).
Когда и зачем делать сцинтиграфию щитовидной железы?
Врач может порекомендовать его пациенту с подозрением на патологию щитовидной железы в рамках последующего лечения или в ответ на опасения по поводу рисков, которые могут вызвать рак щитовидной железы.
Видите, на фотографии, бабочку на экране компьютера? Так выглядит щитовидная железа в норме, но к сожалению, так бывает не всегда.
Существует такое понятие как холодные, теплые и горячие узлы. Мы постараемся простым, так скажем немедицинским языком, немного рассказать Вам, что же это такое:
Холодный узел — это область в ткани щитовидной железы, которая не накапливает или почти не накапливает радиофармпрепарат (низкоактивное радиоактивное вещество, вводимое для исследования). Следовательно, эта ткань менее активна, чем остальная часть щитовидной железы. Это может произойти, например, со злокачественной опухолью, а также с кистой или воспалением.
Теплый узел — в теплом узле радиофармпрепарат накапливается немного сильнее, чем в остальной ткани щитовидной железы. Это может быть доброкачественная опухоль (редко злокачественная).
Горячий узел — это область щитовидной железы, в которой интенсивно накапливается радиофармпрепарат. Это говорит о доброкачественной опухоли, которая ускользает от нормального контроля организма и вырабатывает гормоны щитовидной железы, совершенно независимо от текущей потребности (автономия щитовидной железы).
При каких заболеваниях важна сцинтиграфия щитовидной железы?
Как проводится сцинтиграфия щитовидной железы?
Перед сцинтиграфией щитовидной железы лечащий врач проконсультируется с Вами и проинформирует, например, о преимуществах и рисках сцинтиграфии щитовидной железы. Он также спросит, есть ли у вас какие-либо ранее существовавшие заболевания или какие лекарства Вы принимаете. Потому что лекарства для щитовидной железы и йодсодержащие препараты (такие как амиодарон — средство от сердечной аритмии) могут повлиять на результаты исследования, например, препятствуя проникновению радиофармпрепарата в ткань щитовидной железы, то есть блокируя ее и соответственно деформируя результаты исследования. Поэтому перед проведением сцинтиграфии щитовидной железы может потребоваться отменить прием этих препаратов.
Сцинтиграфия щитовидной железы проводится в положении лежа. Обследование совершенно безболезненно. Продолжительность исследования 5–25 минут после инъекции. Длительность получения изображения от 5-15 минут.
Есть ли противопоказания к исследованию?
Во время беременности и кормления грудью сцинтиграфия щитовидной железы не проводится. Если грудное вскармливание необходимо, его следует прекратить.
Сцинтиграфия паращитовидных желез
Отделение лучевой диагностики
На сегодняшний день сцинтиграфию паращитовидных желез принято считать одним из самых эффективных диагностических методов, в основе которого лежит применение радиофармацевтических средств, которые имеют уникальную способность избирательно накапливаться в тканевой структуре исследуемого органа.
Информативность сцинтиграфии на порядок выше остальных методов обследования.
Показания к сцинтиграфии паращитовидных желез
Показаниями к проведению сцинтиграфии паращитовидных желез являются те ситуации, когда требуется точная диагностическая информация:
Как проводится сцинтиграфия?
Перед проведением исследования паращитовидных желез с помощью метода сцинтиграфии не нужна специальная подготовка, также не возникает необходимости соблюдать пациентом какую-либо диету или отказываться накануне процедуры от приема лекарственных препаратов.
Единственное, что может потребовать врач, это за несколько суток до запланированной процедуры не принимать йодсодержащие препараты, — это важно для того, чтобы результаты исследования оказались наиболее информативными.
Во время процедуры в организм пациента вводятся изотоп, который обладает излучением, регистрируемым на специальном оборудовании.
Радиофармацевтическое средство, введенное пациенту, активно поглощают ткани паращитовидных желез.
После того, как вещество распределится по тканям указанную область сканируют посредством специального детектора на гамме-камере. С помощью полученного изображения можно делать выводы о структурном строении желез, их функциональном состоянии, наличии отдельных узловых изменений, нарушении работы органа и жизнеспособности клеток.
Сама процедура сканирования занимает не более 20 минут, однако сам процесс обследования длится не менее 2 часов.
Радиоизотопы, которые использовались во время сцинтиграфии, в короткие сроки распадаются, пропадает их способность к облучению, они довольно быстро и беспрепятственно покидают организм, поэтому можно утверждать, что лучевая нагрузка на человека является весьма незначительной.
Проведение сцинтиграфии заключается в следующем:
Процесс исследования проходит в несколько стадий:
Даже несмотря на то, что эта диагностическая процедура безвредна для человека, к ней существуют свои ограничения и противопоказания. Итак, сцинтиграфию нежелательно проводить в следующих случаях:
В наши дни сцинтиграфия является весьма распространенным методом диагностического исследования лиц, страдающих заболеваниями эндокринной системы.
Метод совершенно не опасен для пациента, так как радиофармакологическое вещество вводится в организм в заранее специально рассчитанной дозировке.
Излучение, которое испускают радио-метки не способно оказывать повреждающего воздействия на близлежащие здоровые ткани организма.
Доза облучения будет сопоставима с рентгенологическим исследованием.
Обычно это исследование назначается как дополнительное после проведения ультразвуковой диагностики и тонкоигольной биопсии.
За последние двадцать лет метод сцинтиграфии, направленный на исследование измененных паращитовидных желез, стал более совершенным.
К его недостаткам можно отнести стоимость процедуры, — сцинтиграфия в несколько раз дороже УЗИ-исследования.
Повторно проводить сцинтиграфию паращитовидных желез можно не ранее, чем через два месяца после предыдущей, и не чаще нескольких раз в год.
Сцинтиграфия щитовидной железы
Сцинтиграфия щитовидной железы ― способ диагностики интенсивности образования гормонов в щитовидной железе по величине накопления радиоактивного изотопа, предварительно вводимого в организм. Это исследование осуществляется в радиологическом (радионуклидном, радиоизотопном) отделении, поскольку требует специальные условия: возможность хранения и применения радиоактивных веществ, громоздкое и дорогостоящее оборудование, специализации знаний и умений медперсонала.
Сущность сцинтиграфии
Доли и дольки щитовидной железы по разному активны. Поэтому важно определить какие места в железе больше перенапрягаются, какие ― меньше, а какие совершенно не функционируют. Определиться в этом помогает сцинтиграфия.
За некоторое время до исследования вводится очень малая доза радиоактивного вещества (безвредная для организма, но достаточная для диагностики). Это контрастное средство называется радиофармпрепарат, или сокращённо ― РФП. Такую аббревиатуру вы затем сможете обнаружить в протоколе сцинтиграфии.
Через рассчитанный период (например, 30 минут или иначе) делают снимки области шеи, на которых видно в каких местах вводимое вещество накопилось больше, а в каких ― меньше.

По интенсивности захвата РФП судят о том, какие участки щитовидной железы умеренно производят гормоны, какие более интенсивно («теплые» или «горячие» зоны). При отсутствии накопления вводимого вещества в одном из участков железы определяют недостаточную гормональную деятельность («холодные» зоны).
Таким образом, сцинтиграфия позволяет оценивать функциональное проявление щитовидной железы. Причём не только всего эндокринного органа, но каждой его части.
Показания для сцинтиграфии щитовидной железы
Радиоизотопное исследование не требует и не должно проводиться всем пациентам с любыми заболеваниями щитовидной железы. Существуют конкретные признаки болезни, при которых показана сцинтиграфия.
Раньше одним из показаний для сцинтиграфии был гипертиреоз и его следствие ― тиреотоксикоз, независимо от клинического варианта болезни. В настоящее время при диффузном токсическом зобе (ДТЗ) показаний для сцинтиграфии нет. Основная причина отсутствия такого показания при ДТЗ состоит в том, что оценить величину перенапряжения щитовидной железы позволяет ультразвуковое исследование (УЗИ), а избыток гормонов ― анализ крови.
Следует запомнить, что сцинтиграфия не нужна при отсутствии узлов в щитовидной железе. Но не при всех узлах требуется радоизотопная диагностика.
Если узлов мало и они малой величины (не более 10 мм по наибольшему размеру), то показаний для сцинтиграфии нет, независимо от данных анализа крови (при эутиреозе, гипотиреозе, гипертиреозе). При малых и средних (до 30 мм по наибольшему размеру или до 4 мл) размерах узлов, занимающих не более половины объёма щитовидной железы, в случае эутиреоза и гипотиреоза сцинтиграфия также не показана.
Показанием для сцинтиграфии щитовидной железы служат три состояния:
Средней величины узел в доле при гипертиреозе (тиреотоксикозе). Особенно, если узел имеет умеренный или значительный кровоток, выявленный при УЗИ (в режимах ЦДК и ЭДК);
Крупный узел (аденома), занимающий половину доли или более независимо от данных анализа крови;
Нетрадиционное расположение щитовидной железы или её ткани.
В первом случае сцинтиграфия нужна для оценки гормонообразования узлом. Это абсолютное показание к исследованию. Если результат покажет активный захват радиактивного вещества тканью узла («горячий» узел), то это позволит выявить источник избытка щитовидных гормонов при гипертиреозе и выбрать более рациональную тактику лечения. Например, путём малой операции, разрушив ткань узла через обычный прокол, без применения разреза, удаления доли и т.п.
Во втором случае сцинтиграфия позволит определить пользу аденомы ― величину производства гормонов тканью крупного узла. Это относительное показание для радиоизотопной диагностики. В действительности, существует два вида средних и крупных узлов аденомного устройства. Одни полноценно производят щитовидные гормоны, а другие содержат размножающуюся доброкачественную ткань, очень мало образующую гормоны.
Если средний или крупный узел не оказывает вредного влияния (не сдавливает близкие к нему структуры) и при этом полноценно производит гормоны, то он полезен. В таком случае может быть избрана тактика сохранения узла. Если же постоянно увеличивающийся очень крупный узел не производит гормоны («холодный») и при этом занимает почти всю долю железы, то в плановом порядке эта доля с узлом может быть операционно удалена без потери основного источника щитовидных гормонов. Но в случае малого или средней величины «холодного» узла в доле, где вместе с тем выявлено много полноценной гормонообразующей ткани лучшей тактикой будет сохранение доли.
В третьем случае, когда предполагается необычное расположение щитовидной железы (атопия) или образование щитовидной ткани в ином месте тела, с помощью сцинтиграфии уточняются особенности нестандартной клинической ситуации. Как правило, такие случаи встречаются редко.
Противопоказанием для проведения сцинтиграфии щитовидной железы является беременность.
Пример клинической оценки сцинтиграфии
Пациентка С. (37 лет) обратилась в Клинику щитовидной железы» доктора А.В. Ушакова в связи с узлами в правой доле щитовидной железы. Она побывала на консультации у хирурга, который предложил удалить долю с узлами.
Данные анализа крови у пациентки показали оптимальные значения гормонов: ТТГ 1,17 мЕд/л [0,4-4,0], Т4св. 11,7 пмоль/л [9,0-22,0], Т3св. 4,4 пмоль/л [2,6-5,7]. Из этих значений следует, что щитовидных гормонов абсолютно достаточно для всех функциональных процессов организма пациентки.
Для уточнения состояния и функционального напряжения щитовидной железы было проведено УЗИ.
Проведенное до УЗИ цитологическое исследование подтвердило доброкачественность ткани внутри узлов: «картина соответствует узловому активно пролиферирующему коллоидному зобу, с формированием фолликулярных структур и вакуолей резорбции коллоида».
Пациентка рассказала, что, по мнению консультировавшего её хирурга, нужно удалить долю с узлами, а лучше всю железу, с тем, чтобы в другой доле не появились узлы. При этом пациентке всё это было сказано устно. Документ с клиническим диагнозом и показанием к операции не был предоставлен.
К сожалению, такая странная ситуация случается не редко. Отсутствие объективной диагностики и надуманность свойственны именно хирургам. Возможно, большинство хирургов мыслят хирургически и редко – в пользу пациентов. Впрочем, бывает иначе.
После основной диагностики в нашей Клинике пациентке предложили дополнительно провести сцинтиграфию щитовидной железы для уточнения величины гормонов, которые производят узлы правой доли. В результате, данные сцинтиграфического исследования показали, что узел в нижней части правой доли очень активно производит гормоны, а узел в верхней части правой доли – наоборот, вырабатывают мало гормонов. Если вы обратите внимание на снимок сцинтиграфии приведённый ниже, то станет заметно более выраженное накопление радиофармпрепарата (РФП) в проекции узла в нижней части правой доли. Этот признак определяется по насыщенности цвета (много зелёного и синего).
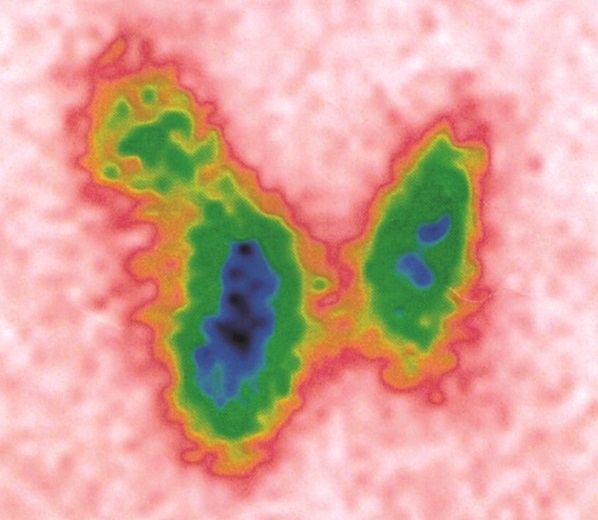
Рисунок 3. Сцинтиграфия щитовидной железы. Индекс захвата РФП на верхней границе популяционной нормы – 1,8%. Значительное накопление РФП (синий цвет) узлом в нижней части правой доли (вероятно «горячий» узел); в верхней части правой доли – «холодный» узел. Процентное отношение накопления РФП: 68% правая доля, 32% левая доля.
Следовательно, в данном случае активный узел нижней части правой доли полезен, так как производит более 60% от всего количества щитовидных гормонов железы. Объём правой доли с узлами составляет лишь 10,1 мл и не может оказывать никакого повреждающего (сдавливающего) влияния на окружающие структуры.
Узловой процесс в правой доле у этой пациентки полноценно обеспечивает её организм щитовидными гормонами. Учитывая доброкачественность узлов и их небольшой размер, но, главное, их важную роль в производстве собственных естественных гормонов (Т3 и Т4), операция по удалению правой доли, и, тем более, всей щитовидной железы противопоказана. Хирургическая тактика в таком случае окажет вред.
Этот пример наглядно демонстрирует значение и место сцинтиграфии в общей клинической диагностике. Показанием для сцинтиграфии в данном случае стала необходимость подтверждения гормонообразующей пользы узла для исключения необоснованной операции. Этот пример более подробно представлен в монографии «Классификации доброкачественных состояний щитовидной железы. Клинический диагноз» (2016).
Мифы о сцинтиграфии
Миф 1. Лет 15-20 назад даже врачи применяли сцинтиграфию для выявления злокачественности. Но это значение способа не подтвердилось. Запомните, сцинтиграфия не позволяет диагностировать злокачественность щитовидной железы. Раковые узлы бывают как холодными, так и горячими.
Миф 2. Мнение о том, что сцинтиграфия является главным диагностическим способом, позволяющим принять окончательное диагностическое решение, ошибочно. Сцинтиграфия ― дополняющий способ в обследовании. Она «видит» как количественно функционирует щитовидная железа, где и насколько активно её части (доли и дольки, в т.ч. узлы) производят гормоны. Это единственное и важное диагностическое преимущество сцинтиграфии. Поэтому сцинтиграфия лишь дополняет диагностический вывод, созданный на основании результатов УЗИ, анализа крови и термографии (см. пример с рисунками 2 и 3).
Миф 3. Некоторые пациенты опасаются сцинтиграфии, предожидая вредность процедуры. Сцинтиграфия не вредна, но и не абсолютно безвредна. При показании лучше сделать это исследование. Проведение сцинтиграфического исследования щитовидной железы однократно в год не оказывает значимого влияния на организм и компенсируется (восполняется) восстановительными силами организма. Одна процедура сцинтиграфии по раздражающему воздействию может быть приравнена к 2-3 процедурам УЗИ. Подумайте, что регулярное использование сотовых телефонов во много раз вреднее нужного для диагностики способа ― сцинтиграфии.
Как готовится к сцинтиграфии щитовидной железы
Подготовка к сцинтиграфии в основном сводится к ограничению употребления продуктов увеличенным количеством йода и медикаментов с йодом и гормонами щитовидной железы. Абсолютное ограничение на употребление йодистых, гормональных и тиреостатических препаратов в ближайшие 48 часов перед проведением сцинтиграфии.
Существует представление о том, что нужно создать идеальные условия для сцинтиграфии ― почти полностью исключить лекарственные средства и длительно не использовать в пище продукты с йодом. С этой позиции, например, предлагают за 3 месяца до сцинтиграфии прекращать приём любых медикаментов с йодом, за месяц ограничивать потребление йодсодержащих продуктов, за 3 недели прекращать употреблять щитовидные гормональные препараты (L-тироксин, Эутирокс) и за 1-2 недели тиреостатики (Мерказолил, Пропицил, Тирозол). Таким образом, добиваются безйодной и безмедикаментозной «чистоты» организма, предполагая, что результаты сцинтиграфии в таком случае будут самыми точными, соответствующими реальности.
Но врачу и пациенту обычно некогда ждать 1, 2 и 3 месяца для получения данных сцинтиграфии, которая служит уточняющим исследованием. Часто они нужны в ближайшие дни от момента основной диагностики. Кроме того, как можно прекратить медикаментозную помощь, если такая отмена приведёт к ухудшающим последствиям?
Поскольку сцинтиграфия показана не при всех заболеваниях щитовидной железы, то обязательно возьмите с собой направление на сцинтиграфию у своего врача-эндокринолога.
Некоторые радиологи требуют данные УЗИ щитовидной железы. Это желание радиологов не является обязательным для проведения сцинтиграфии. Напротив, без предварительного знания о структуре щитовидной железы, результат сцинтиграфии должен быть наиболее объективным, не искажённым. Но лучше не забыть и взять с собой «Протокол УЗИ щитовидной железы» вместе со снимками.
Что требовать от специалиста-радиолога
В результате проведенной сцинтиграфии вам должен быть предоставлен в письменном виде документ ― «Протокол сцинтиграфии щитовидной железы». В этом документе кроме анкетных сведений (название и адрес медучреждения, ФИО пациента и врача, даты и времени процедуры) должны присутствовать описание и заключение. При этом, к такому письменному документу должно обязательно прилагаться сцинтиграфическое изображение. При отсутствии протокола и/или снимка(-ов) оценка результатов сцинтиграфии другим врачом будет ограничена или невозможна.
Описание в протоколе сцинтиграфии должно быть полноценным! Важно не только словесно отразить картину радиоизотопного распределения в железе, но обязательно указать индекс захвата РФП и сообщить процентное распределение РФП между долями и внутри доли, в случае если есть узел. Часто радиологи пренебрегают такими обязательными сведениями, что ухудшает клиническую диагностику эндокринологом. Каждый пациент имеет право требовать от специалистов отразить в протоколе необходимые сведения. Обратите внимание радиолога на нужные вам сведения заранее, перед проведением диагностической процедуры (запишите названия этих показателей, чтобы грамотно общаться со специалистом).
Супрессионная сцинтиграфия щитовидной железы
Принцип метода основан на внутривенном введении радиофармпрепарата, который из крови сразу же начинает захватываться клетками щитовидной железы, пропорционально их метаболической активности.
Пациент через определенное время после инъекции помещается в эмиссионный томограф, лежа на спине, с небольшой подушкой под спину и с запрокинутой несколько назад головой. Он находится неподвижно, детектор располагается над областью щитовидной железы как можно ближе к поверхности тела.
При проведении супрессионной сцинтиграфии щитовидной железы после стандартной сцинтиграфии щитовидной железы в течение 10−14 дней пациенту назначается 100−150 мкг L-тироксина (левотироксинатрийодтиронина) внутрь. После чего повторно определяют поглотительную функцию щитовидной железы.
После внутривенного введения препарата необходимо 20 минут на накопление изотопа в щитовидной железе.
Непосредственное обследование на томографе составляет около 20 мин.
● оценка функциональной способности (поглотительная/накопительная функция) щитовидной железы
● возможность определение загрудинного и сублингвального расположения тканей щитовидной железы
● определение добавочной (пирамидальной) дольки щитовидной железы
● безопасность (нет использования йода)
● комплексная диагностика гипертиреоза
● комплексная диагностика узлового поражения
● дифференциальные диагноз компенсированной и декомпенсированной формы функциональной автономии
● оценка эффективности склеротерапии автономных образований
При кормлении грудью проведение исследования возможно, но необходимо воздержаться от кормления в течение 24-х часов после внутривенного введения изотопа.
За 2 недели до исследования необходимо прекратить прием тиреостатиков (Мерказолил, Тирозол, Пропицил) и синтетических аналогов гормонов щитовидной железы (L-тироксин, Трийодтиронин, Эутирокс).
В течении 2-х недель не проходить обследования, связанные с введением йода (МСКТ, МРТ, внутривенная урография).
В течении 2-х недель — диета с ограничением количества йода (исключить морепродукты, морскую капусту, любую рыбу, суши, морепродукты, капусту, цветную капусту).
Утром перед исследованием — легкий завтрак
Запись на исследование:
Необходимо предварительно согласовать день и время исследования по телефону:
СПЕЦИАЛИСТЫ
Плотников Константин Анатольевич
врач-радиолог высшей квалификационной категории
Варенникова Анастасия Александровна
врач-радиолог высшей квалификационной категории
Сцинтиграфия костей скелета (остеосцинтиграфия)
Наши специалисты свяжутся с вами в ближайшее время
Сцинтиграфия костей скелета (остеосцинтиграфия) – это исследование метаболизма (обмена веществ) костной ткани с помощью радиофармацевтических препаратов (РФП), которые накапливаются в костях скелета. Радиофармпрепарат вводится внутривенно и накапливается в костной ткани, затем излучение от накопившегося препарата улавливается детекторами регистрирующего прибора (гамма-камеры).
Что показывает?
С помощью сцинтиграфического обследования, в основе которого лежит лучевая диагностика, врачи выявляют различные патологии, недоступные другим диагностическим методам, в том числе на ранних стадиях развития:
Если речь идет сцинтиграфии при онкологии, важно понимать, что данный метод позволяет выявлять динамику лечения, а значит, подтверждает его эффективность или свидетельствует о необходимости смены назначений.
Подготовка к сцинтиграфии костей скелета: не требуется.
В течение часа после введения РФП Вас попросят выпить 1 литра питьевой воды, так как это необходимо для улучшения накопления препарата в костях скелета и снижения лучевой нагрузки. Непосредственно перед исследованием необходимо опорожнить мочевой пузырь.
Показания к проведению сцинтиграфии костей скелета:
Противопоказания:
беременность. Грудное вскармливание необходимо прервать на 48 часов от момента введения РФП.
Особенности проведения сцинтиграфии костей скелета:
Исследование проводится через 3 часа после введения РФП. Занимает от 10 до 30 минут. Заключение выдается в день исследования.
Пациентам, приходя на исследование, необходимо с собой иметь выписки из историй болезни или амбулаторную карту, заключения (если имеются) по результатам рентгенологических исследований, КТ, МРТ, а также результаты предыдущих сцинтиграфических исследований.
Используемые радиофармацевтические препараты (РФП): диагностику заболеваний костей скелета проводят с меченными фосфатными комплексами, которые прочно связываются с кристаллами гидроксиапатита и незрелым коллагеном. В качестве метки используется 99мТс, который имеет короткий период полураспада – всего 6 ч. Гамма-кванты покидают организм и регистрируются детекторами прибора, в результате после компьютерной обработки получается изображение.
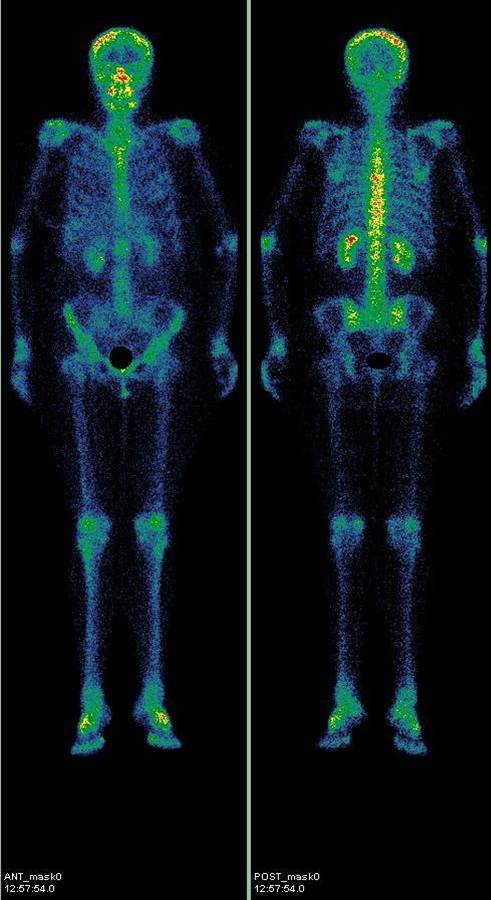
Нормальная сцинтиграмма костей скелета в передней и задней проекции:
Метастазы различных опухолей в кости
Многие опухоли метастазируют в кости. В первую очередь подозрение на метастатическое поражение скелета возникает при раке молочной и предстательной желез, раке легкого, почек и некоторых других. Особую настороженность следует проявлять при увеличении уровня онкомаркеров, например: ПСА (простатспецифический антиген), СА 15-3 и некоторых других. После консервативного лечения или хирургического удаления опухоли рекомендуется динамическое наблюдение за состоянием костной ткани. Сцинтиграфию следует проводить первые 2 раза с промежутком 6-8 месяцев, затем, при нормальном результате исследования, через 1–2 года. Уточнять необходимость проведения повторных исследований нужно у специалиста-радиолога или Вашего лечащего врача.
К достоинствам радионуклидной диагностики следует отнести возможность выявления патологии костной ткани до развития клинических и рентгенологических признаков поражения костей.
Воспалительные и травматические изменений костной ткани
Одним из показаний к проведению радионуклидных исследований костной системы (сцинтиграфии костей) являются воспалительные изменения костной ткани. Метод позволяет определить распространенность процесса, выявив очаги воспаления в костях и суставах во всем скелете, даже на ранних стадиях заболевания. На рентгенограммах при остеомиелитах, как правило, определяется меньшая распространенность процесса, чем на самом деле. Сцинтиграфия же показывает истинные размеры воспалительного очага.
Кроме того, с помощью этого метода можно выявлять переломы и оценивать, насколько хорошо происходит их заживление. Часто переломы костей являются случайной находкой, например переломы ребер у пациентов с распространенным остеопорозом. В ряде случаев удается выявить нарушение целостности костей на ранних стадиях, когда рентгенологическое исследование не позволяет этого сделать, например переломы ладьевидной кости, ребер.
Остеосцинтиграфия в ортопедии и вертебрологии
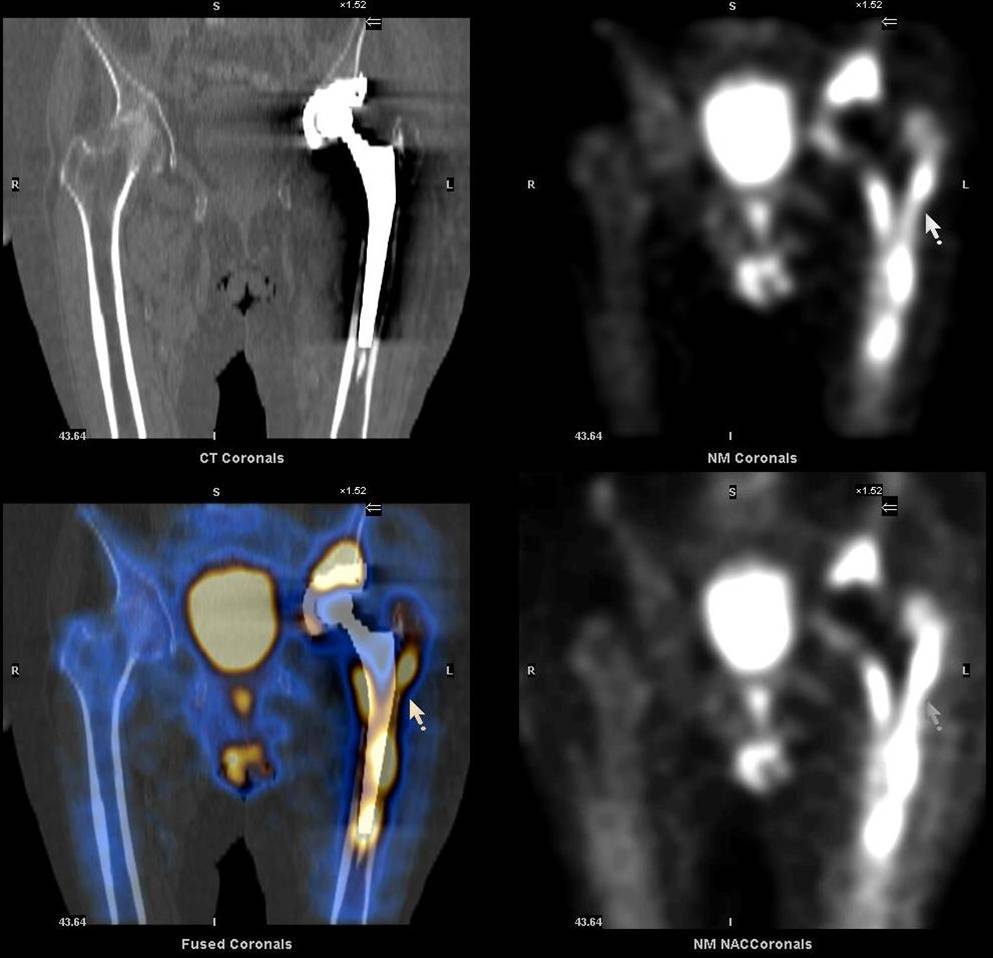
При протезировании суставов или установке металлоконструкций в позвоночник сцинтиграфия костей скелета позволяет выявить механическую нестабильность компонентов протеза (расшатывание) либо воспалительный процесс вокруг протеза или металлоконструкции. В отличие от других методов исследования (рентген, КТ, МРТ) сцинтиграфия костей скелета позволяет определить интенсивность протекания воспалительного процесса в различных участках кости.
Дополнительное проведение ОФЭКТ/КТ с возможностью посрезового анализа изображения, позволяет более точно локализовать область повреждения, что дает возможность своевременно провести необходимое лечение. Преимущества ОФЭКТ/КТ по сравнению с планарной сцинтиграфией: отсутствие суммации (посрезовый анализ накопления радиофармпрепарата), и точная локализация благодаря совмещению радионуклидного и КТ-изображений.
Как проходит восстановление после процедуры?
Обследование проводится в гамма-камере, которая радиоактивными лучами просвечивает организм человека, выявляя радиофармпрепарат в костях и суставах. Несмотря на кажущуюся сложность, процедура не дает никаких вредных последствий и сразу после диагностики пациент может вернуться к привычному образу жизни. Из рекомендаций на реабилитационный период можно выделить контроль достаточного употребления жидкости в первые сутки (чем больше – тем лучше), а также соблюдение мер качественной личной гигиены – тщательное купание, стирка всех вещей.
Где сделать сканирование скелета?
Выбирая место, где сделать сцинтиграфию, важно доверить процедуру опытным профессионалам, которые максимально корректно проведут дорогостоящее обследование и гарантируют информативность результатов. Еще одним фактором в пользу выбора ЦКБ РАН в Москве является наличие современного оборудования, которое воздействует на пациентов минимально возможной для информативного обследования дозой облучения.
Вредна ли сцинтиграфия костей скелета?
Во время обследования пациент получает минимальную дозу облучения, говоря о том, как часто можно делать сцинтиграфию, большинство специалистов сходятся во мнении – хоть каждый месяц. Абсолютным противопоказанием является беременность пациентки, если же она кормит ребенка грудью, а обследование не терпит отлагательств, после сцинтиграфии рекомендуется в течение суток сцеживать молоко, и лишь потом возвращаться к обычному кормлению.