Сукросомальное железо что это значит
Сукросомальное железо и его преимущество

В ходе многочисленных исследований было установлено, что лучшими носителями лекарств являются сукросомы.
Сукросомы (липосомы) — самопроизвольно образующиеся в смесях фосфолипидов с водой замкнутые пузырьки. Диаметр липосом варьируется от 20 нанометров (моноламеллярные везикулы, стенка состоит из одного бислоя) до 10-50 микрометров (мультиламеллярные везикулы, стенка состоит из десятков или сотен бислоёв). Внутри липосом содержится вода или раствор. Липосомы нетоксичны, биодеградируемы, они диффузно проникают через клеточные мембраны.
Какие же качества сукросом дают им преимущества перед другими носителями лекарств?
Прежде всего, это сходство с природными мембранами клеток по химическому составу. Известно, что липиды, входящие в состав мембран, занимают от 20 до 80 процентов их массы. Поэтому при правильном подборе компонентов липосом их введение в организм не вызывает негативных реакций.
Второе важное свойство сукросом – это универсальность. Благодаря полусинтетической природе можно широко варьировать их размеры, характеристики, состав поверхности. Это позволяет поручать сукросомам переносить широкий круг фармакологически активных веществ: противоопухолевые и противомикробные препараты, гормоны, ферменты, вакцины, а также дополнительные источники энергии для клетки, генетический материал.
В-третьих, сукросомы сравнительно легко разрушаются в организме, высвобождая доставленные вещества, но в пути следования липосомы, сами лишённые свойств антигена, надёжно укрывают и свой груз от контакта с иммунной системой и, стало быть, не вызывают защитных и аллергических реакций организма.
Сукросомы (липосомы) помогают дольше сохранять высокий уровень концентрации лекарственных препаратов в крови и в клетках, а также помогают им проникнуть в те области, куда без липосом они попасть не могут.
Сукросомы — идеальный переносчик лекарств
Препарат, содержащийся в липосоме, защищён мембраной и высвобождается постепенно в нужном месте в необходимых дозах.
Сукросомы — транспорт для железа
Липосомные структуры в нашем организме являются основным механизмом для транспортировки жиров и фосфора. При поступлении в желудочно-кишечный тракт липосомное железо не идентифицируется, так как находится в защитном окружении липосомы. Липосомы связываются в тонком кишечнике с Хиломикронами и с ними транспортируются в лимфатическую систему, оттуда в кровь и в печень.
Железосодержащий препарат, находящийся внутри сукросом, не взаимодействует с химическими веществами и / или органами и тканями, с которыми оно приходит в контакт и получает большую биодоступность по сравнению с ионным железом. Он не взаимодействует с компонентами пищи, может приниматься с любой едой.
Из лекарственного «металла» способно усвоиться в 15-20 раз больше железа, чем из пищи, так как подключаются другие механизмы транспорта железа из слизистой кишечника в кровь. Благодаря сукросомальной технологии биодоступность железа в сукросомальных препаратах увеличивается в 3,5 раза по сравнению с тем же железом не в липосомах.
Липосомная форма железа в профилактике железодефицитных состояний у детей раннего возраста
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; март-аперль; 2015; стр. 10-14.
Е.В. Полевиченко, д. м. н., профессор, ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава РФ, г. Москва
Естественной профилактикой железодефицитных состояний у детей первых месяцев жизни считается исключительно грудное вскармливание до 4-6 месяцев жизни. Концентрация железа в женском молоке невысока и составляет 0,2-0,4 мг/л, однако это обеспечивает потребности ребенка в железе благодаря его высокой биодоступности (50%). Физиологические потребности в железе детей раннего возраста, учитываемые при оценке алиментарных факторов риска развития ЛДЖ, приведены в табл. 1.
Таблица 1.
Физиологические потребности и рекомендуемые нормы потребления железа детьми 0-2 лет*
| Возраст потребности | Физиологические (мг/сутки) | Нормы потребления (мг/сутки) | |
| Россия | США | ||
| 0-3 мес. | 0,96 | 4,0 | 6,0 |
| 4-6 мес. | 0,96 | 7,0 | 6,0 |
| 7-12 мес. | 0,96 | 10,0 | 10,0 |
| 1-2 года | 0,61 | 10,0 | 10,0 |
При искусственном вскармливании для детей первого полугодия жизни используют молочные питательные смеси с относительно невысоким содержанием железа от 0,4 до 0,8 мг / 100 мл, так как ребенком еще используются пренатальные запасы железа. К 4-6-месячному возрасту ребенка они истощаются, и поэтому стандартное содержание железа в адаптированных молочных смесях для детей второго полугодия жизни возрастает до 0,9-1,3 мг / 100 мл. Для первичной профилактики железодефицитных состояний в качестве прикорма рекомендуются продукты промышленного производства, обогащенные железом (инстантные каши, вэллинги, фруктовые соки, фруктовые и овощные пюре). Для оценки пищевой обеспеченности ребенка железом и возможного восполнения его дефицита необходимо учитывать не только абсолютное содержание железа в продуктах рациона, но и уровень его всасывания и усвоения (табл. 2).
Таблица 2.
Содержание и биодоступность железа в продуктах детского питания*
| Продукты | Содержание железа, мг/100 г | Всасываемое железо, мкг/100 г | Всасывание железа, % |
| Женское молоко | 0,04 | 0,02 | 20-50 |
| Коровье молоко | 0,02 | 0,002 | 10 |
| Детская молочная смесь | 0,7-0,9 | 0,12 | 20 |
| Детская молочная смесь, обогащенная железом | 1,1-1,4 | 0,22-0,28 | 20 |
| Каши, обогащенные железом | 1,6-1,9 | 0,33-0,34 | 20 |
| Морковь | 0,5 | 0,02 | 4 |
| Говядина | 1,2 1,8 | 0,46 (всего) | 23 (гемовое) 8 (негемовое) |
Разнообразие педиатрических подходов к профилактике железодефицитных состояний детей раннего возраста в настоящее время суммировано в Клинических рекомендациях, разработанных ведущими отечественными экспертами с учетом общепризнанного международного опыта. В 2010 году Американская академия педиатрии (American Academy of Pediatrics) выпустила очередной пересмотр клинических рекомендаций по профилактике железодефицитных состояний у детей первого года жизни и детей раннего возраста (1-3 года). Основные положения этих рекомендаций сводятся к следующему:
Помимо широко применяемых и хорошо известных солевых и несолевых ферропрепаратов, обладающих доказанной клинической эффективностью, у детей 0-3 лет жизни для профилактики ЛДЖ в целях пищевой сапплементации могут использоваться также и продукты лечебно-профилактического питания. Новые возможности минимизации побочных эффектов перорального железа в жидкой форме предоставляет недавно зарегистрированный препарат Сидерал Капли (производство компании «Фарма Нутра», Италия), являющийся специализированным продуктом лечебно-профилактического питания. Он содержит уникальную комбинацию, необходимую для профилактики железодефицита: железо в легкоусваиваемой липосомальной форме. Действующим веществом Сидерала Капли является липосомный пирофосфат железа.
Сидерал Капли представляет собой инновационный и легкоусваиваемый источник железа, представленный в виде комплекса липосом. Запатентованная технология позволяет избежать побочных эффектов, столь распространенных при приеме препаратов железа, а именно: срыгиваний, неустойчивого стула, окрашивания слизистой оболочки рта и эмали зубов. Сидерал нетоксичен, поэтому может быть рекомендован во всех случаях дефицита железа, в том числе при беременности и кормлении грудью.
Сидерал Капли могут приниматься в неразбавленном виде либо могут быть разбавлены в половине стакана воды или другой жидкости комнатной температуры. Сидерал Капли могут профилактически вводиться в рацион питания у детей в случаях недоношенности, при слишком позднем отнятии от груди, а также при всех других стандартных показаниях, предусмотренных клиническими рекомендациями по профилактике железодефицитных состояний у детей раннего возраста.
Новое поколение препаратов железа – бисглицинат (хелат) железа
Распространенность анемии
Значимость анемии как проблемы современного мира не вызывает сомнений. Несмотря на все достижения цивилизации, дефицит железа является основным и наиболее распространенным нарушением питания в мире. Дефицит железа, от которого страдают многие дети и женщины в развивающихся странах, является единственным видом недостаточности питательных веществ, который также в значительных масштабах распространен в экономически развитых странах. Уровни его распространенности поражают: 2 миллиарда человек, то есть более 30% населения мира, страдают от анемии. 1
Среди анемий ведущими являются железодефицитные, составляя в структуре у женщин до 90% и среди мужчин — до 80%. Важным является высокая распространенность среди населения латентного дефицита железа, которая колеблется от 19,5% до 30%, кроме того, от 50% до 86% женщин имеют факторы риска развития анемии.
Железодефицитная анемия (ЖДА) — заболевание системы крови, обусловленное дефицитом железа в организме, сопровождаетcя изменениями параметров его метаболизма, уменьшением концентрации гемоглобина в эритроцитах, количественными и качественными их изменениями и клинически выражается анемической гипоксией и сидеропенией.
Сидеропения и развивающаяся в последующем тканевая и гемическая гипоксия приводят к расстройствам сердечно-сосудистой (миокардиодистрофия и нарушение кровообращения различной степени), нервной системы (вегетативно-сосудистые, вестибулярные нарушения, астенический синдром), снижению детородной функции женщин, а также развитие осложнений во время беременности и родов, изменению интеллекта и поведенческих настроений, хронизацию различных заболеваний и как следствие снижение работоспособности и ухудшение качества жизни. 4
Эволюция синтетических лекарственных средств терапии железодефицитной анемии
Фармакотерапия ЖДА базируется на введение в организм железа из состава железосодержащих лекарственных средств. Выбору препарата для коррекции сидеропении придается особое значение, так как важна не только эффективность, но и отсутствие побочных реакций и осложнений при их применении.
Существует условное деление препаратов железа на двух- и трёхвалентные. Однако, сама по себе валентность железа не представляет какой-либо ценности.
Известно, что всасывание железа в кишечнике возможно лишь тогда, когда микроэлемент находится в двухвалентной форме, которая способна проходить через клеточную мембрану слизистой оболочки кишечника. Низкое значение рН желудочного содержимого способствует растворению алиментарного железа и переходу трехвалентного железа (окисное) в двухвалентную форму (закисное). 17
При поступлении желудочного содержимого в кишечник рН пищевого комка повышается и в отличие от ферро-иона (Fe2+), ферри-ион (Fe3+) образует нерастворимые соли. В этих условиях только муцин, хелатируя железо, способен поддержать ферри-ион в растворимом состоянии. 4
Таким образом, соединения железа в составе препаратов должны обладать хорошей растворимостью, высокой биодоступностью, достаточным содержанием элементарного железа и малой токсичностью. Рассмотрим особенности абсорбции каждой из трёх известных групп препаратов железа.
Первое поколение препаратов железа
Одной из первых групп препаратов железа стали применять ионные соли двухвалентного железа. Эта группа характеризуется довольно быстрым наступлением эффекта в плане повышения гемоглобина и улучшения гемодинамических показателей в периферической крови.
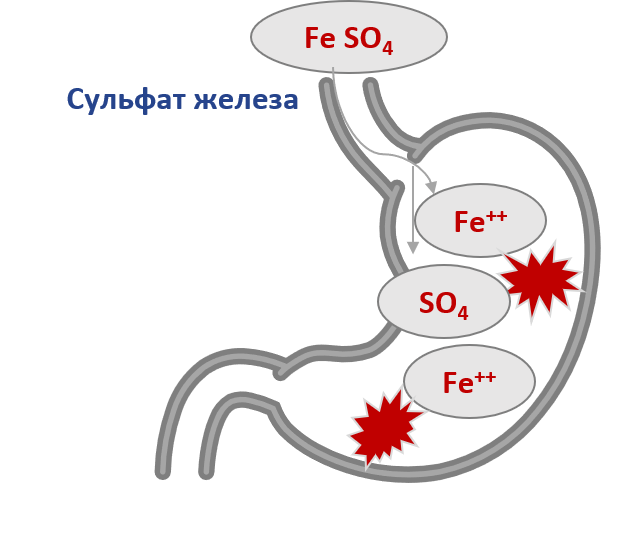
Тем не менее, лечение ионными препаратами железа, в частности сульфатом железа, вызывает побочные реакции у 44,7% пациентов. Чаще всего страдает желудочно-кишечный тракт (ЖКТ). Симптомы дисфункции его верхних отделов обычно проявляются в течение часа после приема лекарства и могут протекать как в легкой (тошнота, дискомфорт в эпигастрии), так и в тяжелой форме — с болью в животе и/ или рвотой. Кроме того, ферротерапия солевыми препаратами железа нередко сопровождается появлением металлического привкуса в течение первых дней лечения, потемнением зубной эмали и десен, возможны также диарея или запор. хорошо известно, что солевые препараты железа в просвете кишечника взаимодействуют с компонентами пищи, лекарствами, затрудняя абсорбцию в том числе и железа. В связи с этим, их рекомендуют назначать за 1 час до приема пищи, однако это усиливает повреждающее действие соединений Fe2+ на слизистую кишечника, вплоть до развития ее некроза. 5
Причиной возникновения данных побочных явлений является гидролиз солей железа в желудке. Под действием желудочного сока ионные соли железа подвергаются гидролизу(диссоциации) в желудке, в результате чего свободные молекулы железа негативно воздействуют на слизистую оболочку ЖКТ и провоцируют возникновение побочных эффектов: тошнота, боль в животе, металлический привкус во рту, диарея/запор.
Второе поколение препаратов железа
Абсорбция железа в виде гидроксид-полимальтозного комплекса (ГПК) железа-III имеет принципиально иную схему по сравнению с его ионными соединениями и осуществляется путем активного всасывания при конкурентном обмене лигандами, уровень которых определяет скорость абсорбции железа Fe3+. Неионная структура, обеспечивающая стабильность комплекса и перенос железа с помощью транспортного белка, предотвращает в организме свободную диффузию ионов железа, то есть прооксидантные реакции. Однако биодоступность полимальтозного комплекса железа-III самая низкая среди всех препаратов железа, всего 10–15%.
В связи с большим размером молекулы (55 kDa), ее пассивная диффузия примерно в 40 раз медленнее, чем у ионов железа. 6 Такую низкую биодоступность приходится компенсировать большими суточными дозами ГПК.
Новое поколение препаратов железа — новое решение проблемы анемии
С конца 90-х начала 2000-х годов начали активно внедрять применение хелатных комплексов железа для терапии дефицита железа и анемии у людей. Хотя данная группа препаратов появилась гораздо раньше, и использовалась изначально в качестве пищевых добавок и в ветеринарии.
В 1893 году Альфред Вернер выдвинул постулат о новой молекулярной структуре, характеризующей эти стабильные молекулы. Спустя несколько лет, в 1920 году Морган и Дрю применили термин «хелат» к молекулярной структуре, постулированной Вернером. 7
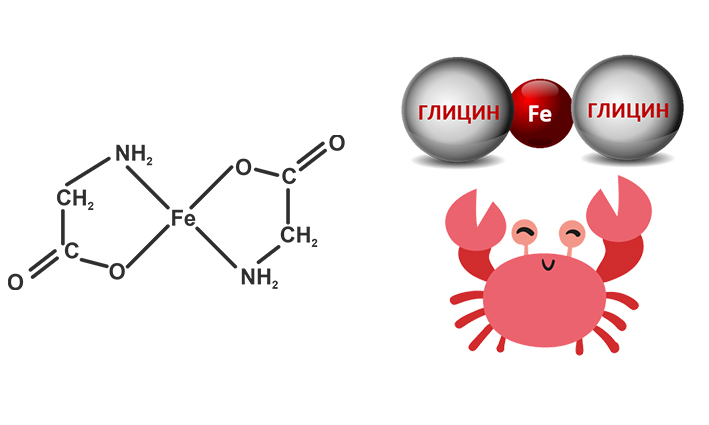
Хелаты металлов представляют собой комплексные соединения металла с аминокислотой.
В отличие от солей металлов, лиганд в хелатном комплексе отдает электроны катиону, делая тем самым молекулу ионно-нейтральной, устойчивой к разным факторам, действующим в желудочно-кишечном тракте (рН, пища), а низкая молекулярная масса способствует максимальному усвоению железа при пероральном приеме. 8
Хелатные комплексы легче проникают через стенку кишечника и лучше усваиваются, не нарушая ионный и минеральный баланс клетки. 10
Бисглицинат железа состоит из одной молекулы железа, которая соединена с карбоксильными группами двух молекул глицина при помощи ковалентных связей.
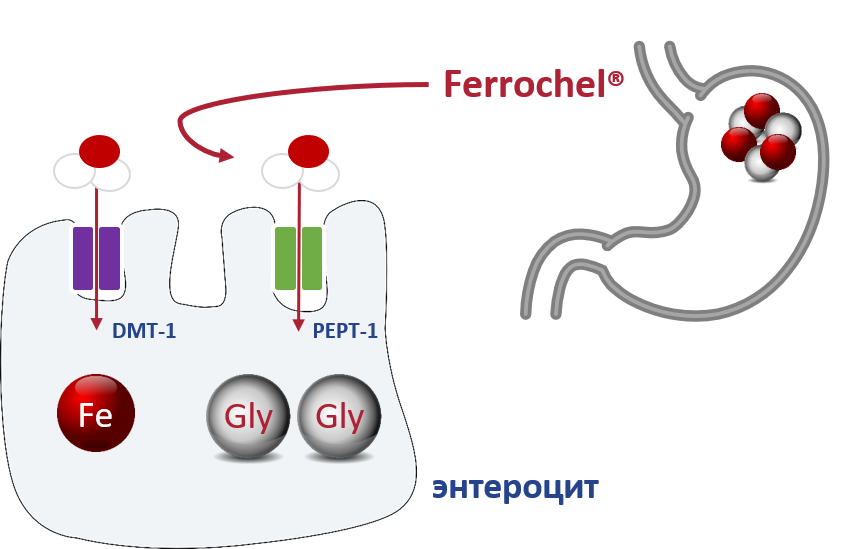
Соотношение железа к лиганду 1:2 нейтрализует валентность железа, что обеспечивает его стойкость к разным факторам, действующим в желудочно-кишечном тракте (рН, пища). Поэтому соединение хелата не поддается гидролизации в желудке, полностью абсорбируется в тонком кишечнике и в неизмененном виде попадает внутрь энтероцитов, где и происходит высвобождение молекулы железа. 8
Бисглицинат железа — это источник негемированного железа. После перорального применения соединение в неизмененном виде попадает в энтероциты, где гидролизируется на железо и глицин. Стабильность соединения бисглицината железа объясняется тем, что оно не гидролизируется при разных значениях рН, а низкая молекулярная масса (204 г/моль) способствует максимальному усвоению железа при пероральном приеме. 8
В составе Multizan ® Феррум бисглицинат железа представлен запатентованным комплексом Ferrochel ® компании Albion Minerals — мировым лидером и новатором в области минерального аминокислотного хелатного питания.
Уникальная гамма хелатных минералов Albion ® :
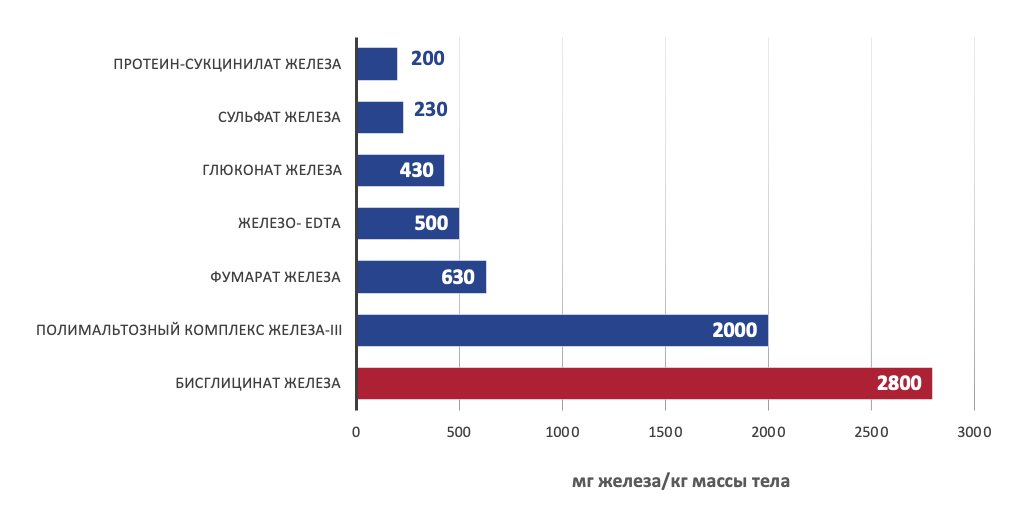
Даже с повышенной биодоступностью бисглицинат железа безопасен. Всасывание контролируется запасами железа в организме, при этом большие количества обычно усваиваются людьми с более низким статусом железа. Организм, страдающий железодефицитной анемией, может потреблять 90% железа, в то время как организм, не страдающий железодефицитной анемией, может потреблять всего 10%, или ровно столько, сколько необходимо организму для компенсации потерь в метаболизме. Было обнаружено, что бисглицинат железа Ferrochel ® в 2,6 раза безопаснее, чем сульфат железа, и безопаснее, чем обычное неорганическое железо, содержащееся в пищевых продуктах и пищевых добавках. 13
Сравнительная таблица доз LD50 (cредняя доза вещества, вызывающая гибель половины членов испытуемой группы) различных препаратов железа при пероральном введении белым мышам. 14, 15, 16
Лечение железодефицитной анемии и дефицита железа
Лечение железодефицитной анемии и дефицита железа
О современных представлениях коррекции дефицита железа и основных характеристиках железосодержащих препаратов, принципах их выбора и дозирования при железодефицитных состояниях.
Диета при железодефиците и источники железа в пище
Основным источником железа для человека являются продукты животного происхождения. В природе железо существует в двух химических формах: 2-валентное (гемовое) и 3-валентное (негемовое). Гемовое железо хорошо всасывается в кишечнике. Наиболее богаты гемовым железом мясо, особенно говядина, кровяная колбаса. В птице и рыбе гемового железа гораздо меньше. Печень (свиная и телячья), почки, сердце, ливерная колбаса богаты ферритином и гемосидерином, содержащими негемовое железо (последнее плохо всасывается в желудочно-кишечном тракте). Много негемового железа содержится в некоторых марках красного вина, фруктовых соках, яблоках, гранатах, гречневой крупе, молочных продуктах, яйцах, орехах и шоколаде. Биодоступность такого железа минимальна, и все эти продукты не являются источником железа. Вегетарианство является мощным фактором риска железодефицитной анемии (ЖДА) в любом возрасте. При этом в рацион должны входить зелень, овощи, фрукты, т. к. усвоение железа улучшается при наличии в пище витамина С. Всасывание железа ухудшают танин (содержащийся в чае и кофе), фитин (содержащийся в рисе, соевой муке), молоко и творог из-за высокого содержания кальция. Поскольку усвоение железа из пищи ограничено, медикаментозная терапия анемии является основной.
Всемирной организацией здравоохранения (ВОЗ) в 1993 – 2005 годах проведено глобальное исследование, показавшее, что 24,4% всех жителей земного шара страдает разными формами анемии. Чаще всего анемия встречается у детей дошкольного возраста (47% от общей популяции), беременных женщин (41,8%) и небеременных женщин детородного возраста (30,2%). В структуре анемий: 37% занимает железодефицитная анемия, 27% – анемия при хронических заболеваниях (АХЗ).
Среди женщин фертильного возраста лидирующие позиции занимает железодефицитная анемия (ЖДА). Анемический синдром является самым частым гематологическим синдромом, встречающимся в клинической практике. Анемия – это не диагноз, а только синдром, требующий особого алгоритма дифференциальной диагностики.
Исследование ВОЗ свидетельствуют о том, что ЖДА является третьей по распространенности причиной временной потери трудоспособности у женщин в возрасте 15–44 лет. Наряду с собственно ЖДА существует скрытый дефицит железа, который в Европе и России составляет 30–40%, в отдельных регионах – 50–60%. По данным ВОЗ, дефицит железа определяется у 20–25% всех младенцев, 43% – у детей в возрасте до 4 лет и до 50% – у подростков (девочки). Таким образом, наиболее частыми анемиями как в Беларуси, так и в других странах, являются ЖДА и АХЗ. Анемия является ведущим фактором ухудшения самочувствия пациента, по приблизительным оценкам ею страдают 2,4 млрд населения земного шара.
Основными причинами развития железодефицитной анемии являются: кровопотери (обильные менструальные кровотечения, беременность, роды, желудочно-кишечные, легочные, при заболевании почек); нарушения всасывания железа (резекция желудка и кишечника, недостаточность поджелудочной железы, глютеновая энтеропатия, болезнь Крона); повышенная потребность в железе (быстрый рост, недоношенные, новорожденные дети, подростки, беременность и лактация); недостаточное поступление с пищей (вегетарианская или веганская диета).
Необходимо помнить, что ЖДА – финал выраженного железодефицита, при котором снижается эритропоэз (кроветворение) и, как следствие, уменьшается содержание гемоглобина.
Предлатентный дефицит железа характеризуется снижением запасов микроэлемента без уменьшения расходования железа на эритропоэз. Латентный дефицит железа наблюдается при полном истощении запасов микроэлемента в депо, однако признаков развития анемии нет. Манифестный дефицит железа, или железодефицитная анемия (ЖДА), возникает при снижении гемоглобинового фонда железа и имеет характерные симптомы. Снижение концентрации сывороточного ферритина ниже 12 мкг/л у здоровых детей и 15 мкг/л у взрослых, с поправкой ниже 30 мкг/л у детей и 70 мкг/л у взрослых с инфекционными или воспалительными заболеваниями, означает неизбежное снижение концентрации гемоглобина в последующем.
Основой патогенетической терапии ЖДА является применение препаратов железа внутрь. Лечение препаратами железа должно быть длительным и зависит от исходной тяжести анемии (уровня гемоглобина и дефицита железа).
На амбулаторном этапе лечение осуществляется при уровне гемоглобина >80 г/л и удовлетворительном общем состоянии пациента. Пероральное назначение железосодержащих ЛС в дозе 200-300 мг/сутки в течение 4-6 недель до нормализации уровня гемоглобина, после чего продолжается прием ЛС в дозе 100 мг/сутки в течение 2-3 месяцев до содержания ферритина не менее 40 мкг/л. Необходим поиск причины дефицита железа и устранение причины дефицита железа – это лечение основного заболевания, вызвавшего дефицит железа.
Принципы выбора препарата железа для терапии
В настоящее время пероральные препараты железа разделены на две основные группы: ионные и неионные (последние представлены протеиновым и гидроксиполимальтозным комплексом 3-валентного железа).
Ионные препараты представлены солями 2-валентного железа, в т. ч. сульфатом железа (феррофол, тардиферон, ферроплекс, сорбифер, ферро-фольгамма и др.); хлоридом железа (гемофер); полисахаридными соединениями – глюконат-фумаратными комбинациями (хеферол, ферронал, мегаферрин). Хелаты 2-валентного железа (цитрат, лактат, глюконат, сукцинат) всасываются лучше, чем сульфат железа. В случае непереносимости солевых препаратов 2-валентного железа, являющихся на сегодняшний день наиболее эффективными в лечении анемии и восполнении депо железа, возможно использование неионных препаратов 3-валентного железа в виде гидроксиполимальтозного комплекса (мальтофер, биофер, феррум лек и др.).
При выборе лекарственного препарата и оптимального режима дозирования необходимо помнить, что адекватный прирост показателей гемоглобина при ЖДА может быть обеспечен поступлением в организм от 30 до 100 мг 2-валентного железа. Учитывая, что при развитии ЖДА всасывание железа увеличивается на 25–30% (при нормальных запасах железа в организме – всего 3–7%), назначают от 100 до 300 мг 2-валентного железа в сутки. Применение более высоких доз не имеет смысла, поскольку всасывание железа при этом не увеличивается. Степень абсорбции 2-валентных солей железа в несколько раз выше, чем 3-валентного, поэтому препараты, содержащие 2-валентное железо, дают быстрый эффект и нормализуют уровень гемоглобина в среднем через 1–2 месяцев, а нормализация уровня железа в депо происходит через 3–4 месяца от начала лечения и зависит от степени тяжести анемии и дозы препарата. Требуется более длительное применение препаратов, содержащих железо в 3-валентном состоянии, в случае дефицита меди в организме они будут неэффективны. Нормализация уровня гемоглобина при лечении препаратом 3-валентного железа наступит только через 2–4 месяца, а восполнение дефицита железа в депо – через 5–7 месяцев от начала терапии. Степень абсорбции отражается и на частоте развития побочных эффектов. Уменьшить нежелательное влияние твердых форм препаратов железа (таблетированных, капсулированных) на слизистую оболочку ЖКТ можно, принимая их во время еды, но при этом уменьшается всасывание железа.
При приеме препаратов в достаточной дозе на 7–10-й день от начала лечения наблюдается повышение количества ретикулоцитов. Нормализация уровня гемоглобина отмечается через 3–4 недели от начала лечения, а в ряде случаев затягивается до 6–8 недель. Общая длительность лечения зависит от исходной тяжести анемии. Стандартные сроки проведения ферротерапии ЖДА: при легкой степени тяжести – 4-6 недель, при средней степени – 8–12 недель, при тяжелой – 16 недель и более. На фоне применения ферропрепаратов внутрь наиболее часто возникают тошнота, рвота, анорексия, запоры (т. к. железо связывает сероводород, являющийся физиологическим стимулятором моторики), реже – поносы, металлический привкус во рту, окрашивание слизистых оболочек и зубов в черный цвет, аллергические реакции, головная боль. Эти побочные эффекты приводят к частым отказам пациентов от лечения.
Биодоступность двухвалентных солей железа в несколько раз выше, чем трехвалентных, так как они свободно диффундируют через каналы ДМТ1-белков и ферропортин. Фармакологический эффект препаратов быстрый, и нормализация уровня гемоглобина в среднем происходит через 2 недели ‒ 2 месяца, а восполнение депо железа происходит уже через 3‒4 месяца от начала лечения, в зависимости от тяжести анемии и дозировки препарата. В связи с чем ВОЗ рекомендует препараты двухвалентного железа в качестве стартовой терапии железодефицитной анемии. Всасывание ионов из препаратов трехвалентного железа более медленное, так как необходима активная (энергозависимая) трансформация с участием феррооксидаз. Поэтому такие препараты требуют более длительного применения, а в случае дефицита меди в организме будут неэффективны вообще.
Лекарственный препарат Феррофол производства УП «Минскинтеркапс» содержит в одной капсуле 50 мг сульфата железа (II) и 500 мкг фолиевой кислоты. Применяя Феррофол в среднесуточной дозировке по 1 капсуле 2-3 раза в день за 1 час до еды (100-150 мг в сутки), достигается цель лечения железодефицитной анемии – введение железа в количестве, необходимом для нормализации уровня гемоглобина, соответствует рекомендации ВОЗ об оптимальной лечебной дозе.
Лекарственный препарат Феррофол отвечает основным требованиям к проведению лечения препаратами железа:
Преимущества препарата Феррофол:
выпускается в форме капсул пролонгированного действия, активные ингредиенты содержатся в пеллетах (микрогранулах), которые обеспечивают их всасывание в верхнем отделе тонкой кишки, в связи с чем отсутствует местное раздражающее действие на слизистую оболочку желудка, что обеспечивает хорошую желудочно-кишечную переносимость. Использование пеллет в капсулах Феррофол позволяет изолировать друг от друга активные вещества – фолиевую кислоту и железо в одной готовой форме. Фолиевая кислота повышает синтез ДНК в кроветворных клетках, что положительно влияет на скорость синтеза гемоглобина, а значит, более быстрое купирование анемии.
Лекарственный препарат Феррофол показан для профилактики и латентного дефицита железа и железодефицитной анемии, особенно во время беременности.
Профилактика железодефицитной анемии и латентного дефицита железа показана пациентам группы риска, к которым относятся:
Феррофол – комбинированный лекарственный препарат, восполняющий дефицит железа и фолиевой кислоты в организме.
Капсулы нужно глотать целиком, запивая стаканом воды. Капсулу нельзя рассасывать, разжевывать и держать во рту.
Прием осуществляют до или во время приема пищи, в зависимости от желудочно-кишечной переносимости.
Имеются медицинские противопоказания и нежелательные реакции.
ПЕРЕД ПРИМЕНЕНИЕМ ЛЕКАРСТВЕННОГО ПРЕПАРАТА ОЗНАКОМЬТЕСЬ С ИНСТРУКЦИЕЙ