Субплеврально и перибронхиально что значит
Одиночные и множественные очаги — дифференциальный диагноз
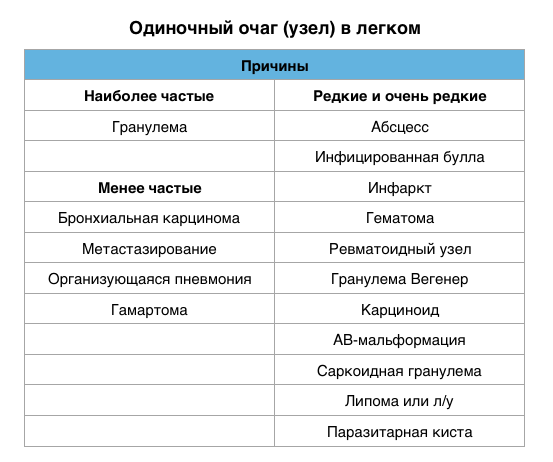
Одиночный легочный очаг (узел)
Одиночный легочный очаг (узел) — это локальный участок уплотнения легочной ткани округлой или близкой к ней формы диаметром до 3 см, который должен полностью окружен легочной паренхимой и не связан с плеврой, средостением, легочным корнем.
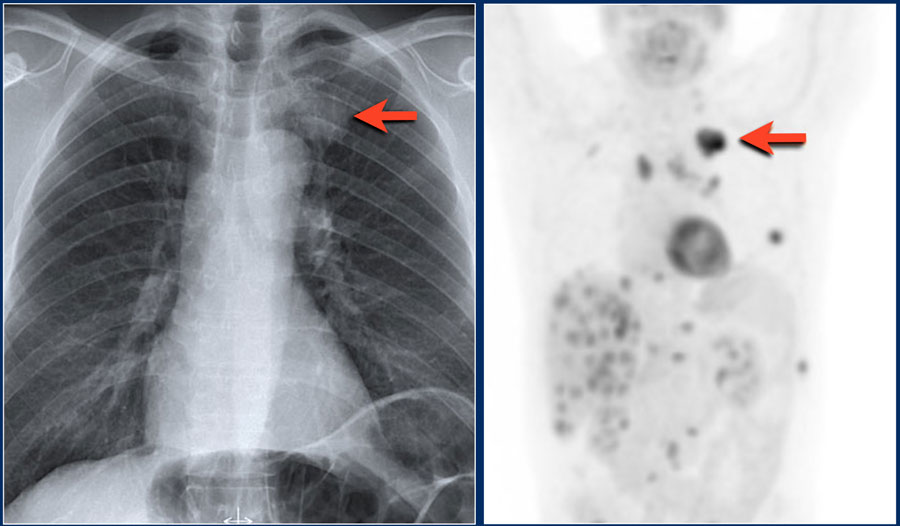
Очаги, которые не реагируют на лечение антибиотиками, наиболее точным неинвазивным методом исследования является ПЭТ/КТ.
ПЭТ/КТ позволяет обнаружить злокачественный узел с чувствительностью 97% и специфичностью 78%. Ложно-положительные результаты присутствуют также, но при случаях хронической гранулематозной болезни и ревматоидном артрите. Ложно-отрицательные результаты бывают при низко дифференцируемых опухолях таких, как карциноид и альвеолярно-клеточном раке размером менее 1 см.
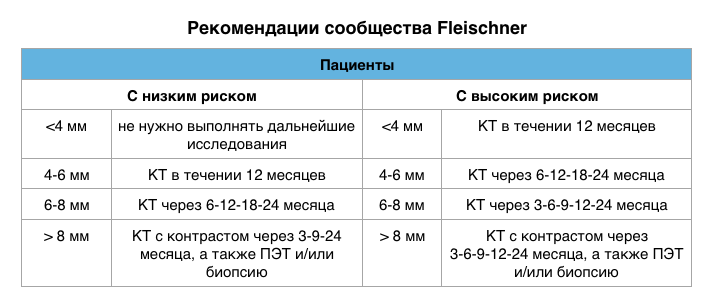
Рекомендации сообщества Fleischner
Выше представленные изображения органов грудной полости должны будут сравниваться с последующими снимками в течении двух лет для определения изменения размера узла. Повторное исследование важно так, как окруженные изменениями по типу матового стекла растут медленно.
Для узлов с признаками доброкачественной кальцификацией повторные исследование не требуются.
Рекомендации сообщества при визуализации узлов размером 8-10 мм в зависимости от клинической картины:
Как только на последующих снимках выявлен рост узла, то обязательно выполнение гистологической верификации диагноза.
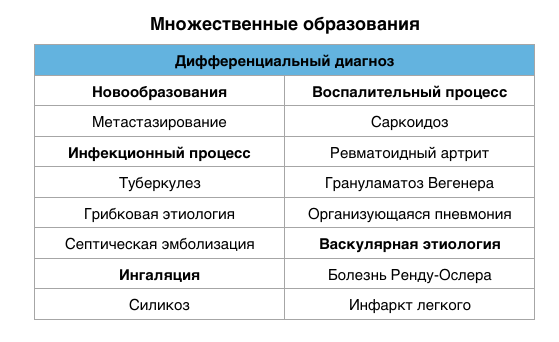
Множественные очаги
Дифференциальный диагноз множественных очагов в легких очень длинный. Наиболее частые представлены в таблицы. Очень часто трудно отдифференцировать множественные очаги от мультифокальной консолидации.
Метастазы
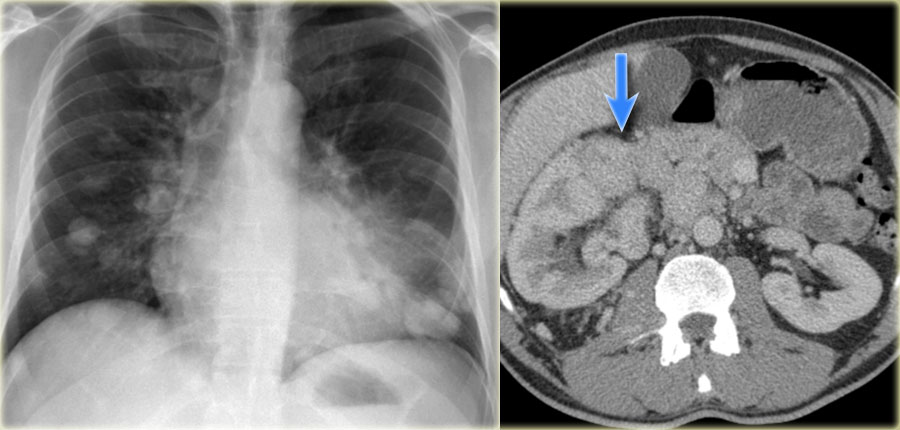
Метастазы являются частой причиной множественных очагов легких. Обычно очаги различные по размеру, с четкими контурами и чаще локализуются в нижних долях и субплевральной области легких. На КТВР множественные очаги обычно визуализируются, как очаги, локализующиеся произвольно не так, как при многих заболеваниях перилимфатически или центролобулярно. На снимках визуализируется почечно-клеточная карцинома, прорастающая в нижнюю полую вену и последующим распространением в легкие.
Ниже представлен другой пациент с метастазированием легкого. Первичная опухоль в языке.
Скопление мокроты.
Скопление мокроты часто является причиной картины поражения легкого множественными очагами. Иногда очень сложно дифференцировать изменения характерные при скоплении мокроты и рак легкого. Скопление мокроты чаще всего наблюдается у пациентов с бронхоэктатической болезнью, муковисцидозом и аллергическим бронхолегочным аспергиллезом.
В ниже представленном случае на КТ визуализируются бронхоэктазы с скоплением мокроты.
Ниже представлен типичный случай.
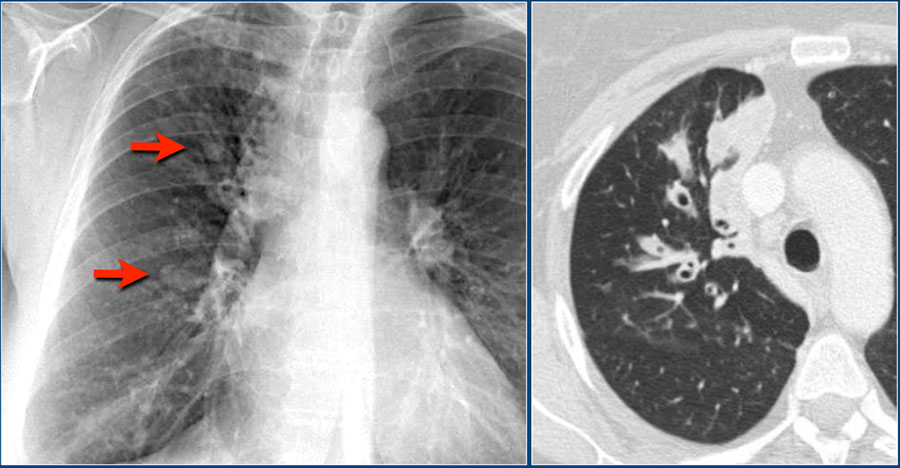
Бронхиальная атрезия
Бронхиальная атрезия — это врожденное заболевание бронхов, при котором визуализируется патологический бронх «забитый» слизью (красная стрелка) и гиперинфляция легкого (синяя стрелка).
Субплеврально и перибронхиально что значит
а) Синонимы:
• Мультифокальный рак легких
• Мультицентрический рак легких
б) Определение:
• > 2 патологических участков в легочной ткани
в) Основные особенности множественных патологических образований легких:
• Оптимальный диагностический ориентир
о Визуализация > 2 патологических участков в легочной ткани
• Локализация:
о Различная
— Одна доля легкого
— Несколько долей одного легкого
— Оба легких
• Размеры:
о Вариабельны: одновременно могут определяться узелки и объемный образования
• Морфологические особенности:
о Вариабельны: округлая форма, дольчатый, спикулообразный контур, признаки инфильтрации
г) Рентгенография:
о Множественные узелки в легочной ткани:
— Ограниченная чувствительность при выявлении:
Узелков размером 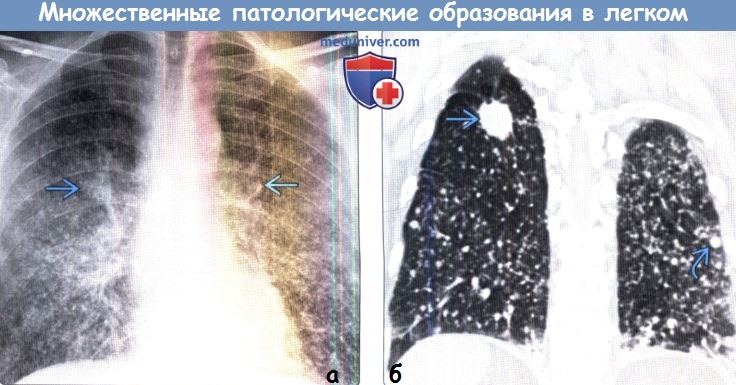
(б) У того же пациента при нативной КТ на реконструкции в коронарной плоскости в верхушечном сегменте нижней доли правого легкого визуализируется объемное образование со спикулообразным контуром, которое при рентгенографии не выявлялось. Образование соответствует первичному раку легких. Следует отметить наличие в обоих легких диффузных милиарных микроузелков и узелков более крупных размеров.
г) КТ:
• Выявление множественных патологических участков в легких
• Оценка формы, плотностных характеристик и размеров патологических участков
• У пациентов со злокачественным новообразованием осуществление его первичного стадирования; проведение рестадирования в период лечения при изменении размеров патологических участков в случае эффективности терапии
• Форма:
о Особенности узелков и объемных образований, позволяющие заподозрить злокачественное новообразование: дольчатый, спикулообразный контур
о Особенности консолидации: нечеткий или четкий контур
• Плотность:
о Узелки и объемные образования могут быть солидными или субсолидными
— Изменения по типу «матового стекла»: атипичная аденоматозная гиперплазия (ААГ) ( 5 мм
о Некроз: участки пониженной плотности, полости ± уровни жидкости
о ± кальцификация: эксцентрическая, точечная, крупнозернистая, хаотичная
о При наличии множественных солидных узелков в легочной ткани следует заподозрить метастазы
о Участки консолидации легочной ткани могут быть гетерогенной или гомогенной структуры
• Локализация:
о Центральная или периферическая
о Установление локализации более крупных и сателлитных патологических участков
о Локализация патологических участков важна для стадирования рака легких:
— Выявление и оценка эндобронхиальной опухоли
— Оценка местнодеструирующего роста
— Сателлитные патологические участки:
В той же доле, где и первичная опухоль: Т3
Другая доля того же легкого, где и первичная опухоль: Т4
Другое легкое: М1а
• Размеры:
о Размеры очага первичного рака легких влияют на определение стадии по критерию Т
• Выявление сопутствующих злокачественному новообразованию признаков:
о Местнодеструирующий рост
о Лимфаденопатия
о Плевральный выпот, узелки и объемные образования
о Метастазы в костях
е) Методы медицинской радиологии:
• ПЭТ/КТ:
о Оптимальный метод для стадирования злокачественного новообразования
о Выявление патологических участков, подходящих для проведения биопсии
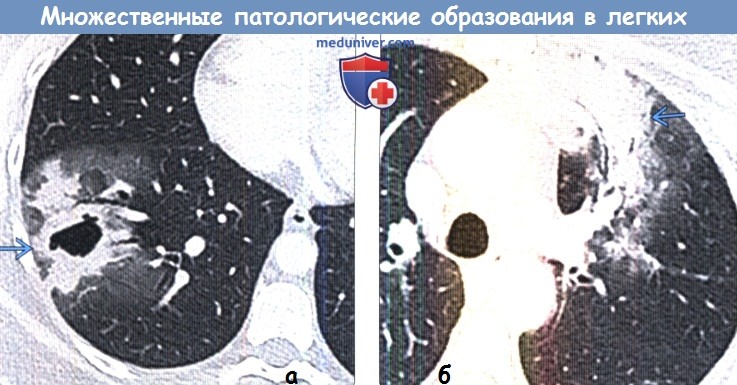
(б) У этого же пациента при КТ с контрастным усилением в верхней доле левого легкого также визуализируется участок консолидации легочной ткани с «воздушной бронхограммой».
При биопсии было подтверждено наличие синхронной аденокарциномы в левом легком. При неразрешающейся пневмонии у курильщиков следует подозревать злокачественное новообразование. 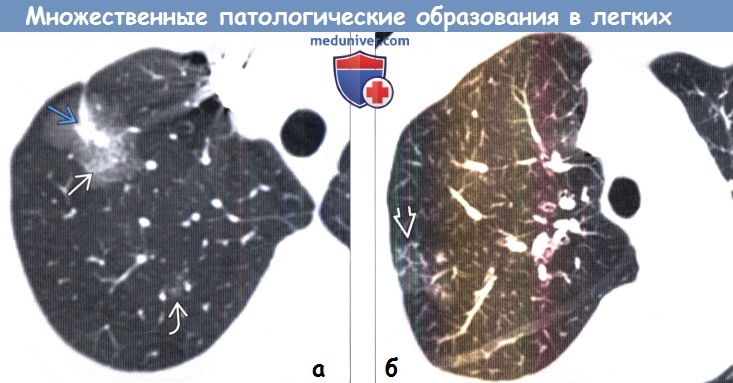
Картина соответствует аденокарциноме. Центрилобулярные узелки низкой интенсивности с изменениями по типу «матового стекла» могут быть обусловлены преинвазивными опухолями, мультифокальным раком легких или инфекционным процессом.
(б) У этого же пациента при КТ с контрастным усилением (МIP-реконструкция) в той же доле также визуализируются центрилобулярные узелки и затемнения по типу «дерева в почках», наличие которых позволяет заподозрить бронхогенное распространение опухоли. Сателлитные патологические участки в той же доле соответствуют стадии заболевания.
ж) Рекомендации к проведению лучевых исследований:
• Оптимальный метод:
о КТ представляет собой метод выбора для выявления и установления характеристик узелков и объемных образований в легких
о КТ характеризуется более высокой чувствительностью при выявлении небольших и субсолидных узелков в легочной ткани
• Выбор условий исследования:
о Для установления характеристик патологических участков в легочной ткани оптимально использовать КТ с тонкими срезами о Для лучшей визуализации небольших узелков рекомендуется использовать проекцию максимальной интенсивности (MIP)
ж) Дифференциальный диагноз множественных патологических образований в легких:
1. Множественные участки консолидации легочной ткани:
• Инфекционный процесс в нескольких долях легких (бактериальный, грибковый, вирусный, паразитарный)
• Организующаяся пневмония:
о Криптогенная или вторичная, обусловленная наличием системных заболеваний или употреблением лекарственных препаратов
о Периферическая или центральная локализация участков консолидации легочной ткани
о При КТ симптом обратного ореола (атолла)
• Острая/хроническая эозинофильная пневмония
о Различный характер течения заболевания в зависимости от его типа
• Новообразования: о Рак легких
— Инвазивная муцинозная аденокарцинома, часто мультифокальная
— Участки консолидации легочной ткани, изменения по типу «матового стекла» (ИМС) в нескольких долях легких
о Лимфома (первичная или вторичная)
• Гранулематоз с полиангиитом
• Саркоидоз
• Инфаркты легких
2. Множественные солидные узелки и объемные образования в легких:
• Инфекция:
о Грибковая:
— Бластомикоз
— Криптококкоз
— Инвазивный аспергиллез
— Мукормикоз
о Септическая эмболия легочных артерий
• Новообразования:
о Рак легких:
— Синхронный и метахронный рак, дифференцируемые по данным молекулярного и генетического анализов
— Метастазирующий раклегких: выявляется более крупное объемное образование и сателлитный узелок (узелки) в легких
о Метастазы первичных злокачественных опухолей внелегочной локализации
• Прочие заболевания:
о Артериовенозные мальформации
о Гранулематоз с полиангиитом
о Саркоидоз
о Амилоидоз
о Ревматоидные узелки
3. Множественные патологические участки с полостями:
• Инфекция:
о Паразитарная
о Туберкулез (ТБ)
о Трахеобронхиальный папилломатоз
• Новообразования:
о Рак легких
— Плоскоклеточный рак легких часто характеризуется образованием полостей
о Метастазы:
— Плоскоклеточный рак в области головы и шеи, муцинозная аденокарцинома ЖКТ, рак молочных желез
• Гранулематоз с полиангиитом
• Септическая эмболия легочных артерий
• Инфаркты легких
4. Множественные кальцифицированные патологические участки в легких:
• Кальцифицированные узелки:
о Последствия инфекции (гистоплазмоза, ТБ, ветряной оспы)
о Метастазы (остеосаркомы, хондросаркомы, муцинозной аденокарциномы ЖКТ)
о При первичном раке легких могут выявляться эксцентрические, точечные и крупнозернистые кальцификаты
• Кальцифицированные участки консолидации легочной ткани:
о Кальцификаты в метастазах
о Амилоидоз
о Амиодарон-индуцированная легочная токсичность
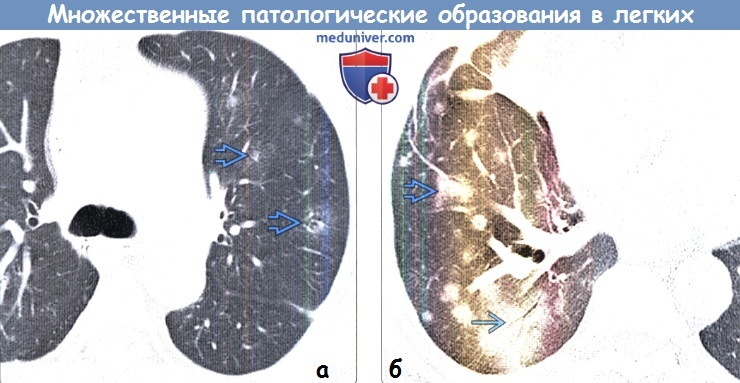
Важным этапом стадирования является обнаружение более крупного патологического участка и оценка состояния всей легочной ткани.
(б) У того же пациента при нативной КТ также визуализируются дополнительные очаги аденокарциномы.
Более крупный патологический участок характеризуется изменениями по типу «матового стекла», склонными к слиянию, и «воздушной бронхограммой», что типично для инвазивной муцинозной аденокарциномы.
1. Основные особенности:
• Различаются в зависимости от этиологии
2. Стадирование, определение степени дифференцировки и классификация опухолей:
• Множественные первичные новообразования легких
о Посредством молекулярного и генетического анализов возможно дифференцировать синхронные и метахронные патологические участки
о Синхронный:
— Второй первичный очаг рака легких на момент постановки диагноза
— Одинаковый или разный гистологический тип
о Метахронный:
— Второй первичный очаг рака легких, возникший после лечения первого очага
— Одинаковый или разный гистологический тип
• Метастазирующий рак легких
• Множественность очагов при первичном раке легких влияет на его стадию:
Метастазы в той же доле, где и первичная опухоль: Т3
Метастазы в другой доле того же легкого, где и первичная опухоль: Т4
Метастазы в другом легком: М1а
и) Клинические аспекты множественных патологических образований легких:
1. Проявления:
• Наиболее частые признаки:
о Различные симптомы со стороны органов дыхания
— Одышка, кашель, отделение мокроты
— При гемофтизе у курильщиков следует подозревать злокачественное новообразование
о Потеря массы тела, слабость
2. Демографические данные:
• Первичный рак легких немного чаще встречается у мужчин
• Курение тесно связано с развитием первичного рака легких
3. Естественное течение заболевания и прогноз:
• На прогноз влияет стадия заболевания при постановке диагноза
• Для пациентов с метастазирующим раком легких прогноз неблагоприятный
4. Лечение:
• Зависит от стадии заболевания при его выявлении:
о Системная химиотерапия
о Использование паллиативных методов
к) Диагностические аспекты:
1. Следует учитывать:
• Рентгенография характеризуется низкой чувствительностью при выявлении небольших и субсолидных узелков в легочной ткани
• КТ представляет собой метод выбора для обнаружения и установления характеристик патологических участков в легких в случае злокачественных новообразований
2. Ключевые моменты диагностического заключения:
• При одновременном выявлении множественных узелков и более крупного объемного образования в легких следует подозревать наличие метастазирующего первичного рака легких
• Определение стадии первичного рака легких по критерию Т:
о Размеры патологических участков, их локализация и плотность
о Количество патологических участков и их локализация относительно первичного очага опухоли
• Сопутствующие злокачественному новообразованию признаки:
о Местнодеструирующий рост
о Лимфаденопатия
о Плевральный выпот, узелки и объемный образования в легких
о Метастазы в костях
л) Список литературы:
1. de Groot PM et al: Staging of lung cancer. Clin Chest Med. 36(2): 179-196, 2015.
2. Kligerman S: The clinical staging of lung cancer through imaging: a radiologist’s guide to the revised staging system and rationale for the changes. Radiol Clin North Am. 52(1):69—83, 2014.
3. Austin JH et al: Radiologic implications of the 2011 classification of adenocarcinoma of the lung. Radiology. 266(1):62—71, 2013.
Редактор: Искандер Милевски. Дата публикации: 25.1.2019
Метод КТ-диагностики для выявления фиброза легких
Фиброз — это разрастание соединительной ткани с появлением рубцов из-за нарушения механизмов заживления раневой поверхности.
Когда заживление протекает неправильно, могут возникать рубцовые изменения, приводящие к тому, что орган не может функционировать в полном объеме.
Соответственно, фиброз легких представляет собой рубцовые изменения ткани легких. Количество клеток, способных насыщать кровь кислородом, уменьшается. Следовательно, снижается дыхательная эффективность — развивается дыхательная недостаточность, приводящая к интоксикации, сначала при нагрузке, при усугублении течения заболевания — в покое, а далее — даже во сне. Рубцовая ткань в легких не только обладает пониженными функциональными свойствами, но и служит прекрасной средой для развития присоединенных инфекций, например, таких как бактериальная (пневмококковая или стафилококковая) пневмония.
Фиброз легких — это исход воспаления тканей во время интерстициального (то есть с поражением межклеточной соединительной ткани) заболевания легких. К причинам развития подобного заболевания могут относиться травмы легких, высокая загрязненность окружающей среды, курение, вдыхание наркотических веществ, плесени, органической, асбестовой, кварцевой и угольной пыли, инфекционные, аутоиммунные, вирусные заболевания и их осложнения — бронхит, туберкулез, пневмония, COVID-19 и многое другое.
Еще недавно синонимом самих интерстициальных заболеваний был пневмофиброз, но, к счастью, было установлено, что не все варианты таких заболеваний легких являются фиброзирующими.
Самый сложный и практически не поддающийся лечению — первичный, или идиопатический фиброз легких — быстро прогрессирующее фиброзирующее заболевание легких, причина которого неизвестна.
Симптомы фиброза легких
Легочный фиброз характеризуется симптомами одышки и сухого кашля (редко продуктивного — с мокротой) при физической нагрузке, непрекращающейся болью в области грудной клетки, быстрой утомляемостью на фоне затрудненного дыхания, похудением без изменения диеты. При аускультации легких (выслушивании с помощью фонендоскопа) выявляются ранние (в фазе вдоха) инспираторные, то есть дыхательные хрипы, чаще всего локализующиеся в нижних задних зонах легких.
Фиброз может развиваться как в одном легком, так и в двух одновременно. Также возможны очаговая и тотальная формы фиброза. При тотальной форме зачастую требуется оперативное вмешательство, так как поражена большая часть легких. При очаговой форме изменения носят локальный характер.
КТ-диагностика фиброза легких
Золотой стандарт диагностики фиброза легких — компьютерная томография высокого разрешения. КТ-диагностика легочного фиброза позволяет достоверно выявить степень поражения легких, определить локализацию рубцовой ткани. Этот метод диагностики признан одним из самых чувствительных неинвазивных методов выявления легочного фиброза. Так, проведенные сравнительные исследования уже в 1990 году показали, что фиброз легких с помощью компьютерной томографии в режиме высокого разрешения (КТВР) был обнаружен в 91% случаев и только в 39% — с использованием рентгенографии органов грудной клетки.
При наличии фиброза легких в серьезной стадии на КТ виден паттерн (термин, принятый для обозначения патологических признаков в медицине) так называемого «сотового» легкого — это состояние видно на сканах как однотипные, расположенные в несколько рядов кисты, содержащие воздух, в пораженных частях одного или обоих легких. На ранних стадиях легочного фиброза подобная картина не наблюдается, поэтому потребовался поиск признаков на КТ, позволяющих выявить болезнь в ее начале. Одним из таких признаков оказалось наличие на снимках картины «матового стекла» — очагов незначительного уплотнения легочной ткани. Также специфические признаки фиброза у пациента можно обнаружить при проведении КТ легких с функциональными пробами. Так, один из признаков — субплевральное усиление периферического легочного интерстиция — ранее считался признаком отсутствия патологии. Подобные изменения практически невозможно отследить при помощи других методов аппаратной диагностики.
На данный момент точность методов КТ-диагностики растет благодаря введению новых протоколов исследований и тщательного изучения результатов многочисленных исследований. При этом ведущая роль в диагностическом процессе отводится врачу-рентгенологу, который трактует видимые изменения как легочный фиброз или его отсутствие. Поиск ранних лучевых признаков фиброзирующей болезни легких — ключевой момент для своевременного назначения противофибротической терапии.
Также именно мультисрезовая КТ при поставленном диагнозе используется для оценки скорости прогрессирования заболевания, выявления благоприятного и неблагоприятного типов фиброзных изменений, успеха лечения и правильности подбора терапевтический препаратов.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Очаги в легких на КТ — что это?
ЧТО ТАКОЕ ОЧАГ В ЛЕГОЧНОЙ ТКАНИ?
Легочный очаг — это ограниченный участок снижения прозрачности легочной ткани (затемнение, уплотнение) небольших размеров, обнаруживаемый с помощью рентгенрафии или компьютерной томографии (КТ) легких, не сочетающийся с патологией лимфатических узлов или спадением части легкого — ателектазом. По западной терминологии, термином «узел» или «очаг» об означается затемнение размером менее 3 см; если диаметр участка больше 3 см, используется термин «объемное образование». Российская школа рентгенологии традиционно называет «очагом» участок диаметром до 10-12 мм.
Если рентгенография или компьютерная томография (КТ) выявляет один подобный участок, речь идет о одиночном (или солитарном) очаге; при обнаружении нескольких участках — о единичных очагах. При множественных очагах, захватывающих в той или иной степени всю легочную ткань, говорят о диссеминированом заболевании, или диссеминации очагов.
Сделать КТ легких в Санкт-Петербурге
В этой статье речь пойдет об одиночных очагах, их рентгенологических проявлениях, и врачебных действиях при их обнаружении. Существуют целый ряд заболеваний самой разной природы, которые могут проявляться очагом на рентгенограммах или компьютерных томограммах.
Одиночные или единичные очаги в легких наиболее часто встречаются при следующих заболеваниях:
Обнаружение одиночного узла на рентгенограмме органов грудной клетки ставит сложную задачу, с которой сталкиваются многие врачи: дифференциально-диагностический ряд при подобных изменениях может быть длинным, однако главной задачей является определить, является ли характера поражения доброкачественным или злокачественным. Решение этого вопроса является ключевым при определении дальнейшей тактики лечения и обследования. В спорных и неясных случаях для точного определения доброкачественности или злокачественности очагового образования рекомендуется Второе мнение — пересмотр КТ или рентгенографии легких в профильном учреждении опытным специалистом.
МЕТОДЫ ДИАГНОСТИКИ ОЧАГОВ В ЛЕГКИХ
Первичным методом исследования обычно является рентгенография органов грудной клетки. При ней большая часть солитарных легочных очагов обнаруживаются случайно. В некоторых исследованиях изучалось использование низкодозовой КТ органов грудной клетки в качестве инструмента скрининга рака легкого; так, применение КТ приводит к обнаружению более мелких узлов, которым необходимо дать оценку. По мере увеличения доступности, важную роль в диагностике солитарных легочных очагов будут также играть ПЭТ и ОФЭКТ.
Критериями доброкачественности выявленного очага являются возраст пациента менее 35 лет, отсутствие иных факторов риска, стабильность узла на протяжении более чем 2 года по данным рентгенографии, либо внешние признаки доброкачественности, обнаруживаемые на рентгенограммах. Вероятность злокачественности изменений у этих пациентов низкая, им необходимо периодическое выполнение рентгенограмм органов грудной клетки или КТ каждые 3–4 месяца в течение первого года, и каждые 4–6 месяцев на протяжении второго года.
ОГРАНИЧЕНИЯ И ОШИБКИ МЕТОДОВ ДИАГНОСТИКИ
Рентгенография грудной клетки характеризуется лучшим разрешением по сравнению с КТ при определении степени выраженности обызвествления и его размеров. В то же время, визуализация некоторых легочных узлов может быть осложнена из-за наложений других органов и тканей.
Применение КТ ограничено дороговизной этого исследования и необходимостью внутривенного контрастирования, риском развития побочных реакций после его введения. КТ не такой доступный метод исследования, как рентгенография; кроме того, компьютерный томограф, в отличие от рентгеновских аппаратов, не может быть переносным. ПЭТ и ОФЭКТ гораздо дороже по сравнению с КТ и МРТ, а доступность этих методов диагностики может быть различной.
Необходимо избегать ошибок интерпретации. Так, за опухолевый узел в легким можно ошибочно принять тени сосков, опухоли в мягких тканях грудной стенки, костные структуры, плевральные наложения, а также округлый ателектаз или участок воспалительной инфильтрации. Для снижения риска ошибки полезно заручиться вторым мнением.
Часто солитарные легочные узлы впервые обнаруживаются на рентгенограммах органов грудной клетки и являются случайной находкой. Первым вопросом, на который необходимо ответить, располагается ли обнаруженный очаг в легком или находится вне его. С целью уточнения локализации изменений выполняется рентгенография в боковой проекции, рентгеноскопия, КТ. Обычно узлы становится различимыми на рентгенограммах, когда достигают размера 8–10 мм. Иногда могут обнаруживаться узлы размером 5 мм. На рентгенограммах можно определить размер очага, темпы его роста, характер краев, наличие обызвествлений – изменения, которые могут помочь оценить выявленный узел как доброкачественный или злокачественный.
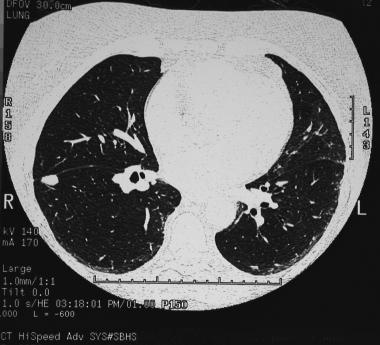
Периферическое образование правого легкого с наличием полости (абсцесс). Рентгенограмма в прямой проекции.
Размер узла
Узлы, имеющие размер больше 3 см, более вероятно, отражают злокачественные изменения, в то время как узлы меньше 2 см, скорее всего, являются доброкачественными. Однако размер узла сам по себе имеет ограниченное значение. У некоторых пациентов мелкие узлы могут иметь злокачественную природу, а крупные – отражать доброкачественные изменения.
Темп роста узла
Время удвоения объема бронхогенного рака обычно составляет 20–400 дней; временной промежуток, необходимый для удвоения объема, составляющий 20–30 дней и меньше, характерен для инфекций, инфаркта легкого, лимфомы и быстро растущих метастазов. Если время удвоения объема больше 400 дней, это свидетельствует о доброкачественности изменений, за исключением карциноидной опухоли низкой степени злокачественности. Отсутствие изменений размеров узла на протяжении более чем 2 лет с большой степенью вероятности говорит о доброкачественном процессе. Тем не менее, определить размер очага без ошибки невозможно. На рентгенограмме грудной клетки оценить увеличение размера узла на 3 мм может быть сложно; проведение измерений на рентгенограммах после цифровой обработки позволяет более точно определить размер очага.
Контуры очага
Узлы доброкачественного характера обычно имеют четко очерченные, ровные контуры. Злокачественные узлы характеризуются типичными неправильными, мультицентрическими, спикулообразными (по типу «лучистого венца») краями. При этом наиболее значимым признаком, позволяющим предположить злокачественность изменений, является лучистость краев; крайне редко злокачественные опухоли имеют ровные края.
Кальцинированный очаг в легком
Отложения солей кальция, обызвествления больше типичны для доброкачественных очаговых образований, однако при КТ они также обнаруживаются приблизительно в 10% злокачественных узлов. При доброкачественных процессах обычно обнаруживаются пять типичных типов обызвествления: диффузный, центральный, ламинарный, концентрический и в виде «попкорна». Обызвествления в виде «попкорна» являются характерными для гамартом, точечные или эксцентрично расположенные кальцинаты наблюдаются преимущественно в злокачественных узлах. Более точно обнаружить и оценить обызвествления можно при помощи КТ.
Доброкачественные образования в легких встречаются относительно редко, однако в типичных случаях КТ позволяет четко отличить их от злокачественной опухоли. Объемное образование левого легкого — гамартома. Кальцинация в виде «попкорна».
ОЧАГИ В ЛЕГКИХ НА КТ — ЧТО ЭТО?
Очаговые образования в легких на КТ выявляются лучше, чем на обзорной рентгенографии. На КТ можно различить очаговые изменения размером 3–4 мм, также лучше визуализируются специфические морфологические признаки (характерные, например, для округлого ателектаза или артерио-венозной мальформации). Кроме того, КТ позволяет лучше оценить те области, которые обычно плохо различимы на рентгенограммах: верхушки легких, прикорневые зоны, а также реберно-диафргамальные синусы. Также на КТ может быть обнаружен множественный характер очагового поражения; КТ может применяться для стадирования опухоли; помимо этого, под контролем КТ осуществляется игольная биопсия.
Сделать КТ легких в Санкт-Петербурге
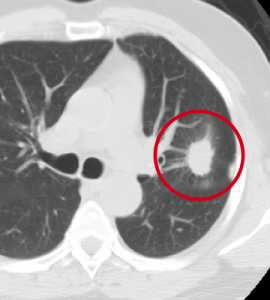
Периферическое образование левого легкого. Типичные КТ-признаки периферического рака: округлая форма, неровные лучистые контуры.
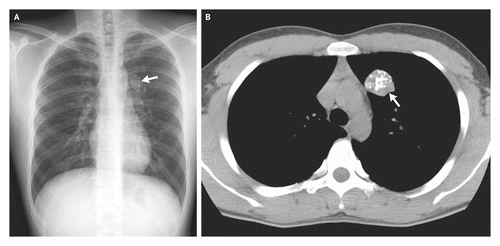
Субплевральные очаги в легких — что это? Компьютерная томография демонстрирует узловое образование, прилежащее к междолевой плевре. Признаки подобных очагов не являются специфичными и требуют дополнительного обследования. Биопсия подтвердила грибковую инфекцию.
Рентгеновская плотность очага на КТ
С помощью компьютерной томографии может быть выполнено измерения определенного показателя — коэффициент ослабления, или рентгеновской плотности очага. Результаты измерения (КТ-денситометрии) выводятся в единицах шкалы Хаунсфилда (Ед. Х, или HU). Ниже приведены несколько примеров коэффициентов ослабления:
Кровь: от 40 до 60 ЕХ
Некальцинированный узел: от 60 до 160 ЕХ
Кальцинированный узел: больше 200 ЕХ
При использовании КТ-денситометрии появляется возможность обнаружения скрытых кальцинатов, которые можно не заметить визуально даже на тонких КТ-срезах высокого разрешения. Кроме того, измерение плотности помогает обнаружить жировую ткань внутри узла, что является признаком его доброкачественности, особенно в случаях гамартомы.
КТ с контрастным усилением
Злокачественные узлы обычно более богаты сосудами, чем доброкачественные. Оценка контрастного усиления узла производится путем измерения его плотности до и после введения контраста с интервалом 5 минут. Повышение плотности менее чем на 15 Ед. Х позволяет предположить доброкачественную природу узла, в то время как контрастное усиление на 20 Ед. Х и больше характерно для злокачественных поражений (чувствительность 98%, специфичность 73%).
Симптом питающего сосуда
Симптом питающего сосуда характерен для внутрилегочных узлов сосудистой этиологии, например, гематогенных легочных метастазов или септических эмболов.
Толщина стенки полостного образования
Полость может обнаруживаться и в злокачественных, и в доброкачественных узлах. Наличие полости с тонкой стенкой (1 мм и меньше) является признаком, указывающим на доброкачественную природу изменений, в то время как наличие толстой стенки не позволяет сделать вывод о доброкачественности или злокачественности образования.
МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ (МРТ) ЛЕГКИХ
При стадировании рака легкого МРТ позволяет добиться лучшей визуализации поражений плевры, диафрагмы и грудной стенки по сравнению с КТ. В то же время МРТ менее применима в оценке легочной паренхимы (особенно для выявления и характеристики легочных очаговых изменений) из-за меньшего пространственного разрешения. Поскольку МРТ является более дорогим и менее доступным методом исследования, этот способ диагностики используют в качестве резервного для оценки опухолей, которые затруднительно оценить посредством КТ (например, опухоль Панкоста).
УЗИ нечасто применяется в оценке солитарных легочных очагов; этот метод имеет ограниченное значение и используется для контроля при выполнении чрезкожной биопсии более крупных узлов, расположенных в периферических отделах.
РАДИОНУКЛИДНАЯ ДИАГНОСТИКА ОЧАГОВЫХ ИЗМЕНЕНИЙ ЛЕГКИХ
Использование методов ядерной медицины (сцинтиграфия, ОФЭКТ, ПЭТ) в оценке солитарных внутрилегочных узлов изучалось при помощи научных исследований. Так, использование ПЭТ и ОФЭКТ было одобрено в США для оценки внутрилегочных узлов.
Клетки злокачественного новообразования характеризуются большей метаболической активностью по сравнению с неопухолевыми клетками, вследствие чего уровень накопления глюкозы в них выше. При ПЭТ органов грудной клетки используется соединение радиоактивного нуклида фтора с массовым числом 18 и аналога глюкозы ( F 18-фтордезоксиглюкоза, ФДГ). Увеличение накопления ФДГ обнаруживается в большинстве злокачественных опухолей, и этот момент является основополагающим в дифференциальной диагностике доброкачественных и злокачественных легочных узлов.
Накопление ФДГ может быть оценено количественно с использованием стандартизированного коэффициента накопления, использующегося с целью приведения к единому значению показателей, зависящих от веса пациента и количества введенного радиоизотопа, что позволяет сравнить накопление радиофармпрепарата в различных очагах поражения у разных пациентов. Значение стандартизированного коэффициента накопления, превышающее 2,5, используется в качестве «маркера» злокачественности. Еще одним преимуществом ПЭТ с ФДГ является лучшее обнаружение метастазов в средостении, что позволяет более оптимально стадировать рак легкого.
ОФЭКТ
Степень достоверности ПЭТ и ОФЭКТ легких
При использовании мета-анализа, усредненная чувствительность и специфичность при обнаружении злокачественных изменений в в фокальных легочных очагах любого размера составила 96% и 73,5% соответственно. В случае легочных узлов чувствительность и специфичность составила 93,9% и 85,8% соответственно.
Ошибки при ПЭТ-КТ легких
При ПЭТ с ФДГ ложноположительные результаты могут быть обусловлены метаболически активными узлами иной природы, например, инфекционными гранулемами или воспалительными очагами. Кроме того, опухоли, характеризующиеся низкой метаболической активностью, например, карциноидная опухоль и бронхиолоальвеолярный рак, могут никак себя не обнаруживать. При высоких сывороточных концентрациях глюкозы она конкурирует в клетках с ФДГ, в результате чего накопление радиоизотопа снижается.
Василий Вишняков, врач-радиолог
При написании статьи использованы следующие материалы: