Субхондральный перелом что это такое
Субхондральный перелом что это такое
а) Терминология:
• Спонтанный остеонекроз в коленном суставе (СОНК), перелом при остеопорозе, стрессовый перелом колена:
о Термин СОНК повсеместно перестал использоваться ввиду того, что это состояние является истинным переломом при остеопорозе, а не остеонекрозом
б) Визуализация:
• Несущие суставные поверхности мыщелков бедренной кости и/или верхней суставной поверхности большеберцовой кости
• В большинстве случаев травмируется медиальный мыщелок бедренной кости
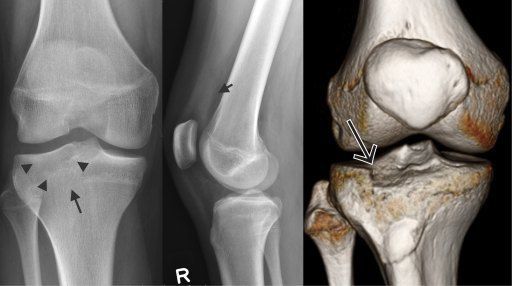
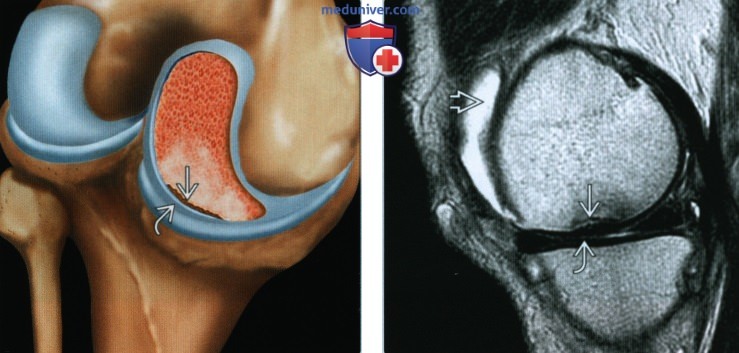
• Линейная или криволинейная линия перелома в медуллярном слое мыщелков бедренной кости или верхней суставной поверхности большеберцовой кости возле сочленяющейся поверхности
• Окружающий отек костного мозга в острых и подострых случаях
• Вышележащий суставной хрящ часто неповрежденный
• Может варьировать от небольшого очага склероза до крупной прямой линии перелома
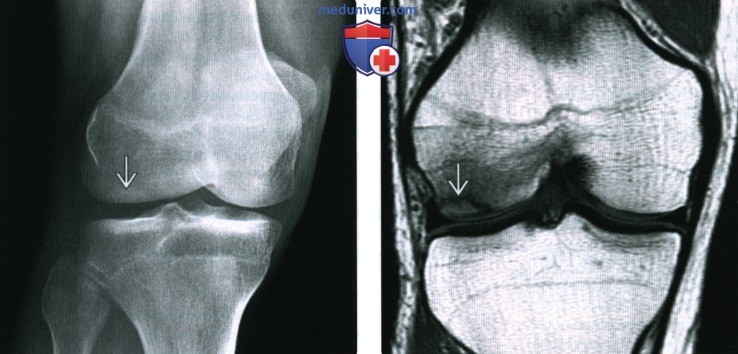
(Справа) МРТ Т2ВИ, сагиттальный срез: у женщины 71 года с остеопорозом и внезапно начавшейся болью в колене определяется криволинейный очаг субхондрального склероза, указывающий на субхондральный перелом при остеопорозе. Вышележащий хрящ не поврежден. Отмечается небольшой выпот в суставе. 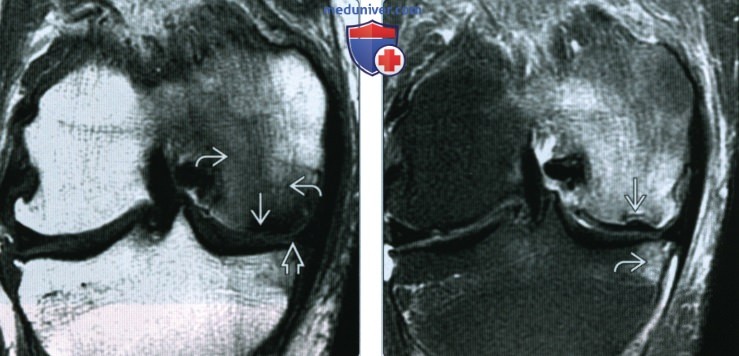
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этой же пациентки, в том же положении среза определяется обширный отек костного мозга, окружающий немного вколоченную линию субхондрального перелома. Отмечается небольшой отек в кайме большеберцовой кости, который указывает на дегенеративный процесс.
в) Дифференциальная диагностика:
• Костно-хрящевой перелом
• Остеонекроз:
о Сигнал от костного мозга, скрытый линией склероза, является нормой (сигнал от жира на всех последовательностях)
• Синдром транзиторного отека костного мозга
• Остеоартрит
г) Патология:
• Перелом при остеопорозе: нормальная нагрузка на патологически ослабленную (остеопеническую) кость
• Усталостный перелом: патологическая нагрузка на нормальную кость
• Ранее была принята теория о остеонекрозе вследствие сосудистой недостаточности субхондрального слоя кости, но в настоящее время эта концепция не используется
• Часто сочетается с разрывом медиального мениска
д) Клинические особенности:
• Взрослые средней возрастной группы и пожилые
• М
Редактор: Искандер Милевски. Дата публикации: 31.10.2020
Субхондральный перелом что это такое
1. Синонимы:
• Спонтанный остеонекроз коленного сустава (СОНК), перелом при остеопорозе, стрессовый перелом колена
о Термин СОНК повсеместно перестал использоваться так как это состояние является истинным переломом при остеопорозе, а не остеонекрозом
2. Определение:
• Медуллярный перелом субхондрального слоя дистального отдела бедренной или проксимального отдела большеберцовой костей
1. Общая характеристика:
• Основные диагностические критерии:
о Линейная или криволинейная линия перелома в медуллярном слое мыщелков бедренной кости или верхней суставной поверхности большеберцовой кости возле сочленяющейся поверхности
• Локализация:
о Несущие суставные поверхности мыщелков бедренной кости и/или верхней суставной поверхности большеберцовой кости
о Чаще всего травмируется медиальный мыщелок бедренной кости
• Размер:
о Может варьировать от небольшого очага склероза до крупной прямой линии перелома
• Морфология:
о Может быть округлым, криволинейным или линейным
2. Рентгенография при субхондральном переломе коленного сустава:
• Данные часто без признаков патологических изменений
• Слабовыраженное просветление в субхондральном слое кости
• Может определяться субхондральный склероз вследствие вколачивания трабекул или во время фазы заживления
• Частым сопутствующим состоянием является диффузная остеопения
• Хроническая травма может вызывать деформацию кортикального слоя
3. КТ при субхондральном переломе коленного сустава:
• Данные аналогичны рентгенографии, но обладают большей чувствительностью в отношении слабовыраженного склероза и разрыва трабекул
4. МРТ при субхондральном переломе коленного сустава:
• Линейная или криволинейная линия перелома в медуллярном слое мыщелков бедренной и верхней суставной поверхности большеберцовой костей возле сочленяющейся поверхности:
о Перелом не распространяется через кортикальный слой, но остается субхондральным
о Может лучше визуализироваться на Т1 ВИ или Т2 ВИ в режиме подавления сигнала от жира:
— Для обнаружения линии перелома необходимо использовать обе последовательности
о Небольшие субхондральные переломы могут выглядеть только в виде очага склероза:
— Гипоинтенсивный сигнал на всех последовательностях
— Располагаются в центральной области отека
— Небольшие травмы почти всегда субхондральные
о В редких случаях отмечается вколоченная деформация кортикального слоя
• Окружающий отек костного мозга в острых и подострых случаях
• Вышележащий суставной хрящ зачастую неповрежден:
о Отсутствие прямого распространения перелома через соседний хрящ
о Перелом может не визуализироваться в области уже существующей дегенерации хряща, поэтому хрящ может выглядеть патологически тонким и неровным
• Ассоциация с разрывом медиального мениска
• Выпот в суставе при острых случаях
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ
• Советы по протоколу исследования:
о Т1ВИ и Т2ВИ в режиме подавления сигнала от жира в нескольких срезах для максимизации обнаружения отека костного мозга и линии перелома
6. Радионуклидная диагностика:
• Сцинтиграфия костей:
о Очаговое увеличение накопления радиометки в субхондральном слое кости
о Изменения чаще выявляются через 48-72 часа после начала боли
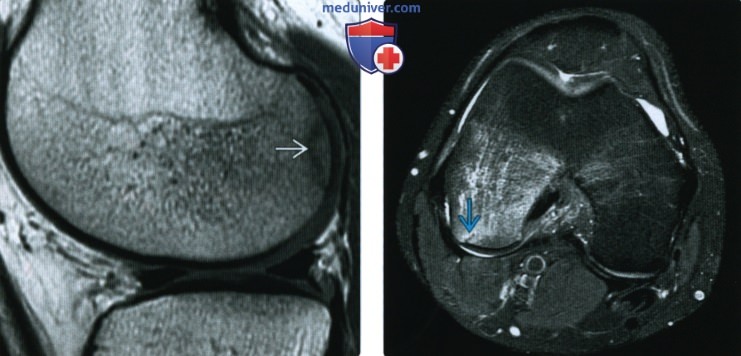
(Справа) МРТ PDBИ, режим подавления сигнала от жира, аксиальный срез: у этого же пациента подтверждено наличие субхондральной линии перелома и обширного отека костного мозга. Пациент был гимнастом, и травма могла возникнуть при сгибании колена. Несмотря на то, что это субхондральный перелом, этот случай не является типичным. 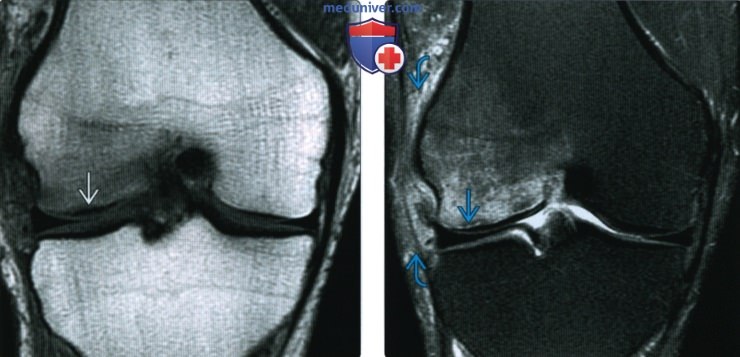
(Справа) MPT Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента определяется линия перелома, окруженная отеком костного мозга. Медиальный мыщелок бедренной кости нормальный. Обратите внимание на мягкотканный отек рядом с латеральным мыщелком бедренной кости; это типичный признак острого перелома. 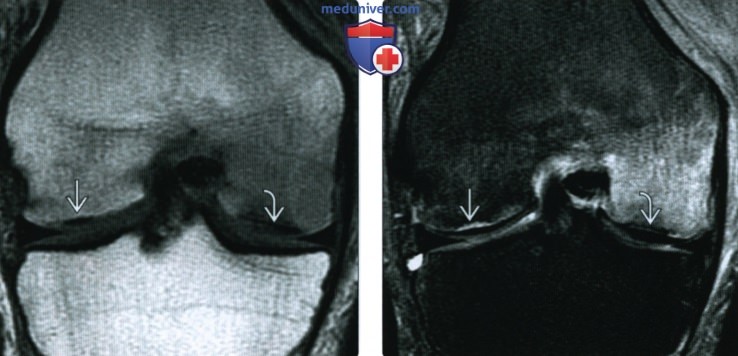
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента (в то же время, что и предыдущее изображение) подтверждено уменьшение отека костного мозга латерального мыщелка с заметным отеком вокруг новою перелома, что указывает на ею опрую природу
в) Дифференциальная диагностика субхондрального перелома коленного сустава:
1. Костно-хрящевой перелом:
• Линия перелома распространяется за пределы кости в кортикальный слой и суставной хрящ
• Вышележащий хрящ разорван
• Обычно возникает у молодых пациентов, в отличие от субхондрального перелома
• Прогноз более неблагоприятный чем при субхондральном переломе
2. Остеонекроз:
• Криволинейная субхондральная линия склероза ± окружающий отек костного мозга
• Сигнал от костного мозга, скрытый линией склероза, является нормой (сигнал от жира на всех последовательностях)
3. Ушиб костного мозга:
• «Воздушный» отек костного мозга с отсутствием четкой линии перелома
• Обычно возле точки физического вколачивания
4. Синдром транзиторного отека костного мозга:
• Диффузный «воздушный» субхондральный отек костного мозга
• Отсутствие линии перелома
• Отсутствие травмы в анамнезе
• Обычно выявляется в определенных группах пациентов:
о Молодые женщины в третьем триместре беременности
о Пожилые мужчины
• При нечетко сформулированном диагнозе:
о Может быть признаком субхондрального перелома
5. Остеоартрит:
• Субхондральные очаги склероза
• Ассоциирован с тяжелой потерей хряща
• Может отмечаться отек костного мозга
(Справа) МРТ Т1ВИ, коронарный срез: у этого же пациента в тот же день определяется четко ограниченная криволинейная субхондральная линия перелома латерального мыщелка бедренной кости, соответствующая очагу склероза на рентгенографии. Окружающий отек костного мозга свидетельствует об остром или подостром процессе. 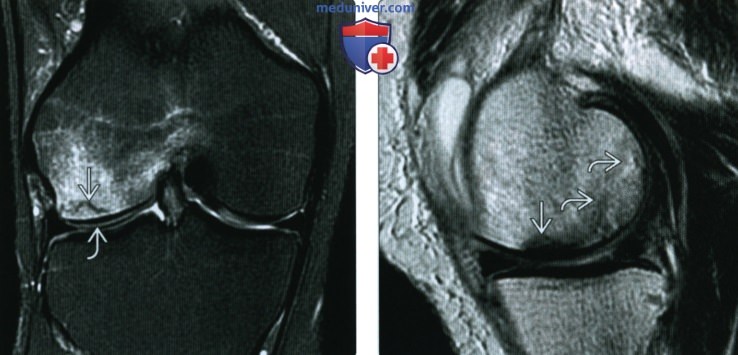
(Справа) МРТ Т2ВИ, сагиттальный срез: у женщины 79 лет с острого начавшейся болью в колене и использованием глюкокортикостероидов в анамнезе определяется очаг склероза в субхондральной несущей части медиального мыщелка бедренной кости. Более кзади отмечается другой более слабовыраженный очаг патологического сигнала от костного мозга. 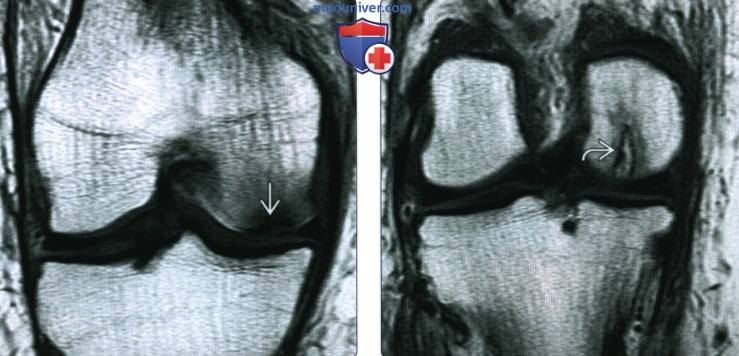
(Справа) МРТ Т1ВИ, коронарный срез: у этой же пациентки более кзади определяется второе образование. Определяется граница области склероза с центральным отеком костного мозга: это хронический остеонекроз.
1. Общая характеристика:
• Этиология:
о Перелом при остеопорозе: нормальная нагрузка на патологически ослабленную кость:
— Остеопения:
Сенильная
Метаболические расстройства
Бездействие
— Остеопения
о Усталостный перелом: патологическая нагрузка на нормальную кость:
— Военнослужащие
— Спортсмены
о Ранее была принята теория о остеонекрозе вызванном сосудистой недостаточностью субхондрального слоя кости:
— При гистологической исследовании в переломах зачастую определяются области «остеонекроза
— Морфологические признаки в соответствии с переломами при остеопорозе
о Сомнительная связь с недавнем лечебной артроскопией:
— Иногда определяется как «остеонекроз после артроскопии»
— Предполагаемые механизмы:
Прямая травма
Лазерная энергия
Высокое давление внутрисуставной жидкости
Ишемия вследствие применения турникетов
• Сопутствующие состояния:
о Часто ассоциирован с разрывом медиального мениска
2. Макроскопические и хирургические особенности:
• Слегка вколоченная линия перелома в субхондральном медуллярном слое кости
• Кровоизлияние и отек
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Боль в колене и отек
о Зачастую острое начало
• Другие признаки/симптомы:
о Выпот в суставе
2. Демография:
• Возраст:
о Взрослые средней возрастной группы и пожилые
• Пол:
о М афроамериканцы
3. Течение и прогноз:
• Обычно заживает после консервативной терапии, осложнения отсутствуют
• Может оставаться остаточный очаг склероза или небольшой субхондральный вколоченный дефект
• Может привести к вторичному остеоартриту:
о Преимущественное поражение медиального мыщелка бедренной кости приводит к преобладанию медиального остеоартрита
4. Лечение:
• Консервативное:
о Покой
о НПВС для снижения боли и отека
• Может прогрессировать при отсутствии покоя
• Лечение сопутствующей остеопении
е) Диагностическая памятка:
1. Следует учесть:
• Сопутствующая остеопения
2. Советы по интерпретации изображений:
• Тщательное исследование субхондрального слоя кости на наличие небольшого места перелома в случаях субхондрального отека костного мозга
• Соответствующие рентгенографические данные для подтверждения остеопении
3. Советы по отчетности:
• Описание деформации кортикального слоя при ее наличии
ж) Список использованной литературы:
1. Viana SL et al: MRI of subchondral fractures: a review. Skeletal Radiol. 43(11):1515-27, 2014
2. Cetik О et al: Risk of osteonecrosis of the femoral condyle after arthroscopic chondroplasty using radiofrequency: a prospective clinical series. Knee Surg Sports Traumatol Arthrosc. 17(1):24-9, 2009
3. Fotiadou A et al: Acute nontraumatic adult knee pain: the role of MR imaging. Radiol Med. 114(3):437-47, 2009
4. Roemer FW et al: MRI-detected subchondral bone marrow signal alterations of the knee joint: terminology, imaging appearance, relevance and radiological differential diagnosis. Osteoarthritis Cartilage. 17(9): 11 15-31, 2009
5. Kattapuram TM et al: Spontaneous osteonecrosis of the knee. Eur J Radiol. 67(1 ):42-8, 2008
6. MacDessi SJ et al: Subchondral fracture following arthroscopic knee surgery. A series of eight cases. J Bone Joint Surg Am. 90(5):1007-12, 2008
7. Takeda M et al: Spontaneous osteonecrosis of the knee: histopathologi-cal differences between early and progressive cases. J Bone Joint Surg Br. 90(3):324-9, 2008
8. Pape D et al: Postarthroscopic osteonecrosis of the knee. Arthroscopy. 23(4):428-38, 2007
9. Yates PJ et al: Early MRI diagnosis and non-surgical management of spontaneous osteonecrosis of the knee. Knee. 14(2): 112-6, 2007
10. Muscolo DL et al: Medial meniscal tears and spontaneous osteonecrosis of the knee. Arthroscopy. 22(4):457-60, 2006
11. Kidwai AS et al: Radiologic case study. Spontaneous osteonecrosis of the knee reclassified as insufficiency fracture. Orthopedics. 28(3):236, 333-6, 2005
12. Lecouvet FE et al: MR imaging of epiphyseal lesions of the knee: current concepts, challenges, and controversies. Radiol Clin North Am. 43(4):655-72, vii-viii, 2005
13. Ramnath RR et al: MR appearance of SONK-like subchondral abnormalities in the adult knee: SONK redefined. Skeletal Radiol. 33(10):575-81,2004
14. Yamamoto T et al: Spontaneous osteonecrosis of the knee: the result of subchondral insufficiency fracture. J Bone Joint Surg Am. 82(6):858-66, 2000
15. Yamamoto T et al: Subchondral insufficiency fracture of the femoral head and medial femoral condyle. Skeletal Radiol. 29( 1 ):40-4, 2000
16. Ecker ML et al: Spontaneous osteonecrosis of the knee. J Am Acad Orthop Surg. 2(3):173-178, 1994
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 31.10.2020
Заболевания по направлению Повреждение мыщелков бедренной кости
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
Причины развития травмы
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Как распознать перелом мыщелка бедренной кости?
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
Одним из важных принципов лечения является ограничение нагрузок на сустав. Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Период восстановления после операции
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
Перелом мыщелка большеберцовой кости
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
Перелом мыщелка большеберцовой кости — внутрисуставное повреждение ткани проксимального эпифиза, как правило, распространяется на метафиз, проявляется нарушением целостности поверхности сочленения. Основная причина — травматизация. Чаще — в 80% — выявляют перелом латерального мыщелка большеберцовой кости, на втором месте — повреждение обоих структур, перелом внутреннего мыщелка большеберцовой кости диагностируют в 10% случаев. Лечением занимаются врачи-ортопеды, в процессе реабилитации после переломов показана помощь специалиста ЛФК, массажиста, физиотерапевта и пр.
Рассказывает специалист ЦМРТ
Дата публикации: 24 Июня 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины перелома мыщелка большеберцовой кости
У бедренной кости на верхней широкой части присутствуют два мыщелка — внешний (латеральный) и внутренний (медиальный).
Основные причины переломов указанных структур
В 50% повреждения возникают в результате высокоэнергетичной травмы при дорожно-транспортных происшествиях. У возрастных пациентов предрасполагающим фактором к низкоэнергетической травмы является остеопороз — для раскалывания ослабленной кости сила воздействия минимальна.
Для осложненных переломов типично вовлечение связочного аппарата, менисков, сосудисто-нервных образований. Открытые повреждения регистрируют у 15-25% пациентов, переломы со смещением костных отломков встречаются у 40-50%. Механизм травмы коррелирует с положением, в котором находится коленный сустав в момент ее получения, направления действия силы.
Если альтерирующее воздействие приложено по вертикальной оси, диагностируют Т- и V-образные повреждения мыщелков. При отклонении голени кнаружи развивается перелом латерального мыщелка, кнутри — медиального.
Симптомы
Клинические проявления включают:
Типы переломов
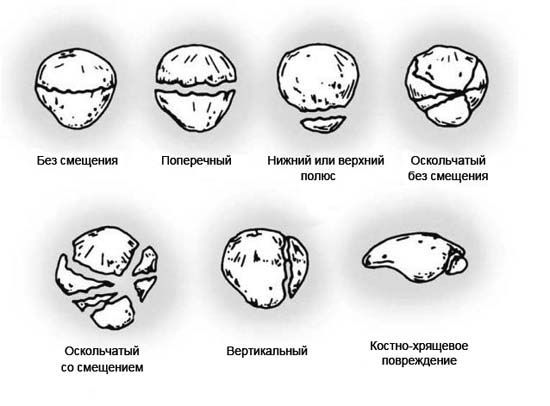
В ортопедической практике чаще используют классификацию по Schatzker:
Диагностика
После сбора анамнеза и внешней оценки повреждения выполняют иммобилизацию сустава, после чего пациента транспортируют для проведения инструментального обследования. Визуализационные тесты при подозрении на посттравматическую патологию:
К какому врачу обратиться
При подозрении на перелом пациента в экстренном порядке госпитализируют в траматологическое/ортопедическое отделение стационара.
Что такое внутрисуставной перелом? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николенко Виталия Александровича, травматолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Внутрисуставной перелом — это разновидность перелома, при котором линия излома проходит в полости костного сустава. Из-за анатомических особенностей эти переломы сложнее других поддаются лечению.
Полость сустава формируется суставной капсулой — оболочкой, охватывающей весь сустав. Переломы, проникающие внутрь капсулы, относят к внутрисуставным. Это анатомическое своеобразие значительно влияет на диагностику, лечение и восстановление после травмы :
Иногда перелом берёт начало в полости сустава и распространяется кнаружи, за пределы капсулы сустава. В этом случае перелом тоже называется внутрисуставным, так как кости, образующие сустав, также затрагиваются.
Внутрисуставные переломы отличаются тем, что встречаются даже из-за небольших травм: подвернутой ноги во время ходьбы, лёгкого удара по согнутому колену, форсированно разогнутой в локте конечности.
Причины внутрисуставных переломов
Существуют хронические обменные заболевания, способствующие внутрисуставным переломам. Общий свойство этих заболеваний — снижение качества костной ткани. Все переломы, возникшие на фоне таких заболеваний, относят к патологическим. Не всегда патологические переломы оказываются именно внутрисуставными, но это их «излюбленная» локализация. К провоцирующим их заболеваниям относятся:
Часто внутрисуставные переломы встречаются у пациентов, которые принимают лекарства, влияющие на обмен кальция. Это прежде всего гормональные препараты, например глюкокортикоиды. Однако и у других медикаментов, использующихся в различных областях медицины, есть побочные эффекты в виде остеопороза. Например антиэпилептические препараты могут обеднять кости кальцием. Этот эффект способен спровоцировать внутрисуставной перелом во время приступа эпилепсии, когда происходят сильные судороги.
Зачастую в результате обследования при внутрисуставном переломе обнаруживаются метастазы кости. Метастатическое поражение может длительно протекать бессимптомно, значительно разрушая костную ткань и приводя к тяжелому внутрисуставному перелому совершенно неожиданно.
Отдельную группу пациентов с внутрисуставными переломами составляют люди с мышечно-двигательными и неврологическими нарушениями. К ним относятся полиомиелит, болезнь Паркинсона и постинсультные состояния. Эти болезни не ведут напрямую к внутрисуставным переломам, но в силу выраженных двигательных нарушений увеличивают риск травматизации.
Симптомы внутрисуставного перелома
Внутрисуставной перелом характеризуется острой болью, возникающей сразу после травмы. Боль со временем становится невыносимой и распирающей — это связано с постепенным скоплением внутри сустава крови, изливающейся из поврежденной кости.
Значимый симптом внутрисуставного перелома — патологическая подвижность. Этот симптом считается положительным, если в травмированном суставе появляется избыточная «свобода» движений, либо нехарактерные виды движений, которых не было ранее. Например, возникают движения в плоскости, недоступной для здорового сустава, появляется возможность вывернуть сустав «наизнанку» из-за отсутствия ограничений в разгибании.
Часто встречается симптом деформации сустава — нарушение правильности очертаний сустава, связанное со смещением костных отломков после перелома. Этот симптом схож с отёком сустава, но причина его другая — разрушение костей из-за перелома. Деформации сустава выявляются асимметрией костных выступов на ощупь и визуальной оценкой сравнительно с суставом противоположной стороны.
Внутрисуставные переломы могут нести скудную симптоматику, если травмировавшая сила оказалась незначительной. Смещения отломков в этом случае минимальны или отсутствуют вовсе.
Оценка вероятности перелома по одному симптому неэффективна. Диагностическую ценность несут различные сочетания симптомов (патологическая подвижность, деформация, щелчки в суставе), безусловно говорящие в пользу перелома.
Патогенез внутрисуставного перелома
Наиболее часто встречаемое из ведущих к внутрисуставным переломам заболеваний — это остеопороз. Он ведёт к уменьшению плотности кости, чрезмерному «вымыванию» кальция, который в норме придаёт прочность скелету. Широко распространённый внутрисуставной перелом шейки бедра у пожилых людей — тоже результат остеопороза. К остеопорозу могут привести и эндокринные заболевания, например гиперпаратиреоз. Избыточная функция околощитовидных желез ведёт к повышенному выбросу паратгормона, который усиливает потерю кальция костями.
Часто виной внутрисуставных переломов становится синдром мальабсорбции. В этом случае кальций недостаточно всасывается в желудочно-кишечном тракте, хотя в нужном количестве поступает с пищей в организм.
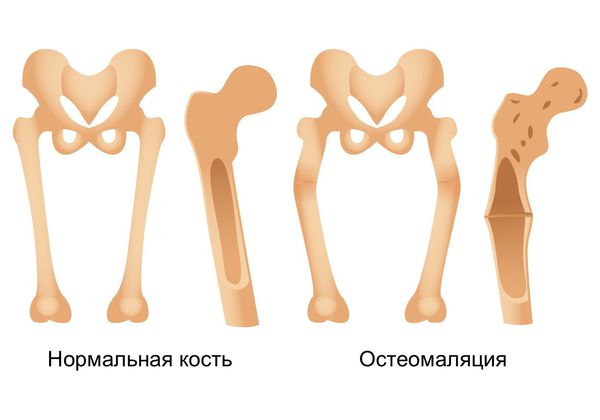
Остеомаляция — другое обменное заболевание, связанное с нарушением баланса витамина D, фосфатов и кальция в организме во взрослом возрасте. Кость при остеомаляции не может быть насыщена кальцием в должной мере, поэтому она становится хрупкой и подверженной внутрисуставным переломам. Присущее детям заболевание с аналогичным механизмом и риском переломов — это рахит.
Обширную категорию пациентов с внутрисуставными переломами составляют люди с генетическими заболевания костей. Чаще всего встречается несовершенный остеогенез — врожденное генетическое заболевание. В этом случае нарушена гибкость костей из-за дефицита коллагена.
Патогенез внутрисуставного перелома
Развитие патологии схоже с развитием любого иного переломома, но имеет особенность — внутрисуставной перелом сопровождается появлением выраженной болевой импульсации. Развивается травматический отёк мягких тканей в зоне сустава. Мелкие сосуды расширяются, усиливается местное кровообращение, повышается температура сустава. Отёк и боль ограничивают возможность движений в суставе, а усиление циркуляторных и обменных процессов ведут к началу процесса восстановления.
В зону перелома активно проникают биологически активные вещества, влияющие на первичные этапы заживления.
Классификация и стадии развития внутрисуставного перелома
При обозначении внутрисуставного перелома всегда указывается название сломанной кости. Это даёт возможность классифицировать переломы по локализации. Например: «внутрисуставной перелом дистальной (дальней) части бедренной кости». Внутрисуставные переломы классифицируются, как и любые переломы, по характеру линий излома:
Внутрисуставные переломы подразделяют по наличию осложнений и их разновидностям: осложненные и неосложненные.
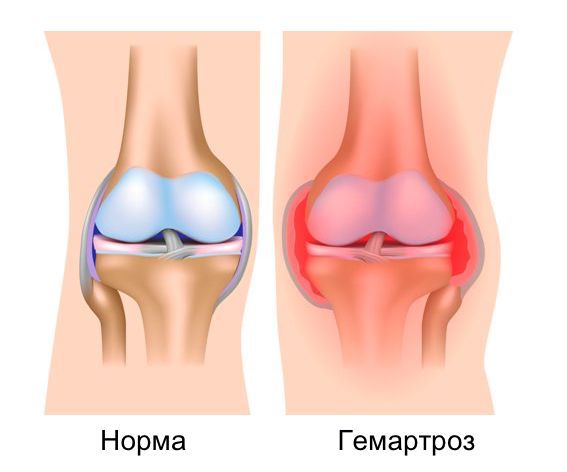
Обязательно в классификации внутрисуставного перелома отражается факт наличия кровотечения в сустав — гемартроз, либо же его отсутствие. Также отличают внутрисуставные переломы со смещением отломков и без.
Существует разделение внутрисуставных переломов на открытые (с нарушением целостности кожи) и закрытые.
Осложнения внутрисуставного перелома
Осложнения внутрисуставных переломов подразделяют на местные (только в зоне перелома) и общие (расположенные в любой части организма).
Футлярный синдром — ещё одно местное осложнение. Его название связано с анатомической особенностью: все мышцы конечности находятся в плотных, нерастяжимых оболочках-футлярах (фасциях). При переломе может возникать отёк мышц и увеличение их объёма, из-за чего они сдавливаются в неподатливой фасции. Это приводит к прекращению кровообращения и постепенному отмиранию мышц.
Кровеносные сосуды конечностей при травматическом шоке спазмируются: это позволяет собрать периферическую кровь и подвести к жизненно важным органам — головному мозгу, сердцу и лёгким. Такая стрессовая реакция позволяет сохранить жизнь в условиях значительной кровопотери и боли. Пациент при этом выглядит активным и недооценивающим тяжесть своих повреждений, что может быть ложно воспринято как удовлетворительное состояние после травмы. Длительность этого состояния — до нескольких суток.
Травматический шок без лечения переходит в фазу угнетения, когда силы организма истощаются, вплоть до наступления терминального состояния (смерти). В этой фазе поведение пациентов резко меняется в сторону заторможенности и безучастия к окружающему.
Общие осложнения инфекционного характера возникают только при внутрисуставном переломе с повреждением кожи отломками, то есть, при открытом переломе. В этом случае не исключено септическое состояние при попадании инфицирующих бактерий из раны в кровь. Это состояние связано с тем, что инфекция разносится зараженной кровью по всему организму.
Диагностика внутрисуставного перелома
После опроса врач визуально оценивает состояние конечности — сюда входит ощупывание, исследование амплитуд движений и проверка симптомов перелома.
Инструментальные обследования при переломе могут включать:
При подозрении на внутрисуставной перелом эффективна простая диагностическая манипуляция — пункция сустава. Она предполагает втягивание через иглу шприцем содержимого полости сустава. При внутрисуставном переломе в шприце окажется кровь с жировыми каплями — элементами костного мозга, вышедшими в сустав через перелом. Дополнительная полезная функция этой манипуляции состоит в том, что выявив перелом, введенную в сустав иглу можно применить с лечебной целью: через иглу вводится анестетик, чтобы обезболить место перелома.
Лечение внутрисуставного перелома
Перед лечением внутрисуставных переломов выполняются несколько действий:
Консервативное (безоперационное) лечение выбирается при отсутствии смещений отломков, либо если смещение есть, но может быть устранено без операции. Чтобы убрать такое смещение, врач выполняет тягу конечности пациента и давление на мягкие ткани. Это называется закрытой репозицией.
Стабильные переломы (без риска смещения отломков повторно) возможно удержать в правильном положении до срастания. В этом случае конечность обездвиживается гипсовой повязкой, прописываются обезболивающие препараты, пациент получает инструкции о том, как себя вести для сохранения функции сустава.
Суть операции так же состоит в репозиции, но в этом случае открытой. Травматолог хирургически (через разрез) сопоставляет отломки и фиксирует их металлическими конструкциями (пластинами, винтами, спицами), чтобы удержать их правильно до срастания.
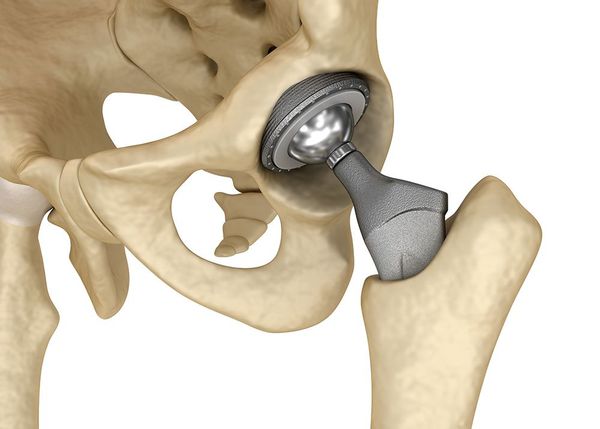
Эндопротезирование сустава
Эндопротезирование сустава — довольно травматичная и масштабная операция. Несомненно, она приносит облегчение и пользу для пациента, но при том несёт риски для здоровья. Операция подразумевает удаление разрушенного травмой сустава либо его части. Суставные концы (компоненты образующие сустав) при этом аккуратно отсекаются от кости вибрационной пилой. Хирурги бережно сохраняют мышцы, сосуды и нервы во время операции. Место удаленного сустава занимает искусственный аналог, заранее подобранный из размерного ряда.
Искусственные суставы изготавливают в промышленных масштабах из металла, пластика и керамики, используются различные комбинации указанных материалов, что позволяет сочетать их лучшие свойства. Конечно, природный сустав невозможно заменить даже самым технологичным эндопротезом: сохранятся ограничения в амплитуде движений, а определенные движения могут быть запрещены вовсе.
Если пациент не сможет подстроить образ жизни под возможности сустава, искусственный сустав может начать расшатываться, возможны вывихи и инфекционные осложнения. Повторная травма конечности с эндопротезом может оказаться гораздо тяжелее (компоненты искусственного сустава способны вызвать сильные разрушения при травме).
Любой эндопротез требует технического обслуживания: человеку с искусственным суставом предстоит пройти несколько операций-ревизий в течение жизни. В ходе таких операцией (с периодичностью в 5-12 лет) хирурги выполняют осмотр и замену износившихся компонентов эндопротеза.
В реабилитационной практике после любой восстановительной операции на суставе используют физиотерапию при поддержке ортопедических фиксаторов, способных регулировать амплитуду движений.
Прогноз. Профилактика
Прогноз внутрисуставного перелома во многом зависит от того, насколько своевременно поставлен диагноз и правильно выполнено лечение. Прогностически более благоприятны внутрисуставные переломы с минимальным количеством отломков и без смещения.
Отдельно обсуждаются прогнозы в случае суставного эндопротезирования из-за тяжёлого перелома. Предлагая такой вариант лечения, ортопед всегда упоминает функциональные ограничения конечности. Хорошие технические показатели искусственных суставов всё равно не в силах полностью заменить способности настоящих суставов [8]
Профилактика всех внутрисуставных переломов косвенная. Основные меры направлены на раннюю диагностику заболеваний, ведущих к ослаблению прочности костей. Существует диагностический метод — денситометрия, позволяющий оценить степень остеопороза. Это прогностическое исследование позволяет оценить риск патологических переломов, в том числе внутрисуставных.
В случае выявления нарушений обмена костной ткани как можно раньше выполняется комплексная медикаментозная коррекция. В этом случае к лечению могут привлекаться специалисты разных профилей: гастроэнтерологи, эндокринологи, генетики и нефрологи. Для пациентов с двигательным и неврологическим дефицитом целесообразно адаптировать эргономику жилища, обеспечить необходимую социально-бытовую поддержку. Это опосредованно позволит снизить риск травм, ведущих к внутрисуставным переломам.