Строма что это такое в гинекологии
УЗИ яичников
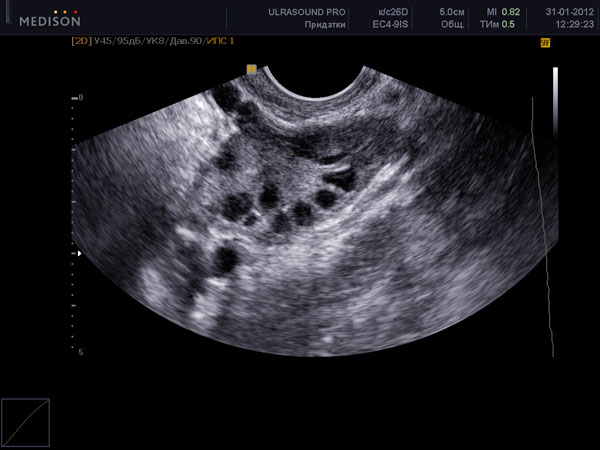
Яичники – парный орган репродуктивной женской системы. Располагаются яичники в малом тазу. Структурный аппарат яичникасостоит из фолликулов и стромы яичника. В норме яичники не имеют оболочки, и созревшийфолликулбез затруднения способен лопнуть во время овуляции и выпустить яйцеклетку. Выход яйцеклетки из фолликула и называется овуляция. Происходит овуляция под воздействием высоких уровней (пиков) лютеинизирующего гормона, вырабатываемого в головном мозге. Этот гормон способем вовремы выброситься в кровоток только при нормальной работе самих яичников, посылающих гормональные сигналы в головной мозг. Строма яичников – это соединительная ткань, содержащая кровеносные сосуды, по которым происходит доставка всех необходимых веществ к фолликулам яичников для их полноценной работы.
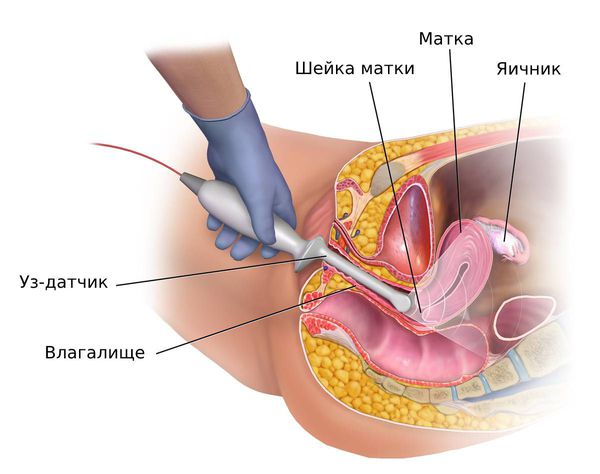
УЗИ яичников позволяет безопастно и достоверно изучить яичники, в первую очередь, их структуру. УЗИ яичников можно проводить через живот абдоминальным датчиком и с помощью трансвагинального УЗИ. Трансвагинальное УЗИ – наиболее достоверный и точный метод УЗИ яичников.
УЗИ яичников норма
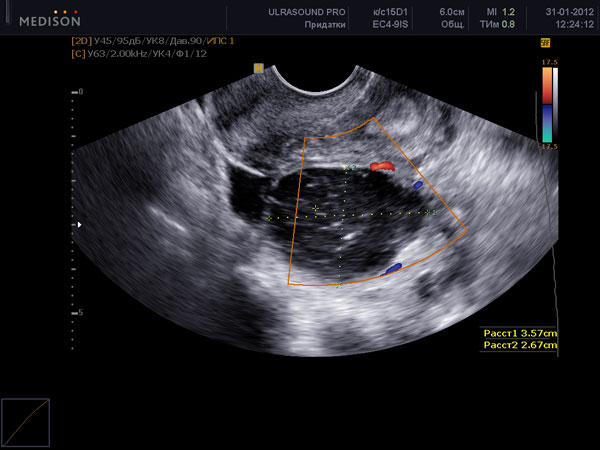
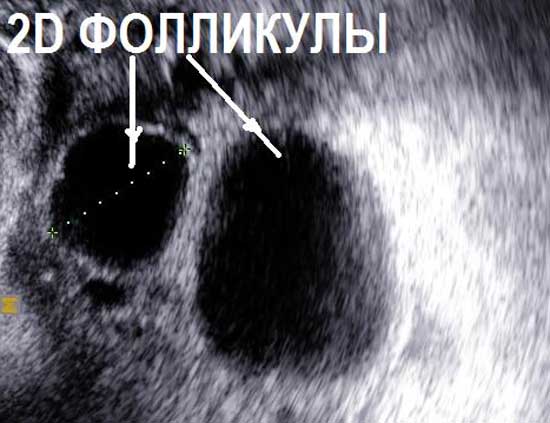
Нормальные размеры яичников при УЗИ яичников составляют до 12 мл 3 для каждого яичника. При нормальном УЗИ яичников в них можно насчитать до 12 фолликулов в каждом. Обнаружение при УЗИ яичников числа фолликулов менбше 5 в двух яичниках вместе – неблагоприятный признак, свидетельствующий чаще всего о преждевременном истощении яичников. При УЗИ яичников норма строма яинников содержит умеренное количество кровеносных сосудов, средней эхогенности, сравнимой по оттенку цвета с маткой. Повышение эхогенности стромы яичников, увеличение размеров, наличие в них множественных сосудов при УЗИ яичников может свидетельствовать о патологии (поликистоз яичников, воспаление яичников). При УЗИ яичников в норме яичники располагаются с двух сторон от матки, у правого и левого ребра матки. Яичники могут прилежать к матке или находится на небольшом расстоянии от матки – это норма УЗИ яичников. В подавляющем большинстве случаев, при УЗИ яичников, особенно трансвагинальном УЗИ, трудностей в обнаружении яичников нет.
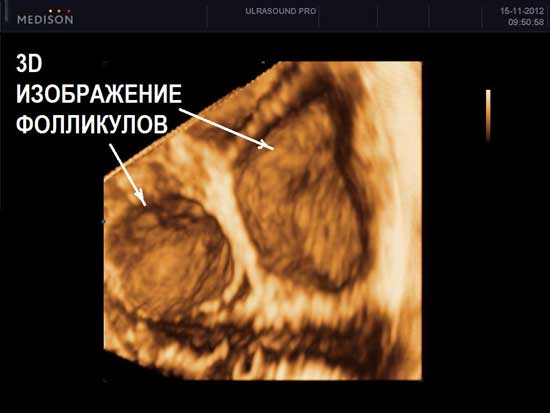
На УЗИ не виден яичник в случае его удаления при операциях, врожденном отсутсвии одного или двух яичников, резком уменьшении яичника вследствие преждевременного истощения или нормального климактерического периода, особенно при выраженном вздутии петель кишечника, резком изменении места расположения яичников в сзязи с выраженной спаечной болезнью органов малого таза. Если на УЗИ не виден яичник, и нет причин полагать, что он отсутствует, проводится УЗИ яичников после подготовки. Подготовка состоит в очищении кишечника с снятии вздутия (фортранс, очистительная клизма, эспумизан перед УЗИ яичников). Нормальные фолликулы в яичнике, которые доступны визуализации при проведении УЗИ яичников имеют размеры от 1 мм до 30 мм. Размеры фолликула более 30 мм при УЗИ яичников свидетельствуют об образовании фолликулярной (функциональной) кисты яичника. Обнаружение кисты яичника при УЗИ не составляет трудностей. Киста яичника на УЗИ выглядит как шар разной степени окрашивания и структуры.
По характеру структуры и оттенка цвета киста яичника при УЗИ может быть:
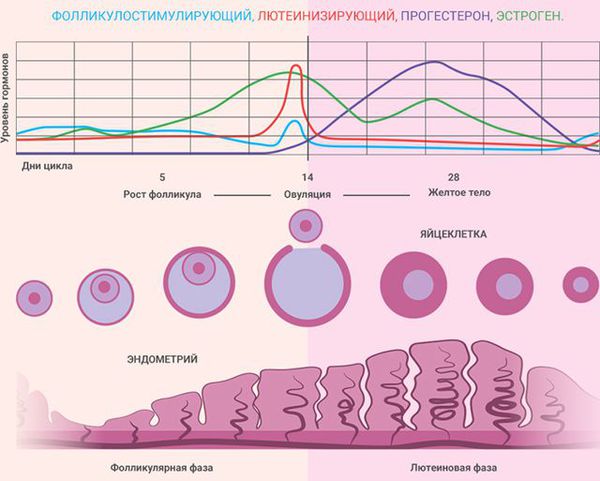
Проведение УЗИ яичников однократно не дает всех ответов на вопросы о функционировании яичников. В течении одного менструального цикла структура и внешний вид яичников при УЗИ меняется. Сразу после менструации при УЗИ яичников в норме видны фолликулы, размерами до 8 мм. Через 9-16 дней от первого дня менструации при УЗИ яичников наблюдается один крупный фолликул. Если его размер 10-17,9 мм – такой фолликул называется доминантным. В норме таких фолликулов при проведении УЗИ яичников может быть несколько или один. В предовуляторный период (день менструального цикла 11-18) обнаруживается при УЗИ яичников фолликул, размерами 18-30 мм. Такой фолликул называется преовулятрным. При нормальной гормональной регуляции в течении нескольких часов или суток происходит овуляция. Чаще всего, такой преовуляторный фолликул, обнаруживаемый при УЗИ яичников, один.
После овуляции при УЗИ яичников на месте овулировавшего фолликула можно увидетьжелтое тело. Суть его раборы – обеспечение прогестероном вторую фазу цикла. Прогестерон необходим для развития беременности на ранних сроках, пока нет полноценного формирования плаценты. Если не наступает беременность, желтое тело вырабатывает прогестерон для нормальной трансформации эндометрия и подготовки его к отторжению во время предстоящей менструации. При проведении Узи яичников после овуляции (с 12 до 28 дня цикла) можно оценить структуру желтого тела. При проведении анализа кровотока в желтом теле при УЗИ яичников с применением допплера, можно достоверно предполагать нормальность его функционирования. При неадекватной работе желтого тела при УЗИ яичников наблюдается отсутсвие выраженного низкорезистентного кровотока, желтое тело может быть кистозное, увядает раньше срока ( приблизительно на 22 день цикла). Это называется недостаточностью желтого тела. У женщин с недостаточностью желтого тела может наблюдаться короткие менструальные циклы (менее 26 дней), бесплодие, кровотечения во время менструации (в связи с гиперплазией эндометрия), мажущие выделения перед менструацией. При Узи яичников после овуляции приблизительно на 18 и на 23 дни цикла можно в динамике оценить, нормально ли работает желтое тело. Для точного анализа дополнительно исследуется прогестерон в крови.
Естественно, УЗИ яичников не проводится изолированно. Вместе с УЗИ яичников проводится УЗИ матки,более информативно УЗИ вагинальным датчиком. Такое УЗИ называетс трансвагинальное УЗИ.
Подготовка к УЗИ яичников
Специальной подготовки к УЗИ яичников не требуется, за исключением случаев, описанных выше, когда на УЗИ не видно яичников.
Что такое гиперплазия эндометрия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Анькина А. О., врача УЗИ со стажем в 9 лет.
Определение болезни. Причины заболевания
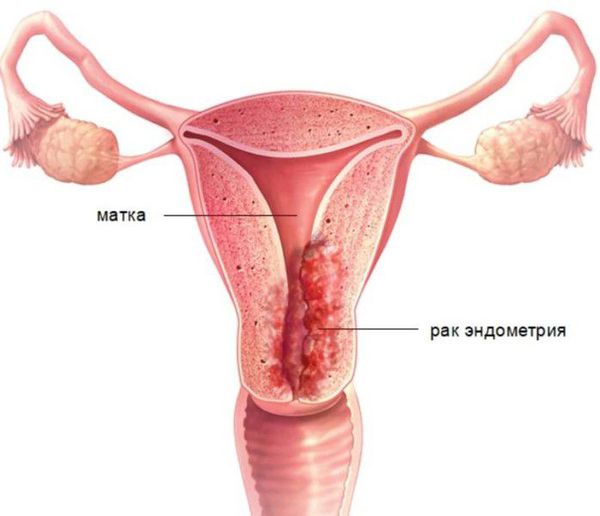
Диагноз « гиперплазия эндометрия » ставится только по заключению гистологического исследования. Без своевременной диагностики и целенаправленного лечения повышается риск развития рака эндометрия.
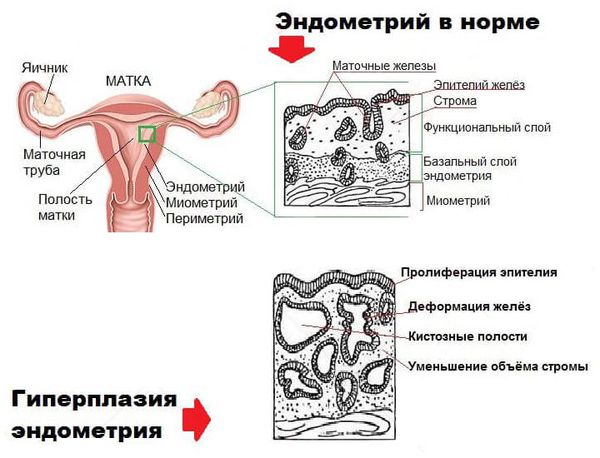
В составе маточного эндометрия есть специфические рецепторы, которые делают его органом-мишенью для половых гормонов. При гормональном сбое нарушается рост и дифференцировка эндометриальных клеток, что приводит к разрастанию эндометрия.
Факторы риска развития гиперплазии эндометрия [1] [8] [11] :
Симптомы гиперплазии эндометрия
В период перехода к менопаузе основным симптомом заболевания являются нерегулярные обильные менструации, сменяющиеся длительными мажущими кровянистыми выделениями.
Женщины менопаузального возраста жалуются на скудные кровянистые выделения из половых путей. Они могут проявляться эпизодически либо быть продолжительными.
Патогенез гиперплазии эндометрия
Состояние эндометрия зависит от фазы менструального цикла:
В патогенезе гиперплазии эндометрия выделяют два варианта развития событий:
В случае гиперплазии эндометрия с атипией избыток желёз эндометрия сочетается с клеточными мутациями (атипическим перерождением). Атипическая гиперплазия эндометрия является предраковым состоянием.
Классификация и стадии развития гиперплазии эндометрия
Международная классификация болезней 10-го пересмотра (МКБ-10):
Пересмотренная классификация ВОЗ 2014 года:
Осложнения гиперплазии эндометрия
Анемия. Для гиперплазии эндометрия характерны аномальные маточные кровотечения. В связи с этим женщины часто страдают от хронического малокровия разной степени выраженности.
Бесплодие. Гормональные изменения отражаются на качестве эндометрия, что создаёт риск неудачной имплантации эмбриона. Помимо этого, гиперплазия эндометрия часто выявляется на фоне хронической ановуляции, при которой зачатие невозможно.
Диагностика гиперплазии эндометрия
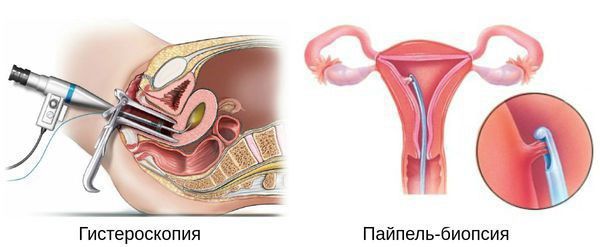
Диагностика основана на анализе данных анамнеза пациентки (истории болезни), клинической картины заболевания (жалоб и физикального осмотра), а также на результатах ультразвукового и гистероскопического исследования с обязательным патоморфологическим анализом соскоба из полости матки.
Диагноз «гиперплазия эндометрия» ставится только на основании гистологического исследования материала, полученного при диагностическом выскабливании слизистой оболочки матки или удалении матки.
Анамнез и клиническая картина
При сборе анамнеза врач-гинеколог задаёт пациентке вопросы:
Физикальный осмотр включает в себя местный осмотр наружных половых органов, исследование влагалища и шейки матки в зеркалах, а также бимануальное (двумя руками) исследование матки и придатков. Осмотр проводится на первичном приёме, чтобы исключить воспалительные заболевания и/или объёмные опухолевые образования.
Инструментальная диагностика
У женщин репродуктивного и пременопаузального возрастов при подозрении на гиперплазию эндометрия ТВУЗИ органов малого таза проводится на 5 – 7-й день менструального цикла. В норме в это время толщина эндометрия не превышает 6 мм. Патологию эндометрия подозревают, когда его толщина не соответствует определённой фазе менструального цикла:
Гистероскопия с раздельным диагностическим выскабливанием (РДВ) матки и цервикального канала — информативный метод в диагностике гиперпластических процессов эндометрия. При помощи гистероскопа (эндоскопического прибора для осмотра полости матки) врач оценивает состояние слизистой оболочки матки и цервикального канала. При необходимости удаляет локальные поражения и обязательно берёт материал для последующего гистологического исследования.
Если выскабливание проводят как лечебную процедуру при обильном маточном кровотечении, врач полностью удаляет слизистую оболочку матки под контролем гистероскопии.
Дифференциальная диагностика гиперплазии эндометрия проводится с полипом эндометрия, субмукозной (подслизистой) миомой матки, эндометритом, прервавшейся беременностью и раком эндометрия.
Лечение гиперплазии эндометрия
Лечение патологии эндометрия основывается на трёх принципах:
Тактика лечения будет зависеть от результата гистологического исследования эндометрия, полученного в ходе выскабливания, от возраста женщины, сопутствующих заболеваний и репродуктивных планов.
Гиперплазия эндометрия без атипии:
Гиперплазия эндометрия с атипией:
Медикаментозное лечение гормональными препаратами проводится пациенткам репродуктивного возраста с неатипической гиперплазией эндометрия при наличии симптомов, факторов риска, отсутствии регресса за 6 месяцев наблюдения и при атипической гиперплазии эндометрия у женщин, планирующих беременность.
Гормональную терапию назначают не менее чем на 6 месяцев:
В качестве негормональной терапии возможно применение препаратов:
Лечение нужно сочетать с низкокалорийной диетой и достаточной физической нагрузкой согласно общему физическому развитию женщины. При необходимости врач назначает препараты, которые нормализуют метаболизм углеводов в организме: подавляют образование глюкозы клетками печени, повышают чувствительность тканей к инсулину, расщепляют сложные сахара.
Хирургическое лечение. Атипическая гиперплазия эндометрия на начальном этапе требует обязательной консультации онкогинеколога, который должен установить, нужна ли операция и в каком объёме.
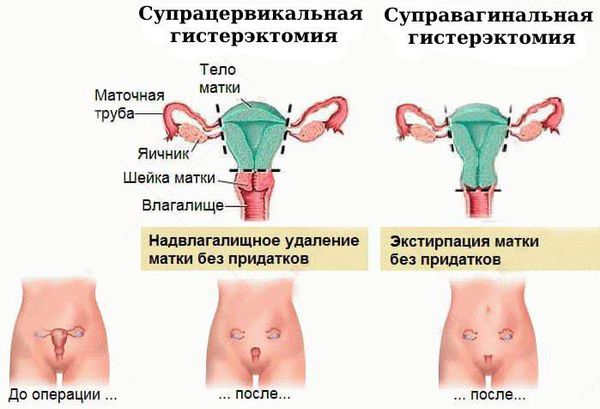
Чаще всего выполняется надвлагалищная ампутация матки — суправагинальная гистерэктомия (удаление тела и шейки матки). Вопрос о сохранении яичников решается строго индивидуально, зависит от возраста пациентки и факторов риска.
Показания к гистерэктомии:
Прогноз. Профилактика
Обследование для исключения гиперплазии или рака эндометрия показано в следующих случаях:
1. Если есть аномальные маточные кровотечения [29] [31] :
2. Если по результатам цитологического исследования соскоба шейки матки отмечается:
Профилактика:
Стромальные опухоли яичников
— Рак (карцинома) развивается из эпителия. Этот вид опухолей составляет 85-90% всех злокачественных новообразований яичника. Рак яичников чаще развивается у женщин старше 50 лет.
— Герминоклеточные опухоли происходят из эмбриональных предшественников половых клеток. У взрослых эти новообразования встречаются редко.
— Стромальные опухоли яичников происходят из клеток стромы («поддерживающих» клеток яичника). Эти клетки вырабатывают половые гормоны – эстроген, прогестерон и андрогены. Стромальные опухоли обычно производят избыточное количество этих гормонов.
— Гранулёзоклеточная опухоль – самая частая (90%) из стромальных опухолей яичников. Большинство гранулёзоклеточных опухолей возникает в репродуктивном возрасте. Выделяют гранулёзоклеточную опухоль взрослого типа, чаще эта опухоль возникает у женщин в период менопаузы. Второй тип – ювенильная гранулёзоклеточная опухоль, встречается у детей и подростков.
— Опухоли из клеток Сертоли (также известные как андробластомы, опухоли Сертоли-Лейдига) могут состоять только из клеток Сертоли или из клеток Сертоли и клеток Лейдига. Первые чаще выявляются у молодых женщин, вторые у подростков, причём эти опухоли продуцируют большое количество мужских половых гормонов (андрогенов), что приводит к огрубению голоса и избыточному оволосению.
— Опухоли из стромы полового тяжа с аннулярными трубочками очень редки. Эта группа представляет собой отдельный вид опухолей, подразделяющийся на два подтипа – один из них ассоциирован с синдромом Пейтца-Егерса, такие опухоли, как правило, отличаются доброкачественным поведением и обнаруживаются в обоих яичниках. Второй подтип не связан с синдромом Пейтца-Егерса, а опухоли обычно имеют более крупный размер и чаще являются злокачественными.
— Стероидноклеточные опухоли очень редки, составляют менее 0,1% от всех опухолей яичников. Их подразделяют на 3 типа в зависимости от гистологического строения : доброкачественные стромальная лютеома и опухоль из клеток Лейдига, злокачественная неспецифицированная стероидноклеточная опухоль.
Симптомы стромальных опухолей яичников могут быть такими же, как и при остальных новообразованиях этой локализации: аномальные маточные кровотечения, пальпируемое образование в брюшной полости, частое мочеиспускание, запоры, изменение аппетита, тошнота, изжога, слабость, чувство распирания в животе, боль в ногах, спине, тазу или животе, болезненность при половом акте.
Кроме того, признаками, характерными именно для стромальных опухолей яичников, являются 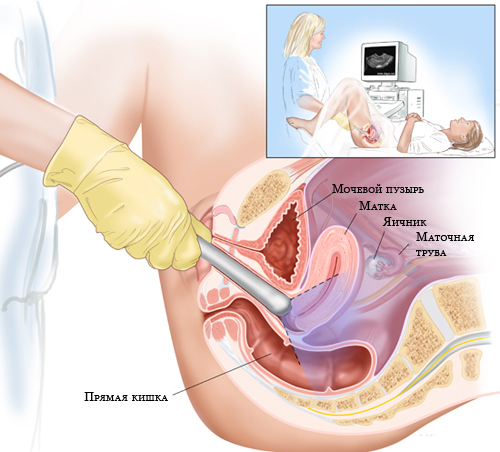
Обследование при стромальных опухолях яичника аналогично таковому при раке яичника.
Стромальный текоматоз яичников
Стромальный текоматоз яичников — доброкачественная гормонально-активная гиперплазия овариальной стромы, сопровождающаяся повышенным синтезом андрогенов и усиленной периферической продукцией эстрогенов. Проявляется признаками вирилизации (гирсутизмом, огрубением голоса, гипертрофией клитора), олигоменореей, аменорей, бесплодием, висцеральным ожирением. Для диагностики исследуют содержание андрогенов, эстрогенов, ЛГ, ФСГ, выполняют УЗИ органов таза, КТ, МРТ яичников, диагностическую лапароскопию с гистологическим анализом биоптата. Лечение комбинированное с резекцией или двухсторонним удалением яичников и назначением гормональных препаратов.
Общие сведения
Стромальный текоматоз (овариальный гипертекоз, стромальная гиперплазия яичников, синдром Френкеля) — редкое гинекологическое заболевание, обычно диагностируемое в перименопаузе или постменопаузе. Патологическое разрастание овариальной стромы также выявляют при гистологическом исследовании материала у 0,45% молодых пациенток, перенесших операцию на яичниках. Хотя причины возникновения текоматоза остаются неустановленными, риск развития стромальной гиперплазии возрастает при неблагоприятном преморбидном фоне (экстрагенитальной соматической, эндокринной патологии) и нарушенном становлении менструального цикла (у 67,8% больных женщин отмечалось раннее или позднее менархе). Актуальность своевременной диагностики гипертекоза обусловлена высокой вероятностью развития ассоциированных эстроген-чувствительных опухолей и первичного бесплодия, которое выявляют у 65% пациенток репродуктивного возраста.
Причины
Этиология синдрома Френкеля на сегодняшний день не установлена. Предположительно, превращение межуточных овариальных клеток в эпителиоидные тека-клеточные элементы с последующим формированием очагов текоматоза обусловлено сбоем гормональной регуляции у предрасположенных к заболеванию женщин. Специалисты в сфере гинекологии и эндокринологии предлагают две основные теории возникновения стромальной гиперплазии яичников:
Патогенез
Ключевым звеном развития патологических расстройств при стромальном гипертекозе является гормональная активность гиперплазированных эпителиоидных тека-клеток, секретирующих половые стероидные гормоны. Капсула яичников и «дремлющие» примордиальные фолликулы в процесс не вовлечены. Текоматозные очаги не отграничены от нормальной ткани, не растут инфильтративно и не распадаются. Секреторная активность тека-клеток приводит к повышению уровня андрогенов, под влиянием которых происходит вирилизация организма, и относительной гиперэстрогении за счет периферической конверсии андростендиона в эстрон в жировой ткани. Одновременно с увеличением продукции эстрогенов повышается чувствительность к гормональной стимуляции функциональных тканей в органах-мишенях, что проявляется соответствующей симптоматикой.
Классификация
При систематизации клинических форм стромального текоматоза учитывают степень вовлеченности в патологический процесс овариальной ткани и особенности распределения секретирующих тека-клеток. Вариант гипертекоза учитывают при прогнозировании течения заболевания и выборе оптимальной схемы лечения. Различают следующие формы стромальной гиперплазии:
Симптомы
Наиболее заметным клиническим проявлением синдрома Френкеля является вирилизация, вызванная гиперандрогенией. Женщины жалуются на появление упорной, медленно прогрессирующей угревой сыпи. Отмечаются признаки гирсутизма — избыточного оволосения по мужскому типу с ростом волос над верхней губой, на подбородке, щеках, в ареолярной области, по белой линии живота, на конечностях, спине, внутренней поверхности бедер. У пациенток со стромальной гиперплазией увеличивается клитор, снижается тембр голоса, возможно облысение мужского типа. Как правило, такие женщины по телосложению напоминают мужчин — имеют узкий таз, широкие плечи, маленькую грудь. Часто развивается висцеральное ожирение с увеличением объема живота, на коже могут появляться стрии и черный акантоз — гиперпигментация симметричных кожных складок.
На фоне увеличенного содержания андрогенов в репродуктивном возрасте нарушаются менструальная и детородная функция. Время месячных укорачивается, межменструальные промежутки удлиняются, кровянистые выделения становятся скудными. По мере прогрессирования заболевания возможно развитие вторичной аменореи с полным прекращением менструаций. Обычно женщины со стромальной овариальной гиперплазией не могут забеременеть и выносить ребенка. Относительная гиперэстрогения при текоматозе яичников более заметна в период менопаузы, постменопаузы и проявляется так называемыми признаками «омоложения» — появлением кровянистых влагалищных выделений, нагрубанием молочных желез, малой выраженностью или отсутствием инволютивных изменений слизистых оболочек репродуктивных органов.
Осложнения
Гормональный дисбаланс, возникающий при стромальном текоматозе, приводит к развитию ряда серьезных соматических заболеваний. Практически у всех пациенток выявляется инсулинонезависимый сахарный диабет с высокой инсулинорезистентностью, ожирение II-III степени. Возрастает риск возникновения артериальной гипертензии, аутоиммунного тиреоидита, диффузного токсического и пролиферирующего коллоидного зоба, гипотиреоза, интраселлярной аденомы гипофиза. На фоне повышенного содержания эстрогенов возникают рецидивирующие маточные кровотечения, чаще развиваются ассоциированные фиброзно-кистозная мастопатия и рак эндометрия.
Диагностика
Диагностический поиск при подозрении на стромальный текоматоз яичников направлен на выявление признаков секреторной активности тека-клеток и характерных морфологических изменений овариальной ткани. Осмотр и классические физикальные исследования позволяют предположить наличие гипертекоза, однако для верификации диагноза требуются данные лабораторных и инструментальных исследований. План обследования обычно включает:
В качестве дополнительных методов рекомендованы определение индекса инсулинорезистентности (HOMA-IR), оценка содержания гормонов щитовидной железы, гистероскопия с биопсией или раздельное диагностическое выскабливание для выявления гиперпластических процессов в эндометрии, УЗИ грудных желез, маммография. Заболевание дифференцируют с синдромом Иценко-Кушинга, адреногенитальным синдромом, поликистозом яичников, текомой, андробластомой яичника, опухолями гипофиза. К обследованию пациентки при необходимости привлекают эндокринолога, онколога, невропатолога, нейрохирурга.
Лечение стромального текоматоза яичников
Выбирая терапевтическую тактику при гипертекозе, учитывают возраст пациентки, ее репродуктивные планы, выраженность гиперплазии в эстроген-чувствительных органах-мишенях. Наиболее эффективно комбинированное лечение, сочетающее хирургический подход с патогенетической и симптоматической медикаментозной терапией. Основной целью является устранение избыточной секреции тестостерона. Оптимальными вариантами лечения считаются:
Важным условием повышения результативности лечения стромального текоматоза является коррекция веса и применение препаратов, снижающих резистентность клеток к глюкозе. Это позволяет уменьшить риск гиперплазии и неоплазии эндометрия, миометрия, альвеолярной ткани молочных желез. Согласно наблюдениям, улучшению состояния пациенток способствует дополнительное назначение назального электрофореза витаминов В1, В6.
Прогноз и профилактика
Хотя тека-клетки не малигнизируются, а текоматоз яичников не является опасным для жизни заболеванием, он существенно ухудшает качество жизни пациентки и повышает вероятность развития злокачественных опухолей матки и молочных желез. Радикальное оперативное лечение позволяет полностью избавиться от клинических признаков заболевания. Органосохраняющие операции в комбинации с гормональной терапией обеспечивают снижение уровня андрогенов, избавление от признаков вирилизации, однако репродуктивную функцию удается восстановить лишь небольшому числу пациенток. Мероприятия первичной профилактики не разработаны. Целью вторичной профилактики является раннее выявление заболевания при плановом осмотре у гинеколога и УЗИ-скрининге. Третичная профилактика предполагает своевременное адекватное лечение, минимизирующее вероятность возникновения осложнений (рецидивирующих маточных кровотечений в постменопаузе, новообразований груди и репродуктивных органов).