Стеноз привратника это что такое
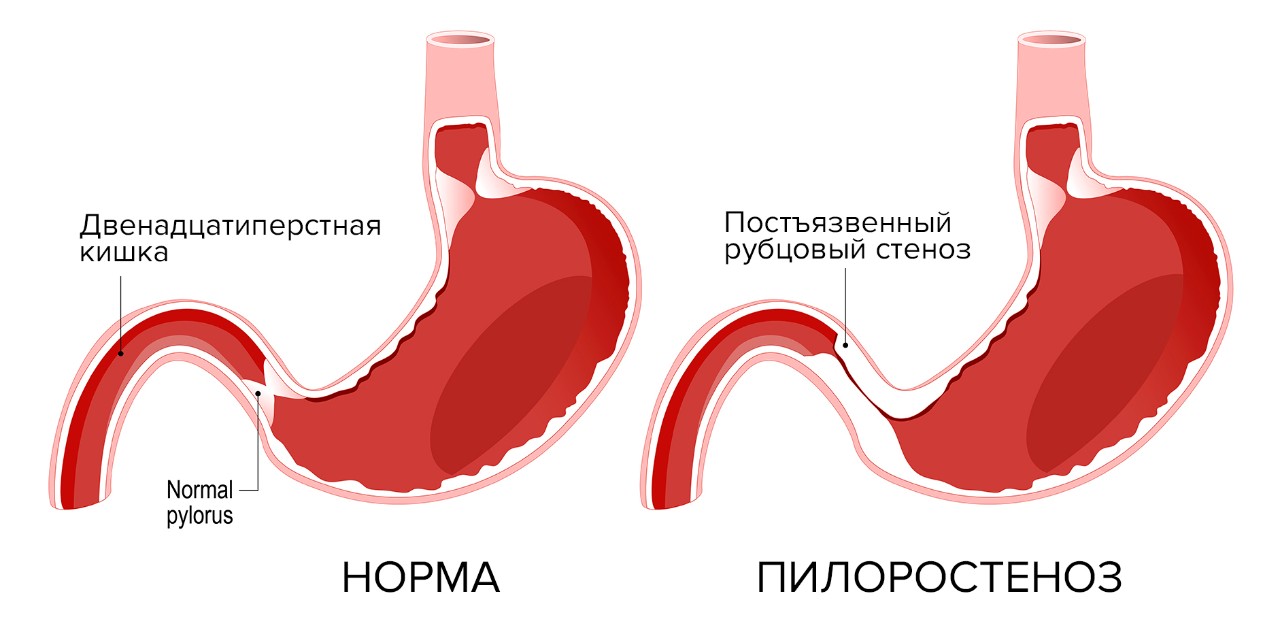
Пилоростеноз (высокая желудочно-кишечная непроходимость)
Главная угроза – полная невозможность прохождения пищи из желудка в нижележащие отделы ЖКТ и развитие истощения.
Постъязвенный рубцовый стеноз привратника (пилоростеноз) или двенадцатиперстной кишки – осложнение язвенной болезни выходного отдела желудка (пилорического отдела) или луковицы двенадцатиперстной кишки. На месте зажившей язвы образуется рубец, ткань в области рубца стягивается, прохождение пищи из желудка в двенадцатиперстную кишку затрудняется. Это место постоянно травмируется пищевыми массами, на него воздействует соляная кислота. Возникает хроническое воспаление, зона сужения прогрессирует, проход становится ещё уже. Затем развивается декомпенсация: пища проходит с большим трудом, желудок расширяется и теряет свою перистальтическую функцию. У пациентов с признаками декомпенсированной дуоденальной непроходимости желудок может достигать огромных размеров, пища перестает проходить дальше в кишку, процесс пищеварения останавливается. Возникает истощение.
Язва проявляется болями в брюшной полости. Это могут быть голодные боли или боли после еды. Сужение выходного отдела желудка проявляет себя тошнотой и чувством переполнения желудка после приёма пищи. В норме человек должен просыпаться утром с чувством голода, но пациент с высокой непроходимостью просыпается с чувством переполнения желудка. Декомпенсация стеноза характеризуется рвотой пищей, съеденной за 2-3 часа до этого. Декомпенсация – угрожающее жизни состояние, следует незамедлительно обратиться к врачу.
Для того, чтобы диагностировать постъязвенный рубцовый стеноз выходного отдела желудка, применяются компьютерная томография с водорастворимым контрастом и рентгенологическое исследование с водорастворимым контрастом или с барием. Чтобы понять, через какое время у пациента происходит эвакуация содержимого желудка в нижележащие отделы ЖКТ, врач даёт пациенту барий, делает рентгеновский снимок, и видит, куда барий распространился. Затем снимки делаются через 3, 6, 12 часов – это позволяет оценить динамику прохождения контраста и степень стеноза. В Ильинской больнице пациентам с подозрением на высокую кишечную непроходимость всегда выполняется эндоскопическая диагностика: с помощью эндоскопа врач точно локализует место стриктуры и определяет объем хирургической помощи.
Источник изображения: Designua / Shutterstock
Если степень желудочно-кишечной непроходимости не позволяет провести баллонную дилатацию, но серьёзной формы декомпенсации еще нет – хирурги Ильинской больницы выполняют пациенту лапароскопическую операцию – пилоропластику. Через небольшие разрезы на брюшной стенке (размером около 10 мм) в брюшную полость вводятся лапароскоп и хирургические манипуляторы. Одновременно через рот в просвет желудка вводится эндоскоп. С помощью лапароскопических инструментов хирург рассекает суженную зону двенадцатиперстной кишки и выходного отдела желудка в продольном направлении, а сшивает в поперечном, тем самым значительно расширяя место сужения и разрешая непроходимость. Второй хирург ассистирует ему из просвета желудка с помощью эндоскопа, обеспечивая максимальную безопасность манипуляций. Это малотравматичная операция, дающая устойчивый положительный эффект.
Пилоростеноз
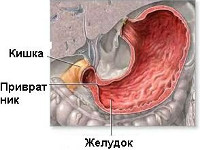
Пилоростеноз – рубцовый стеноз привратника преимущественно язвенного генеза, из-за которого нарушается продвижение химуса в кишечник, страдает нутритивный статус, водно-электролитный баланс и гомеостаз организма. Симптоматика характеризуется рвотой и выраженным обезвоживанием, исхуданием, болями и чувством переполнения в желудке, диспепсическими явлениями. Для постановки диагноза используются клинический и биохимический анализы крови, гастрография, ЭГДС, УЗИ, ЭКГ. Лечение включает консервативные (декомпрессия желудка, интестинальное и парентеральное питание, противоязвенная терапия) и хирургические мероприятия.
Общие сведения
Пилоростеноз – органическое сужение выходного отдела желудка, формирующееся при осложненном течении язвенной болезни желудка, реже – при новообразованиях желудка. Данное патологическое состояние развивается не более чем у 15% пациентов с язвенным поражением желудка и ДПК. Среди всех осложнений ЯБЖ пилоростеноз занимает около одной трети случаев. Не менее 20% пациентов с этой патологией – мужчины. Развивается заболевание в трудоспособном и пожилом возрасте. В последние годы уровень заболеваемости стенозом пилорического отдела желудка снижается, что связано с разработкой более эффективных методов противоязвенного лечения (ингибиторы протонной помпы, блокаторы Н2-гистаминовых рецепторов). Особенно актуальна данная клиническая проблема для специалистов в области гастроэнтерологии и хирургии. Врожденный пилоростеноз является предметом изучения педиатрии и рассмотрен в соответствующем разделе сайта.
Причины пилоростеноза
Наиболее частой причиной пилоростеноза является рецидивирующая язва желудка. Повторяющийся воспалительный процесс с изъязвлением, особенно не подвергающийся лечению, сначала приводит к отеку и спазму стенок желудка, а затем к формированию рубцовых стриктур и замедлению пассажа пищи из желудка в начальные отделы тонкой кишки. В результате этого желудок переполняется пищеварительными соками и пищевыми массами, что компенсируется усилением мышечных сокращений его стенок и гиперплазией миоцитов. Постепенно развивается гипертрофия и стеноз пилорического отдела – органическая патология, характеризующаяся сужением пилоруса и замедлением опорожнения желудка. Чаще всего к такому исходу приводит каллезная либо пенетрирующая язва желудка, реже – рубцующаяся язва.
Однако компенсаторные механизмы при пилоростенозе быстро истощаются, в связи с чем вскоре желудок значительно перерастягивается и увеличивается в размерах, его перистальтика ослабевает, застойные явления усугубляются. Возникает рвота съеденной накануне пищей, ведущая к потере большого количества жидкости и электролитов, питательных веществ. При декомпенсации пилоростеноза у пациента отмечается тяжелейший метаболический алкалоз (обусловленный потерей ионов хлора), водно-электролитный дисбаланс, нарушение обмена протеинов. Потери калия ведут к слабости всех мышц, однако основное значение имеет паралич диафрагмы и миокарда, что оканчивается остановкой дыхания и сердечной деятельности. Гипокальциемия знаменуется развитием судорог.
К более редким причинам формирования пилоростеноза относят кровоточащую и прободную язву желудка либо двенадцатиперстной кишки (для них характерен послеоперационный пилоростеноз), рак желудка и другие опухоли этой локализации.
Симптомы пилоростеноза
К характерным клиническим признакам пилоростеноза относят рвоту съеденной накануне (иногда за несколько суток до этого) пищей, шум плеска на голодный желудок (что говорит о застойных явлениях), видимую через переднюю брюшную стенку перистальтику в эпигастрии. Выраженность клинических признаков зависит от стадии заболевания (компенсированная, субкомпенсированная либо декомпенсированная).
На фоне компенсированного пилоростеноза отмечается незначительное сужение выходного отдела желудка, что сопровождается умеренным усилением его сократительной способности. К привычным симптомам язвенной болезни присоединяются чувство переполнения и тяжести в желудке, отрыжка кислотой и изжога, рвота съеденной пищей с примесью кислоты, приносящая больному облегчение. В рвотных массах визуализируется пища, принятая незадолго до приступа. Потери веса не наблюдается либо она незначительная.
При переходе пилоростеноза в стадию субкомпенсации состояние пациентов ухудшается, они отмечают быстрое исхудание и усиление выраженности симптомов. Появляются жалобы на сильные боли и чувство значительной тяжести в эпигастрии, отрыжку тухлым, рвоту практически после каждого приема еды (иногда пищей, принятой много часов назад). Так как после рвоты наступает выраженное улучшение общего состояния, некоторые пациенты вызывают ее искусственно. Сразу после приема пищи перистальтика желудка усиливается, что приводит к появлению желудочных колик, урчания в животе, поноса. Также больные жалуются на постоянную слабость, усталость, сонливость, которые связаны с нарушением нутритивного статуса.
В стадии декомпенсации на первое место выходят симптомы пилоростеноза, маскируя признаки язвенной болезни, которые превалировали до этого. Пациенты кахектичны, очень ослаблены. Боли в желудке становятся не такими интенсивными, однако практически постоянно беспокоит отрыжка тухлым, многократная обильная рвота пищей, съеденной несколько дней назад. Потеря жидкости с рвотными массами приводит к выраженному обезвоживанию, которое проявляется жаждой и снижением темпа диуреза, сухостью кожи и слизистых. Для этой стадии характерна неустойчивость стула – поносы сменяются запорами. Переполненный желудок виден через переднюю стенку живота, регистрируются его судорожные неэффективные сокращения, над эпигастральной областью постоянно выслушивается шум плеска. На этой стадии пилоростеноза обычно наступают необратимые дистрофические изменения в стенке желудка, поэтому восстановить его моторно-эвакуаторную функцию чаще всего уже невозможно.
Диагностика пилоростеноза
Всем пациентам, входящим в группу риска по формированию пилоростеноза (наличие язвы пилоро-дуоденальной локализации, ушивание перфорации желудка в анамнезе, частые рецидивы язвенных дефектов, мужской пол), следует незамедлительно обратиться к гастроэнтерологу при появлении первых признаков нарушения моторной и эвакуаторной функции желудка.
Одним из наиболее простых и доступных методов диагностики моторно-эвакуаторной дисфункции желудка является УЗИ. Ультразвуковое исследование органов брюшной полости позволит визуализировать переполненный желудок, иногда – гипертрофированный мышечный слой в пилорическом отделе. Однако для установления степени тяжести и стадии заболевания нужны более точные методики, такие как гастрография и ЭГДС.
В стадии компенсации пилоростеноза при рентгенографии желудка определяется незначительное увеличение размеров полости желудка, активация его перистальтики. Возможна визуализация рубцово-язвенного стеноза пилоруса. Выведение контраста в кишечник задерживается не более чем на 12 часов. При проведении ЭГДС стеноз привратниковой зоны четко виден, в этой области возможно сужение просвета желудка до 0,5 см. Перистальтика желудка усилена, слизистая оболочка гипертрофирована.
О субкомпенсированной стадии пилоростеноза говорят следующие рентгенологические признаки: значительное увеличение полости желудка, наличие в нем содержимого даже натощак, снижение сократительной способности. На снимках видны три слоя – контрастное вещество, воздух и слизь. Опорожнение желудка занимает от 12 часов до суток. При проведении фиброгастроскопии также отмечается расширение полости желудка в сочетании с сужением пилорического отдела до 0,3 см.
Декомпенсация пилоростеноза на гастрографии проявляется значительным перерастяжением желудка, очень вялой его перистальтикой, выраженным стенозом выходных отделов. Полной эвакуации контрастного вещества не происходит даже через сутки. Эндоскопическая картина дополняется признаками атрофии слизистой оболочки.
Электрогастрография выявляет снижение сократительной способности желудка различной степени выраженности (от редких пиков активности в стадии компенсации до практически полного отсутствия моторной функции при декомпенсации пилоростеноза).
Всем пациентам с пилоростенозом требуется проведение анализа крови на уровень гемоглобина и гематокрита, электролитов и ионов, азотистых шлаков. Обязательно оценивается кислотно-основное состояние крови. Если у больного выявлена гипокалиемия – необходимо проведение ЭКГ для своевременного обнаружения нарушений сердечного ритма.
Лечение пилоростеноза
Лечение пилоростеноза осуществляется в условиях стационара и требует обязательного проведения оперативного вмешательства (желательно на ранних этапах заболевания, когда возможно полное восстановление моторной функции желудка). Консервативные мероприятия используются исключительно в целях предоперационной подготовки.
Сразу после поступления пациента в отделение осуществляется постановка гастрального зонда и эвакуация застойного содержимого желудка (так называемая декомпрессия желудка). Рекомендуется проведение зонда за уровень стеноза с последующим дробным введением пищи в тонкую кишку. Если это сделать невозможно (обычно на стадии декомпенсации критический пилоростеноз на дает возможности провести зонд в кишечник), рекомендуется перевод на полное внутривенное питание.
Медикаментозное лечение включает в себя противоязвенную терапию (ингибиторы протонной помпы, блокаторы Н2-гистаминовых рецепторов и др.), коррекцию водного баланса и уровня электролитов, кислотно-основного состояния крови, нутритивного статуса пациента (парентеральное питание). Для нормализации перистальтики желудка используют прокинетики (их назначение оправдано на стадии компенсации пилоростеноза и в послеоперационном лечении).
Хирургическое лечение пилоростеноза направлено на устранение стенотической деформации желудка и восстановление его нормального функционирования. С этой целью проводят стволовую ваготомию с наложением гастроэнтероанастомоза; эндоскопическую ваготомию и пилоропластику; стволовую ваготомию с гастрэктомией антрального отдела желудка; гемигастрэктомию; гастроэнтеростомию. Выбор вида оперативного вмешательства зависит от стадии пилоростеноза и общего состояния пациента.
Прогноз при раннем начале лечения пилоростеноза обычно благоприятный. Возможность летального исхода ассоциируется с декомпенсированной стадией заболевания, общим истощением, пожилым возрастом. Единственным методом профилактики пилоростеноза у взрослых является раннее выявление и лечение язвенной болезни желудка и двенадцатиперстной кишки.
Гастродуоденальный стеноз
Общая информация
Краткое описание
Гастродуоденальный стеноз (ГДС) – сужение просвета в области пилорического отдела желудка или (и) начального отдела ДПК, являющееся следствием различных заболеваний желудка и ДПК, при котором нарушается эвакуация содержимого из желудка, что приводит к расстройствам гомеостаза, в особенности водно-электролитного баланса и питательного статуса пациента.
Примечание*: В литературе стран СНГ гастродуоденальный стеноз ассоциируется только как осложнение язвенной болезни [1]. В литературе стран дальнего зарубежья данный вид патологии рассматривается более широко – как осложнение язвенной болезни, опухолей гастродуоденопанкреатической зоны, химических ожогов ЖКТ, воспалительных заболеваний, таких как болезнь Крона, системных заболеваний (склеродермия), пострадиационные стриктуры [2].
С появлением современных схем лечения язвенной болезни, последняя все реже становится причиной ГДС и все большую долю в этиологии занимает злокачественная патология [3,4].
В литературе встречаются несколько терминов: Гастродуоденальный стеноз, пилородуоденальный стеноз, рубцово-язвенный стеноз привратника, стеноз выходного отдела желудка, gastric outlet obstruction (обструкция выходного отдела желудка), pyloric obstruction (пилорическая обструкция).
Эти термины по сути являются синонимами, обозначающими приобретенную патологию, от них следует отличать понятие пилоростеноза, (гипертрофический врожденный пилоростеноз), который наблюдается исключительно у новорожденных и имеет врожденный характер.
Соотношение кодов МКБ-10 и МКБ-9:
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| K31.1 | Гипертрофический пилоростеноз у взрослых Исключены: врожденный или детский пилоростеноз (Q40.0) | 43.42 | Локальное иссечение другого пораженного участка или ткани желудка |
| 43.60 | Частичная резекция желудка с анастомозом в двенадцатиперстную кишку | ||
| 43.61 | Резекция желудка | ||
| 43.70 | Субтотальная резекция желудка | ||
| 43.81 | Частичная резекция желудка с транспозицией тощей кишки | ||
| 43.89 | Другая частичная резекция желудка | ||
| 44.00 | Ваготомия, не уточенная иначе | ||
| 44.01 | Стволовая ваготомия | ||
| K31.2 | Стриктура в виде песочных часов и стеноз желудка | 44.02 | Высоко селективная праксимальная ваготомия |
| 44.03 | Другая селективная ваготомия | ||
| 44.21 | Дилатация привратника желудка путем рассечения | ||
| 44.29 | Другие виды пилоропластики | ||
| 44.31 | Высокий обходной анастомоз | ||
Дата разработки/пересмотра протокола: 2016
Пользователи протокола: ВОП, хирурги, гастроэнтерологи, терапевты, врачи скорой медицинской помощи, эндоскописты.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По этиологии:
· ГДС вследствие доброкачественных заболеваний;
· ГДС вследствие злокачественных заболеваний.
По стадии развития:
· компенсированный;
· субкомпенсированный;
· декомпенсированный.
Осложнения:
· гиповолемический шок;
· Острое желудочно-кишечное кровотечение (язвенное или разрывы слизистой на фоне многократной рвоты);
· перфорация язвы или опухоли;
· спонтанный разрыв желудка.
При формулировании диагноза следует отразить основное заболевание, приведшее к стенозу и стадию стеноза, например: «Язвенная болезнь, язва ДПК, рубцово-язвенный гастродуоденостеноз, стадия декомпенсации».
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ УД-В [1]
Физикальное обследование
В стадии компенсации стеноза состояние удовлетворительное, при зондировании желудка эвакуируют около 200-500 мл желудочного содержимого с кислым, слегка неприятным запахом и примесью недавно принятой пищи. При аускультации можно услышать «шум плеска» в проекции желудка.
При субкомпенсации состояние средней тяжести. При аускультации «шум плеска» ниже пупочного кольца (признак расширения желудка). Натощак при зондировании в желудке определяют большое количество содержимого с резким неприятным запахом. Отмечается астенизация, потеря в весе.
Для декомпенсированного стеноза Состояние больного тяжелое с прогрессирующим ухудшением, наблюдаются признаки выраженного истощения и резкого обезвоживания. При осмотре обращает на себя внимание сухость кожи и языка. Характерна землистая окраска и снижение тургора кожи. Возможно появление судорожного синдрома (хлоропривная тетания). При аускультации выявляют «шум плеска» в проекции желудка. Зондирование позволяет эвакуировать большое количество застойного желудочного содержимого с признаками брожения и гниения. Опорожнение желудка с помощью зонда в стадии декомпенсации значительно облегчает самочувствие больного. В этой стадии из-за резко выраженных электролитных расстройств нарушается нервно-мышечная возбудимость. Это может проявляться симптомами Труссо («рука акушера») и Хвостека (подергивание мышц лица при поколачивании в области лицевого нерва). Нарастающая гиповолемия сопровождается гипотонией и тахикардией. Гипокалиемия приводит к мышечной слабости, парезам, параличам. При снижении уровня калия менее 1,5 ммоль/л развивается парез межреберных нервов, диафрагмы с остановкой дыхания.
Лабораторные исследования: специфических критериев лабораторной диагностики нет.
Диагностический алгоритм (схема):
Диагностика (стационар)
ДИАГНОСТИКАНА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне: см. амбулаторный уровень (УД-В [1,5]).
Диагностический алгоритм: см. амбулаторный уровень.
Перечень дополнительных диагностических мероприятий
· анализ крови на ВИЧ;
· анализ крови на сифилис;
· определение HBsAg в сыворотке крови методом ИФА;
· определение суммарных антител к вирусу гепатита С (HCV) в сыворотке крови методом ИФА;
· ЭГДС с биопсией;
· рентгенография желудка с барием или водорастворимым контрастным веществом;
· обзорная рентгенография органов брюшной полости и грудной клетки;
· компьютерная томография или магнитно-резонансная томография брюшной полости;
· Анализ крови на КЩС и Ph;
· УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка, почки);
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований УД-В [1]*
| Исследования | Стадии стеноза | ||
| компенсированная | субкомпенсированная | декомпенсированная | |
| Клинические и лабораторные | Начальные признаки стеноза. Проба с зондированием (+). Лечение уменьшает до нормы объём аспирируемого содержимого | Яркая клиника стеноза. Рвота приносит временное облегчение. Нарушение водно-солевого обмена, потеря массы тела. Проба с зондированием (++), застойное содержимое. Лечение уменьшает объём аспирируемого содержимого | Рвота не облегчает состояние, её может не быть. Состояние больного тяжёлое, потеря массы тела, обезвоживание, гипопротеинемия, гипокалиемия, азотемия, алкалоз. Проба с зондированием (+++), постоянное наличие пищевых масс в желудке |
| Рентгенологические | Желудок нормальных размеров или несколько расширен, перистальтика усилена. Сужение пилородуоденального канала. Задержка эвакуации до 12 ч | Желудок расширен, натощак определяется жидкость. Перистальтика ослаблена. Сужение пилородуоденального канала. Задержка эвакуации 12-24 ч | Желудок резко растянут, натощак определяется большое количество содержимого. Перистальтика резко ослаблена. Задержка эвакуации более чем на 24 ч |
| Эндоскопические | Выраженная рубцовая деформация пилородуоденального канала с сужением его просвета до 1,0-0,5 см | Желудок растянут. Пилородуоденальный канал сужен до 1,0-0,3 см за счёт резкой рубцовой деформации | Желудок больших размеров. Атрофия слизистой оболочки. Различной степени рубцовые сужения пилородуоденального канала |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Альбумин человека (Albumin human) |
| Амикацин (Amikacin) |
| Аминокислоты для парентерального питания + Прочие препараты (Декстроза + Минералы) (Aminoacids for parenteral nutrition+Other medicines (Dextrose+Multimineral)) |
| Аминокислоты для парентерального питания + Прочие препараты (Жировые эмульсии для парентерального питания + Декстроза + Минералы) (Aminoacids for parenteral nutrition+Other medicines (Fat emulsions + Dextrose + Multimineral)) |
| Декстроза (Dextrose) |
| Допамин (Dopamine) |
| Дротаверин (Drotaverinum) |
| Жировая эмульсия для парентерального питания (A fat emulsion for parenteral nutrition) |
| Интерферон бета-1b (Interferon beta-1b) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Кетопрофен (Ketoprofen) |
| Левофлоксацин (Levofloxacin) |
| Мебеверин (Mebeverin) |
| Меропенем (Meropenem) |
| Метронидазол (Metronidazole) |
| Морфин (Morphine) |
| Натрия хлорид (Sodium chloride) |
| Неостигмина бромид (Neostigmine bromide) |
| Неостигмина метилсульфат (Neostigmine methylsulfate) |
| Нимесулид (Nimesulide) |
| Нифедипин (Nifedipine) |
| Омепразол (Omeprazole) |
| Плазма свежезамороженная |
| Рабепразол (Rabeprazole) |
| Сукцинилированный желатин (Succinylated gelatin) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Флуконазол (Fluconazole) |
| Хлоргексидин (Chlorhexidine) |
| Цефазолин (Cefazolin) |
| Цефепим (Cefepime) |
| Цефотаксим (Cefotaxime) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эпинефрин (Epinephrine) |
| Эритроцитарная масса |
| Этанол (Ethanol) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ УД-В [1]
Тактика лечения: только при отсутствии показаний к экстренной госпитализации:
Немедикаментозное лечение
Назначение механически, химически и термически щадящей диеты с дробным приемом жидкой или полужидкой пищи. На поздних стадиях стеноза один из наиболее эффективных способов подготовки больного к операции — зондовое питание (зонд проводят с помощью эндоскопа за уровень сужения в тощую кишку).
Следует уделить внимание восстановлению или улучшению двигательной активности желудка, создав условия для профилактики развития послеоперационных осложнений, включающих моторно-эвакуаторные расстройства. С этой целью проводят постоянную или фракционную аспирацию желудочного содержимого, промывание желудка холодной водой.
Медикаментозное лечение (в зависимости от степени тяжести заболевания) используют как предоперационную подготовку больных к плановому хирургическому вмешательству. При наличии язвенного и воспалительного процесса, применяются современные антисекреторные средств и антихеликобактерные препараты. Необходимо обеспечить коррекцию нарушений водно-электролитного обмена, белкового состава плазмы крови и восстановление массы тела. Эти цели достигают парентеральным введением солевых препаратов, глюкозы и аминокислотных препаратов, либо комплексных сбалансированных препаратов для парентерального питания. Важно устранить дегидратацию и гипокалиемию.
Перечень основных лекарственных средств:
· раствор натрия хлорида 0,9%;
· раствор калия хлорида 7,4%;
· декстроза 5%;
· раствор Рингера-Локка.
Таблица сравнения препаратов:
| №п /п | название МНН | доза | Кол-во (амп, фл и т.д.) | способ введения | продолжительность лечения | примечание | УД |
| Растворы для инфузии по показаниям | |||||||
| 1 | натрия хлорид 0,9% или | 400-800 мл/сут | 3-10 | в/в | 3-5 дней | для нормализации водноэлектролитного баланса | A |
| 2 | глюкоза 5% | 400-800 мл/сут | в/в | 3-5 дней | A | ||
| 3 | калия хлорид 10% | 10-30 мл/сут | 2-6 | в/в | 3-5 дней | A | |
| 4 | комплексные для парентерального питания | 1-2 пакета в сутки | 3-5 пакетов | в/в | 3-5 дней | для паренерального питания | A |
| 6 | Раствор сукцинилированного желатина 4% (гелофузин) | 500-1000 мл | 2 | в/в | до стабилизации АД и возможности транспортровки | противошоковые мероприятия | С |
| Антисекреторные препараты по показаниям | |||||||
| 7 | омепразол или | 2 табл/сут | 60 | Per os | 3-4 недели | при активной фазе ЯБ | В |
| 8 | рабепразол | 1 табл/сут | 30 | Per os | 3-4 недели | С | |
| Спазмолитики по показаниям | |||||||
| 9 | дротаверин, 0,04мг | 1-3 табл/сут | 10 | Per os | при болях | боли спастического характера | |
Профилактические мероприятия:
Предотвратить развитие пилородуоденального стеноза можно путём систематического противорецидивного лечения язвенной болезни желудка и двенадцатиперстной кишки, эндоскопического скрининга и ранней диагностики опухолей органов брюшной полости и забрюшинного пространства.
Мониторинг состояния пациента:
Для мониторинга эффективности лечения в амбулаторной карте отмечается: общее состояние пациента, наличие или отсутствие тошноты, рвоты, болей или дискомфорта в животе, характер приема пищи.
Индивидуальная карта наблюдения пациента
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
Установление клиники нарушения водно-электролитного баланса, гиповолемии, острой сердечно-сосудистой недостаточности, желудочно-кишечного кровотечения, «острого живота», перитонита, оценка тяжести состояния и степени нарушения витальных функций.
Медикаментозное лечение:
Инфузионная противошоковая и восполнительная терапия, обезболивание (кристаллоидные и коллоидные препараты, ненаркотические анальгетики и спазмолитики, вазопрессоры).
Лечение (стационар)
Тактика лечения, УД-В [1,5]: пациенты госпитализируются в хирургический стационар для оперативного лечения.
Медикаментозное лечение (в зависимости от степени тяжести заболевания) используется только в качестве предоперационной подготовки, интраоперационного и послеоперационного сопровождения, профилактика инфекционных и тромботических осложнений, парентерального питания.
Компоненты крови:
· СЗП;
· эритрацитарная масса.
Препараты крови:
· альбумин 10%.
Длительность заболевания, активная язва на момент госпитализации, нарушения координации работы смежных отделов желудка и ДПК и другие факторы обуславливают крайне высокий риск развития моторно-эвакуаторных нарушений в послеоперационном периоде после операций с ваготомией. В ходе операции для профилактики нарушений моторно-эвакуаторной функции устанавливают двухканальный зонд. При этом один его канал открывают в желудок (он служит для декомпрессии в послеоперационном периоде), второй — в тощую кишку за связку Трейца (для кормления).
Параллельно зондовому питанию в послеоперационном периоде следует проводить медикаментозное (прокинетики) и физиотерапевтическое лечение, направленное на профилактику и ликвидацию развившегося замедления желудочной эвакуации.
В случае активной фазы ЯБ проводится комплексная противоязвенная терапия.
Показания для консультации специалистов:
· консультация хирурга – для решения вопроса о тактике;
· консультация анестезиолога – при подготовке к операции;
· консультация реаниматолога – в осложненных случаях для восстановления и коррекции витальных функций;
· консультация гастроэнтеролога – для определения индивидуальной лечебно-диагностической программы в послеоперационном периоде;
· консультация кардиолога и другие узкие специалисты – по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации: признаки органной дисфункции, нарушение витальных функций, являющихся непосредственной угрозой жизни пациента.
Индикаторы эффективности лечения:
Восстановление/нормализация желудочно-кишечного пассажа, отсутствие угрозы развития осложнений.
Дальнейшее ведение: при нормальном течении послеоперационного периода, выписка из стационара с рекомендациями дальнейшего лечения по месту жительства под наблюдением хирурга, гастроэнтеролога и других специалистов (при наличии сопутствующих заболеваний).
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ: УД-А [1]
Показания для плановой госпитализации: компенсированный и субкомпенсированный стеноз.
Показания для экстренной госпитализации: декомпенсированный стеноз, наличие клиники осложнений.