почему у меня кровь светлая
Цветовой показатель в общем анализе крови (ЦП)
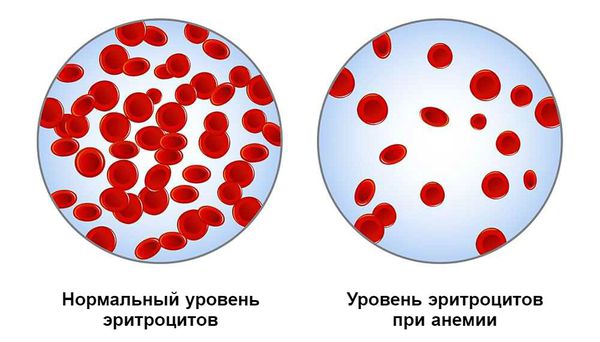
Для определения содержания гемоглобина в эритроцитах используется цветовой показатель. Это довольно старый параметр, который сегодня вытесняется MCH, более современным, вычисляемым с помощью автоматических анализаторов. Тем не менее, ЦП не теряет своей актуальности и применяется для дифференциальной диагностики гипо-, нормо- и гиперхромных анемий.
Данный параметр не имеет размерности, и его норма составляет 0,84-1,11. Если на этом фоне отмечается сниженное количество эритроцитов – говорят о нормохромии, характерной для острого или хронического кровотечения, почечной патологии, приводящей к нехватке эритропоэтина, внутрисосудистого гемолиза и апластических состояний.
Уменьшение свидетельствует о гипохромной анемии, что бывает при:
Дефиците железа и витамина В6;
Отравлении тяжелыми металлами;
Нарушении синтеза белков и других соединений, входящих в состав гемоглобина (талассемия);
Общем тяжелом состоянии пациента.
Гиперхромия, когда ЦП выше нормы, свидетельствует о:
Недостаточности в организме витамина В12 и фолиевой кислоты;
Токсическом поражении костного мозга;
Передозировке или длительном лечении цитостатиками, противосудорожными, противовирусными препаратами;
Нарушении работы печени.
Однако для полноценной диагностики одного только цветного значения недостаточно. При появлении первых признаков малокровия или симптомов других заболеваний необходимо обратиться к врачу, который составит план обследования.
Что такое липемия, и как она влияет на результаты лабораторных анализов?
В современных лабораториях можно провести десятки разных анализов, которые помогают оценить многие процессы в организме и играют огромную роль в диагностике большинства заболеваний. По статистике, 70% решений, которые принимают врачи, опираются на данные лабораторных тестов.
За последние десятилетия лабораторная диагностика стала очень точной, но, к сожалению, иногда результаты анализов бывают ошибочными. И это не всегда вина лаборатории. Огромную роль играет преаналитический этап, правильная подготовка пациента. Именно здесь происходит примерно половина ошибок. В итоге – искаженные результаты, неверные выводы, неправильное лечение и ненужные дополнительные методы диагностики.
Одна из возможных причин ошибок в лабораторной диагностике – липемия, состояние, при котором в крови высокий уровень липидов. Оно встречается в 1–5 образцах из 200, поступающих в лабораторию, у амбулаторных пациентов намного чаще, чем в стационаре. Главная причина в том, что пациенты не выдерживают нужный интервал между последним приемом пищи и сдачей крови. К сожалению, далеко не все знают, как правильно сдавать анализы натощак, а врачи не всегда хорошо объясняют и не могут проконтролировать ситуацию.
Краткий экскурс в биохимию: что такое липиды крови?
Жиры и жироподобные вещества (холестерин, триглицериды, фосфолипиды) объединяют под термином «липиды». Сами по себе они не могут растворяться в воде, поэтому в плазме крови находятся в виде комплексов с белками – липопротеинов. Выделяют несколько разновидностей липопротеидов, они различаются по составу, размерам и функциям:
Липемией называют помутнение образца крови из-за высокого содержания липопротеинов.
Почему возникает липемия?
Самая распространенная причина – неправильная подготовка пациента. После приема пищи, особенно жирной, в течение нескольких часов в крови повышается содержание хиломикронов. Зачастую врачи просто говорят, что на анализы нужно явиться с утра натощак. Каждый может понять это по-своему. Например, человек может очень поздно поужинать, потом немного поспать и с утра прийти в клинику, не завтракая, но нужный интервал при этом выдержан не будет. При неотложных состояниях, когда анализ нужно провести немедленно, зачастую нет времени выяснять, когда больной в последний раз принимал пищу.
Именно поэтому врачи Центра Иммунологии и Репродукции так подробно рассказывают пациентам, как правильно готовиться к анализам. Важно четко следовать этим рекомендациям.
Другие возможные причины липемии:
Как липемия мешает проведению анализов?
Липемия может помешать проведению анализов крови несколькими путями:
Как в лабораториях обнаруживают липемию?
Липемию можно увидеть невооруженным глазом. Кровь таких пациентов выглядит мутной. Этот метод ненадежен. Липемию можно заметить, только если концентрация триглицеридов очень высокая: в надосадочной жидкости – более 3,4 ммоль/л, в цельной крови – более 11,3 ммоль/л. Это очень субъективно, не каждый лаборант может рассмотреть изменения, которые регистрируют с помощью специальных анализов.
Многие лаборатории проводят анализ на концентрацию триглицеридов. Этот метод позволяет косвенно судить о наличии липемии и, в сочетании с определением L-индекса (о нем ниже), судить о ее причине. Но у этого исследования есть два недостатка:
В настоящее время чаще всего используется автоматическое определение L-индекса. Суть метода в том, что образец крови разводят в физрастворе или специальном буферном растворе и измеряют спектр поглощения света определенной длины волны (300–700 нм). Чем больше липидов в образце, тем сильнее он поглощает свет.
Автоматическое определение L-индекса – быстрый, недорогой и довольно точный метод выявления липемии. Но и у него есть некоторые недостатки. Можно получить ложноположительный результат, когда плазма крови мутная из-за содержания других веществ, например, парапротеина («неправильного» белка-иммуноглобулина, который появляется в крови при некоторых заболеваниях), контрастных красителей, которые используются во время некоторых медицинских процедур.
Тест-системы для автоматического определения L-индекса выпускают разные производители, нет единого стандарта, и это затрудняет интерпретацию результатов анализа. Таким образом, при использовании этого метода также возможны ошибки, хотя и редко.
Чтобы липемия не привела к ошибкам…
Как мы уже отметили, самая частая причина липемии и, как следствие, ошибочных результатов анализов крови – нарушение подготовки к забору материала. И это можно предотвратить – если врач всё подробно объяснит пациенту, а тот будет добросовестно выполнять рекомендации.
Для того чтобы липемия не повлияла на результат, запрещается есть за 12 часов до сдачи крови. Не все люди могут сделать такой большой перерыв. Например, это будет очень проблематично для больного сахарным диабетом. Нужную паузу невозможно выдержать, когда провести диагностику и лечение нужно экстренно. В таких случаях время голодания можно сократить. Минимум – 4 часа, но до этого пациент не должен есть жирную пищу. Этот момент нужно отдельно обсуждать с доктором.
Липемия возникает уже через 1–2 часа после приема жирной пищи. Через 4–6 часов она достигает пикового уровня. И через 9–10 часов уровень триглицеридов в крови все еще может оставаться повышенным. Показатели возвращаются к норме через 12 часов, это оптимальное время, чтобы сдавать кровь натощак и избежать влияние липемии на результаты.
Специалисты в Центре Иммунологии и Репродукции всегда подробно рассказывают, как правильно готовиться к анализам. Это важно – ведь от этого зависит результат, схема дальнейшего обследования, правильность и эффективность лечения.
Коричневые выделения
Цвет выделений способен указать на причину и появления. Бактериальные инфекции могут проявляться в виде выделений — обратите внимание на их запах, не вызывают ли они зуд. выделения указывают на наличие в них свернувшейся крови, появившейся повреждений матки и придатков, эрозии, эндометриоза.
Содержание:
Когда коричневые выделения — это норма
Не всегда коричневые выделения свидетельствуют о заболевании. Слизистые коричневые выделения могут вызвать:
В норме эти выделения не доставляют дискомфорта, не имеют запаха, малоинтенсивные, мажущего характера. В послеродовой период такие выделения могут быть обильными.
Коричневые выделения в середине цикла
В этот период коричневые выделения могут быть вариантом нормы. Слизистые бели из влагалища могут приобрести коричневый оттенок из-за попадания в них свернувшийся крови от разрыва фолликула. При этом выделения не имеют неприятного запаха, не сопровождаются болью, длятся не больше пары дней и носят мажущий характер. Если выделения обильные, не прекращаются между месячными, ваше самочувствие ухудшается — немедленно обратитесь к врачу.
Коричневая секреция перед месячными
В норме за один-два дня до месячных могут наблюдаться коричневые выделения слизи. Объем их небольшой. Такая секреция говорит о начальных процессах менструации. Если выделения продолжаются в течение недели до месячных, вероятно их вызвали следующие причины:
И, тем не менее, если вы столкнулись с таким явлением — рекомендуем обратиться к гинекологу. Важно исключить вероятность развития патологии.
Выделения после месячных
Мажущие коричневые выделения после месячных при отсутствии других жалоб могут являться нормой. Они связаны с тем, что эндометрий, отторгающийся во время месячных, выходит постепенно и таким образом выделяются его остатки. Такая мазня длится не больше 2-3 дней. Более длительные выделения могу говорить о наличии инфекции, дефиците гормонов, воспалении и других патологиях. В любом случае будет не лишним обратиться к специалисту.
Выделения при зачатии
При попадании оплодотворенной яйцеклетки в матку может быть повреждена незначительная часть кровеносных сосудов. Это и вызывает скудные коричневые или розовые выделения примерно через неделю после овуляции. Они могут продолжаться как несколько часов, так и несколько дней. Однако коричневые выделения не всегда говорят о беременности. Для того, чтобы быть уверенным в состоянии своего здоровья и причинах выделений, обратитесь к гинекологу.
Когда коричневые выделения — признак патологии
Обычно при наличии патологий женщин беспокоят следующие симптомы:
Даже если вам кажется, что для коричневых выделений есть объективные причины (стрессы, диеты и др) — следует обратиться к гинекологу для исключения патологий.
Коричневые выделения вместо месячных
Иногда вместо привычных месячных женщина наблюдает скудные мажущие выделения коричневого цвета. При этом выделения сопровождаются болью, тошнотой, слабостью и др. Среди патологий, вызвавших такое явление:
Заболевания, вызывающие коричневые выделения
Все патологические процессы в основном сопровождают не одним, а группой симптомов. Прислушайтесь к своему организму. Но нередко болезни длительное время протекают бессимптомно. Поэтому советуем проходить профилактический осмотр гинеколога не реже одного раза в год.
В медицинском центре «Здоровье» в Москве созданы все условия для диагностики и лечения гинекологических заболеваний. Запишитесь на прием к любому из наших специалистов.
Цвет менструальной крови — что он означает?
Цвет менструальной крови (в течение периода) может варьироваться — от ярко-красного до коричневого и даже черного. Но не каждый вариант говорит о том, что у вас все в порядке с репродуктивным здоровьем. По цвету выделений можно понять, что происходит в организме.
Узнайте, что означает цвет менструальной крови, что должно вызвать беспокойство и когда необходимо срочно записаться к гинекологу.
Цвет выделений при менструации: на что обратить внимание
Цвет менструальных выделений, при наступивших своевременно критических днях, может быть разным — от алого до черного. На изменение цвета, а также на густоту крови влияют многие факторы:
Изменение цвета и плотности менструальной крови не обязательно указывает на нарушения, и поставить диагноз только на основе этого симптома трудно. Гинекологи сходятся во мнении, что изменения продолжительности менструации, их нерегулярность или интенсивностиь важнее, чем цвет крови в течение периода.
Тем не менее, ученые из Американского колледжа акушеров и гинекологов, опубликовали доклад, в котором рекомендуют оценивать изменения менструальной крови как значительный симптом заболеваний. Параллельно они рекомендуют измерять давление и температуру тела.
По мнению специалистов, цвет менструальной крови говорит о гормональном фоне, который влияет на функционирование всего организма.
Ярко-красная менструальная кровь
Цвет менструальный крови во многом зависит от физической активности в течение периода. Чем она больше, тем ярче будет кровь, и в ней будет меньше сгустков.
Однако, если кровь во время месячных внезапно стала ярко-красной, хотя этого было не раньше, и кроме того, ее стало меньше, чем в предыдущие менструальные периоды, нужно обратиться к гинекологу. Этот симптом указывает на цервикальное или вагинальное кровотечение.
Водянистая менструальная кровь
Также важно количество жидкости в выделениях — чем ее больше, тем жиже кровь. Жидкие менструальные выделения могут означать нехватку витаминов и минералов.
Водянистая менструальная кровь
Водянистая менструальная кровь
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Водянистая-менструальная-кровь.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Водянистая-менструальная-кровь.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/%D0%92%D0%BE%D0%B4%D1%8F%D0%BD%D0%B8%D1%81%D1%82%D0%B0%D1%8F-%D0%BC%D0%B5%D0%BD%D1%81%D1%82%D1%80%D1%83%D0%B0%D0%BB%D1%8C%D0%BD%D0%B0%D1%8F-%D0%BA%D1%80%D0%BE%D0%B2%D1%8C.jpg?resize=900%2C600″ alt=»Водянистая менструальная кровь» width=»900″ height=»600″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Водянистая-менструальная-кровь.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Водянистая-менструальная-кровь.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Водянистая-менструальная-кровь.jpg?resize=825%2C550&ssl=1 825w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Водянистая-менструальная-кровь.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Водянистая менструальная кровь
Разбавленная менструальная кровь является симптомом, среди прочего тяжелой анемии, особенно если менструация менее обильна по сравнению с предыдущим кровотечением.
Коричневый или черный цвет крови в течение месячных
Коричневый цвет менструальной крови означает, что в половых путях находятся более старые кусочки слизистой оболочки матки и крови, и жидкость выводит их из организма. Это нормальное состояние, и причин для беспокойства нет.
Иногда случается, что менструальная кровь медленно покидает организм и поэтому имеет много времени для окисления. Из-за этого после выхода из тела она становится коричневой или почти черной.
Розовая кровь при менструации
Розовая кровь во время менструации может означать низкий уровень эстрогена. Эстрогены являются основными женскими гормонами, они производятся яичниками. Их концентрация увеличивается в первой фазе цикла.
Когда эстрогенов недостаточно, возникают проблемы с менструацией — циклы становятся нерегулярными. Недостаток этих гормонов может также создавать проблемы с беременностью.
Красная менструальная кровь со сгустками
Менструальная кровь со сгустками может указывать на низкий уровень прогестерона и высокий уровень эстрогена. Кроме того, красная кровь со сгустками может быть признаком нарушения свертываемости крови или появления миомы матки. Сгустки в менструальной крови — прямое показание для посещения врача.
Кровь со сгустками
Кровь со сгустками
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Кровь-со-сгустками.jpg?fit=450%2C288&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Кровь-со-сгустками.jpg?fit=859%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/%D0%9A%D1%80%D0%BE%D0%B2%D1%8C-%D1%81%D0%BE-%D1%81%D0%B3%D1%83%D1%81%D1%82%D0%BA%D0%B0%D0%BC%D0%B8.jpg?resize=900%2C576″ alt=»Кровь со сгустками» width=»900″ height=»576″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Кровь-со-сгустками.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Кровь-со-сгустками.jpg?resize=450%2C288&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Кровь-со-сгустками.jpg?resize=859%2C550&ssl=1 859w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Кровь-со-сгустками.jpg?resize=768%2C492&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Кровь со сгустками
Серо-красная менструальная кровь
Может быть признаком интимной инфекции — венерического заболевания. Такие выделения часто сопровождаются очень неприятным запахом. Заметив выделения с примесью серого цвета, нужно как можно скорее обратиться к венерологу.
Ярко-красная менструальная кровь
Если кровь в этот период ярко-красная, похожая по цвету на клюкву, это признак того, что все в порядке. Очень хорошо если менструации ещё и регулярные.
Конечно, для каждой женщины ежемесячное кровотечение выглядит и идет по-разному, но в целом: ярко-красный цвет менструации является сигналом того, что для беспокойства нет причин.
Что такое кровотечение желудочно-кишечное? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нижегородцева А. С., хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
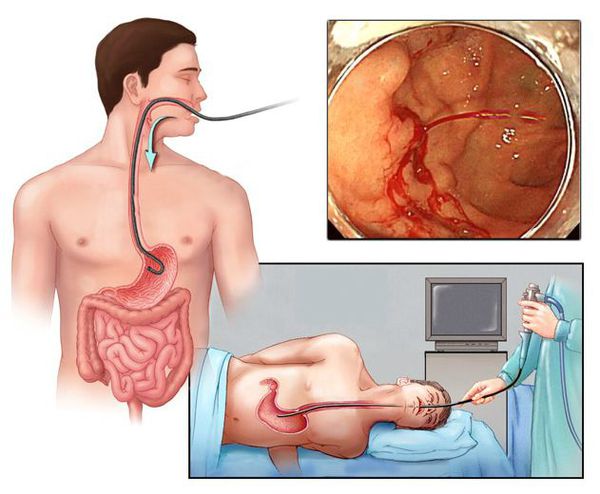
Желудочно-кишечное кровотечение — это жизнеугрожающее состояние, при котором кровь истекает в просвет пищевода, желудка или кишечника. Его основная опасность заключается в том, что на ранних стадиях или при небольших объёмах кровопотери пациент может вовсе не испытывать никаких симптомов. Это связано с отсутствием болевых рецепторов на слизистой оболочке органов пищеварительного тракта. Так как основное предназначение этих органов — перерабатывать поступающую еду, кровь проходит через пищеварительный тракт так же, как и жидкая пища.
При повторных или продолжающихся кровотечениях, а также при нарастании объёма кровопотери у человека появляются видимые характерные симптомы : рвота кровью или кровянистые выделения из заднего прохода. Так как при этом кровь покидает кровеносное русло, в организме быстро или постепенно нарушаются обменные процессы, больной слабеет, его кожа становится бледной, вырабатывается липкий холодный пот, нарушается сознание. В итоге пациент попадает в больницу (чаще в карете скорой помощи), но шансы на излечение в таком шоковом для организма состоянии на фоне массивной кровопотери порой стремительно «тают» даже в условиях специализированного стационара, не говоря уже о случаях, когда своевременно оказать квалифицированную медпомощь просто невозможно.
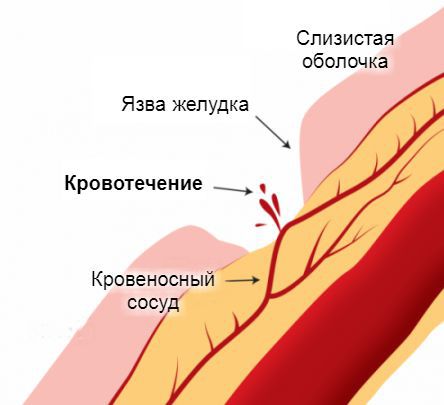
Источник желудочно-кишечного кровотечения — эрозированные кровеносные сосуды, прилегающие к стенкам пищевода, желудка или кишечника. Эрозия сосудов связана с появлением дефектов на поверхности слизистой оболочки этих органов. Чаще всего они бывают бессимптомными и возникают под действием болезнетворных агентов. Постепенно эти дефекты достигают глубоких слоёв, «разъедая» стенки пролегающих к ним кровеносных сосудов. Примерно по такому же принципу в стенки сосудов прорастают раковые опухоли на поздних стадиях развития. Достигая определённых размеров, они начинают разрушаться сами, нарушая при этом целостность сосудистой стенки.
Симптомы желудочно-кишечного кровотечения
Являясь осложнением других болезней, желудочно-кишечное кровотечение может возникнуть на фоне жалоб, свойственных этим заболеваниям. Например, при кровотечении на фоне язвенного колита или язвы желудка пациента будут беспокоить боли в животе. Но в случае неинтенсивного кровотечения или непродолжительных подкравливаний какие-либо проявления могут отсутствовать. Такое возможно при бессимптомном течении язвы или рака желудка и двенадцатиперстной кишки. Порой кровотечение становится первым признаком уже развившейся болезни.
Заподозрить это грозное состояние на начальных стадиях может только опытный внимательный доктор, но для этого к нему нужно своевременно обратиться. Поэтому при болях в животе и ухудшении общего самочувствия рекомендуется не заниматься самолечением, а показаться врачу.
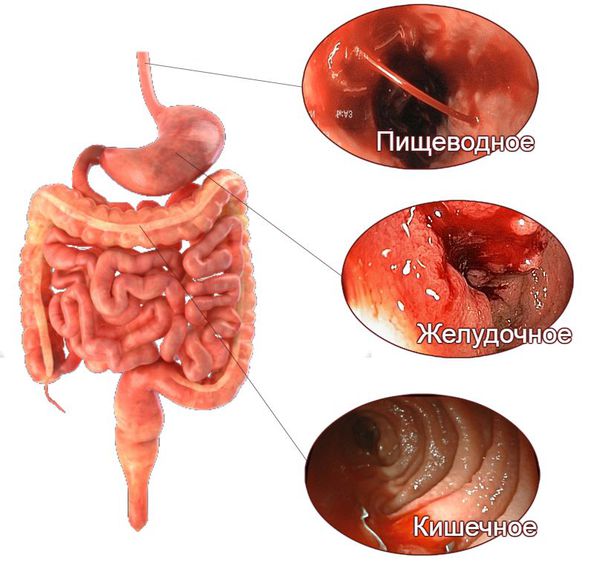
Признаки желудочно-кишечного кровотечения группируют в зависимости от того, из какого отдела они происходят — верхнего или нижнего.
При кровотечениях из верхнего отдела (пищевода, желудка и двенадцатиперстной кишки) на первое место выходят следующие симптомы:
Поражению нижних отделов желудочно-кишечного тракта, помимо того же чёрного стула и мелены, в большей степени свойственны следующие симптомы:
Кроме указанных симптомов при кровотечении наблюдаются общие признаки, связанные с кровопотерей. Кровь в кровеносном русле становится более густой, хуже переносит питательные вещества и кислород, что вызывает:
Патогенез желудочно-кишечного кровотечения
На 4-5 день после кровотечения костный мозг начинает активно восполнять недостающее количество потерянных элементов крови, в частности эритроциты и тромбоциты. Если кровотечение больше не возникало, уровень эритроцитов нормализуется через 2-3 недели.
На самочувствие пациента и клиническую картину желудочно-кишечного кровотечения влияют объём и скорость кровопотери. От них зависит, насколько полноценно и быстро механизмы компенсации и приспособления организма восстановят объём циркулирующей крови.
В случае самостоятельной остановки кровотечения и потери не больше 10 % от исходного объёма крови состояние организма, как правило, легко стабилизируется за счёт вышеописанных процессов.
Классификация и стадии развития желудочно-кишечного кровотечения
Классифицируется желудочно-кишечное кровотечение по различным признакам.
По локализации выделяют:
По клиническому течению различают:
По объёму оно может быть:
По характеру выделяют:
По этиологии (причине возникновения) оно может быть язвенным и неязвенным, по частоте — первичным и рецидивным (повторным).
При кровопотере лёгкой степени тяжести больной может не обратить внимания на возможную лёгкую тошноту, сухость во рту, слабость и познабливание, пока у него не появится рвота кровью. Также при лёгком кровотечении может возникнуть чёрный дегтеобразный стул.
Осложнения желудочно-кишечного кровотечения
Желудочно-кишечное кровотечение может привести к следующим последствиям:
Постгеморрагическая анемия — это состояние организма после кровотечения, при котором снижается уровень гемоглобина в крови.
Медленно развивающаяся анемия формируется на фоне хронического или рецидивирующего небольшого кровотечения. Её проявления менее выражены, так как организм частично успевает компенсировать состояние.
В случае массивной и быстрой кровопотери возникновение анемии сопровождается развитием геморрагического шока с высокой вероятностью летального исхода.
Геморрагический шок — это смертельно опасное состояние, вызванное быстрым снижением объёма циркулирующей крови больше чем на 15-20 %. При такой кровопотере резко нарушается снабжение тканей кислородом и энергетическими продуктами, сбивается адекватный тканевой обмен и нарастает интоксикация.
Несмотря на мощные компенсаторные возможности организма и современные медицинские технологии, смертность от геморрагического шока остаётся актуальной проблемой. Даже среди тех пациентов, которым удаётся пережить состояние геморрагического шока, уровень смертности достаточно высокий.
Геморрагический шок переносится по-разному: кто-то жалуется только на усталость, а кто-то поступает в медучреждение на машине скорой помощи без сознания. Всё зависит от состояния организма и возраста пациента. Очень молодые и очень пожилые люди более склонны к ранней декомпенсации после большой потери крови.
Общие признаки геморрагического шока:
Осложнением геморрагического шока является полиорганная недостаточность, которая может стать причиной смерти. Она развивается в 30-70 % случаев.
Острая почечная недостаточность, возникшая на фоне острого нарушения кровоснабжения, приводит к глубоким нарушениям выделительной функции почек. Её развитие проходит четыре фазы:
Диагностика желудочно-кишечного кровотечения
Обследование пациента с подозрением на желудочно-кишечное кровотечение проводится хирургом. Он тщательно выясняет историю заболевания, оценивает характер рвотных масс и испражнений, очень осторожно ощупывает живот, чтобы не усилить кровотечение. Для определения следов крови и возможной причины кровопотери выполняет пальцевое исследование прямой кишки.
Чтобы приблизительно оценить объём кровопотери при первом обращении больного к врачу, доктор измеряет частоту сердечных сокращений и артериальное давление, оценивает окрас кожного покрова:
Для оценки тяжести процесса кровь анализируется на предмет количества эритроцитов, гемоглобина и тромбоцитов, определяется её свёртывающая способность, уровень креатинина, мочевины и печёночных ферментов. Также важно провести исследование кала на скрытую кровь. Положительный результат будет сохраняться в течение двух недель после одного кровотечения, а чёрный дёгтеобразный стул — в течение пяти суток.
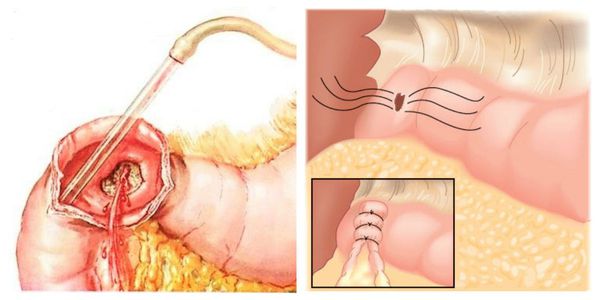
Наиболее ценным и точным методом диагностики при подозрении на желудочно-кишечное кровотечение является эндоскопия. С её помощью врач может не только обнаружить источник кровопотери, но и остановить кровотечение, тем самым избавив больного от сложных и опасных хирургических операций и в значительной мере улучшив прогноз на выздоровление.
Лечение желудочно-кишечного кровотечения
Пациента с подозрением на желудочно-кишечное кровотечение необходимо экстренно госпитализировать в хирургическое отделение. Там ему окажут квалифицированную помощь:
Особенно активным должно быть лечение в случае острого кровотечения, сопровождающегося кровавой рвотой и меленой. Его следует проводить до полной стабилизации клинических, эндоскопических и гематологических показателей.
Существует два направления в терапии желудочно-кишечных кровотечений: консервативное и хирургическое. Выбор направления и метода лечения зависит от локализации кровотечения, его интенсивности и причины возникновения.
Консервативная тактика возможна в двух случаях:
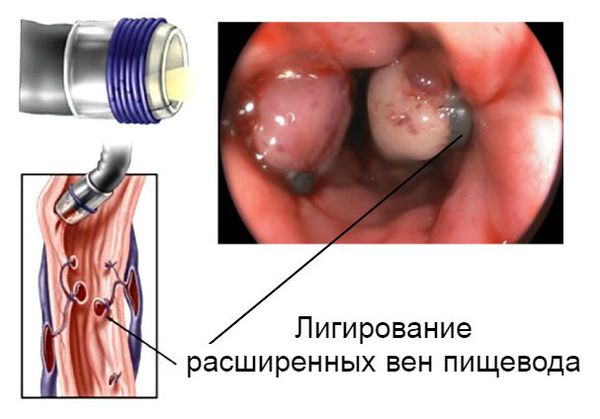
Кровотечение, которое возникло на фоне варикозно расширенных вен пищевода, можно остановить эндоскопически, т. е. не прибегая к открытой операции. Для этого выполняется лигирование (перевязка) или склерозирование (склеивание) изменённых сосудов. Метод склерозирования сегодня используется редко. В некоторых случаях кровотечения из желудка или кишечника можно остановить с помощью электрокоагуляции (прижигания током) или обкалывания кровоточащих сосудов.
Большинство кровотечений, связанных с язвенной болезнью, внезапно и самостоятельно прекращаются. При этом в 20 % случаев оно со временем возобновляется, в связи с чем больному может потребоваться оперативное лечение.
Хирургическая тактика требуется тогда, когда консервативные методы лечения оказались малоэффективными или вовсе не улучшили состояние больного. Заключается она в остановке кровотечения путём выполнения различных операций:
Прогноз. Профилактика
Основой профилактики такого грозного осложнения, как желудочно-кишечное кровотечение, является своевременное лечение причинных заболеваний. Для этого Всемирная организация здравоохранения разработала определённые рекомендации:
1. Чтобы своевременно диагностировать заболевания в верхних отделах пищеварительного тракта, рекомендуется, начиная с 40-50 лет, каждый год обращаться к терапевту или гастроэнтерологу для профилактического осмотра. Также один раз в два года нужно делать гастроскопию (ЭГДС) с определением кислотности желудочного сока, выполнением биопсии для анализа на H. Pylori и гистологическим исследованием подозрительных участков. Эти мероприятия позволят вовремя выявить гастрит, дуоденит и инфекцию H. Pylori, избежать развития язвенной болезни и онкологии.
2. Для своевременной диагностики заболеваний в нижних отделах пищеварительного тракта рекомендуется, помимо вышеуказанных процедур, 1 раз в пять лет выполнять колоноскопию с уточняющей биопсией подозрительных участков, начиная с 45 лет. Это позволит вовремя пролечить заболевания кишечника и избежать развития желудочно-кишечного кровотечения.