почему не проваливается еда
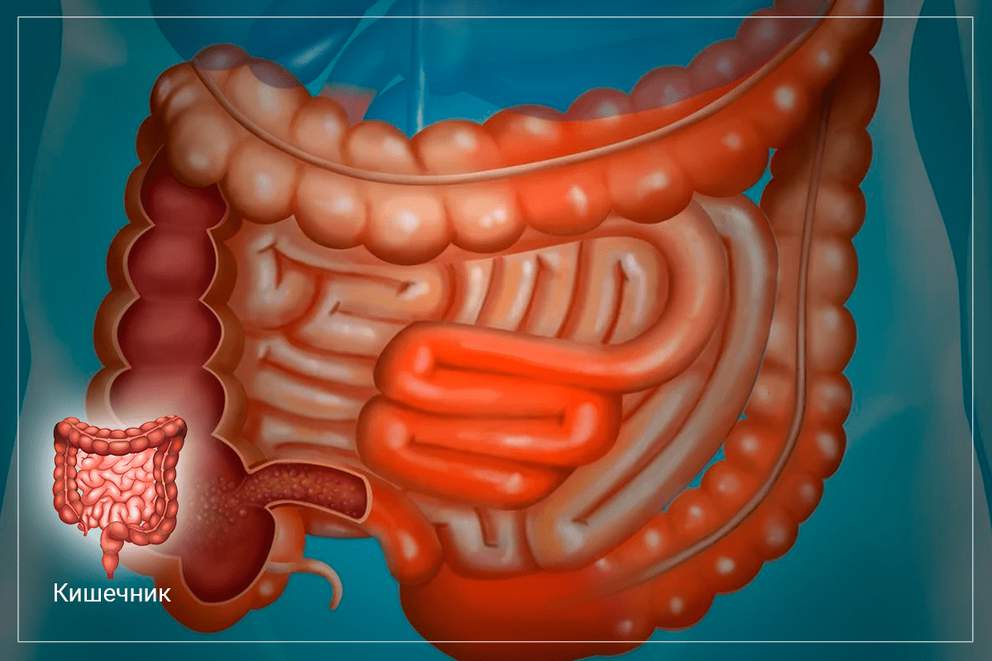
Синдром недостаточности пищеварения
Мальдигестия или прямая угроза для кишечника
Синдром недостаточности пищеварения или синдром мальдигестии не является редким явлением в современном мире. Одной из главных причин нарушения пищеварения принято считать недостаточную выработку пищевых ферментов, которые расщепляют компоненты пищи. Это состояние сопровождается выраженными клиническими проявлениями, которые заставляют человека обратиться за медицинской помощью.
Характеристики состояния
Синдром мальдигестии обусловлен функциональной недостаточностью поджелудочной железы, желудка или кишечника. Независимо от степени вовлеченности одного из органов пищеварительной системы, данное состояние приводит к нарушению процесса всасывания нутриентов, включая витамины и минералы. За короткий промежуток времени, расстройства пищеварения вызывают потерю массы тела, ухудшение состояния кожи и волос, негативно отражается на иммунитете человека, и провоцирует обострение любых хронических заболеваний.
Кроме того, остатки непереваренной пищи (химус) являются благоприятной средой для размножения болезнетворных организмов, с последующим развитием тяжелого кишечного дисбактериоза и аллергических реакций.
Несмотря на то, что существует отдельная (инволютная) форма мальдигестии, связанная с возрастными изменениями в организме пожилых людей, чаще всего с этим состоянием сталкиваются люди молодого и среднего возраста.
Причины развития
Одной из главных причин развития данного состояния является нарушение работы желудка или кишечника, а также поджелудочной железы с уменьшением продукции пищеварительных ферментов. К другим потенциальным факторам развития синдрома недостаточности пищеварения, можно отнести:
Нарушение процесса желчеобразования и желчевыделения.
Синдром недостаточности пищеварения условно делится на полостную, пристеночную и внутриклеточную мальдигестию. Полостная мальдигестия развивается при таких состояниях, как муковисцидоз, хроническое воспаление поджелудочной железы, а также после операций на данном органе. Снижение функциональности ферментов, ответственных за расщепление компонентов пищи, наблюдается при хроническом гастрите. Кроме того, развитию мальдигестии способствует язва желудка и синдром раздраженного кишечника, при котором наблюдается нарушение транзита химуса. Пристеночное пищеварение нарушается в том случае, если наблюдается повреждение клеток эпителия кишечника (энтероцитов). Повреждение эпителия кишечника наблюдается при целиакии, болезни Крона, а также при энтеритах различной этиологии.
Непереваренные остатки пищи, которые остаются длительное время в просвете кишечника провоцируют не только развитие дисбактериоза, но и приводят к образованию токсических компонентов (скатол, аммиак, индол), которые оказывают местнораздражающий эфеект и повреждают слизистую оболочку кишечника.
Клинические симптомы
Распознать расстройства кишечника при мальдигестии можно по таким характерным клиническим признакам:
Кроме того, для мальдигестии характерны такие симптомы, как общая слабость, частичная или полная утрата аппетита, а также снижение массы тела. У пациентов с мальдигестией наблюдается увеличение объема испражнений, при этом меняется их цвет и запах. В испражнениях наблюдается маслянистые включения (стеаторея). Синдром недостаточности пищеварения очень часто протекает в комбинации с непереносимостью лактозы (молочного сахара) или других пищевых компонентов.
При тяжелом течении, у пациентов с синдромом мальдигестией резко ухудшается общее состояние, нарушается процесс всасывания биологически-значимых компонентов и развивается мальабсорбция. На фоне данного состояния снижается масса тела, у женщин могут пропадать менструации, наблюдается ухудшение состояния кожи, волос и ногтей.
Лечение
Одним из главных условий правильного и результативного лечения мальдигестии является коррекция рациона. Из ежедневного меню исключают те продукты, которые плохо переносятся организмом. Питание усиливают продуктами, богатыми белком, углеводами и микроэлементами, при этом жиры урезают до минимума. Также, из меню исключают сырые фрукты и овощи. Стандартная терапия синдрома недостаточности пищеварения включает приём медикаментов, содержащих пищеварительные ферменты. Перестальтика кишечника восстанавливается с помощью приёма медикаментов из группы регуляторов моторики.
Для восстановления структурно-функционального состояния ЖКТ при мальдигестии и лечения дисбактериоза целесообразно использовать метапребиотики, которые бережно и эффективно нормализуют баланс кишечной и желудочной микрофлоры, подавляют рост и развитие болезнетворных микроорганизмов, а также восстанавливает поврежденный эпителий желудочно- кишечного тракта. Метапребиотик Стимбифид Плюс содержит фруктополисахариды и фруктоолигосахариды, которые являются ценным питательным субстратом для кишечной и желудочной микробиоты. Кроме того, Стимбифид Плюс дополнен лактатом кальция, стимулирующим рост и размножение полезных кишечных бактерий.
Комбинация из перечисленных компонентов позволяет добиться эффекта быстрого, безопасного и полного восстановления пищеварительной системы, пострадавшей от мальдигестии. Рациональное питание и приём метапребиотика Стимбифид плюс с профилактической целью, позволит избежать дисбиоза кишечника, расстройств пищеварительной деятельности и тяжелых осложнений, развивающихся на фоне синдрома недостаточности пищеварения. Метапребиотик может быть использован в любом возрасте.
Непроходимость пищевода у взрослых
. или: Стеноз пищевода, стриктура пищевода
Непроходимость пищевода – это состояние, при котором нарушается проходимость пищевода из-за появления препятствия, которое значительно сужает (стенозирует) или полностью перекрывает просвет пищевода, вызывая нарушение продвижения пищи по нему. Чаще развивается после различных повреждений пищевода. В процессе заживления в стенке органа формируется грубый рубец (уплотнение из соединительной ткани), который сужает просвет пищевода. Реже это состояние развивается в результате опухолевого процесса в стенке самого органа, а также при возникновении новообразований в соседних тканях, которые сдавливают пищевод извне.
Симптомы непроходимости пищевода у взрослого
Формы непроходимости пищевода у взрослого
Выделяют следующие формы непроходимости пищевода.
Причины непроходимости пищевода у взрослого
Врач терапевт поможет при лечении заболевания
Диагностика непроходимости пищевода у взрослого
Лечение непроходимости пищевода у взрослого
Соблюдение диеты.
Выбор диеты индивидуален и зависит от степени стеноза (сужения) и причины, его вызвавшей. Чаще всего в острый период назначают следующие столы.
Осложнения и последствия непроходимости пищевода у взрослого
Осложнения и последствия зависят от причины, вызвавшей непроходимость пищевода.
Профилактика непроходимости пищевода у взрослого
Профилактика заболевания сводится к предупреждению заболеваний и состояний, вызвавших непроходимость пищевода (например, злокачественных (тип клеток которых отличается от типа клеток органа, из которого они произошли) и доброкачественных (тип клеток которых не отличается от типа клеток органа, из которого они произошли) опухолей пищевода), дивертикулов пищевода (мешковидных выпячиваний стенки пищевода).
Непроходимость пищевода
Непроходимость пищевода – патологическое состояние, характеризующееся нарушением прохождения пищевых масс по пищеводу вследствие его стеноза, обтурации или внешней компрессии. В клинической картине преобладают нарушение глотания, повышенное слюноотделение, боли за грудиной и изжога, отрыжка воздухом и съеденной пищей, снижение веса. Для выявления данной патологии используют эзофагоскопию, эндоскопическую биопсию, рентгенографию пищевода, хромоскопию пищевода и желудка, эзофагеальную манометрию. Лечение зависит от этиологии процесса. Для восстановления проходимости используют эндопротезирование пищевода, эндоскопическое рассечение рубцов, бужирование пищевода и т. д.
МКБ-10
Общие сведения
Непроходимость пищевода является серьезным осложнением многих заболеваний, однако чаще всего к ней приводят несчастные случаи (преднамеренный или случайный прием кислот и щелочей как детьми, так и взрослыми) и злокачественные опухоли пищевода. Среди доброкачественных сужений пищевода преобладают ожоговые стриктуры (70%), при этом практически 90% пациентов с рубцами после ожогов составляют лица трудоспособного возраста. Увеличивается и количество пациентов, у которых злокачественные и доброкачественные опухоли пищевода впервые проявляются симптомами непроходимости. Несмотря на непрерывное совершенствование хирургических методов и все более широкое распространение малоинвазивных способов лечения непроходимости пищевода, данная проблема в гастроэнтерологии очень актуальна, поскольку частота критических стенозов пищевода остается стабильно высокой.
Причины
Непроходимость пищевода развивается в том случае, когда его просвет значительно сужен. По причине возникновения стеноза непроходимость пищевода может быть доброкачественной или злокачественной; обусловленной образованием колец пищевода или осложнениями других заболеваний.
Доброкачественная непроходимость пищевода обычно связана с формированием рубцовых стриктур в течение нескольких месяцев или лет после ожога данного органа. Наиболее тяжелые изменения в пищеводе возникают при приеме внутрь активной щелочи. Последствия ожога пищевода кислотой менее катастрофичны, рубцовые изменения не так выражены и легче поддаются коррекции, чем при воздействии щелочи. Достаточно частыми причинами непроходимости могут служить сдавление пищевода извне (опухолью средостения, аберрантными сосудами, увеличенными лимфатическими узлами и др.), доброкачественные опухоли пищевода с внутрипросветным ростом, пептическая язва, длительный воспалительный процесс (эзофагит).
Злокачественные стенозы развиваются на фоне рака пищевода, составляющего более 80% всех заболеваний этого органа и 4% всей онкопатологии. Рак пищевода находится на шестом месте среди всех злокачественных опухолей, является второй по значимости причиной формирования непроходимости пищевода.
Кольца пищевода представляют собой доброкачественные, гладкие, узкие концентрические выпячивания ткани в просвет пищевода. Кольца могут содержать в себе три слоя: слизистый, подслизистый и мышечный. Кольцо пищевода типа А рассматривается как особенность строения органа, чаще всего клинических проявлений не имеет и является случайной находкой во время обследования по поводу других заболеваний. Точная причина возникновения колец пищевода типа В (кольца Шацки) до сих пор неизвестна, хотя чаще всего их появление связывают с нарушением моторики пищевода и гастроэзофагеальным рефлюксом. Кольца типа В могут выявляться у 6% взрослых людей, чаще всего у пациентов после 50 лет. Они долгое время никак не проявляются, однако при формировании нескольких колец, значительном сужении просвета пищевода в месте их локализации возникает выраженная дисфагия и боль, когда пищевой комок задерживается между двумя кольцами и растягивает пищевод.
Более редкими причинами формирования непроходимости являются дивертикул пищевода, травмы и инородные тела; туберкулез, сифилис, склеродермия с поражением пищевода. Подавляющее большинство случаев непроходимости пищевода у новорожденных детей обусловлены такой редкой врожденной патологией, как атрезия пищевода (порок развития, при котором отмечается недоразвитие части пищевода, отсутствие сообщения между глоткой и желудком).
Одна из самых редких причин непроходимости пищевода – безоар. Безоары формируются в пищеводе или желудке пациентов (в основном – старческого возраста) из растительных волокон, волос, принимаемых лекарств и др. Формирование безоаров происходит из-за нарушения секреции и перистальтики пищевода, вследствие чего образуется плотный комок, перекрывающий просвет органа. При общей дисфункции пищеварительного тракта безоары могут мигрировать в пищевод из желудка и даже из тонкого кишечника. На сегодняшний день в литературе описаны единичные случаи выявления безоаров пищевода.
Симптомы непроходимости пищевода
Первым и основным симптомом непроходимости пищевода обычно выступает нарушение глотания – дисфагия. Степень выраженности этого симптома значительно варьирует в зависимости от уровня стеноза пищевода и консистенции принимаемой пищи. Жидкая пища и вода могут безболезненно и беспрепятственно проникать в желудок, вызывая незначительные ощущения дискомфорта за грудиной. При приеме твердой и плотной пищи дисфагия значительно выражена, сопровождается сильной загрудинной болью и рвотой. Симптоматика дисфагии развивается исподволь, постепенно приводит к тому, что больной может принимать только жидкую пищу и полностью отказывается от другой еды, с чем и связано значительное исхудание на фоне непроходимости пищевода. Кроме дисфагии и загрудинных болей, пациента могут беспокоить отрыжка, гиперсаливация, жжение за грудиной.
Для колец пищевода характерна несколько иная симптоматика. Постоянная дисфагия нетипична; эпизоды нарушения глотания встречаются редко – между двумя случаями могут пройти месяцы, иногда годы. Жидкая пища и вода беспрепятственно продвигаются по пищеводу и не вызывают никаких неприятных ощущений. Сам приступ дисфагии обычно очень короткий. Чаще всего при задержке пищи между двумя кольцами ликвидировать неприятные симптомы помогает рвота, после которой пациент может спокойно продолжать принимать пищу без всяких неприятных ощущений. Дисфагия у пациентов с пищеводными кольцами возникает преимущественно на фоне приема свежеиспеченного хлеба и жареного мяса.
Диагностика
Консультация гастроэнтеролога требуется для проведения первичной диагностики непроходимости пищевода. После установления окончательного диагноза пациент направляется в отделение хирургии. Выявление рубцовых изменений, стриктур и стенозов производится с помощью рентгенографии пищевода с контрастированием. Консультация врача-эндоскописта нужна для назначения и проведения эзофагоскопии, выявления и верификации непосредственных причин непроходимости пищевода (опухолей, специфических заболеваний, инородных тел и др.). Также для диагностирования опухоли пищевода большое значение имеют компьютерная томография ОГК с контрастированием, эндосонография пищевода.
При подозрении на рак пищевода может потребоваться эндоскопическая биопсия, хромоскопия пищевода и желудка. При системных заболеваниях, подозрении на ахалазию кардии показана эзофагеальная манометрия. При наличии у больного специфических заболеваний (сифилис, туберкулез, склеродермия) план обследования соответствует выявленной патологии.
Лабораторные анализы при непроходимости пищевода отражают патологические изменения, вызванные основным заболеванием. В биохимическом анализе крови может отмечаться анемия, снижение уровня общего белка и нарушение соотношения белковых фракций, гиповитаминоз, признаки гиперкатаболизма.
Лечение непроходимости пищевода
Лечение пациентов с доброкачественной непроходимостью пищевода осуществляется в отделении хирургии, при наличии рака пищевода пациент может находиться в отделении гастроэнтерологии или онкологии. Схема лечения непроходимости пищевода зависит от причины данной патологии.
Злокачественные формы непроходимости пищевода требуют проведения патогенетического лечения: лучевой либо химиотерапии, хирургического удаления опухоли с последующей эзофагопластикой. Консервативные мероприятия включают в себя нормализацию уровня основных нутриентов в крови, электролитов. При необходимости корректируется питание, назначаются препараты для лечения анемии.
Прогноз и профилактика
Прогноз непроходимости пищевода варьирует в зависимости от этиологии заболевания, возможности осуществления альтернативных методов питания. Доброкачественные формы непроходимости пищевода имеют лучший прогноз и легче поддаются лечению, чем непроходимость пищевода, вызванная прогрессированием раковой опухоли. Специфической профилактики непроходимости пищевода не существует. Для предотвращения данного состояния следует избегать этиологических и патогенетических факторов непроходимости пищевода.
Симптомы заболеваний пищеварительной системы — дисфагия
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Симптомы-заболеваний-пищеварительной-системы-дисфагия.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Симптомы-заболеваний-пищеварительной-системы-дисфагия.jpg?fit=825%2C550&ssl=1″ />
Термин дисфагия описывает трудности с приемом пищи из-за нарушения глотания. Это серьезная проблема для здоровья, поскольку связана с риском недоедания, обезвоживания, чрезмерной потери веса, аспирационной пневмонии и удушья.
Причины дисфагии
Существует множество заболеваний, способные вызвать дисфагию, в том числе:
Чтобы поставить диагноз, врачу необходимо изучить историю болезни и провести физический осмотр. В случае нарушений в ротоглотке показана консультация невролога.
Физиология глотания
Нейронные сети, отвечающие за рефлекторное глотание, расположены в стволе мозга. В акте глотания есть три фазы: оральная, глоточная и пищеводная.
Оральная фаза
В оральной фазе пища, смешанная со слюной, перемещается с помощью языка в ротоглотку, где срабатывает глотательный рефлекс. Эта фаза координируется мозжечком, воздействуя на V, VII и XII нервы. Чтобы сделать глоток жидкости, требуется около секунды, а глотание пищи связано с задержкой в 5-10 секунд из-за накопления слюны, необходимой для расщепления и переваривания.
Глоточная фаза
Фаза глотки особенно важна, поскольку аспирация жидкости или химуса может происходить без эффективных механизмов защиты гортани. На этом этапе происходит серия быстрых, перекрывающихся автоматических и непроизвольных действий:
Благодаря этому механизму пища не попадает в гортань и трахею. Поднятие гортани сопровождается расслаблением верхнего сфинктера пищевода (ВПС), который снова сжимается после прохождения порции пищи. Эти действия занимают около секунды и контролируются IX и X черепными нервами.
Пищеводная фаза
В пищеводной фазе перистальтическая волна проталкивает пищу по пищеводу, кольцевые волокна сокращаются за пищевым комком, а продольные волокна сокращаются перед ним. Время прохождения составляет 8-20 секунд для твердых продуктов и около 2 секунд для жидкостей (в этом случае не требуется перистальтическая волна).
Расслабление нижнего сфинктера пищевода (НСП) происходит, когда порция пищи приближается к нему. Как только еда попадает в желудок, (НСП) снова сжимается, чтобы предотвратить гастроэзофагеальный рефлюкс.
Фаза пищевода контролируется спинным мозгом, но сознательный акт глотания может быть инициирован корой головного мозга.
Нарушения оральной фазы
В оральной фазе наиболее частая причина проблем — нарушение контроля в зоне языка. Пациенту трудно удерживать жидкость во рту перед глотанием, что приводит к ее преждевременному попаданию в горло — часто происходит аспирация жидкости.
К нарушению фазы глотания предрасполагают следующие состояния:
Заболевания глотки
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Заболевания-глотки.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Заболевания-глотки.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/%D0%97%D0%B0%D0%B1%D0%BE%D0%BB%D0%B5%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F-%D0%B3%D0%BB%D0%BE%D1%82%D0%BA%D0%B8.jpg?resize=450%2C300&ssl=1″ alt=»Заболевания глотки» width=»450″ height=»300″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Заболевания-глотки.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Заболевания-глотки.jpg?resize=825%2C550&ssl=1 825w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Заболевания-глотки.jpg?resize=768%2C512&ssl=1 768w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Заболевания-глотки.jpg?w=900&ssl=1 900w» sizes=»(max-width: 450px) 100vw, 450px» data-recalc-dims=»1″ /> Заболевания глотки
В фазе глотки важно, чтобы пища не оставалась в ротоглотке, что может происходить из-за слабости мышц горла. В провисших мышцах образуются карманы.
Также возникают большие проблемы с глотанием, когда верхний сфинктер пищевода недостаточно открыт. В этой ситуации может произойти аспирация пищи или жидкости.
К нарушению фазы глотания предрасполагают следующие состояния:
Нарушения пищеводной фазы
Нарушение пищеводной фазы приводит к задержке пищи и жидкости в пищеводе. ричины:
К нарушениям пищеводной фазы глотания предрасполагают:
Функциональная дисфагия
Функциональная дисфагия — это заболевание пищевода, характеризующееся ощущением, что кусочки пищи не проходят через пищевод.
Диагноз функциональной дисфагии требует исключения органического фона и ГЭРБ. Механизмы, ответственные за это расстройство, на данный момент плохо изучены. Это может быть моторная или сенсорная дисфункция пищевода.
Заболеваемость дисфагией
Дисфагия сопровождает множество различных заболеваний, точных эпидемиологических данных о частоте этого явления пока нет.
Причина дисфагии пищевода в 85% случаев — органические нарушения, а в 15% — нарушения моторики пищевода.
Причины ротоглоточной дисфагии
Наиболее частые причины:
Причины дисфагии пищевода
Причины дисфагии пищевода включают:
Диагностика заболевания
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Диагностика-заболевания.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Диагностика-заболевания.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/%D0%94%D0%B8%D0%B0%D0%B3%D0%BD%D0%BE%D1%81%D1%82%D0%B8%D0%BA%D0%B0-%D0%B7%D0%B0%D0%B1%D0%BE%D0%BB%D0%B5%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F.jpg?resize=450%2C300&ssl=1″ alt=»Диагностика заболевания» width=»450″ height=»300″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Диагностика-заболевания.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Диагностика-заболевания.jpg?resize=825%2C550&ssl=1 825w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Диагностика-заболевания.jpg?resize=768%2C512&ssl=1 768w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Диагностика-заболевания.jpg?w=900&ssl=1 900w» sizes=»(max-width: 450px) 100vw, 450px» data-recalc-dims=»1″ /> Диагностика заболевания
Тщательно проведенное медицинское обследование, чаще всего позволяет определить причину нарушения глотания. Сначала врач-гастроэнтеролог внимательно осматривает рот и горло. Если диагноз неясен, пациент должен пройти обследование у отоларинголога и челюстно-лицевого хирурга.
Если поражения ротоглотки, которые могут вызвать дисфагию, не обнаруживаются, следует выполнить рентгенографию пищевода и эндоскопию.
Когда причину установить невозможно, диагностируется функциональная дисфагия.
Симптомы ротоглоточной дисфагии
Пациенты с дисфагией обычно сообщают о кашле, удушье или длительном ощущении боли в задней части глотки, или в верхней части груди во время глотания.
Также больных беспокоят:
Симптомы дисфагии пищевода
При дисфагии пищевода больные жалуются:
Также у пациентов часто рецидивирует пневмония.
Физическое обследование при дисфагии
В случае ротоглоточной дисфагии гастроэнтеролог проводит обследование по следующему алгоритму:
Во время теста на глотание жидкости пациенту предлагается выпить около 100 мл воды Затем,если возможно, проглотить твердую пищу. Наличие слюнотечения, задержка начала глотания, кашель, охриплость указывают на затруднения при глотании.
После теста за пациентом следует наблюдать еще, как минимум одну минуту, чтобы убедиться в отсутствии отсроченной реакции кашля.
Тест на питьевую воду выявляетт 40-80% пациентов, у которых при видеофлюороскопическом рентгенологическом исследовании обнаруживается аспирация.
Лабораторные тесты
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Лабораторные-тесты.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Лабораторные-тесты.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/%D0%9B%D0%B0%D0%B1%D0%BE%D1%80%D0%B0%D1%82%D0%BE%D1%80%D0%BD%D1%8B%D0%B5-%D1%82%D0%B5%D1%81%D1%82%D1%8B.jpg?resize=450%2C300&ssl=1″ alt=»Лабораторные тесты» width=»450″ height=»300″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Лабораторные-тесты.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Лабораторные-тесты.jpg?resize=825%2C550&ssl=1 825w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Лабораторные-тесты.jpg?resize=768%2C512&ssl=1 768w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Лабораторные-тесты.jpg?w=900&ssl=1 900w» sizes=»(max-width: 450px) 100vw, 450px» data-recalc-dims=»1″ /> Лабораторные тесты
Воспаление, связанное с заболеванием, вызывающим дисфагию, выявляют анализ периферической крови и тест на маркеры воспаления (СОЭ, С-реактивный белок). Концентрация белка и сывороточного альбумина помогает оценить нутриционный статус.
Визуальные исследования
В случае дисфагии поставить точный диагноз т олько по анализам невозможно, поэтому больным назначают рентген и др. процедуры:
Если пациент сообщает об эпизодах удушья во время питья или еды, следует использовать водные контрастные растворы — при удушье во время теста они полностью абсорбируются, а барит может оставаться в дыхательных путях в течение длительного времени. Надо соблюдать осторожность с использованием контрастных препаратов у больных с заболеванием щитовидной железы, поскольку они содержат йод.
Этот метод позволяет неинвазивно оценить пищевод и определить причину дисфагии.
Эндоскопия
Термин «эндоскопия» образован двумя словами греческого языка — endos («внутри») и skopeo («наблюдаю, смотрю»). При использовании метода, врач через естественное отверстие, например, через ротовую полость, вводит в тело пациента эндоскоп. Так называется миниатюрная видеокамера, соединенная длинным кабелем с монитором.
Продвигая прибор, доктор изучает изображение на экране и получает полную и точную информацию о состоянии слизистых оболочек органов. При необходимости можно взять фрагмент ткани для гистологического исследования. Собранная информация позволяет сделать вывод об отсутствии или наличии патологий, поставить точный диагноз, назначить лечение.
Рентген следует дополнить обследованием с гибким эндоскопом (по возможности трансназальным). Трансназальный ларингоскоп, полезен для оценки глоточной фазы глотания.
Тест рефлекса кашля
Тест заключается во вдыхании 20% раствора винной кислоты в 0,15 М NaCl в течение примерно 5 минут со скоростью потока 0,2 мл/мин. Для теста используется назальный небулайзер. Вдыхаемый раствор стимулирует в преддверии гортани рецепторы, отвечающие за кашель и вызывающие кашлевой рефлекс.
Этот тест помогает обнаружить людей с риском аспирационной пневмонии, среди пациентов с дисфагией после перенесенного инсульта, со 100% чувствительностью. Вдыхание этого раствора не вызывает у них кашлевого рефлекса.
Электромиография
Этот тест улавливает колебания электрических импульсов, генерируемые мышцами гортани, участвующими в глотании. У пациентов с нарушением функции мышц, электромиография позволяет идентифицировать пораженную мышцу. В нее вводится ботулотоксин. Эта процедура проводится пациентам с дисфагией, вызванной повышенным тонусом перстно-глоточной мышцы.
Манометрия
Манометрия пищевода позволяет оценить двигательную функцию пищевода при глотании. Есть манометры высокого разрешения с компьютерным управлением, оснащенные пищеводным зондом с датчиками, что позволяет очень точно оценить функцию пищевода и создать пространственную карту изменений давления в нем.
Манометрия обычно используется для оценки дисфагии пищевода. Двигательные нарушения выявляются примерно у 25% пациентов с дисфагией, не связанной с механической непроходимостью пищевода.
Суточная импеданс-pH-метрия пищевода
Метод является стандартным инструментом, для оценки пациентов с гастроэзофагеальной рефлюксной болезнью (ГЭРБ). Измерение pH с оценкой импеданса позволяет оценить возникновение некислотного рефлюкса и определить физическую природу содержимого (жидкое, твердое, газообразное, смешанное), выбрасываемого из желудка в пищевод. Этот метод используется, если есть подозрение, что дисфагия связана с ГЭРБ.
В случае тяжелой необратимой неврологической дисфагии, которая вызывает недоедание и частую аспирацию, следует сделать чрескожную эндоскопическую гастростомию (ПЭГ).
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.