можно ли с одним яйцом зачать ребенка
Крипторхизм
У вас родился мальчик. Это замечательное событие.
И на что же в первую очередь обращают внимание в роддоме? Конечно же на то, сколько пальчиков на руках и ногах, на кого похож ребёнок и есть ли яички в мошонке.
Нужно ли сразу паниковать, если яички в мошонке не пальпируются? Давайте попробуем разобраться. Предлагаем Вам краткий, но очень подробный обзор такого заболевания, как крипторхизм. Его подготовили сотрудники Детского уроандрологического отделения НИИ урологии имени Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Что такое крипторхизм?
Крипторхизмом называют состояние, при котором яичко не определяется в мошонке, а останавливается на одном из уровней своего пути из брюшной полости в полость мошонки. По статистике яички не опускаются в мошонку, к моменту рождения, в 3%-4% случаев. У недоношенных мальчиков этот процент может достигать 30%. Приблизительно у половины пациентов происходит самостоятельное перемещение в мошонку в течение первого года жизни. Обычно это бывает, при так называемой, паховой форме крипторхизма. Она встречается наиболее часто. Внутриутробно яички располагаются в области нижних полюсов почек.
Этиология
Точная причина крипторхизма не известна, но выдвинуто несколько гипотез. Пороки развития направляющей связки. Считается, что причина нарушения опускания гонады из поясничной области связана с опережением роста тела по сравнению с ростом внутренних органов. Опускание яичка обеспечивает направляющая связка – фиброзный тяж gubernaculum testit (проводника яичка), расположенный между нижним полюсом яичка и мошонкой. Возможные причины крипторхизма – отсутствие направляющей связки или порок её развития.
Существует несколько теорий опущения яичка в норме. Нормальное опущение яичка, несомненно, может быть обусловлено несколькими факторами, но наиболее часто предполагают влияние следующих пяти:
1. Тракция вниз за счет gubernaculum testit (проводника яичка).
2. Различия в скорости роста тела по сравнению с семенным канатиком и gubernaculum testit.
3. Повышение внутрибрюшного давления, проталкивающего яичко через паховое кольцо.
4. Развитие и созревание придатка яичка.
5. Эндокринные факторы.
Патогенез и патоморфология
Мошонка является терморегулятором для яичек, поддерживающим в них температуру на 1-1,5 градуса ниже температуры тела. Клетки сперматогенного эпителия очень чувствительны к повышению температуры. При гистологическом исследовании яичек при крипторхизме значительные изменения обнаруживают уже на 1-ом году жизни, а к 4-м годам в яичках отмечаются обширные отложения коллагена. В связи с этим крипторхизм следует устранять в течение первого года жизни. К 6 годам изменения еще более заметны. Многие детские хирурги и детские урологи считают, что после 10 лет такие яички должны подвергаться удалению. Семенные канальцы сужены, число сперматогониев уменьшено, а вокруг канальцев имеется выраженный фиброз. По окончании полового развития яички при крипторхизме могут сохранять нормальные размеры, однако большая часть сперматогенного эпителия отсутствует, поэтому больные, как правило страдают бесплодием.
Нельзя забывать, что примерно в 10% случаев крипторхизм сочетается с первичным или вторичным гипогонадизмом. При этом сперматогенез в яичках остается сниженным, несмотря на лечение.
К счастью, клетки Лейдига нечувствительны к изменениям температуры, поэтому при крипторхизме их число не уменьшается. В результате при этой патологии эндокринная импотенция встречается редко.
В биоптатах яичек при крипторхизме самые современные методы не выявляют никаких хромосомных аномалий. Следовательно, и крипторхизм, и злокачественные опухоли объясняются другими причинами.
Иногда, при крипторхизме лечение начинают с гормональной терапии. Назначается человеческий хорионический гонадотропин по 5000-10000 в течение двух трех недель. Успех, при таком виде лечения может достигать 15%-20%. Высокий процент успеха, как мы считаем, может быть связан с ошибочным взятием большого количества пациентов с так называемым ложным крипторхизмом. Это дети с повышенным кремастерным рефлексом. У таких детей происходит стойкое и продолжительное втягивание яичка в паховый канал. На самом деле, большую часть времени яичко находится в мошонке. Но поставить такой диагноз должен и может только детский уролог-андролог.
Оперативный метод лечения крипторхизма. Орхопексия
Осложнения, если операция не выполняется.
Примерно в 10 раз чаще у таких больных встречается рак яичка в старшем возрасте. При чём наиболее часто он бывает при абдоминальной форме крипторхизма.
Иногда у детей бывает ущемление петель кишечника в открытом влагалищном отростке брюшины.
Перекрут яичка встречается в 3-4 раза чаще при не опустившемся яичке.
Заключение
Лечение не опустившегося яичка необходимо начинать после 1 года жизни.
Дифференцировать с ложным крипторхизмом.
Как правило, необходима открытая операция при паховой форме.
При невозможности обнаружения яичка необходима лапароскопическая операция.
При правильном и своевременном лечении удается сохранить орган и его функцию.
Детское уроандрологическое отделение НИИ урологии имени Н.А. Лопаткина – филиал ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми методиками лечения крипторхизма, включая хирургические операции.
Это позволяет маленьким пациентам уже в младенческом возрасте сохранить орган и его функции, а значит и здоровье.
Позвоните нам сегодня, чтобы мы смогли Вам помочь!
Вазэктомия. Как сделать правильно, чтобы потом не пожалеть
Безрассудство или надежность?
Можно ли стать отцом после вазэктомии
К сожалению, многие делают данную операцию, не задумываясь о последствиях. Наш мир переменчив, а наши взгляды и убеждения еще больше. Мы влюбляемся, заводим семью и рано или поздно у большинства возникает желание завести ребенка.
Вазэктомия необратимая операция. В 1% случае может происходить частичное восстановление семявыводящих протоков. К тому же, функция яичек при вазэктомии постепенно угасает, есть большая вероятность того, что через три- пять лет сперматозоиды не будут вырабатываться. Это означает полное бесплодие без возможности восстановления репродуктивных функций.
В любом случае, вам нужно будет обратиться к врачу урологу, который проведет обследование, поставит диагноз и подскажет дальнейшие действия:
—Реверсирование вазэктомии. Это сшивание двух концов семявыводящих протоков или соединение семявыводящего протока с придатком. Процедуру осуществляют хирургическим путем под местной анестезией.
— Биопсия яичка (TESA и TESE). Процедура проводится при внутривенном наркозе. Во время пункции производится забор тестикулярной ткани яичка. Различие процедуры заключается в разном объеме, получаемых сперматозоидов.
— Донорство спермы. Если мужчине поставлен диагноз бесплодие и восстановление репродуктивной функции невозможно, то остается единственный вариант – это использовать донора спермы.
Превентивные меры. Как правильно делать вазэктомию, без последствий.
Настоятельно рекомендуем мужчинам, собирающимся проводить вазэктомию, предварительно сохранить сперму в криобанке.
В эту услугу включен анализ спермограммы, что позволяет определить качество и количество сперматозоидов.
Зачем нужна спермограмма? Это необходимо знать для того, чтобы верно определить какое количество виал нужно сохранить на будущее.
Больше — не меньше. 1 виала – это одна попытка оплодотворения, или 1 попытка забеременеть.
К сожалению, не всегда оплодотворение заканчиваются беременностью. Это зависит от множества факторов. Одним из таких факторов является качество спермы. Если в сперме низкая концентрация сперматозоидов, то для одной попытки зачатия может понадобиться несколько виал спермы.
Замороженная сперма не имеет сроков хранения. Вы сможете ей воспользоваться через 20 или 40 лет после заморозки. При этом криоконсервация не оказывает влияние на качество биоматериала и оплодотворяющую способность сперматозоидов.
Криоконсервация спермы – это биострахование репродуктивной функции на долгие годы. Не стоит лишать себя возможности иметь детей в будущем.
Остались вопросы?
Всю актуальную и подробную информацию вы можете получить, позвонив по телефону: +7 (499) 116-53-90 или записавшись на консультацию к врачу-консультанту.
Можно ли с одним яйцом зачать ребенка
а) Крипторхизм. Крипторхизм — неопущение семенников из брюшной полости в мошонку на момент рождения или близко к моменту рождения ребенка. Во время развития плода мужского пола семенники перемещаются от полового гребешка в брюшную полость. В норме приблизительно за 3-4 нед перед рождением ребенка яички проходят через паховый канал и опускаются в мошонку.
Иногда нормальный процесс опускания яичек не осуществляется или осуществляется не полностью. В итоге одно или оба яичка остаются либо в брюшной полости, либо в паховом канале, либо на пути из пахового канала в мошонку.
Семенники, оставшиеся после рождения в брюшной полости, утрачивают способность образовывать сперматозоиды. Канальцевый эпителий подвергается дегенеративным изменениям, сохраняют жизнеспособность только соединительнотканные структуры яичек. Температура в брюшной полости, всего на несколько градусов превышающая температуру в мошонке, оказывается причиной, достаточной для развития дегенеративных изменений в канальцевом эпителии, что, следовательно, может стать причиной последующей стерильности.
В связи с такой возможностью операция выведения яичка или яичек, оставшихся в брюшной полости при крипторхизме, в мошонку должна быть произведена у мальчиков до наступления половой зрелости.
Продукция тестостерона самими семенниками плода является естественным стимулом к опусканию яичек в мошонку из брюшной полости, поэтому большинство, если не все случаи крипторхизма, обусловлены нарушениями формирования яичек или их неспособностью продуцировать достаточное количество тестостерона. Хирургическая операция по выведению яичек в этих случаях, к сожалению, не приводит к сохранению их функций.
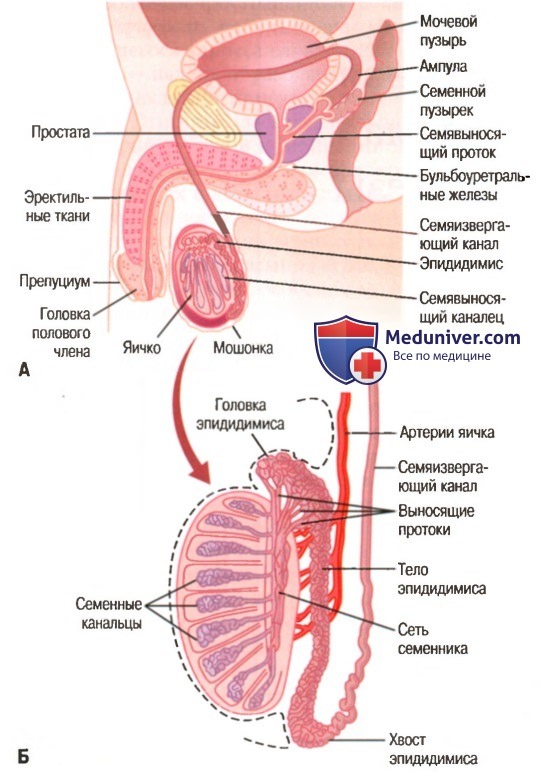
Б. Внутреннее строение семенника и связи семенника с эпидидимисом
б) Влияние количества сперматозоидов но способность к оплодотворению. Обычно количество семенной жидкости в эякуляте во время каждого полового акта достигает 3,5 мл. Каждый миллилитр спермы содержит приблизительно 120 млн сперматозоидов, хотя даже у «нормальных» мужчин это количество может варьировать от 35 млн до 200 млн. Это означает, что обычно в каждом эякуляте, составляющем несколько миллилитров семенной жидкости, суммарно присутствуют в среднем около 400 млн сперматозоидов.
Если количество сперматозоидов в каждом миллилитре семенной жидкости менее 20 млн, мужчина оказывается практически стерильным. Несмотря на то, что для оплодотворения яйцеклетки необходим только один сперматозоид, для успешного оплодотворения эякулят должен содержать огромное их количество.
в) Влияние морфологических характеристик и подвижности сперматозоидов на оплодотворяющую способность. Встречаются примеры, когда мужчина, имеющий достаточное количество сперматозоидов, оказывается не способным к оплодотворению. В таких случаях иногда обнаруживают, что более половины сперматозоидов имеют морфологические отклонения, например две головки или изменения формы хвоста, как показано на рисунке ниже.
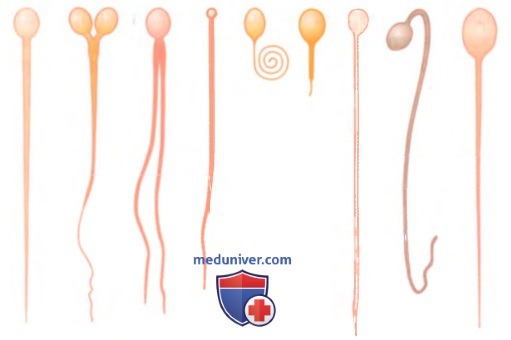
В других случаях сперматозоиды оказываются морфологически нормальными, но они по непонятной причине либо полностью неподвижны, либо подвижность их снижена. Если большинство сперматозоидов обнаруживают морфологические отклонения либо нарушения подвижности, пациент оказывается гарантированно стерильным, несмотря на то, что остальные сперматозоиды остаются практически нормальными.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
УРОЛОГИЯ: Всё про мужское бесплодие
По данным Всемирной организации здравоохранения (ВОЗ), каждая седьмая супружеская пара в мире сталкивается с проблемой бесплодия и каждый год число таких пар увеличивается по меньшей мере на два миллиона. Как показывают многочисленные исследования, примерно в половине случаев нарушения, препятствующие наступлению беременности, обнаруживаются у мужчин. Это полностью опровергает бытующее (особенно среди мужчин) представление, что в бесплодном браке всегда виновата женщина.

При первичном мужском бесплодии женщина никогда не беременеет, при вторичном – беременность уже имела место у жены (партнерши), но ныне, при регулярной половой жизни без контрацепции в течение года отсутствует.
? Является ли половая потенция мужчины доказательством его фертильности?
Нет, не является. С позиции физиологии репродукции, половой акт лишь процесс, обеспечивающий попадание мужского семени в половые пути женщины. В то время как способность к оплодотворению определяется качеством сперматозоидов.
? От чего зависит качество эякулята?
Фертильность мужчины зависит от наличия в эякуляте достаточного количества нормальных подвижных сперматозоидов, что определяется следующими факторами:
? Какие заболевания могут быть причиной мужского бесплодия?
Заболеваний, приводящих к мужскому бесплодию, достаточно много, но всех их можно объединить в 5 групп:
Радиационное облучение и воздействие токов высокой частоты может привести к гибели половых клеток в яичниках и абсолютному бесплодию. Такое инфекционное заболевание, как свинка, если им заболевают в подростковом или взрослом возрасте, часто осложняется прекращением образования сперматозоидов.
? Какие заболевания могут при вести к непроходимости семявыносящих путей?
К частичной или полной непроходимости семявыносящих путей могут привести ушибы, травмы яичек и воспалительные заболевания. Как следствие этого, в эякуляте уменьшается количество или полностью отсутствуют сперматозоиды. В зависимости от уровня облитерации семявыносящих путей сперматозоиды скапливаются в придатке яичка или семявыносящем протоке. При этом половая активность мужчины может оставаться нормальной, и лишь анализ эякулята и составленная в результате его спермограмма позволяют выявить заболевание. Причиной нарушения проходимости канальцев или семявыносящего протока могут быть и врожденные пороки развития.
Варикоцеле — это дополнительный фактор риска, многократно обостряющий вероятность иммунного бесплодия.
Варикоцеле — расширение вен семенного канатика, сопровождается расстройством кровообращения в яичках, застоем венозной крови и, как следствие, приводит к снижению сперматогенеза.
У мужчин страдающих бесплодием, оно встречается втрое чаще, чем у тех кого эта проблема обошла. Традиционно варикоцеле лечат хирургическим путем. Но операция не всегда приводит к желаемому результату, поскольку на фоне варикоцеле любая травма повышает риск иммунного бесплодия. То есть подвергшийся оперативному вмешательству организм продолжает воевать с собственными сперматозоидами и после восстановления нормального кровообращения. В этой связи надо отметить, что варикоцеле не всегда приводит к бесплодию или доставляет какое-то беспокойство. Но уж если такой диагноз поставлен мальчику- ребенку, операцию нужно делать заранее, при чем до наступления половой зрелости.
? Какие гормональные нарушения могут приводить к бесплодию у мужчин.
Недостаточная секреция гормонов гипоталамусом и гипофизом может быть причиной эндокринного бесплодия у мужчин. Равно, как и низкая продукция яичниками тестостерона.
? Влияет ли величина яичка на плодовитость мужчины?
Яички должны быть нормальных размеров. Маленькое яичко может быть следствием недоразвития, а большое – признаком опухоли или отека. Врожденное недоразвитие яичек также является причиной бесплодия. Таким образом, отклонение размера яичек от нормальных- важный диагностический признак.
Сделаем маленькое отступление: среди обезьян самые крупные яички у самцов шимпанзе, самые маленькие у горилл. Однако сперматогенез лучше у последних. Самец гориллы имеет гарем из нескольких самок и вполне справляется со своими супружескими обязанностями. А самке шимпанзе, чтобы забеременеть во время течки, приходиться вступать в связь чуть ли не со всеми самцами своего стада. «Отсюда вывод»(как говориться в известной телерекламе пива), что большие яички еще не признак мужской плодовитости.
? Что такое крипторхизм?
Крипторхизм – отсутствие одного или обоих яичек в мошонке. Эта патология является следствием задержки яичек в брюшной полости, из которой они должны были опуститься в мошонку. Бесплодие при крипторхизме прежде всего связано с более высокой температурой внутри тела, чем в мошонке, а для нормального сперматогенеза нужна температура ниже температуры тела. При крипторхизме чаще возникают опухоли яичка. Так что крипторхизм требует серьезного отношения. Существуют операции, позволяющие опустить яичко в мошонку. Родители мальчиков должны обо всем этом помнить.
? Какие сексуальные расстройства могут быть причиной бесплодия?
Диагностика причин бесплодия.
? Каков алгоритм обследования по бесплодию?
При проведении обследования по поводу бесплодия должны быть соблюдены два важных положения. Во-первых, обязательно одновременное обследование обоих супругов и начинать надо с мужчины, так как его обследование проще и быстрее выполнимо. Во-вторых, обследование должно быть комплексным и проводиться в следующих основных направлениях:
? К каким специалистам следует обращаться для выяснения причин бесплодия?
Так как почти в 40% случаев причинами бесплодия являются заболевания обоих супругов, обязательно обследование супружеской пары гинекологом и андрологом. Такой подход позволяет наметить общий план обследования, последовательность диагностических процедур. В ряде случаев необходимы консультации терапевта, эндокринолога, сексопатолога.
? Почему созревшие сперматозоиды могут не попадать в эякулят?
Некоторые врожденные или перенесенные заболевания (прежде всего воспалительные) могут приводить к нарушению проходимости (обструкции) семявыносящих путей и, как следствие этого, уменьшению количества или даже полному отсутствию сперматозоидов в эякуляте. Обычно половая жизнь мужчины при этом полноценна, и лишь анализ семенной жидкости (спермограммы) позволяет выявить заболевание.
? Какие существуют причины мужского бесплодия?
Известно 16 причин мужского бесплодия, наиболее частыми из которых являются:
? Какие специалисты занимаются обследованием и лечением мужского бесплодия?
Обследование и лечение мужчин проводится андрологом или урологом.
? С чего начинается обследование мужчины в семейной паре, какие исследования оно включает?
Обследование мужа начинается с анализа спермы (спермограммы). Более трех столетий назад голландский микроскопист Антони Ван Левенгук обнаружил и описал по его мнению «животных спермы» (отсюда название – сперматозоиды). Он же предположил, что это не что иное, как «семена» нового организма. И сегодня исследование спермы – важнейший этап оценки способности мужчин иметь детей. О мужском бесплодии принято говорить в том случае, если сперма содержит мало сперматозоидов или если они плохого качества, кроме того в последние годы особое значение придается функциональным свойствам сперматозоидов: способности благополучно преодолевать цервикальную слизь и оплодотворять яйцеклетку. В спермограмме определяют объем спермы, общее количество сперматозоидов, количество активно-подвижных и нормальных по строению сперматозоидов, подсчитывают количество лейкоцитов. Ниже приведены значения нормальных показателей спермограммы:
Концентрация сперматозоидов в 1 мл – не более 20 млн:
— прогрессивно-подвижных – не менее 50%;
— нормальных форм – не менее 50%.
Лейкоцитов – 0-1 в поле зрения.
МАР-тест – концентрация подвижных сперматозоидов с прилипшими частичками ›50%
При выявлении общего количества патологических по строению (аномальных) сперматозоидов показано дополнительное исследование – морфологический анализ спермы, который позволяет более точно определить характер патологии сперматозоидов, количества нормальных форм и служит одним из критериев выбора метода лечения бесплодия. В случаях выявления повышенного числа лейкоцитов в сперме, дополнительно проводится посев спермы на инфекции.
Следует подчеркнуть, что индивидуальные колебания фертильности спермы чрезвычайно велики, описаны случаи спонтанных беременностей и при низких показателях спермограммы. Для уточнения причин ухудшения качества спермы дополнительно проводят генетические и гормональные исследования, УЗИ-диагностику репродуктивных органов, скрининг на инфекции передаваемые половым путем, а также в ряде случаев изучают реологические и биохимические параметры крови.
? Как правильно подготовиться к сдаче спермы?
Созревание сперматозоидов во многом зависит от воздействия внешних и внутренних неблагоприятных факторов. Качество спермы существенно ухудшается под влиянием алкоголя, никотина, профессиональных вредных факторов, психологических стрессов, при нервном и общем переутомлении, острых и хронических заболеваниях. Планируя сдачу спермы, необходимо исключить влияние вредных факторов или свести его к минимуму.
Необходимо помнить, что состав сперматозоидов полностью обновляется в течении трех месяцев. Поэтому, чем дольше удается соблюдать здоровый образ жизни, тем лучше результат.
Обязательным требованием перед сдачей спермы является половое воздержание в течении не менее 2, но не более 7 дней. После 3-4 дней воздержания состав спермы и качество сперматозоидов бывает наилучшим, это время является стандартным для проведения исследования в большинстве лабораторий.
? Что нужно сделать для успешного лечения и как долго следует его продолжать?
Для того чтобы лечение бесплодия было эффективным, очень важно пройти полное обследование и правильно установить причину бесплодия. Однако очень часто причин бесплодия бывает несколько, кроме этого, существуют индивидуальные особенности, которые влияют на фертильность супружеской пары. Не следует забывать о том, что с возрастом вероятность наступления беременности рождения здорового ребенка падает. Поэтому, если лечение бесплодия оказывается неэффективным в течении 1 года, необходимо изменить врачебную тактику, избрать другой метод лечения. Универсальным и наиболее эффективным методом лечения бесплодия в настоящее время считается экстракорпоральное оплодотворение (ЭКО).
? Какие существуют методы лечения мужского бесплодия?
В зависимости от выявленных причин, лечение мужского бесплодия может быть консервативным (гормональное, противовоспалительное) или хирургическим. В случаях, когда с помощью этих методов преодолеть бесплодие не удается, эффективными могут оказаться методы вспомогательных репродуктивных технологий (ВРТ).
? Можно ли восстановить проходимость семявыносящих путей и какова эффективность такого лечения?
У ряда пациентов с помощью микрохирургической техники возможно восстановление проходимости семявыносящих путей. Во многом это определяется местом, где произошла их окклюзия (закрытие). К сожалению, эффективность подобных операций низка, часто непроходимость возникает вновь. Более эффективным являются ВРТ, а именно операция МЕЗА, ТЕЗА, ПЕЗА.
Даже, если врач поставил диагноз «бесплодие», это не означает, что мужчина никогда не возьмет в руки своего ребенка. Современные способы лечения, включая методы ВРТ, дают возможность иметь детей даже при наличии одного-единственного (из десятков и сотен миллионов) сперматозоидов. Но реализовать эту возможность — головоломно трудное мероприятие. С таким диагнозом нужно идти только в специализированные центры и клиники.

