как самому приготовить физраствор для ингаляций
Лекарства для небулайзерной терапии и ингаляций
Группы ингаляционных препаратов:
Не рекомендуются использовать для небулайзеров:
Растворы для ингаляций при лечении детей:
Бронходилятаторы (препараты, которые расширяют бронхи)
Беродуал (фенотерол и бромид ипратропиума раствор для ингаляций)
Взрослым и детям старше 12 лет – 2 мл (40 капель) препарата на 1 ингаляцию, до 4 раз в день
Детям от 6 до 12 лет – 1 мл (20 капель) препарата на 1 ингаляцию, до 4 раз в день
Детям до 6 лет – 0,5 мл (10 капель) препарата на 1 ингаляцию, до 3 раз в день
Атровент (бромид ипратропиума 0,025% раствор для ингаляций)
Взрослым и детям старше 12 лет – 0,5 мг (40 капель) на 1 ингаляцию, 3–4 раза в день
Детям 6–12 лет – 0,25 мг (20 капель) на 1 ингаляцию, 3–4 раза в день
Детям до 6 лет – по 0,1–0,25 мг (8-20 капель) на 1 ингаляцию, 3–4 раза в день (под наблюдением врача).
Рекомендованную дозу перед применением разводят физиологическим раствором до объема 4 мл.
АЦЦ (ацетилцистеин 10% раствор для инъекций)
Взрослым и детям старше 12 лет – 3 мл препарата на 1 ингаляцию, 1-2 раза в день
Детям от 6 до 12 лет – 2 мл препарата на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 6 лет – 1-2 мл препарата на 1 ингаляцию, 1-2 раза в день
Рекомендуемую дозу препарата необходимо развести с физиологическим раствором в соотношении 1:1.
Взрослым и детям старше 6 лет – 2-3 мл раствора на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 6 лет – 2 мл раствора на 1 ингаляцию 1-2 раза в день
Детям до 2 лет – 1 мл раствора на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора необходимо развести дозу препарата с физиологическим раствором в соотношении 1:1
Нарзан, Боржоми (слабощелочные минеральные воды)
На 1 ингаляцию используют 3-4 мл минеральной воды, 2-4 раза в день.
Перед ингаляцией минеральную воду следует отстоять до дегазации.
Для приготовления ингаляционного раствора препарат необходимо предварительно развести в физиологическом растворе:
Для взрослых и детей старше 16 лет – в соотношении 1:1 (на 1 мл препарата 1 мл физраствора)
Для детей от 6 до 16 лет – в соотношении 1:2 (на 1 мл препарата 2 мл физраствора)
Для детей от 2 до 6 лет – в соотношении 1:3 (на 1 мл препарата 3 мл физраствора)
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
Мукалтин (таблетки на основе экстракта корня алтея)
Для приготовления ингаляционного раствора необходимо 1 таблетку растворить в 80 мл физиологического раствора до полного растворения таблетки без оставления осадка
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
Взрослые/пожилые и дети старше 12 лет – 1 мг на 1 ингаляцию, 1-3 раза в день
Дети от 6 мес. и до 12 лет – 0,25 мг на 1 ингаляцию, 1-3 раза в день
Этот препарат не используют в ультразвуковых небулайзерах. Если разовая доза препарата меньше 2 мл, то необходимо добавить физиологический раствор для увеличения объема раствора до 2 мл.
Суточная доза препарата:
0,25 мг/мл – 1 мл по 0,25 мг/мл
0,5 мг/мл – 2 мл по 0,25 мг/мл
0,75 мг/мл – 3 мл по 0,25 мг/мл
1 мг/мл – 4 мл по 0,25 мл/мг или 2 мл по 0,5 мг/мл
1,5 мг/мл – 3 мл по 0,5 мг/мл
2 мг/мл – 4 мл по 0,5 мг/мл\
Дексаметазон (0,4% раствор для инъекций, 4 мг/мл)
На 1 ингаляцию используют 0,5 мл (2 мг) препарата, до 4 раз в день.
Для приготовления ингаляционного раствора добавляют к рекомендуемой дозе 3 мл физиологического раствора.
Фурацилин (нитрофурал 0,024% водный раствор, 1:5000)
Для ингаляции используют готовый раствор фурацилина по 4 мл на 1 ингаляцию 2 раза в день. Раствор приготавливается и покупается в аптеке, также можно приготовить раствор самостоятельно, растворив 1 таблетку фурацилина в 100 мл физиологического раствора до полного растворения таблетки без осадка.
Гентамицин (4% раствор сульфата гентамицина для инъекций, 40 мг/мл)
Взрослым и детям старше 12 лет – 0,5 мл (20 мг) препарата на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 12 лет – 0,25 мл (10 мг) препарата на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора к дозе препарата следует добавить 3 мл физиологического раствора.
Мирамистин (0,01% раствор)
Взрослым и детям старше 12 лет для ингаляции используют готовый 0,01%-ный раствор мирамистина по 4 мл на 1 ингаляцию 3 раза в день.
Детям до 12 лет для приготовления раствора для ингаляций препарат следует развести физиологическим раствором в соотношении 1:2.
Натрия хлорид, раствор для инфузий 0,9%
Инструкция
Торговое название
Натрия хлорид, раствор для инфузий 0.9 %
Международное непатентованное название
Лекарственная форма
Раствор для инфузий 0.9 % 200 мл и 400 мл.
Состав
1 литр препарата содержит
вспомогательные вещества: 1 М хлороводородная кислота до рН 5.0-7.0, вода для инъекций.
Описание
Бесцветная, прозрачная жидкость.
Фармакотерапевтическая группа
Плазмозамещающие и перфузионные растворы.
Растворы, влияющие на водно-электролитный баланс. Электролиты.
Фармакологические свойства
Фармакокинетика
Фармакодинамика
Изотонический раствор натрия хлорида в значительных объемах восполняет дефицит натрия при различных патологических состояниях организма, способствует восстановлению осмотического давления крови и межклеточной жидкости, производит дезинтоксикационный эффект. Стимулирует процессы обмена веществ, улучшает антитоксическую функцию печени, повышает диурез. При применении в качестве растворителя в малых объемах, вышеуказанных эффектов не отмечается.
Натрия хлорид содержится в плазме крови (около 0.5 %) и тканевых жидкостях организма. Он является основным неорганическим компонентом, поддерживающим осмотическое давление плазмы крови и внеклеточной жидкости.
Показания к применению
— эндогенные и экзогенные интоксикации
— для растворения и разведения лекарственных препаратов
— для промывания ран, конъюнктивы глаз, брюшной и плевральной полостей, влагалища, мочевого пузыря, для увлажнения перевязочного материала.
Способ применения и дозы
Чаще всего изотонический раствор натрия хлорида вводят внутривенно капельно. Перед введением флакон с препаратом подогревают до 35-37°С. Объем вводимого раствора определяют в зависимости от состояния больного, а также от потерь жидкости, ионов натрия и хлора. Скорость инфузии выбирается индивидуально. При вливании в вену относительно небольших количеств раствора натрия хлорида изотонического 0.9 % его можно вводить струйно.
При необходимости введения больших объемов раствора его вводят капельно со скоростью до 500-600 мл/час при массе тела пациента 70 кг. При больших потерях жидкости, при интоксикациях возможно вливание до 3000 мл/сутки изотонического раствора натрия хлорида. Раствор натрия хлорида 0.9 % можно вводить подкожно, внутримышечно, в полости, ректально. Используют раствор натрия хлорида изотонический 0.9 % также для промывания ран и слизистых оболочек.
Побочные действия
При использовании больших объемов изотонического раствора возможны
– головная боль, головокружение, беспокойство, слабость
– слезотечение, потливость, лихорадка
– тахикардия, артериальная гипертензия
– тошнота, рвота, диарея
При наружном и местном применении побочные действия к настоящему времени не установлены
Противопоказания
— тяжелой сердечной недостаточности с выраженными явлениями застоя в малом круге
— анасаркой и другими проявлениями экстрацеллюлярной гипергидратации.
— циркуляторные нарушения, угрожающие отеком мозга и легких
— тяжелые заболевания почек
— острая левожелудочковая недостаточность
— сопутствующее назначение глюкокортикостероидов в больших дозах
Лекарственные взаимодействия
Изотонический раствор натрия хлорида 0.9 % можно смешивать с другими гидрофильными лекарственными препаратами.
Особые указания
Перед введением врач обязан провести визуальный осмотр бутылки с предназначенным для переливания препаратом. Раствор должен быть прозрачным, не содержать взвешенных частиц или осадка. Препарат считается пригодным для использования при наличии этикетки, сохранении герметичности упаковки и отсутствии трещин на бутылке. Результаты визуального осмотра и данные этикетки (наименование препарата, предприятие-изготовитель, номер серии и сроки годности) регистрируются в истории болезни.
При длительном введении больших количеств изотонического раствора натрия хлорида 0.9 % желательно проводить контроль содержания электролитов в плазме крови. С осторожностью следует назначать большие объемы раствора больным с почечной недостаточностью.
При лечении детей грудного возраста применяют только для коррекции водного баланса.
Беременность и период лактации
Применяется при беременности и лактации.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
Передозировка
Наблюдается только при нарушении правил инфузии.
Симптомы: может привести к хлоридному ацидозу, гипергидратации, усилению выведения калия из организма.
Лечение: При появлении симптомов указанных состояний, введение препарата следует отменить.
Условия хранения
Хранить при температуре не выше 25 оС.
Замораживание препарата при условии сохранности герметичности не является противопоказанием к его применению.
Хранить в недоступном для детей месте!
Срок хранения
Не применять по истечении срока годности.
Условия отпуска из аптек
Форма выпуска и упаковка
По 200 мл, 400 мл в бутылки стеклянные для крови, укупоренные пробками резиновыми, обжатые колпачками алюминиевыми.
На бутылку, групповую тару наклеивают этикетки из бумаги этикеточной или самоклеющуюся этикетку.
Производитель
ОАО «Несвижский завод медицинских препаратов»
Республика Беларусь, 222603,
пос. Альба, ул. Заводская, 1
Тел. / факс +375 (1770) 62001 / 62073
Наименование и страна владельца регистрационного удостоверения
ОАО «Несвижский завод медицинских препаратов», Республика Беларусь
Наименование и страна организации-упаковщика
ОАО «Несвижский завод медицинских препаратов», Республика Беларусь
Адрес организации принимающей на территории Республики Казахстан претензии от потребителей по качеству продукции:
Натрия хлорид : инструкция по применению
Лекарственная форма
Раствор для инфузий 0.9 %
Состав
1 л препарата содержит
активное вещество – натрия хлорид – 9.0 г;
вспомогательное вещество – вода для инъекций – до 1 л.
1 л препарата содержит
Натрия-иона (Na+) – 154.0 ммоль
Хлорид-иона (Сℓ-) – 154.0 ммоль
.</p><h2>Показания к применению</h2><p>— большие потери внеклеточной жидкости или недостаточное ее поступление</p><p>— растворение лекарственных препаратов, предназначенных для парентерального введения</p><p>— увлажнение перевязочного материала, промывание ран, слизистых оболочек.</p><h2>Способ применения и дозы</h2><p>Во время регидратационной терапии заместительная терапия жидкостью должна проводиться с осторожностью маленьким детям и пожилым пациентам.</p><p>Объем изотонического солевого раствора, необходимый для пополнения дефицита жидкости, варьируется в зависимости от возраста, массы тела, дополнительного лечения и тяжести клинического состояния. Доза вводимого раствора в каждом случае определяется в зависимости от потери организмом жидкости, ионов натрия и хлора и подлежит клинической и лабораторной оценке.</p><p>Детям при острой дегидратации (без определения лабораторных параметров) вводят в дозе 20-30 мл/кг. В дальнейшем режим дозирования корректируется в зависимости от лабораторных показателей. При длительном введении больших доз 0.9 % раствора натрия хлорида необходимо проводить контроль электролитов в плазме и моче.</p><p>Приготовление растворов лекарственных средств с использованием натрия хлорида для инъекций осуществляется в стерильных условиях (вскрытие бутылки, наполнение шприца и емкостей с лекарственными средствами). Количество натрия хлорида для инъекций с целью приготовления раствора конкретного средства определяется инструкцией по применению последнего или в зависимости от ситуации – врачом.</p><p>Раствор натрия хлорида для инъекций в качестве растворителя лекарственных средств не применяется, если в качестве обязательного для некоторых из них указан другой растворитель.</p><p>0.9 % раствор натрия хлорида применяют для промывания ран, глаз, слизистой оболочки полости носа, увлажнения перевязочного материала.</p><h2>Побочные действия</h2><p>— тошнота, рвота, спазмы в области желудка, диарея</p><p><a href=) Источник
ИсточникНатрия хлорид-солофарм раствор для инф. 0.9% 200мл фл 1 шт
В наличии в 352 аптеках
| Производитель: | ГРОТЕКС |
| Завод производитель: | Гротекс ООО, Россия |
| Форма выпуска: | раствор для инфузий |
| Количество в упаковке: | 200 мл |
| Действующие вещества: | натрия хлорид |
| Дозировка: | 9 мг/мл |
| Назначение: | Инфузионные растворы |
Описание
Состав и описание
Активное вещество:
1 л раствора содержит: натрия хлорид – 9,0 г;.
Вспомогательные вещества:
Вода для инъекций – до 1,0 л.
Теоретическая осмолярность: 308 мОсм/л.
Описание:
Прозрачная бесцветная жидкость.
Форма выпуска:
Раствор для инфузий 0,9 %.
Противопоказания
Гипернатриемия, гиперхлоремия, гипокалиемия; внеклеточная гипергидратация; внутриклеточная дегидратация; циркуляторные нарушения, связанные с опасностью развития отека головного мозга и легких; отек головного мозга; отек легких; декомпенсированная сердечная недостаточность; хроническая почечная недостаточность; состояния, которые могут вызвать задержку натрия, гиперволемию и отек (центральный и периферический), такие как: первичный альдостеронизм и вторичный альдостеронизм, обусловленный, например, артериальной гипертензией, застойной сердечной недостаточностью, болезнью печени (включая цирроз), болезнью почек (включая стеноз почечных артерий и нефросклероз), преэклампсией; сопутствующее назначение глюкокортикостероидов в больших дозах; противопоказания к добавляемым в раствор препаратам.
Хроническая сердечная недостаточность, хроническая почечная недостаточность (олиго-, анурия), ацидоз, артериальная гипертензия, периферические отеки, токсикоз беременных.
Дозировка
Показания к применению
Взаимодействие с другими лекарственными средствами
Передозировка
Передозировка может привести к хлоридному ацидозу, гипергидратации, увеличению выведения калия из организма. При совмещении с другими лекарственными средствами, жалобы при избыточном введении наиболее часто связаны со свойствами добавленных в раствор препаратов.
Рвота, диарея, спастические боли в животе, жажда, пониженное слюно- и слезоотделение, потоотделение, лихорадка, тахикардия, повышение артериального давления, почечная недостаточность, периферические отеки, отек легких, остановка дыхания, головная боль, головокружение, беспокойство, раздражительность, слабость, мышечные судороги и ригидность мышц, генерализованные судороги, кома.
Симптоматическое. При появлении симптомов вышеуказанных состояний введение препарата необходимо отменить.
Фармакологическое действие
Фармакологическая группа:
Регидратирующее средство.
Фармакодинамика:
Плазмозамещающее средство. Оказывает дезинтоксикационное и регидратирующее действие. Восполняет дефицит натрия при различных патологических состояниях организма. 0,9 % раствор натрия хлорида изотоничен плазме человека, поэтому быстро выводится из сосудистого русла, лишь временно увеличивает объем жидкости, циркулирующей в сосудах.
Фармакокинетика:
Концентрация ионов натрия – 142 ммоль/л (плазмы) и 145 ммоль/л (интерстициальной жидкости), концентрация хлорида – 101 ммоль/л (интерстициальной жидкости). Выводится почками.
Беременность и кормление грудью
Условия отпуска из аптек
Побочные явления
При правильном применении препарата побочные реакции маловероятны.
Побочные реакции приведены ниже в порядке убывания их тяжести, без указания частоты встречаемости.
Со стороны системы кровообращения: ацидоз, гипергидратация, гипокалиемия.
Со стороны иммунной системы: реакции гиперчувствительности или инфузионные реакции, в том числе гипотензия, пирексия, тремор, озноб, крапивница, сыпь, зуд.
Общие расстройства и нарушения в месте введения: реакции в месте введения, такие как эритема в месте введения, кровоизлияние/гематома в месте инъекции, ощущение жжения, крапивница в месте введения, тромбоз или флебит в месте введения.
Прочие: лихорадка, инфекция в месте введения (при нарушении правил антисептики).
При применении препарата в качестве базового раствора (растворителя) для других препаратов вероятность побочных эффектов определяется свойствами этих препаратов.
В этом случае, при появлении побочных реакций следует приостановить введение раствора, оценить состояние пациента, принять адекватные меры и сохранить оставшийся раствор для анализа, если это необходимо.
Особые указания
При длительном введении больших доз изотонического раствора натрия хлорида рекомендуется контролировать содержание электролитов в плазме и моче, следить за уровнем суточного диуреза. Большие объемы изотонического раствора натрия хлорида применяют с осторожностью у пациентов с нарушенной выделительной функцией почек и/или сердечной недостаточностью, артериальной гипертензией, гипокалиемией, детям, пожилым пациентам. Флакон Полифлак позволяет осуществлять разведение сухих лекарственных препаратов и перенос во флакон жидких лекарственных форм при помощи двухсторонней канюли для смешивания лекарственных средств. Допускается замораживание при транспортировании. После транспортирования в условиях отрицательных температур препарат должен быть выдержан при комнатной температуре до полного размораживания. Замораживание препарата, при условии герметичности флакона, не является противопоказанием к его применению.
Влияние на способность управления транспортными средствами и механизмами
Клинических исследований по оценке влияния препарата на способность к управлению транспортными средствами и механизмами не проводилось.
Руководство по лечению хронического синусита
Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам? Oбзоры, касающиеся диагностики и лечения болезней придаточных
Каковы диагностические признаки острых и хронических синуситов?
Показаны ли антибиотики, и если да, то в каком случае?
Каких пациентов стоит направлять к специалистам?
Oбзоры, касающиеся диагностики и лечения болезней придаточных пазух носа (ППН), чаще всего вызывают множество новых вопросов, поскольку точный диагноз осложняется неспецифичностью неинвазивных методов обследования. Эмпирическое лечение, особенно с помощью антибиотиков, как правило, считается успешным, хотя во многих случаях наступает спонтанное выздоровление без какого-либо лечения.
Цель этого обзора — осветить современные представления о природе воспаления ППН и дать логические и фактические обоснования медикаментозного либо хирургического лечения.
Анатомия и физиология. Носовая полость и ППН наделены важными физиологическими функциями. Преимущественно через полость носа проходит вдыхаемый и выдыхаемый воздух, поэтому нос должен обладать защитными механизмами, способными оградить воздухоносные пути от вдыхаемых патогенов и инородных тел.
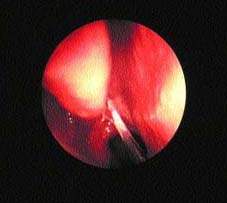 |
| Рисунок 1. Слизь стекает назад в носоглотку вследствие движений ресничек |
Железы реснитчатого эпителия носа и ППН производят поверхностный слизистый слой. Он задерживает частички веществ, а реснички, находящиеся в постоянном движении, проталкивают их назад, в носоглотку (см. рис. 1).
И верхнечелюстная, и лобная пазухи вентилируются через каналы, в свою очередь проходящие через переднюю решетчатую область. Очень важно, чтобы эти пути оставались проходимыми, поскольку нормальный отток слизи нужен для поддержания воздухонаполнения пазух.
Важная роль передних клеток решетчатого лабиринта и среднего носового хода в физиологии ППН подтверждается тем, что эта область получила название “остеомеатальный комплекс” (рис. 2). Считается, что легкое ограниченное воспаление в этой области может привести к вторичному инфицированию верхнечелюстного и фронтального синуса. Это во многом справедливо, хотя патогенез синуситов более сложен.
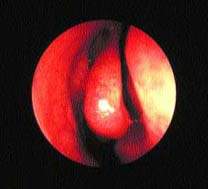 |
| Рисунок 2. Нормальный средний носовой ход — область “остиомеатального комплекса” |
Микробиология. Носовая полость и ППН заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микроорганизмы, что и в инфицированных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
При остром синусите чаще всего выделяют Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarrhalis.
При хронических синуситах обычно присутствуют те же микроорганизмы, а также анаэробы, такие как штаммы Fulsobacteriulm, Staphylococculs aulreuls, изредка грамотрицательные бактерии, например штаммы Pseuldomonas. В последние годы участились случаи диагностики синуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergilluls, а выраженность клинических проявлений зависит от имунного статуса пациента.
 |
| Рисунок 3. Гной в среднем носовом ходе при остром синусите |
Все больше диагностируется аллергических синуситов, часто ассоциированных с назальными полипами.
Клиника. С позиций оториноларингологической хирургии понятия об анатомии, физиологии и патологии ППН в корне изменились с появлением жесткой эндоскопии носовой полости и возможности компьютерного сканирования (КТ) синусов.
Однако ни один из этих диагностических методов не доступен для врача общей практики, которому нередко приходится ставить диагноз и лечить синусит на основании клинических симптомов.
Часто жалобы больных при остром и хроническом синуситах совпадают, поэтому своевременный подход предполагает, что при попытке различать эти состояния врач опирается скорее на патофизиологию, чем на соображения длительности заболевания.
 |
| Рисунок 4. Компьютерное сканирование синусов |
Синусит считается острым, когда инфекция разрешается под действием медикаментозной терапии, не оставляя значительных повреждений слизистых. Острые эпизоды могут быть рецидивирующими по своей природе; хронический синусит — постоянное заболевание, которое не поддается только медикаментозному лечению. При разграничении этих состояний проблема заключается в том, что для хирургического лечения всегда находятся показания, хотя в действительности многим пациентам достаточно длительной медикаментозной терапии. Кроме того, хирургическое вмешательство не дает стопроцентного успеха.
У многих пациентов с острым синуситом в анамнезе началу заболевания предшествует простуда. Симптомы, позволяющие предположить развитие острого синусита:
В некоторых случаях имеются местные симптомы, позволяющие заподозрить вовлечение различных синусов. При диагностике наиболее достоверным симптомом является жалоба на гнойные выделения из носа или выявление их при обследовании (рис. 3).
Если пациент страдает головными или лицевыми болями при отсутствии гнойных выделений, скорее всего, это не синусит.
При невылеченном синусите инфекция иногда распространяется за пределы пазух, приводя к серьезным осложнениям. Чаще это случается при инфицировании лобной и решетчатой пазух; более всего осложнениям подвержены дети.
При распространении инфекции из фронтального синуса вперед мягкие ткани лба становятся отекшими и болезненными. Первоначально развивается целлюлит, затем субпериостальный абсцесс. Распространение через заднюю стенку фронтального синуса приводит к внутричерепным осложнениям, таким как менингит, субдуральная эмпиема или абсцесс передней доли.
При воспалении решетчатой пазухи инфекция распространяется через тонкую кость бумажной пластинки, приводя к поражению глазницы, сопровождающемуся целлюлитом и орбитальным абсцессом. Нелеченые инфекции глазницы почти всегда ведут к слепоте.
 |
| Рисунок 5. Компьютерная томограмма синусов, демонстрирующая односторонний хронический синусит |
При подозрении на осложненный синусит, особенно при отеке мягких тканей глазницы у ребенка, необходима срочная консультация оториноларинголога и уточнение диагноза путем компьютерного сканирования.
Клиническая картина хронического синусита разнообразна. Как и при острой инфекции, заложенность носа и гнойное отделяемое являются постоянными симптомами.Температура не повышается либо повышается умеренно, а жалобы на общее недомогание, головную и лицевую боль типичны. Дополнительно многие пациенты жалуются на снижение обоняния, при этом они чувствуют отвратительный запах гноя в носу.
Простое клиническое обследование носовой полости с помощью отоскопа позволяет обнаруживать крупные полипы; маленькие полипы видны только при эндоскопии носа.
| Промывание верхнечелюстного синуса под местной анестезией теряет былую популярность, так как редко приносит длительное облегчение |
За прошедшее десятилетие участились случаи диагностики острых и хронических синуситов у детей, особенно в Северной Америке. Диагностика и лечение детских синуситов осложняется многими факторами.
Рецидивирующие симптомы поражения верхних дыхательных путей у детей проявляются достаточно часто и, как правило, свидетельствуют о наличии заболевания миндалин и аденоидов, а не первичного синусита. Компьютерное томографическое сканирование детей с симптомами поражения верхних дыхательных путей часто выявляет аномалии ППН, особенно верхнечелюстных.
Клинический опыт показывает, что симптомы синуситов у детей часто сами проходят с возрастом, при этом до сих пор не установлено, вырастают ли из “сопливых” детей “сопливые” взрослые.
Нет сомнения в том, что хронический синусит встречается и у детей, особенно если имеется нарушение функции реснитчатого эпителия. Однако большинство британских лор-хирургов считают, что, насколько это возможно, необходимо придерживаться консервативных методов лечения детей.
Обследование. В общей практике диагноз “синусит”, как правило, ставится на основании клинических данных.
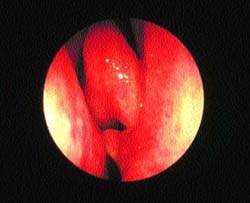 |
| Рисунок 6. “Шпора” перегородки носа, врезающаяся в среднюю носовую раковину, — возможная причина “контактных болей” |
Плоскостная рентгенография пазух чрезвычайно неспецифична и малоинформативна для выявления патологических изменений. Аномалии на таких рентгенограммах обнаруживаются у половины населения. Так, на рентгенограмме может быть выявлено утолщение слизистой верхнечелюстной пазухи, что не совпадает с результатами прямой эндоскопии. Несмотря на это, к плоскостным снимкам прибегают довольно часто, особенно при хронических симптомах.
В руководстве, изданном Королевской коллегией радиологов, говорится, что плоскостная рентгенография не является обязательным рутинным исследованием при заболеваниях ППН].
Обзор плоскостных снимков показывает, что целесообразно назначить полный курс местных стероидов без рентгенографии ППН пациентам с хроническим неспецифическим синуситом; если такое лечение оказалось неэффективным или имеется подозрение на неоплазию, пациента следует направить на лечение к специалисту.
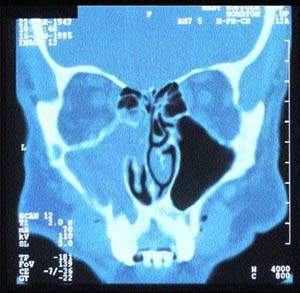
Наиболее специфичным методом оценки анатомии и патологии пазух носа является компьютерная томография, как правило, в проекции венечного шва (рис. 4).
Компьютерное сканирование пазух дает точную информацию об анатомии пациента и наличии патологических изменений (рис. 5). Однако это исследование следует проводить только после специализированного обследования, включающего и назальную эндоскопию.
Наличие столь противоположных точек зрения нередко только сбивает с толку врача общей практики, сталкивающегося с острым синуситом. Опасность назначения длительного курса антибиотиков заключается в развитии антибиотикорезистентности; кроме того, больные нередко отказываются от продолжительного лечения. Неадекватное лечение скрывает в себе риск остаточной инфекции, при этом всегда сохраняется, хоть и небольшая, вероятность развития осложнений.
 |
| Рисунок 7. Перед направлением к специалисту следует попробовать провести интраназальную стероидную терапию |
Многие пациенты, поступающие с симптомами синусита, выздоравливают спонтанно, без приема антибиотиков; задача врача — своевременно определить, есть ли возможность такого выздоровления.
Предполагается, что успешно решить этот вопрос может помочь КТ-сканирование. Пациенты с уровнем жидкости или при наличии тотального затемнения верхнечелюстных пазух нуждаются в антибиотиках, в то время как больные, у которых при сканировании не выявлено никаких отклонений или речь идет только об утолщении слизистой оболочки, скорее всего, могут выздороветь спонтанно.
Английские врачи общей практики не имеют непосредственного доступа к КТ, и вряд ли она будет им предоставлена для диагностики острого синусита, так как пациент при этом подвергается значительному облучению, а кроме того, исследование стоит достаточно дорого.
С чисто симптоматических позиций наличие гнойного отделяемого из носа и заложенность носа — более достоверные признаки инфицирования пазух, чем другие симптомы, такие как головные и лицевые боли. Для больных с первой группой симптомов оправданно назначение антибиотиков.
При выборе антибиотика необходимо учитывать возможность присутствия пенициллин-резистентных штаммов.
Препаратами первого ряда являются амоксиклав, эритромицин и цефалоспорины, например цефиксим. Те же антибиотики могут быть назначены при хронических инфекциях; в этом случае также полезны производные хинолона, такие как ципрофлоксацин.
Часто при остром синусите в качестве дополнительных средств используются противоотечные препараты, как местные, так и системные. Местные противоотечные, например ксилометазолин, уменьшают отек слизистой и улучшают проводимость воздуха, что теоретически ускоряет выздоровление.
Паровые ингаляции, часто с ароматическими добавками, например с ментолом, приносят облегчение пациенту, усиливая ощущение тока воздуха в носовой полости, но объективно не способствуют выздоровлению.
Хронический синусит. Наличие хронической инфекции ППН подразумевает или собственно заболевание слизистой, или анатомическое препятствие аэрации пазух. В любом случае хронический синусит не поддается только антибиотикотерапии.
Краеугольным камнем лечения в данном случае является стероидная терапия, как правило, с назальным путем введения. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Местные стероиды назначают в каплях или в форме спрея. Часто оказываются эффективны местные бетаметазоновые капли, которые нужно вводить, соблюдая правильное положение (голова наклонена вниз) (рис. 7), и применять не более шести недель во избежание возникновения системных побочных эффектов. Преимущество новых стероидных спреев (триамцинолон, будезонид) заключается в однократном примении в течение дня, что удобнее для пациента.
Пациентов следует направлять на консультацию к специалисту, если адекватное медикаментозное лечение оказалось неэффективным или при подозрении на более серьезные заболевания, такие как неоплазия или гранулематоз Вегенера. Часто курс интраназальных стероидов облегчает состояние пациентов с рецидивирующими острыми и хроническими синуситами. Такой курс следует провести перед направлением к оториноларингологу.
Имеется ряд симптомов, заставляющих заподозрить неоплазию и требующих раннего направления к специалисту: односторонние кровянистые выделения из носа, онемение лица, диплопия, глухота, обусловленная выпотом в среднем ухе, и определение интраназального объемного образования при обследовании.
Некоторым пациентам показано хирургическое лечение, причем в основном хирурги предпочитают эндоскопическую этмоидэктомию. Пункции верхнечелюстного синуса под местной анестезией теряют былую популярность, так как редко приносят длительное облегчение и чрезвычайно не нравятся пациентам.
Новые хирургические и анестезиологические методики позволяют в большинстве центров проводить операции на пазухах на базе дневного стационара и избегать рутинной послеоперационной тампонады носа.
Лечение лицевых болей. Значительную часть рабочего времени ринолога занимает диагностика пациентов с лицевыми и головными болями. С появлением синусовой хирургии в лечении заболеваний, сопровождающихся этими симптомами, удалось добиться впечатляющих результатов.
Часто симптомы, присущие синуситу, и жалобы, типичные для мигреней и кластерных головных болей, во многом совпадают.
Если у пациента с лицевыми болями отсутствует заложенность носа или гнойные выделения, а результаты эндоскопии и КТ-сканирования нормальные, то, скорее всего, проблема не в носе и придаточных пазухах, и синусовая хирургия здесь неэффективна, хотя не следует сбрасывать со счетов возможность воздействия плацебо.
Недавно возник интерес к так называемой контактной боли. Предполагается, что при этом состоянии носовая перегородка находится в патологическом контакте с боковой стенкой носа. Обычно это происходит, когда от перегородки отходит острая шпора, упирающаяся в среднюю носовую раковину (рис. 6). Как правило, пациенты жалуются на боль вокруг центральной части лица, отдающую в лоб и глазницы.
