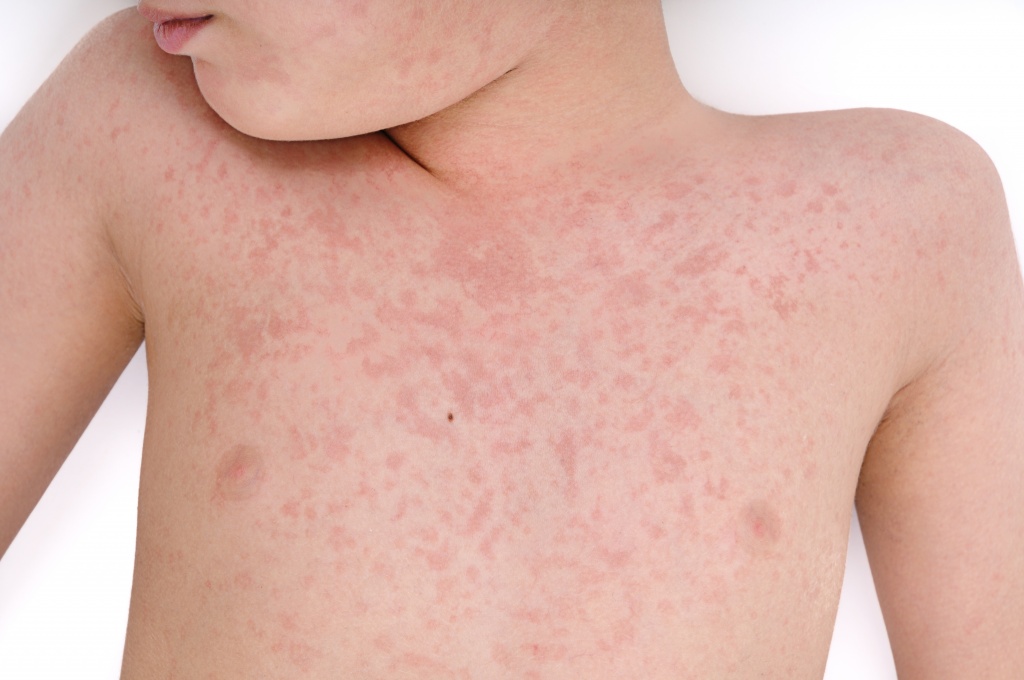
как проявляется аллергия на молочные каши
Аллергия на кашу
Последнее обновление: 03.03.2021
Аллергия на кашу у взрослых – явление относительно редкое, зато дети страдают от нее намного чаще. Подобная реакция в детском возрасте обусловлена недостаточным уровнем развития желудочно-кишечного тракта, ранним введением в прикорм каш, а также особенностью иммунной системой.
У ребенка аллергия на каши: в чем причина?
До полугодовалого возраста ребенку обычно хватает материнского молока. Однако по мере взросления малышу становится его недостаточно, поэтому, начиная с 4-6 месяцев, грудное меню принято дополнять введением прикорма. Обычно в качестве дополнительной пищи грудные дети получают прикорм в виде овощных и фруктовых пюре, а также кашек.
Переход от материнского молока к более «взрослой» еде нередко сопровождается неприятными моментами. Аллергия на каши у грудничка – достаточно распространенное явление.
Одна из причин появления подобной аллергии – использование при приготовлении каши цельного коровьего или козьего молока. Повышенная чувствительность и аллергия на белок молока особенно распространена, в частности, у малышей, находящихся на искусственном вскармливании.
Из-за опасности развития аллергических реакций большинство педиатров рекомендует отказаться от раннего прикорма с использованием молочных продуктов. Врачи советуют варить каши не на молоке из-за опасности аллергии, а на воде.
Еще одна предпосылка к развитию аллергии – непереносимость или повышенная чувствительность к глютену и глиадину, содержащихся во многих крупах. При непереносимости глютен оказывает особое воздействие на ворсинки кишечника, в результате чего может возникать метеоризм, боль в животе, вялость и апатия, головные боли, повышенная чувствительность кожи, зуд, першение в горле, высыпания.
В кишечнике происходит расщепление растительного белка на аминокислоты. Но так как ЖКТ грудничка еще не до конца сформирован, вырабатывается недостаточное количество ферментов, необходимых для качественного переваривания глютена и глиадина. Именно поэтому прикорм следует начинать с безглютеновых каш. К ним относятся кукурузная, гречневая, рисовая.
В крупах содержится большое количество клетчатки. Грубые растительные волокна нормализуют и стимулируют работу кишечника, однако в некоторых случаях (например, в детском возрасте) способны вызывать проблемы с пищеварением. Именно по этой причине нельзя давать малышам цельнозерновые крупы, грубую овсянку, ячмень.
В состав детских сухих каш часто добавляют сухофрукты и цукаты, которые также способны стать причиной аллергии. Поэтому желательно начинать прикорм с каш без фруктовых добавок – особенно это касается цитрусовых, яблок, клубники, малины и экзотических плодов.
Несмотря на то, что сахар относится к углеводам, а не к белкам, его содержание в детской каше также может стать предпосылкой к развитию аллергии. Наличие в продуктах сахара ведет к усилению процессов брожения и гниения в детском кишечнике. Из-за этого для прикорма рекомендуется брать каши с пометкой «без сахара».
Аллергия на кашу: симптомы
В зависимости от общего состояния здоровья, уровня иммунитета, проживания в экологически благоприятном или неблагоприятном регионе, а также наследственности, признаки аллергии могут иметь разную степень проявления. У некоторых людей нетипичная реакция может ограничиться легким покраснением кожи, тогда как у других проблема принимает более серьезные формы.
К числу симптомов аллергии на кашу относят следующее:
Аллергия на гречневую кашу
Гречневая крупа считается одной из самых полезных и редко вызывающих аллергию. В ее состав входит ряд ценных микроэлементов, витаминов группы В, растворимых жиров и солей. При этом гречка не содержит глютена, легко усваивается, не вызывает запоров, поэтому именно ее рекомендуют использовать в качестве основной каши в период введения прикорма.
Однако, несмотря на относительную безопасность, гречка может стать причиной развития аллергии. Считается, что предпосылкой к этому являются белки из числа альбуминов, проламинов и глобулинов, входящие в ее состав.
Обычно упоминают следующие признаки аллергии на гречневую кашу: отек языка и губ, ощущение покалывания во рту, кашель и чихание, появление сыпи, сопровождающейся зудом, затрудненное дыхание, одышка, боль в носовых пазухах.
Аллергия на кукурузную кашу
Как и гречка, кукурузная каша вызывает аллергию редко. Она не содержит глютен, поэтому используется в качестве первого прикорма.
Симптомы аллергии на кукурузную кашу совпадают с признаками аллергии на другие крупы.
Рисовая каша: аллергия
В состав риса входит много витаминов, микроэлементов и минералов. Считается, что он вызывает аллергию достаточно редко, однако такие случаи все же имеют место. Согласно некоторым исследованиям, склонность к повышенной чувствительности к рису имеет наследственный характер.
Аллергия на пшеничную кашу
В отличие от описанных выше круп, пшеница содержит глиадин – растительный белок, для переработки которого необходимо особые ферменты. Если же они вырабатываются в недостаточном количестве, у человека развивается аллергическая реакция. Поэтому людям, имеющим аллергию на глиадин, глютен- придется исключить из рациона пшеничную кашу.
Признаки аллергии на пшеничную крупу представлены описанными выше кожными проблемами, а также сбоями сердечного ритма, затрудненным дыханием, повышенной температурой тела.
Аллергия на манку
Учитывая, что манная крупа представляет собой мелко перемолотую пшеницу, каша из нее может вызывать аллергию. Несмотря на то, что в ней относительно мало клетчатки (около 2%), высокое содержание клейковины делает манку опасной для маленьких детей и людей, имеющих склонность к аллергии на глютен, глиадин.
Аллергия на пшенную кашу
Нетипичная аллергическая реакция на пшено встречается реже, чем на пшеницу. Главная причина ее развития – специфический растительный белок, входящий в состав пшенной крупы.
Какие каши есть при аллергии?
Если у взрослого человека или ребенка наблюдается аллергия на кашу, это не повод отказываться от всех зерновых. Реже всего вызывают аллергию гречневая, рисовая и кукурузная каши – обычно их можно есть даже при аллергии на другие продукты.
Диагностика и лечение аллергии на кашу
Терапия должна начинаться с консультации у специалиста. Если вы заметили у себя, своих близких или ребенка появление признаков необычной реакции на ту или иную крупу, необходимо записаться на прием к аллергологу или дерматологу.
Чтобы выяснить, какие именно каши, вызывающие аллергию, стали причиной развития ненормального ответа иммунной системы, врач проведет кожные пробы, назначит анализ крови на IgE. Именно эти исследования помогают точно выявить аллерген. Для их проведения доктор наносит на кожу предплечья потенциальные аллергены и наблюдает за реакцией организма.
После того, как будет установлен аллерген, врач назначит соответствующую терапию. Обычно она заключается в употреблении энтеросорбентов, приеме антигистаминных средств, обработке кожных высыпаний противозудными мазями и кремами, применении противовоспалительных препаратов. Если имеет место ринит, могут быть назначены гормональные капли.
Кроме того, важно соблюдение противоаллергенной диеты. Это значит, что из рациона пациента (или кормящей матери, если речь идет о грудничке) должны быть исключены:
Как ускорить выздоровление при аллергии на кашу?
Чтобы терапия была максимально эффективной, важно соблюдать все рекомендации доктора. Также можно дополнительно использовать вспомогательные средства – например, интенсивный и восстанавливающий кремы «Ла-Кри».
При выборе подходящего средства нужно отталкиваться от симптоматики аллергии. Если имеет место повышенная сухость и высыпания, целесообразно пользоваться интенсивным кремом, а если наблюдается зуд без ярко выраженной сухости, лучше воспользоваться восстанавливающим кремом «Ла-Кри».
Клинические исследования
Проведенные клинические исследования доказывают высокую эффективность, безопасность и переносимость продукции ТМ ««Ла-Кри». Крем для чувствительной кожи подходит для ежедневного ухода за взрослой и детской кожей с легкой и средней формой атопического дерматита и в период ремиссии. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Средства рекомендованы союзом педиатров России.
Пищевая аллергия
Пищевая аллергия – специфическая реакция организма, которая проявляется после употребления в пищу определенных продуктов питания (или их ингредиентов). Чаще всего подобную защитную реакцию вызывает белок, реже – жиры и/или углеводы.
Людям, склонным к пищевой аллергии следует знать, что одно и то же блюдо может включать несколько аллергенов, которые будут восприниматься их организмом как вещества, несущие потенциальную опасность.
Аллергией на продукты питания страдают и взрослые, и дети. Однако у детей младшего возраста такая проблема наблюдается чаще, чем у взрослых (в силу особенностей протекания физиологических процессов и не оформившегося иммунитета). Специалисты отмечают, что в последние годы по всему миру стабильно увеличиваются число людей, подверженных данному заболеванию.
Причины пищевой аллергии
Принято считать, что патология имеет наследственную природу. Если один из родителей имеет склонность к аллергии, то вероятность возникновения такой же реакции на некоторые пищевые продукты у малыша достаточно высока. При двух родителях-аллергиках ребенок практически всегда имеет ту же самую проблему.
Справка. Нередко диагностируется аллергия перекрестного типа. Это означает, что у человека имеется реакция на определенные продукты, вызывающие аллергию. Например, при употреблении фасоли таковая была обнаружена. Значит, существует опасность подобного ответа организма и на другие бобовые культуры. При этом если человек ел фасоль впервые, негативных последствий может и не быть, они развиваются после повторного употребления блюда. В этом случае повторный либо длительный прием какого-либо продукта питания приводит к распознанию организмом аллергена и реагированием на раздражитель характерной симптоматикой.
Продукты питания, вызывающие аллергию
Продукты, которые могут вызвать аллергию, делятся на три вида по степени потенциальной аллергенности: высокая, средняя и низкая. Примеры аллергенных продуктов приведены в таблице ниже.
Важно! Помощь аллергику невозможно оказать без выявления аллергена по таблице продуктов с высоким аллергическим потенциалом. Состояние пациента оценивается после употребления им того или иного продукта.
Перекрестная пищевая аллергия
Ранее пациентам часто не могли подобрать оптимальный вариант питания и лечения (даже при условии обнаружения основного раздражителя). У многих больных при отсутствии взаимодействия с аллергеном симптомы не исчезали вообще или начинался рецидив. Это побудило ученых к проведению полномасштабных исследований. Был введен термин «перекрестная аллергия» и сейчас в медицине используются новые подходы для составления ежедневного меню и подбора лекарств.
Пример. У пациента выявлена истинная аллергия на пшеницу. Она при определенных условиях развивается и на другие злаки. Значит, необходимо исключить из продуктов питания все эти злаки.
Специалисты разработали перечень двойников-аллергенов, при контакте с которыми у пациентов может развиться негативная реакция. При составлении таблиц перекрестной пищевой аллергии используется следующий принцип – аллерген, вызывающий основную реакцию берется за основу. Затем выявляют группы раздражающих веществ, которые имеют аналогичное строение (а значит и идентичную реакцию организма).
Симптомы заболевания
Сразу после употребления пищи появляется отек губ и полости рта. Затем (по мере продвижения пищи по пищеварительному тракту) присоединяется следующая симптоматика:
При тяжелой форме болезни возможно появление негативных реакций уже только при запахе и прикосновении к определенным продуктам питания. В этом случае у больного может развиться аллергия в нескольких органах.
Если больному не оказана грамотная врачебная помощь, развивается анафилактический шок, при котором высока вероятность летального исхода.
Диета при пищевой аллергии
Лечебно-профилактическое питание при пищевой аллергии предполагает:
Обычному человеку достаточно сложно самостоятельно разработать грамотный индивидуальный алгоритм питания. Поэтому для лечения пищевой аллергии и подбора оптимального способа питания следует обращаться к квалифицированным специалистам. Не следует пользоваться никакими диетами, которые публикуются в околонаучных статьях в интернете!
Медики рекомендуют в последующем, после постановки диагноза, постепенно и под наблюдением лечащего врача вводить в рацион ряд пищевых продуктов с целью выявления индивидуальных реакций организма на каждый из них.
Совет. Людям, у которых диагностировано данное заболевание, следует внимательно изучать информацию на упаковке перед покупкой товара в магазине. Нередко аллергические реакции бывают на продукты, относящиеся низкоаллергенной группе. Поэтому подбор диеты должен проводиться в индивидуальном порядке.
От больного требуется самодисциплина и четкое соблюдение предписаний врача. Разумным решением будет питаться каждым из продуктов один раз в 4-5 дней. Возможно, реакция развивается не на конкретное блюдо, а на накопление определенного аллергена из него, когда он поступает в организм регулярно и концентрируется в нем.
Следует понимать, что соблюдая даже самую строгую гипоаллергенную диету, нужно, тем не менее, уделять должное внимание разнообразию рациона. Включая каждый день в пищу разрешенные продукты, следует стремиться к тому, чтобы организм получал весь набор жизненно важных компонентов (белки, углеводы, витамины, жиры, макро- и микроэлементы). В противном случае человек будет испытывать дефицит полезных веществ и это приведет к развитию разнообразных патологий и ухудшению самочувствия.
Лечение
Основной метод, широко применяемый для действенного лечения пищевой аллергии –элиминационная диета. Это означает, что пациенту запрещено употреблять на время отдельные продукты, аллергический ответ на которые был точно установлен. Такой вид терапии используют как для взрослых, так и для детей, включая малышей с аллергией на молочные продукты. Практика показывает, что в большинстве случаев симптоматика заболевания полностью исчезает через определенный промежуток времени.
Внимание! Лечением заболевания с помощью лекарств от пищевой аллергии занимается только врач! Нельзя самостоятельно приобретать любые медикаменты и экспериментировать с ними. Существуют качественные лекарства, которые доказали свой высокий эффект в ходе клинических испытаний и практического применения. Они активно используются во время обострения (под строгим наблюдением опытного врача).
Профилактика
К профилактическим мерам относят регулярное наблюдение у специалистов, прохождение обследований, четкое выполнение предписаний врача, соблюдение правил питания и прием лекарственных средств. Препараты для лечения и профилактики заболевания рекомендовано приобретать у солидных поставщиков. Социальные аптеки Столички – это безупречная репутация, выгодные цены и гарантия качества всех медикаментов.
Пищевая аллергия у ребёнка: что делать родителям?
Распространённость аллергических болезней высокая во всем мире. По данным Всемирной организации здравоохранения, доказанная пищевая аллергия в странах с высоким уровнем дохода достигает 6—8 % среди детей раннего возраста и 2–4 % в подростковом возрасте.
Что же такое пищевая аллергия?
Пищевая аллергия (ПА) — это вызванная приёмом пищевого продукта патологическая реакция, в основе которой лежат иммунные механизмы. Это означает, что иммунная система некоторых детей отвечает реакциями гиперчувствительности на определенные пищевые вещества.
Максимум заболеваемости пищевой аллергией приходится на первый год жизни. Часто первые симптомы пищевой аллергии появляются уже у ребёнка первых трех месяцев жизни (до 25%) при введении смесей на основе белка коровьего молока (БКМ). Второй пик частоты выявления пищевой аллергии у младенцев приходится на 6–9 месяцев жизни (до 20%).
В чем заключается опасность развития пищевой аллергии?
Данные многочисленных научных исследований показывают, что повышенная чувствительность к определённому пищевому веществу сопровождается развитием иммунных реакций, которые называются сенсибилизацией к данному продукту. Появление пищевой аллергии в первые два года жизни ребёнка увеличивает риск развития астмы и аллергического ринита в старшем возрасте. Поэтому, настороженность родителей, правильная диагностика пищевой аллергии врачом, позволяет выявить детей с высоким риском последующего развития атопического дерматита, респираторной аллергии и выработать необходимые рекомендации и превентивные мероприятия.
Важным для каждой семьи является понимание роли семейного аллергологического анамнеза. Следует принимать во внимание, что на то, как будут реализовываться функции иммунной системы ребёнка, влияет множество факторов и прежде всего генетическая предрасположенность к развитию аллергии. Так, если в семье аллергическая болезнь имеется у одного родителя, риск развития аллергии у ребёнка достигает 60%, если у обоих родителей, то риск возрастает до 80%. В одном зарубежном исследовании, был документирован и подтвержден высокий уровень отягощённой по аллергии семейной истории у детей с пищевой аллергией к белку коровьего молока. Распространенность аллергических болезней среди родственников первой линии родства (мать, отец, братья, сестры) детей с аллергией к БКМ достигала 88%. Кроме того, важными факторами для развития первичных аллергических реакций являются: избыточное поступление пищевых антигенов в организм ребёнка во внутриутробном периоде и через женское молоко, отсроченное время прикладывания к груди после рождения, сокращённая продолжительность естественного вскармливания, природа пищевого антигена, его доза (количество), частота введения, химическая структура, возраст ребенка при первом контакте с пищевыми антигенами.
По данным научных исследований, наиболее частыми аллергенами у младенцев с пищевой аллергией, являются: белки молока животных (белки коровьего молока, белки козьего молока) – до 85%; белки сои – до 28%; белки куриного яйца – в 5 месяцев регистрируется у 15%, к 1—1,5 году – у 90%; белки пшеницы к 1 году жизни – у 5–15% пациентов.
Как организм малыша расскажет о проблеме (первые симптомы)?
Первичные симптомы аллергии могут появиться на протяжении первого месяца жизни ребёнка. Например, при введении в рацион молочной смеси на основе БКМ в качестве докорма, при нехватке материнского грудного молока. Первыми проявлениями аллергической реакции на пищевые белки могут быть кожные симптомы (сухость, покраснение, папулезная сыпь), или гастроинтестинальные симптомы (срыгивания, запоры, кровь в стуле). Нередко, первичные кожные и гастроинтестинальные симптомы аллергии появляются сочетано и чаще выявляются в когорте детей с отягощенным аллергологическим анамнезом. С нашей точки зрения, эти первичные ранние проявления аллергии носят пока еще обратимый характер. Но, появление данных симптомов в периоде новорождённости является весомым доводом для обращения к врачу и наблюдения за ребенком, так как имеется высокий риск последующего развития аллергического заболевания, особенно при наличии отягощенного аллергологического анамнеза.
Важным для формирования здоровья периодом, является период введения продуктов прикорма. Так как, именно в этом периоде происходит формирование оральной толерантности (от лат. tolerantia – терпимость), или развитие аллергии к различным пищевым продуктам. Очень важными моментами являются возраст введения, разнообразие рациона, качество и количество продуктов прикорма. Современные научные данные свидетельствуют о том, что «окно толерантности» располагается в периоде от 4 до 6 месяцев жизни. Введение новых видов пищи в этом возрастном периоде, особенно при продолжающемся грудном вскармливании, обеспечивает формирование оральной иммунологической устойчивости к вводимым в рацион продуктам. Считается, что как более раннее, так и более позднее введение различных продуктов прикорма увеличивает риск развития пищевой аллергии.
Первые действия родителей после появления симптомов пищевой аллергии
Не стоит самостоятельно устанавливать «диагноз пищевой аллергии», отказываться от грудного вскармливания, кормящей маме «испытывать» себя, самостоятельно назначенными гипоаллергенными диетами, предлагать ребенку и часто менять молочные смеси по совету «опытных людей». Безусловно, следует обратиться к специалисту – врачу-педиатру, аллергологу-иммунологу.
Родителям предварительно можно проанализировать, имеется ли отягощенная по аллергии наследственность, какова продолжительность грудного вскармливания, рацион ребенка с момента рождения, какие молочные смеси вводились в рацион ребенка, вёлся ли пищевой дневник, когда появились первые симптомы, какова их тяжесть, имеется ли связь с пищей. Эту информацию следует предоставить врачу во время визита.
Необходимо ли сразу идти к врачу? Какие обследования он может назначить?
Учитывая, что первые месяцы жизни являются критическими в формировании аллергических иммунных реакций ребенка, конечно следует как можно быстрее обратиться к врачу-педиатру. Возможно потребуется консультация врача аллерголога-иммунолога, дерматолога, гастроэнтеролога. Если врач заподозрит пищевую аллергию, первоначально будет назначена диагностическая элиминационная диета на 2–4 недели, ведение пищевого дневника. При подтвержденной на определенный продукт пищевой аллергии, длительность элиминационной диеты определяется индивидуально и должна составлять не менее 6–12 месяцев.
Для ребёнка с пищевой аллергией, находящегося на искусственном вскармливании, особенно важным является правильное назначение лечебной смеси. Информацией о видах, составе, показаниях для лечебного питания (высоко гидролизованная смесь, аминокислотная смесь) владеет врач. После купирования симптомов пищевой аллергии, вопрос о времени и правилах диагностического введения причинно значимого продукта находится в компетенции врача-педиатра, аллерголога-иммунолога.
Возможно, для выявления всего спектра причинно-значимых аллергенов потребуются дополнительные лабораторные и инструментальные методы исследования. Целесообразность и необходимость которых также определит и объяснит специалист.
Актуальным вопросом родителей младенца с пищевой аллергией, является, какие продукты прикорма можно вводить. Современные научные данные указывают, что строгие элиминационные диеты в младенчестве не имеет никаких преимуществ для ребёнка. В то же время, роль продуктов прикорма все еще исследуется и следует соблюдать осторожность при введении аллергенных продуктов прикорма ребёнку с отягощенным аллергологическим анамнезом, первичными проявлениями пищевой аллергии. Правильным является, определение времени, вида, дозы, схемы введения продукта прикома врачом с последующим контролем состояния ребёнка.
Для детей с клиническими проявлениями пищевой аллергии можно рекомендовать современные промышленные продукты прикорма, рекомендованные для первого выбора:
Данные продукты обладают рядом важных качеств
Знание причин развития аллергических реакций, первых симптомов пищевой аллергии позволяет родителям своевременно обратиться к врачу за консультацией и получить современные научно обоснованные рекомендации по диагностике и лечению пищевой аллергии, выработке рациона, соответствующего актуальным потребностям ребенка.