болит живот через 2 часа после еды в чем дело
Как избавиться от дискомфорта в желудке после еды?
Пища – одно из удовольствий, которое доступно всегда. С одной стороны, это радует, а с другой – может иметь неприятные последствия. Стрессам и эмоциональным перегрузкам нужно противостоять, и вкусная еда многим в этом помогает. Главное – не увлекаться.
Легко сказать, трудно сделать
Даже стараясь придерживаться регулярного питания, мы используем готовые продукты, фастфуд, кондитерские изделия. Получается, что с виду здоровая пища скрывает в себе избыток жиров, консервантов, сахара и других пищевых добавок. Количество клетчатки, белков, медленных углеводов оставляет желать лучшего. На пищеварении это может отражаться не лучшим образом.
Если мы плохо питались в течение дня, вечером хочется наградить себя за трудовые подвиги и устроить небольшой праздник живота. С детства нас учили доедать все до конца. А сейчас это может приводить к дискомфорту в желудке после еды. Хорошо, если это случилось за несколько часов до сна. Но если переедание произошло перед сном, испорчен может быть не только вечер. Тяжесть в животе после еды может помешать выспаться, а на утро вы встаете с «кирпичом» в животе и «чугунной» головой.
Мы начинаем следить за питанием, клятвенно обещаем себе питаться правильно, но только с понедельника, а завтра нас ждет застолье в честь дня рождения или вечеринка с друзьями. Ну как здесь отказаться?
Невыполненные обещания забываются, а дискомфорт в животе, вздутие, метеоризм и другие проблемы могут преследовать нас постоянно. Многие стараются не замечать это или просто говорят, что желудок шалит.
Симптомы и их причины
Что может приводить к проблемам с пищеварением 1 :
Как возникает дискомфорт в животе после еды?
Многие связывают дискомфорт после еды именно с желудком. Но если разобраться, окажется, что основные процессы переваривания пищи проходят в кишечнике. Безусловно, важно, что мы едим, как пережевываем пищу, но в итоге «дирижер пищеварения» – поджелудочная железа. Именно она вырабатывает специальные пищеварительные ферменты, которые в кишечнике расщепляют пищу (белки, жиры и углеводы) на более простые элементы, помогая организму ее переварить и усвоить.
Если по каким-то причинам ферментов не хватает, то после еды могут возникать дискомфорт, тяжесть, вздутие, метеоризм.
Полезные рекомендации
Следует приложить все усилия для восстановления нормальной работы пищеварительной системы и взглянуть на свой образ жизни с другого ракурса.
Что может помочь 2 :
Соблюдать все рекомендации сразу непросто. И эффект от их применения будет заметен не сразу.
Как помочь пищеварению?
Наука четко описала требования к ферментному препарату 5,8 :
Креон ® является признанным ферментным препаратом в России и мире.
Трехступенчатый алгоритм действий при болях в животе

Начнем с самого простого вопроса: что нужно делать, если в области живота появились неприятные ощущения? Конечно же, выпить таблетку! Для многих из нас ответ. «очевидный». Человек, который «слишком» заботится о здоровье, а тем более знает о нем «больше, чем нужно», выглядит странно. С точки зрения многих окружающих, ему просто нечем заняться! Результаты налицо: 45% россиян, почувствовав боль в животе, хватаются за анальгетики. И лишь 28% принимают спазмолитики. При этом за последние полгода болевые ощущения в области живота чувствовал каждый шестой. Чаще страдают женщины.
Чем опасен анальгетик при абдоминальной боли?
Тем, что истинную причину неприятных ощущений он не устранит, а замаскирует. Ведь в 60% случаев виновник болевого синдрома – спазм.
Это чрезмерное сокращение клеток гладкой мускулатуры различных органов. В нашем случае речь пойдет о пищеварительной системе. Воспалительный процесс – например, гастрит, энтерит, колит или язва, отравление и другое воздействие болезнетворных микробов, инородное тело в полости органа пищеварения (деталь от игрушки в желудке или камень в желчном пузыре), дисбаланс необходимых нам веществ – витаминов и микроэлементов. Из-за этого наши органы, так или иначе отвечающие за переваривание пищи, чувствуют себя некомфортно и болезненно сжимаются. Анальгетики не действуют на причину боли, и они повлияют лишь на передачу нервных импульсов, а спазм не уберут. Плюс, как уже было сказано раньше, замаскируют болевые ощущения – и врач ничего не поймет. Или поймет, но слишком поздно. Ведь оставшиеся 40% болей в животе – 4 случая из 10 – это состояния, при которых надо вызывать скорую!
Острый панкреатит, аппендицит, прободение язвы, разрыв аневризмы кровеносных сосудов в брюшной полости, тяжелые воспалительные заболевания у женщин. Перитонит – воспаление брюшины, которое возникает не только при разрыве аппендикса, но и при «лечении» гинекологических болезней путем терпения. Камень, который вышел из желчного пузыря и закупорил желчный проток. Если принять анальгетик, доктору трудно будет понять, где причина недуга. И драгоценное время, когда должна была начаться экстренная хирургическая операция, будет потеряно. Спазмолитик же не повлияет на те ощущения, которые вызывает острый холецистит, перфорация язвы или разрыв аппендикса. Боль не уменьшится.
Что будет, если «лечить» анальгетиком обычный хронический гастрит?
Обезболивающие препараты такого действия вредны для слизистой оболочки желудка (да и для других органов пищеварения). Если принимать нестероидные противовоспалительные препараты всего-то неделю, то у каждого пятого будет язва желудка. А у одного из семидесяти начнется вообще желудочно-кишечное кровотечение. Что если снимать боль такие пациенты будут тоже анальгетиками? У «безобидных и безопасных» препаратов для снятия боли есть свои побочные эффекты. Поэтому нестероидные противовоспалительные средства и прочие анальгетики принимать нужно под контролем врача! Превращать их в ежедневное лекарство опасно. Кстати, сколько времени можно «лечить себя» обезболивающими?
Что делать, если заболел живот?
В 2002 году Владимир Трофимович Ивашкин, академик РАМН, главный гастроэнтеролог России, директор Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии Первого МГМУ им. И.М. Сеченова, разработал ступенчатый алгоритм действий при боли в животе:
• Ступень первая – слабая боль Что делать: если необходимо, принять спазмолитик. Но: – если болевые ощущения были один раз, после непривычной или некачественной пищи, нарушений в режиме питания или при переедании, – это одна ситуация. А если боль возникает с достаточной частотой, т.е. живот болит иногда или периодически, или по утрам, или после нервного стресса, или даже от голода – ситуация совсем другая. Идите к доктору на прием как можно скорее!
• Ступень вторая – боль достаточно сильная и/или долгая Что делать: обязательно принять спазмолитическое средство. После этого – даже если живот будет болеть меньше или абдоминальные боли вовсе прекратятся, срочно обратитесь к врачу!
• Ступень третья – очень сильная боль! Или боль, которая усиливается. Если живот болит нестерпимо, причиной могли стать те самые 40% – аппендицит, разрыв желчного пузыря, прободение язвы, тромбоз сосудов кишечника. Что делать: звонить в скорую!
Пять принципов, которые важно знать каждому
Боль в животе – это особенная боль. Ее природу универсальные препараты для снятия болевых ощущений попросту не учитывают. А наши соотечественники, столкнувшись хотя бы раз с современной «оптимизированной» поликлиникой (по нормативам Минздрава, на 70 тысяч человек полагается один гастроэнтеролог), пытаются решить проблему, приняв таблетку. Почему это опасно, им не расскажут. Ведь докторов не хватает даже для лечения, не то что для профилактики и школ здоровья. Поэтому французский производитель SANOFI и организовал учебную программу – «Боль, которую опасно обезболивать» с привлечением для участия в образовательном проекте врачей-гастроэнтерологов. Клинический фармаколог, к.м.н., Александр Масляков разработал еще одну памятку для пациента – пять принципов действия при боли в животе.
• Принцип 1. Одна из причин боли в животе – это спазм, сокращение гладкой мускулатуры органов пищеварения под воздействием неблагоприятных факторов. По этой причине лекарства, снимающие болевой синдром, – лишь средства первой помощи. Обязательно выясните, почему болит живот, т.е. в каком состоянии желудочно-кишечный тракт, печень, желчный пузырь, поджелудочная железа и селезенка.
• Принцип 2. Препарат первого выбора при боли в животе – это спазмолитик. Если у вас спазм гладкой мускулатуры желудка или кишечника – после приема лекарства болеть будет меньше. А при острых состояниях, требующих срочной операции, спазмолитические средства не замаскируют болевых ощущений, и врач успеет понять, что же случилось и как действовать.
• Принцип 3. При боли в животе анальгетики опасны! Применять их нельзя ни в коем случае! Причину болей препарат такого типа не устранит – он просто заблокирует передачу сигналов о неполадках в организме. Головной мозг о проблемах не узнает. Не узнают о них и доктора – ведь болевые ощущения замаскированы, и поставить верный диагноз затруднительно.
• Принцип 4. Если спазмолитик за 2–3 часа не снял боль, обратитесь к врачу!
• Принцип 5. Если боль в животе сильная, если она нарастает или даже просто не уменьшается, если у вас повышена температура, если понижено давление, если есть тошнота и/или рвота, если болит голова – срочно звоните в скорую!
Будьте внимательны! Берегите себя!
NAME] => URL исходной статьи [
Ссылка на публикацию: life24.ru
Код вставки на сайт
Трехступенчатый алгоритм действий при болях в животе

Начнем с самого простого вопроса: что нужно делать, если в области живота появились неприятные ощущения? Конечно же, выпить таблетку! Для многих из нас ответ. «очевидный». Человек, который «слишком» заботится о здоровье, а тем более знает о нем «больше, чем нужно», выглядит странно. С точки зрения многих окружающих, ему просто нечем заняться! Результаты налицо: 45% россиян, почувствовав боль в животе, хватаются за анальгетики. И лишь 28% принимают спазмолитики. При этом за последние полгода болевые ощущения в области живота чувствовал каждый шестой. Чаще страдают женщины.
Чем опасен анальгетик при абдоминальной боли?
Тем, что истинную причину неприятных ощущений он не устранит, а замаскирует. Ведь в 60% случаев виновник болевого синдрома – спазм.
Это чрезмерное сокращение клеток гладкой мускулатуры различных органов. В нашем случае речь пойдет о пищеварительной системе. Воспалительный процесс – например, гастрит, энтерит, колит или язва, отравление и другое воздействие болезнетворных микробов, инородное тело в полости органа пищеварения (деталь от игрушки в желудке или камень в желчном пузыре), дисбаланс необходимых нам веществ – витаминов и микроэлементов. Из-за этого наши органы, так или иначе отвечающие за переваривание пищи, чувствуют себя некомфортно и болезненно сжимаются. Анальгетики не действуют на причину боли, и они повлияют лишь на передачу нервных импульсов, а спазм не уберут. Плюс, как уже было сказано раньше, замаскируют болевые ощущения – и врач ничего не поймет. Или поймет, но слишком поздно. Ведь оставшиеся 40% болей в животе – 4 случая из 10 – это состояния, при которых надо вызывать скорую!
Острый панкреатит, аппендицит, прободение язвы, разрыв аневризмы кровеносных сосудов в брюшной полости, тяжелые воспалительные заболевания у женщин. Перитонит – воспаление брюшины, которое возникает не только при разрыве аппендикса, но и при «лечении» гинекологических болезней путем терпения. Камень, который вышел из желчного пузыря и закупорил желчный проток. Если принять анальгетик, доктору трудно будет понять, где причина недуга. И драгоценное время, когда должна была начаться экстренная хирургическая операция, будет потеряно. Спазмолитик же не повлияет на те ощущения, которые вызывает острый холецистит, перфорация язвы или разрыв аппендикса. Боль не уменьшится.
Что будет, если «лечить» анальгетиком обычный хронический гастрит?
Обезболивающие препараты такого действия вредны для слизистой оболочки желудка (да и для других органов пищеварения). Если принимать нестероидные противовоспалительные препараты всего-то неделю, то у каждого пятого будет язва желудка. А у одного из семидесяти начнется вообще желудочно-кишечное кровотечение. Что если снимать боль такие пациенты будут тоже анальгетиками? У «безобидных и безопасных» препаратов для снятия боли есть свои побочные эффекты. Поэтому нестероидные противовоспалительные средства и прочие анальгетики принимать нужно под контролем врача! Превращать их в ежедневное лекарство опасно. Кстати, сколько времени можно «лечить себя» обезболивающими?
Что делать, если заболел живот?
В 2002 году Владимир Трофимович Ивашкин, академик РАМН, главный гастроэнтеролог России, директор Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии Первого МГМУ им. И.М. Сеченова, разработал ступенчатый алгоритм действий при боли в животе:
• Ступень первая – слабая боль Что делать: если необходимо, принять спазмолитик. Но: – если болевые ощущения были один раз, после непривычной или некачественной пищи, нарушений в режиме питания или при переедании, – это одна ситуация. А если боль возникает с достаточной частотой, т.е. живот болит иногда или периодически, или по утрам, или после нервного стресса, или даже от голода – ситуация совсем другая. Идите к доктору на прием как можно скорее!
• Ступень вторая – боль достаточно сильная и/или долгая Что делать: обязательно принять спазмолитическое средство. После этого – даже если живот будет болеть меньше или абдоминальные боли вовсе прекратятся, срочно обратитесь к врачу!
• Ступень третья – очень сильная боль! Или боль, которая усиливается. Если живот болит нестерпимо, причиной могли стать те самые 40% – аппендицит, разрыв желчного пузыря, прободение язвы, тромбоз сосудов кишечника. Что делать: звонить в скорую!
Пять принципов, которые важно знать каждому
Боль в животе – это особенная боль. Ее природу универсальные препараты для снятия болевых ощущений попросту не учитывают. А наши соотечественники, столкнувшись хотя бы раз с современной «оптимизированной» поликлиникой (по нормативам Минздрава, на 70 тысяч человек полагается один гастроэнтеролог), пытаются решить проблему, приняв таблетку. Почему это опасно, им не расскажут. Ведь докторов не хватает даже для лечения, не то что для профилактики и школ здоровья. Поэтому французский производитель SANOFI и организовал учебную программу – «Боль, которую опасно обезболивать» с привлечением для участия в образовательном проекте врачей-гастроэнтерологов. Клинический фармаколог, к.м.н., Александр Масляков разработал еще одну памятку для пациента – пять принципов действия при боли в животе.
• Принцип 1. Одна из причин боли в животе – это спазм, сокращение гладкой мускулатуры органов пищеварения под воздействием неблагоприятных факторов. По этой причине лекарства, снимающие болевой синдром, – лишь средства первой помощи. Обязательно выясните, почему болит живот, т.е. в каком состоянии желудочно-кишечный тракт, печень, желчный пузырь, поджелудочная железа и селезенка.
• Принцип 2. Препарат первого выбора при боли в животе – это спазмолитик. Если у вас спазм гладкой мускулатуры желудка или кишечника – после приема лекарства болеть будет меньше. А при острых состояниях, требующих срочной операции, спазмолитические средства не замаскируют болевых ощущений, и врач успеет понять, что же случилось и как действовать.
• Принцип 3. При боли в животе анальгетики опасны! Применять их нельзя ни в коем случае! Причину болей препарат такого типа не устранит – он просто заблокирует передачу сигналов о неполадках в организме. Головной мозг о проблемах не узнает. Не узнают о них и доктора – ведь болевые ощущения замаскированы, и поставить верный диагноз затруднительно.
• Принцип 4. Если спазмолитик за 2–3 часа не снял боль, обратитесь к врачу!
• Принцип 5. Если боль в животе сильная, если она нарастает или даже просто не уменьшается, если у вас повышена температура, если понижено давление, если есть тошнота и/или рвота, если болит голова – срочно звоните в скорую!
Не перевариваю тебя: почему после еды болит живот
Еда дарит насыщение, успокаивает, радует, но иногда может доставлять проблемы. И речь не только о том, когда человек потребляет ее без меры, ведь порой даже небольшое количество пищи может вызвать неприятные ощущения. И с этим лучше своевременно разобраться.
«Проблемы с едой могут быть при любых заболеваниях желудочно-кишечного тракта. Болеть может что угодно: поджелудочная железа, желчный пузырь и протоки, желудок, кишечник. Может даже беспокоить два или три органа сразу. Не болит только печень – ее состояние определяют исключительно по анализам. Иногда эта боль бывает тупая, ноющая, в других случая она острая, приступообразная, очень сильная и называется колика».
Причиной боли могут быть плохое переваривание еды, воспаление, язвы, эрозии, перерастяжение органов ЖКТ, плохая моторика и вредные микробы, а иногда и злоупотребление пищей.
Рассказываем подробнее, почему после еды бывают проблемы с пищеварением.
Где болит после еды
Первое на что надо обратить внимание после еды — это ощущения и их расположение.
«Если болит верх живота — это желудок, — подсказывает доктор Вялов. — Если справа — желчный пузырь и протоки, внизу – толстая кишка. Если не поймешь, где болит, да еще и пучит, возникают спазмы в животе, скорее всего, тоже толстая кишка. Но это, естественно, приблизительная диагностика, на основе расположения боли диагнозов никто не ставит, так как боли могут появляться где угодно и отдавать куда угодно — это индивидуально».
Интенсивность и место расположения боли не единственные подсказки для врача. Доктор обязательно спросит, в какой момент начинает болеть или возникают иные симптомы: до, во время или после еды, а, может, наоборот, на голодный желудок.
Болит до или после еды
После жирной пищи, по опыту доктора Вялова, у пациентов часто болит поджелудочная железа или желчевыводящие пути, если там есть проблемы. Есть и другие симптомы: при патологиях поджелудочной еда плохо переваривается, объем кала увеличивается и он становится жирным — плохо смывается с унитаза. А сам человек худеет, у него возникает разного рода витаминная недостаточность, т.к. пища не усваивается, а проходит через кишечник транзитом.
Кстати, внешний вид кала тоже может дать подсказку. Так, примесь жира в нем — значит, есть нелады с поджелудочной, кал стал черным — кровотечение из желудка, красным — из кишечника.
Изжога сразу после еды, тошнота и рвота свидетельствуют о патологии желудка.
«Если после еды человек ощущает изжогу, это говорит о том, что у него плохо работает сфинктер между желудком и пищеводом, отчего происходит обратный заброс кислого содержимого желудка вверх, — рассказывает доктор Вялов. — А если после еды тошнит, болит верх живота, то это может быть как гастрит, так и нарушение моторики, поскольку такие симптомы могут появляться даже при отсутствии активного воспаления в желудке. А вот голодные боли характерны для язвы двенадцатиперстной кишки».
Камни в желчном пузыре, как объяснил эксперт, обычно лежат бессимптомно. Но после жирной еды они могут закупорить протоки, тогда возникнет желчная колика. Иногда она переходит в острый холецистит. Вот тогда боль обязательно появляется, и человеку не останется иного выхода, кроме госпитализации.
«Для проверки пищеварения анализы могут быть важны, но они дают совсем мало полезной информации, намного важнее инструментальные исследования: УЗИ органов брюшной полости, колоноскопия, гастроскопия», — уточняет эксперт.
Аллергия или непереносимость продуктов
Порой боль в животе после еды связывают с пищевой аллергией. Но при аллергии симптомы редко ограничиваются одним только животом. Более распространенными признаками являются аллергический насморк, дерматит, кашель и проблемы с дыханием. Поэтому такие реакции на еду обычно все же связаны с проблемой в кишечнике.
Часто с аллергией путают индивидуальную непереносимость продуктов, которая может быть связана с ферментной недостаточностью. Например, при дефиците лактазы человек не усваивает молоко и его употребление вызывает метеоризм. Такой человек может пить молоко, только заедая его таблетками с ферментами.
«К сожалению, мы очень часто сами вводим себя в заблуждение, — добавляет врач. — Например, нам больше хочется считать тот или иной симптом просто пищевой непереносимостью, а не болезнью, тогда как в большинстве случаев это именно заболевание, которое надо лечить. Напомню, что боль и любой другой симптом, в том числе реакция на пищу — это сигнал организма о проблеме».
Какие болезни мешают и «помогают» похудеть
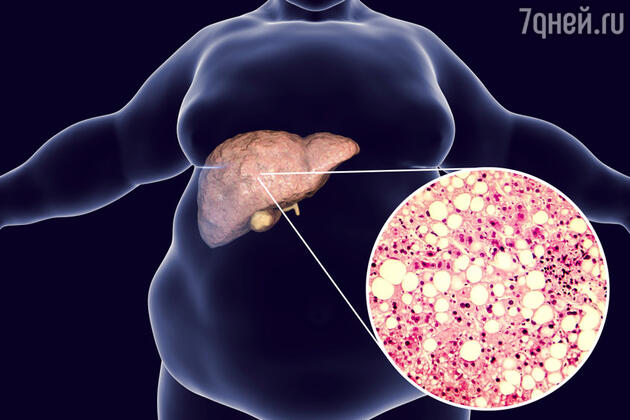
«Причины проблем с весом часто связаны с заболеванием, — считает эксперт. – Например, частая причина — гипотиреоз или недостаток гормонов щитовидной железы. Тогда применяют дополнительные гормоны и ищут причину нехватки. Но с точки зрения гастроэнтеролога самой частой причиной, мешающей похудению, является проблемы с печенью: гепатоз и жировой гепатит».
Как рассказал доктор Вялов, больная печень накапливает в своих клетках много жира, он окисляется, а печень воспаляется. Это нарушает уровень тканевых гормонов, что скажется и на весе, плюс приведет к фиброзу, а в перспективе к циррозу печени.
При такой проблеме используют препараты урсодезоксихолевой кислоты вместе с диетой для устранения воспаления и уменьшения количества жира в печени. Но помимо таблеток, естественно, пациенту необходимо будет изменить питание и увеличить двигательную активность.
Впрочем, есть болезни, которые не мешают, а только «помогают» худеть. Например, к ним относятся заболевания кишечника или язва желудка и двенадцатиперстной кишки. Язвенники просто боятся еды, поскольку ее употребление вызывает у них боль.
При панкреатите тоже еда не усваивается, поэтому человек быстро теряет вес.
Ну, и, конечно, онкологические заболевания тоже способствуют похудению. Поэтому, если человек начинает терять вес безо каких бы то ни было усилий со своей стороны, надо срочно бежать к врачу.
Лечат ли диеты проблемы с ЖКТ
Бытует мнение, что почти любые болезни желудочно-кишечного тракта можно вылечить диетой. Так ли это?
«Лечебные диеты по Певзнеру давным-давно устарели, т.к. были разработаны сто лет назад, — говорит доктор Вялов. — Сегодня появились новые продукты и технологии изготовления пищи, исчезли из рациона некоторые привычные продукты, появились новые исследования о свойствах пищи. Но и современные диеты не лечат болезни, а лишь уменьшают симптомы».
Однако в нашем сознании плотно засела мысль, что можно начать питаться как-то по-другому, и автоматически вылечиться. К сожалению, это не так.
По убеждению эксперта диетой можно вылечить только одну болезнь — ожирение. И то, чаще всего, помимо диетолога понадобится помощь тренера и психолога.
Во всех остальных случая нужно лечение, состоящее из трех компонентов:
Впрочем, уточняет эксперт, некоторые проблемы со здоровьем бывают длительными, их еще называют хроническими. То, что болезнь уже долго существует, еще не говорит о ее неизлечимости. Но при некоторых тяжелых заболеваниях диету соблюдать приходится всю жизнь. Например, если необратимо разрушена поджелудочная железа, то ее уже не восстановить. Придется в течение всей жизни ограничивать жиры. Или употреблять большие дозы ферментных препаратов, которые будут переваривать жирную еду вместо разрушенного органа.
Почему болит живот после еды?
Автор статьи: Марат Зиннатуллин, гастроэнтеролог, гепатолог, к.м.н., @doctor.gastro
Боль – это своеобразный сигнал нашему организму о возникновении повреждения или заболевания. Она может быть острой или хронической, и чем интенсивнее болевые ощущения, тем серьезнее ситуация. Когда мы говорим о болях в животе, которые возникают после еды, то, как правило, мы имеем дело с внутренними органами: желудок, кишечник, желчный пузырь, поджелудочная железа, печень. Каковы же причины развития болей и что с этим делать?
Нередко боли носят функциональный характер, то есть возникают без наличия заболеваний желудочно-кишечного тракта (ЖКТ), например, после нервного перенапряжения, погрешностей в питании, переедании и др. Но чаще всего боли сопровождают патологические состояния.
Наиболее частая причина болей в животе после приема пищи – гастрит. Боли при гастрите, как правило, возникают сразу после или во время еды, бывают ноющими, реже острыми. Другая причина болей в эпигастральной (подложечной) области – язвенная болезнь. При язве желудка боль возникает через 15-30 мин после еды и имеет суточный ритм: прием пищи – боль – облегчение. Для язвы двенадцатиперстной кишки (ДПК) характерна «голодная» боль. Она появляется через 1-1,5 часа после еды, а иногда и ночью («ночные» боли) и имеет ритм: голод – боль – пища – облегчение. Как правило, боли при язвенной болезни ноющие, локализованные в одной точке. Если же боль становиться острой, «кинжальной», то это может говорить об осложнении язвенной болезни: перфорации, кровотечении, пенетрации.
Если боли возникают в правом подреберье, то нередко в процесс вовлекается желчный пузырь и протоки. Особенно часто боли могут появляться после употребления жирной пищи. При гипомоторных дискинезиях боли обычно ноющие, тупые, при гипермоторных – сжимающие, схваткообразные. При воспалении желчного пузыря – холецистите – к болям присоединяется температура, озноб. При желчнокаменной болезни боли бывают очень интенсивными («желчная колика»).
В левом подреберье находится поджелудочная железа. При возникновении воспаления происходит отек железы, нарушается отток панкреатического сока в ответ на прием пищи, особенно острой и жирной, алкоголя. Боли при панкреатите иногда носят «опоясывающий» характер, по типу левостороннего или правостороннего «полупояса». Острые, интенсивные боли характерны для острого панкреатита и панкреонекроза.
В нижележащих отделах живота боли могут носить самый разнообразный характер: от ноющих, тупых до острых, схваткообразных. Также разнообразны причины их возникновения. Это может быть синдром раздраженного кишечника, энтериты и колиты различного происхождения, язвенный колит, болезнь Крона и др. Интенсивные боли в правой подвздошной области всегда подозрительны на острый аппендицит.
Если соблюдение диеты не приводит с нормализации состояния, то следует обратиться к врачу для постановки диагноза и правильного лечения. Обычно назначаются анализы крови, мочи, кала, УЗИ органов брюшной полости, гастроскопия. При необходимости обследование дополняется колоноскопией, КТ или МРТ внутренних органов.
После постановки диагноза назначается соответствующая терапия. При лечении гастрита и язвенной болезни нередко проводится эрадикационная терапия инфекции хеликобактер пилори. Антибиотики и пробиотики назначаются при бактериальных колитах и энтеритах. Для восстановления функции желчного пузыря могут использоваться спазмолитики, препараты урсодезоксихолевой кислоты (урсосан). При лечении панкреатита назначаются ингибиторы протонной помпы (омепразол, рабепразол, эзомепразол и др.) и ферменты. Нередко для восстановления слизистой ЖКТ используется цитопротекторы (ребагит) и пробиотики или метабиотики.
В любом случае, постановка правильного диагноза – главное и обязательное условие лечения. Поэтому не надо терпеть боль, нужно обратиться к гастроэнтерологу.