аллергия на яйцах у мужчин
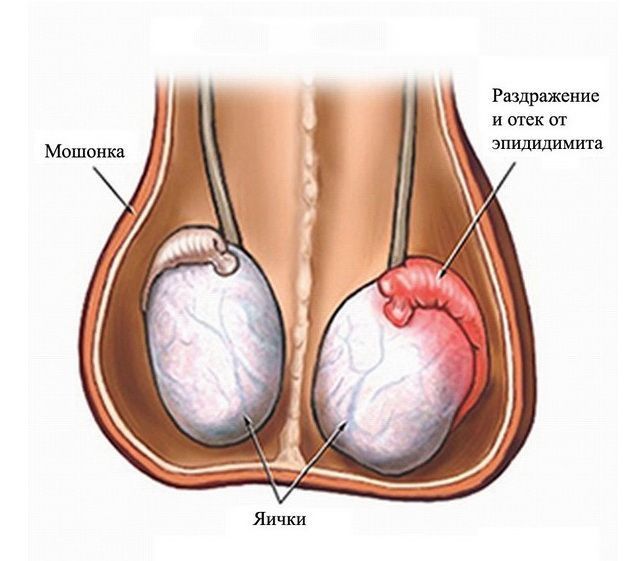
Признаки воспаления яичка и его придатка у мужчин
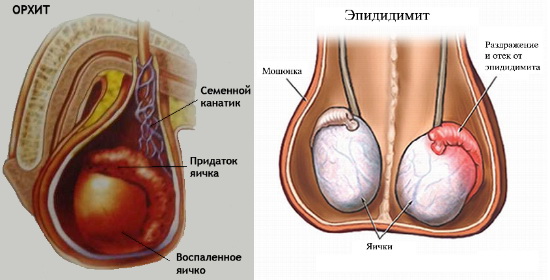
Эпидидимит и орхит — два заболевания мужской половой сферы, они крайне редко диагностируются по отдельности. Орхит — воспаление тестикулы, а эпидидимит — ее придатка. Так как анатомически яичко и придаток представляют собой одну область, то воспаление легко перекидывается на соседние ткани.
В подавляющем большинстве случаев причиной воспаления становятся инфекции: грипп, ветряная оспа, паротит, тиф. Иногда провокаторами могут быть недостаточная или чрезмерная половая жизнь, длительное воздержание, некоторые другие урологические патологии: уретрит, везикулит, простатит.
Симптомы острого орхита и эпидидимита
Если яичко и его придаток воспалились впервые, речь идет об остром процессе. Симптомы острого орхита и эпидидимита аналогичны. У мужчины могут наблюдаться:
Именно типичные симптомы заболеваний мошонки, то есть изменение размеров, покраснение и боль в органе, могут стать индикатором орхита и эпидидимита. Остальные симптомы не относятся к специфическим и могут говорить и о других заболеваниях.
Как проявляет себя хронический процесс
Если игнорировать симптомы острого состояния, то орхит и эпидидимит могут перейти в хроническую форму.
О хроническом орхите может говорить только боль в яичке при прикосновении, при активных движениях. Хронический эпидидимит проявляет себя следующими признаками:
При хроническом течении нет ярко выраженных признаков, мужчина чувствует общее недомогание и периодическую умеренную боль в области мошонки, которая стихает, а потом опять обостряется.
Диагностика и лечение
Диагностика заболеваний не представляет никакого труда. Врач проводит визуальный осмотр, пальпирует мошонку. И уже только одного осмотра часто достаточно, чтобы предположить точный диагноз. Но для его подтверждения используется ультразвуковая допплерография, дополнительно назначается сдача анализов на инфекции, а также общие анализы крови и мочи.
Лечение орхита и эпидидимита проводится консервативное. У мужчины берут мазок из уретры, чтобы определить тип инфекции. Также можно дополнительно провести анализ на чувствительность патогенной флоры к антибиотикам. Именно антибиотики — основное средство лечения в данном случае.
Так как острый процесс может легко перерасти в хронический, ни в коем случае нельзя самостоятельно назначать себе лечение. Неправильно подобранный антибиотик, неверная дозировка могут привести к ложному облегчению и стиханию симптомов. Мужчина будет думать, что полностью здоров, а на самом деле орхит и эпидидимит просто перейдут в хроническую смазанную форму. Постоянно воспаленные железы перестают нормально функционировать, иногда у мужчины может даже развиваться бесплодие. В запущенных случаях врачам приходится прибегать к операции, но этого вполне можно избежать. Поэтому при первых признаках болезни нужно обращаться к врачу. Качественную диагностику и лечение можно получить в клинике Dr. AkNer.
Зуд мошонки
Зуд мошонки появляется при чесотке, педикулезе, потнице, дерматитах различной этиологии и других кожных заболеваниях. Иногда развивается на фоне системных патологий, невротических расстройств и сильных переживаний. В большинстве случаев сопровождается различными кожными проявлениями: покраснением, шелушением, высыпаниями. Причина симптома устанавливается на основании жалоб, данных осмотра и дополнительных диагностических процедур. Лечение включает местные ванночки, мази, болтушки, эмульсии. Иногда применяются препараты системного действия.
Почему возникает зуд мошонки
Физиологические причины
При отсутствии провоцирующих заболеваний причиной возникновения симптома становятся:
Потница
Потенцирующими факторами являются ношение тесного синтетического белья, пребывание в условиях высоких температур, тяжелый физический труд, невозможность или нежелание проводить гигиенические процедуры. Патология обусловлена закупоркой потовых желез. В зоне паха, как правило, развивается красная потница, которая сопровождается сильным зудом, появлением пузырьков с мутной жидкостью и мелких красных узелков. Аналогичные проявления могут наблюдаться в подмышечных впадинах.
Дерматиты
Простой контактный дерматит характеризуется отсутствием аллергического компонента, развивается в результате непосредственного действия раздражающего вещества, может быть острым или хроническим. При эритематозном варианте отмечаются незначительный зуд, покраснение, отек, иногда – сухость и трещины кожи. Пациенты с буллезной формой жалуются на боль, жжение, жар и зуд. Объективно на гиперемированной коже обнаруживаются пузыри с прозрачной жидкостью.
Аллергический контактный дерматит провоцируется компонентами моющих средств, красителями для тканей, смазками для секса, латексом. Для острой формы типичен интенсивный зуд. Кожные изменения располагаются в зоне контакта с аллергеном, имеют четкие границы. Отек и гиперемия сменяются появлением папул, которые превращаются в пузырьки и вскрываются с образованием эрозий. При хроническом течении зуд становится постоянным, границы очагов поражения размываются. Определяются сухость и шелушение кожи.
Атопический дерматит развивается в детстве, протекает хронически. У взрослых чаще выявляется на лице, в складках кожи и области паха. Иногда наблюдается распространение на мошонку. В пораженной зоне выявляются бледно-розовые очаги. Кожа сухая, грубая, шелушащаяся. Возможно появление папул и трещин, вторичное инфицирование. Обострения вызываются контактом с плесенью, шерстью животных, домашней пылью и другими аллергенами.
Экзема
Чаще всего в зоне мошонки выявляется посттравматическая микробная экзема. Участки поражения локализуются вокруг царапин и ссадин от бритья, расчесов, возникших на фоне других патологических состояний. В редких случаях в паху и на мошонке визуализируются зудящие и мокнущие красные очаги сикозиформной микробной экземы.
При истинной экземе поражение мошонки также встречается редко. Патология характеризуется образованием папул и везикул, трансформирующихся в микроэрозии с обильным серозным отделяемым. Выраженность зуда существенно варьируется – одни пациенты предъявляют жалобы на незначительный или умеренный дискомфорт, у других симптом настолько мучителен, что становится причиной бессонницы и развития невротических расстройств.
Другие болезни кожи
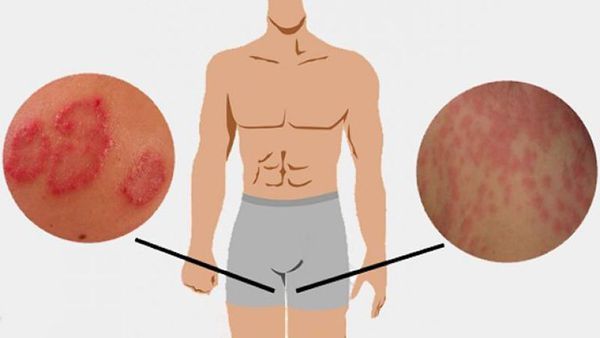
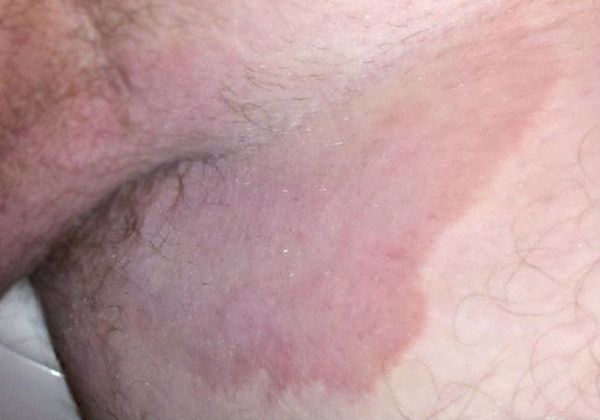
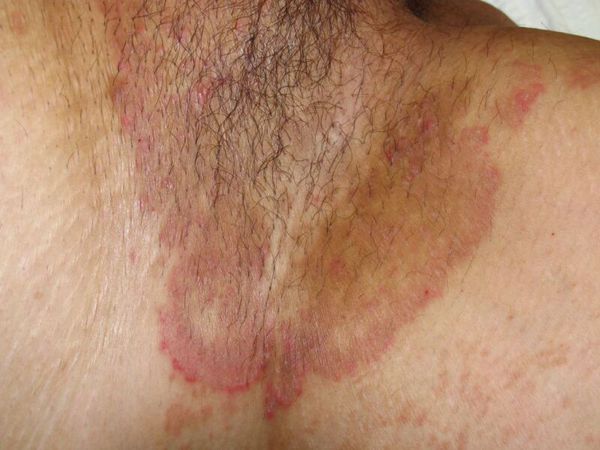
Паховая эпидермофития имеет грибковую этиологию. Типично поражение паховых складок, иногда – с распространением на межъягодичную складку, бедра и основание мошонки. Патология проявляется сильным зудом, дискомфортом при ходьбе. При осмотре определяются округлые шелушащиеся розовые пятна с тенденцией к увеличению, пузырьками и пустулами по периферии.
Эритразма вызывается коринобактериями. Страдают крупные кожные складки, в том числе – паховые. Как и в предыдущем случае, при распространении изменения могут охватывать основание мошонки. Зуд незначительный, нередко отмечается бессимптомное течение. На коже обнаруживаются буроватые или коричневатые пятна с округлыми или фестончатыми краями, постепенно сливающиеся между собой.
Чесотка
Типичной локализацией является околопупочная зона, у мужчин возможно распространение процесса на мошонку и пенис. Пациентов беспокоит невыносимый зуд, который усиливается вечером и ночью. В ходе осмотра на коже мошонки выявляются чесоточные ходы в виде коротких прямых или изогнутых линий с маленьким пузырьком и кровянистой корочкой на конце. При аллергизации формируется узловая чесотка с сыпью в виде коричневатых узелков над чесоточными ходами.
Педикулез
Упорный зуд мошонки и промежности возникает вследствие укусов лобковых вшей. Симптом усиливается в ночные часы, сопровождается расчесами, появлением синевато-голубоватых пятен в местах укусов. Возможны субфебрилитет и регионарный лимфаденит. Зуд также может провоцироваться платяными вшами, но в этом случае неприятные ощущения беспокоят не только в паху, но и в других частях тела, места укусов представляют собой эритематозные папулы.
Прочие причины
Иногда зуд мошонки развивается на фоне системных нарушений обмена. Неприятные ощущения не ограничиваются пахом, а распространяются по всему телу, выявляются другие признаки, указывающие на наличие той или иной патологии. Возможными причинами являются:
У некоторых мужчин симптом появляется на фоне сильных переживаний или сопровождает психические расстройства невротического уровня. Может обнаруживаться при обсессивно-компульсивном расстройстве, истерии, некоторых других патологических состояниях.
Диагностика
Большинство патологий, проявляющихся зудом мошонки, находятся в ведении врача-дерматолога. По показаниям больных направляют на консультацию к аллергологу, эндокринологу, гастроэнтерологу и другим специалистам. Обследование включает следующие диагностические процедуры:
Наличие лобковых вшей указывает на неразборчивость при выборе сексуальных партнеров, является показанием для проведения тестов на ИППП. План обследования при системных заболеваниях составляется с учетом особенностей патологии, может включать лабораторные анализы, УЗИ, МРТ. При подозрении на наличие психического расстройства требуется консультация психолога или психиатра.
Лечение
Пациентам с дерматитами, потницей, экземой рекомендуют устранить провоцирующий фактор. При всех заболеваниях советуют соблюдать правила гигиены, пользоваться мягкими косметическими средствами, носить свободное натуральное белье.
Широко применяется местное лечение. При потнице, паховой эпидермофитии полезны ванночки с чередой, чистотелом, ромашкой, перманганатом калия. При патологиях, сопровождающихся мокнутием, используют болтушки и пудры, проводят обработку антисептиками, настоем коры дуба. По показаниям наносят противогрибковые, антибактериальные, гормональные и кератолитические мази.
Для уменьшения зуда рекомендованы антигистаминные средства. При наличии раздражительности, нарушений сна, обусловленных неприятными ощущениями в пораженной зоне, в схему лечения добавляют мягкие седативные препараты с растительными компонентами. При крупных очагах эритразмы назначают системные медикаменты с антибактериальным действием. При некоторых состояниях эффективна УФО-терапия.
Для обработки кожи при чесотке используют специальные эмульсии и аэрозоли, для профилактики повторного заражения осуществляют обработку тела, нательного и постельного белья по специальной схеме. При педикулезе применяют пиретроиды, фосфорорганические соединения, полидиметилсилоксаны и эфирные масла. Проводят соответствующие эпидмероприятия.
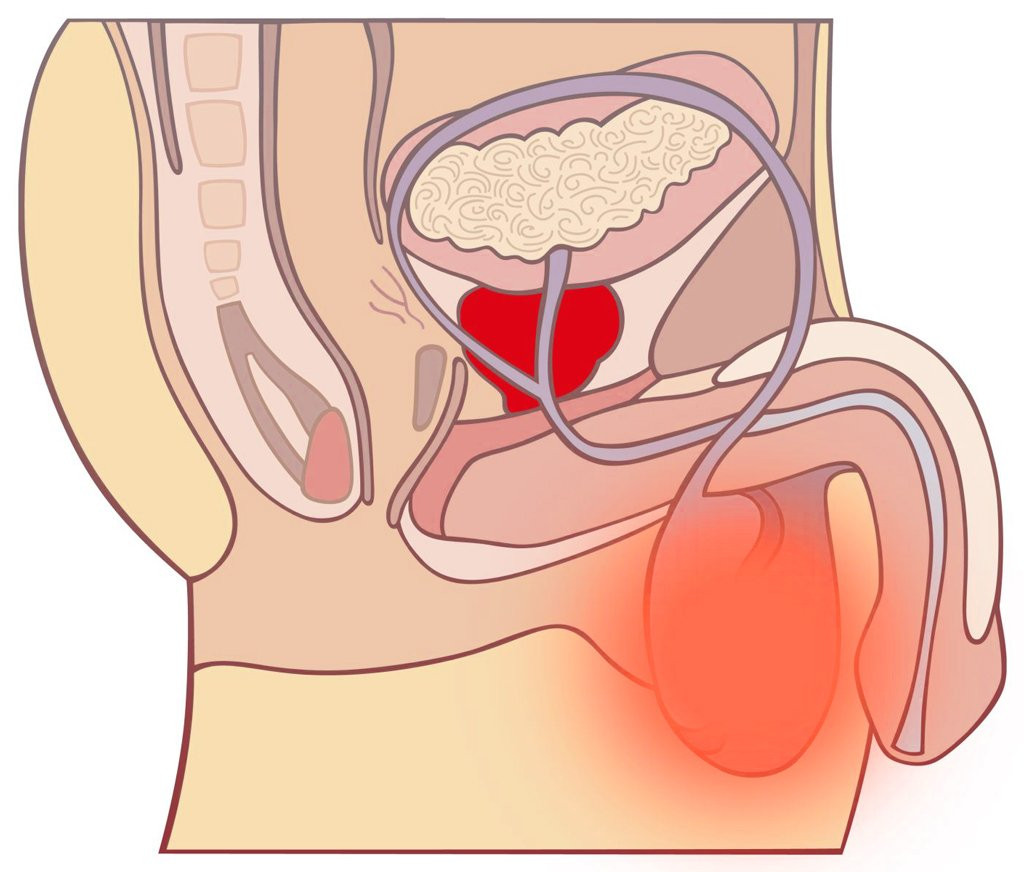
Воспаление яичка у мужчин
Классификация и симптомы
По локализации воспалительного процесса различают следующие заболевания: орхит, эпидидимит, фуникулит, деферентит.
1. Орхит.
Орхит – это патологическое состояние, характеризующееся хроническим или острым воспалением яичка. Болезнь редко протекает самостоятельно, как правило, она является осложнением, возникшим на фоне различных инфекционных заболеваний (пневмонии, гриппа, простатита и др.).
Симптомы воспаления яичка различаются в зависимости от течения орхита. Острый орхит имеет ярко выраженную клиническую картину. Ему свойственны:
Хронический орхит протекает менее выраженно. Для него характерны:
Если лечение орхита не проводится, могут развиться серьезные последствия: снижение сперматогенеза, атрофия тканей яичка, сепсис (при тяжелых инфекциях).
2. Эпидидимит.
Под эпидидимитом понимается воспаление придатка яичка. Патология может протекать самостоятельно, а может сочетаться с орхитом или уретритом. Основная причина воспаления придатка яичка у мужчин – проникновение инфекционных патогенов в мочеполовую систему. Отсутствие своевременного лечения может спровоцировать распространение инфекции на близлежащие органы человека.
При эпидидимите отмечается снижение количества и качества вырабатываемых яичком сперматозоидов. Длительное течение болезни может привести к потере мужской фертильности.
3. Фуникулит.
Фуникулитом называется воспалительный процесс, протекающий в элементах семенного канатика. Патология приводит к утолщению семенного канатика. Как правило, фуникулит является осложнением орхита и эпидидимита.
Мужчинам необходимо своевременно проводить лечение воспаления канатика яичек. Одним из наиболее серьезных осложнений заболевания является закрытие просвета протока (обструкция), приводящая к обструктивному бесплодию, требующему оперативного лечения (пластика семявыносящего протока).
4. Деферентит.
При деферентите воспалительный процесс локализуется в протоке, отводящем семенную жидкость. В большинстве случаев болезнь протекает совместно с эпидидимитом – воспалением придатка яичка.
При хроническом течении симптоматика имеет волнообразный характер. Стихание симптомов сменяется их обострением, после чего проявления вновь стихают.
Самостоятельно поставить себе диагноз практически невозможно. Связано это с тем, что и орхит, и эпидидимит, и фуникулит, и деферентит имеют схожую клиническую картину. Только опытный врач сможет правильно диагностировать заболевание и назначить соответствующее лечение, которое предупредит развитие осложнений.
Причины
Воспаление мошонки и яичек – результат проникновения инфекции в мочеполовые пути человека. Наиболее частые возбудители заболеваний половых органов: стрептококк, стафилококк, кишечная палочка, туберкулезная палочка, хламидии, гонококки и трихомонады.
Выделяют факторы, способствующие проникновению патогенной микрофлоры:
Диагностика
Для того, чтобы быстро и эффективно устранить патологию, необходимо обращаться за врачебной консультацией еще при первых симптомах воспаления яичек. Диагностикой и лечением заболеваний мочеполовой системы занимается уролог-андролог.
Первичный прием специалиста включает беседу, осмотр и пальпацию.
Во время беседы врач собирает анамнез (историю болезни), позволяющий выявить подробности заболевания:
При осмотре и пальпации (ощупывании) врач объективно оценивает состояние мошонки и яичек пациента. Выявляет наличие отека, покраснения или посинение кожи, изменения яичек в размере, локальное повышение температуры.
После постановки предварительного диагноза пациент направляется на лабораторные и инструментальные исследования для его подтверждения. Диагностировать воспаление яичек позволяют следующие методы:
Полученные результаты позволяют врачу оценить состояние и функционирование яичек, а также определить причину воспалительного процесса.
Лечение
Уролог-андролог индивидуально подбирает лечение, в зависимости от диагноза и особенностей течения болезни. Как правило, устранить воспаление способны консервативные методы.
Главная задача консервативного лечения – снять воспалительный процесс и облегчить состояние пациента. Для этого больному назначаются:
В том случае, если воспаление в яичке приобрело запущенный характер, появились такие осложнения, как атрофия, некроз тканей яичка или обструкция семявыносящего протока, может потребоваться хирургическое вмешательство.
Наиболее часто проводятся следующие виды операций:
В многопрофильном медицинском центре «МедПросвет» вы можете получить диагностику и консервативное лечение воспаления мужских яичек. Профессионализм сотрудников и современное оснащение клиники позволяют добиваться высоких результатов в диагностике и лечении заболеваний репродуктивной системы человека. Доверяйте свое мужское здоровье только профессионалам!
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 38 лет.
Определение болезни. Причины заболевания
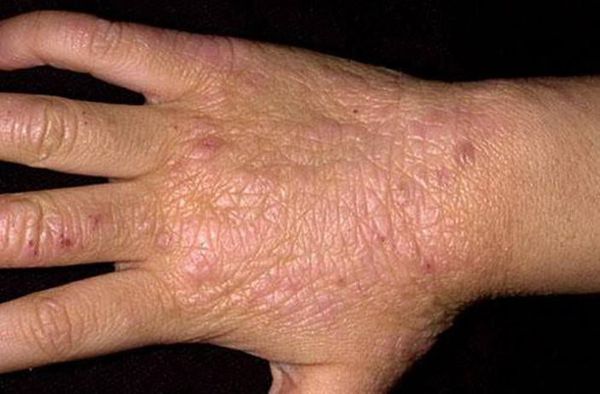
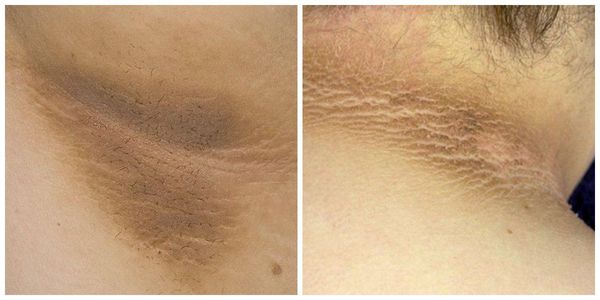
Паховая эпидермофития — грибковое заболевание кожи, характеризующееся зудом и сыпью в области крупных складок кожи, преимущественно паховых.
Пути инфицирования:
Факторы риска:
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
Патогенез паховой эпидермофитии
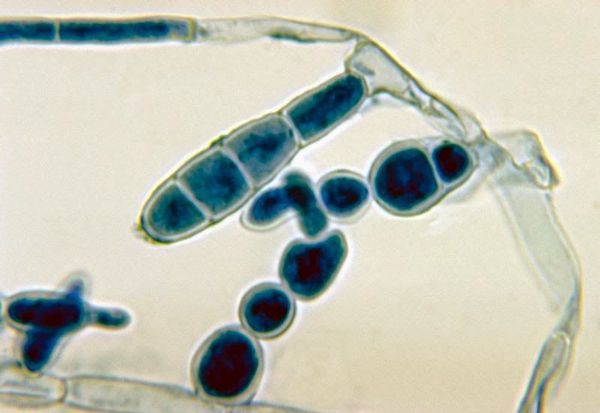
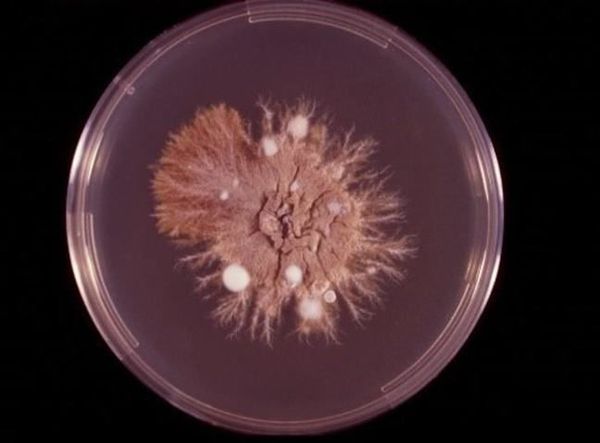
При наличии благоприятных условий патогенный гриб внедряется в кожу и начинает размножаться. Важное значение придаётся продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
Определённую роль имеют ненасыщенный трансферрин плазмы (подавляет дерматофиты, связывая их ветвящиеся тонкие трубочки ), комплемент, опсонизирующие антитела (распознают чужие молекулы) и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа. В результате образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной зоной, где кожа выглядит здоровой, так как здесь процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации заболевания не существует. Международная классификация болезней 10-го пересмотра (МКБ-10) в российской редакции определяет заболевание как «эпидермофития паховая», код — В35.6. В оригинальной редакции болезнь называется Tinea inguinalis (Tinea cruris) — микоз складок.
В развитии заболевания можно выделить несколько стадий:
В дальнейшем патологический процесс может развиваться по различным сценариям:
Без лечения заболевание может продолжаться годами, обостряясь летом или во время пребывания в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Диагностика паховой эпидермофитии
Во всех случаях диагноз заболевания должен быть подтверждён лабораторными методами исследования.
Паховую эпидермофитию следует отличать от следующих заболеваний:
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов. Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий более сильным фунгицидным действием против различных видов дерматофитов, чем тербинафин. Применяется в форме 1 % крема один раз в день в течение 1-2 недель. Одобрен US Food and Drug Administration ( Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки [14] :
В последующем назначают пасты и мази, содержащие противогрибковые и глюкокортикостероидные лекарственные средства:
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве «примочки» и комбинированные антибактериальные препараты [14] :
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения необходимо исключить все факторы риска и соблюдать профилактические меры:
Первые симптомы ВИЧ у женщин и мужчин на ранних стадиях
Вирус иммунодефицита человека (ВИЧ) – одна из самых сложных и неизлечимых болезней в истории человечества. Благодаря современной медицине с данным заболеванием можно прожить довольно долго, но только в случае своевременной диагностики и лечения. Опасность заключается в том, что больной человек является носителем инфекции и может заражать здоровых людей. Поэтому так важно знать меры профилактики и основные симптомы ВИЧ, а также своевременно обращаться за помощью к врачам при наличии подозрений на инфицирование.
Первые случаи заражения были зафиксированы в 80-х годах в США у мужчин с нетрадиционной ориентацией. Согласно эпидемиологическим данным вирус берет свое начало из Африки. Сегодня он распространился по всей планете. Число новых случаев ВИЧ-инфекции за год составило около 2 млн. Смертность от вируса иммунодефицита человека снизилась на 51%.
Основные признаки ВИЧ
Наиболее частыми признаками ВИЧ на ранней стадии у больных всех возрастов и полов являются увеличенные лимфоузлы до 2-6 см. Поражается не одна группа лимфатических узлов, а сразу несколько – чаще всего в горле, паху и подмышечных впадинах.
Распространенными и отчетливыми симптомами недавно приобретенной ВИЧ-инфекции являются лихорадка (примерно у 8 из 10 пострадавших) и характерная сыпь, о которой сообщает примерно каждый второй пациент. Около 45% недавно инфицированных имеют комбинацию этих двух основных симптомов.
Также очень распространены общая истощенность, потеря аппетита и боли в теле, после чего следуют мышечные боли, воспаление во рту и горле, а также заметная потеря веса. Различий между полами при этом нет. Признаки ВИЧ у женщин и мужчин на ранних стадиях неспецифичны и являются характерными для других заболеваний.
Виды вируса иммунодефицита человека
На протяжении всего периода изучения этого заболевания и поиска эффективного средства для его лечения неоднократно менялась классификация стадий ВИЧ-инфекции.
Симптомы ВИЧ-инфекции
ВИЧ на ранних стадиях у женщин имеет некоторые специфичные симптомы. Характерны обильные выделения из влагалища белого цвета, боль при мочеиспускании и во время полового акта. Симптомы ВИЧ у женщин на ранних стадиях также включают нарушения менструального цикла и дискомфорт внизу живота.
Ранние стадии ВИЧ у мужчин проявляются длительно незаживающими ранами и порезами на теле. Все воспалительные процессы протекают тяжело (бронхиты, фарингиты и пр.). Симптомы ВИЧ на ранних стадиях у мужчин также включают апатию и отрешенность от повседневной жизни. На коже появляются папулы, которые имеют гнойное содержимое.
Дети инфицированных женщин также могут заразиться при грудном вскармливании. С помощью профилактических мер риск передачи может быть снижен примерно с 30% до 5%.
У многих детей признаки заболевания могут не ощущаться до 6-7, а иногда даже до 10-12 лет. Признаки ВИЧ включают задержку в физическом развитии, психомоторное недоразвитие, лимфаденопатию, увеличение печени и селезенки (миалгия). Дети часто сталкиваются с ОРЗ, проблемами со стороны ЖКТ. Отмечается сыпь, нарушение кровообращения, анемия и энцефалопатия.
Как передается ВИЧ
Возможные осложнения
Постановка диагноза
Принципы лечения
После острой стадии ВИЧ-инфекции следует интервал без явных проявлений, который обычно может длиться от нескольких месяцев до нескольких лет. На этом этапе иммунной системе удается держать возбудителей ВИЧ под контролем. Благодаря антиретровирусным препаратам сегодня удается продлить эту фазу.
Пациенты с ВИЧ получают высокоактивную антиретровирусную терапию (BAAPT). Она состоит из индивидуально адаптированной комбинации различных препаратов. Существует более 20 лекарств, используемых для лечения ВИЧ. Важно правильное сочетание медикаментов для предотвращения развития резистентности вируса HI.
Меры профилактики
Защитить себя от ВИЧ-инфекции относительно просто. Следует соблюдать осторожность, избегая контакта с потенциально инфицированными людьми.