Супрессия ттг что такое
Алгоритмы диагностики и лечения высокодифференцированого рака щитовидной железы
Гарбузов П.И.
Медицинский Радиологический Научный Центр РАМН, Обнинск
ЛЕЧЕНИЕ
Хирургия, ТТГ-супресивная терапия, радиойодтерапия, дистанционная лучевая терапия, химиотерапия и редифференцирующая терапия используются в настоящее время на различных этапах лечения. При этом в первую очередь при дифференцированном раке щитовидной железы проводится хирургическое удаление первичной опухоли и регионарных метастазов
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Стандартной операцией при ДРЩЖ является тотальная или околототальная тиреоидэктомия. Выполнение тотальной тиреоидэктомии на стороне опухоли и околототальной тиреоидэктомии на противоположной стороне позволяет сохранять кровоснабжение паращитовидных желез, что значительно снижает риск тяжелой послеоперационной гипокальциемии. Гемитиреоидэктомия на стороне первичной опухоли может быть адекватной только в случае обнаружения папиллярной микрокарциномы с диаметром опухоли Ј 1см, так как рак щитовидной железы довольно часто бывает многофокусным и с двухсторонним поражением.
ТТГ-СУПРЕССИВНАЯ ТЕРАПИЯ
Несмотря на то, что пока нет проспективных исследований эффективности ТТГ супрессивной терапии, но ретроспективные данные эпохи рутинной аблации йодом-131 показали значительное статистически значимое уменьшение 10 летних рецидивов с 20% у больных без медикаментозной терапии до 12% у больных, которые получали L-Т4 в дополнении к хирургии. Некоторые противоречия существуют относительно оптимального уровня ТТГ супрессии, так как супрессивная дозировка L-Т4 может вызывать такие неблагоприятные эффекты, как увеличения риска предсердной фибрибляции и деминерализации костей. При отсутствии такого риска супрессивная терапия рекомендуется ниже 0,1–0,2 МЕ/мл. Альтернативный, риск-ориентированный подход предлагает ТТГ-супрессию ниже 0,1 МЕ/мл у больных с высоким риском опухолевого роста или рецидива и ТТГ супрессия ниже нормального уровня у больных с низким уровнем
ЛУЧЕВОЕ ЛЕЧЕНИЕ
Повторное введение 131 I с интервалом 3 – 6 месяцев проводится при выявлении очагов гиперфиксации РФП до их полного исчезновения, отсутствия ультразвуковых и/или рентгенологических признаков рецидива опухоли и метастазов РЩЖ и снижении уровня ТГ в сыворотки крови
Клинические аспекты супрессивной терапии левотироксином (краткий обзор литературы)
ГБОУ ВПО «Уральский государственный медицинский университет», кафедра факультетской терапии и эндокринологии,
г. Екатеринбург
В статье рассматриваются проблемы применения в клинической практике и основные осложнения супрессивной терапии левотироксином (СТЛ) при лечении дифференцированного рака щитовидной железы. Определение интенсивности подавления уровня тиреотропина и длительность СТЛ на современном этапе носят персонифицированный характер и зависят от риска персистенции рака и наличия коморбидных состояний с противопоказанием к данному виду лечения.
Супрессивная терапия левотироксином (СТЛ) в настоящее время назначается главным образом в комплексном лечении дифференцированного рака щитовидной железы (ДРЩЖ) [1–5]. Целью СТЛ является подавление тиреотропинзависимого роста остаточных опухолевых клеток и коррекция послеоперационного гипотиреоза [3–5]. Левотироксин обоснованно является препаратом выбора [1–5].
Для большинства пациентов показано достижение уровня тиреотропного гормона (ТТГ) ≤0,1 мМЕ/л [1–5]. Различают также умеренную супрессию ТТГ в пределах 0,1–0,4 мМЕ/л и низкую 0,5–1,0 мМЕ/л, однако не до конца изучены терапевтическая эффективность и безопасность различных значений супрессирования ТТГ [5]. Для определения интенсивности супрессии и продолжительности СТЛ проводится стратификация клинического риска рецидива ДРЩЖ (низкий, промежуточный, высокий); также учитывается наличие противопоказаний (группы риска развития осложнений при ее назначении) [5].
ОБОСНОВАНИЕ ДЛЯ ПРОВЕДЕНИЯ СТЛ
ДРЩЖ – наиболее благоприятная форма РЩЖ и составляет до 95% всех форм; к нему относятся папиллярный (около 80% от всех форм РЩЖ) и фолликулярный (15% от всех форм РЩЖ) рак. Общая выживаемость достаточно высока: при современном лечении по поводу РЩЖ составляет более 90%, а по поводу папиллярной карциномы – достигает 99% [7]. Однако эта категория пациентов требует пожизненного наблюдения [7] с назначением заместительной терапии или СТЛ после радикального лечения.
Обоснованием проведения ТТГ-супрессивной терапии при ДРЩЖ является наличие рецепторов к ТТГ на клетках дифференцированной карциномы из фолликулярного эпителия. Под воздействием ТТГ происходит стимуляция этих рецепторов, что увеличивает экспрессию нескольких тиреоспецифических белков (тиреоглобулина, натрий-йодного симпортера), повышающих уровень клеточной пролиферации [1, 5, 7].
Необходимость проведения СТЛ с целью снижения риска рецидива ДРЩЖ подтверждена многими исследованиями и мета-анализом. При изучении отдаленных результатов лечения 617 пациентов с ДРЩЖ D.S. Cooper и соавт. (2010) сообщают о снижении летальности в группе пациентов с III и IV стадиями РЩЖ c высоким риском рецидива при подавлении ТТГ [8]. J. Jonklaas и соавт., 2006 г. [9] по отчетам Американского регистра РЩЖ проанализировали результаты лечения 1548 пациентов на протяжении в среднем 3,8 года (0–14 лет). На основании мультивариантного анализа было установлено, что наибольшая супрессия ТТГ ассоциирована с увеличением общей продолжительности жизни пациентов на II, III и IV стадиях заболевания [9]. Отечественные исследования также показывают целесообразность проведения СТЛ. В работе В.Э. Ванушко и соавт. [10] из 216 пациентов с СТЛ рецидивы ДРЩЖ выявлены в 7 (3,2%) наблюдений, а в группе 50 больных без супрессии ТТГ рецидив рака выявлен у 14 (28,0%). Для рецидива ДРЩЖ отношение шансов без супрессии/с супрессией составило 11,6 (95% ДИ 4,38–30,75; р=0,0006). Отношение риска рецидива ДРЩЖ у больных, не получавших СТЛ, составил 8,6 (95% ДИ 3,68–20,29; р=0,0006) [10].
Мета-анализ 10 исследований показал эффективность СТЛ в предотвращении крупных неблагоприятных клинических событий (ОР=0,73 [CI=0,60–0,88], р
Тот факт, что ТТГ, стимулируя пролиферацию тиреоцитов, усиливает рост и развитие новообразований щитовидной железы на доклиническом этапе, подтверждается исследованиями, показывающими, что высокие концентрации ТТГ, даже в пределах референсных значений, связаны с большим риском ДРЩЖ [12]. Однако следует отметить отсутствие крупномасштабных рандомизированных исследований, доказывающих приоритетное значение СТЛ при лечении ДРЩЖ, проведение которых невозможно по этическим причинам [5, 7].
СПОРНЫЕ ВОПРОСЫ И ПРОБЛЕМЫ ПРИ НАЗНАЧЕНИИ ТТГ-СУПРЕССИВНОЙ ТЕРАПИИ
Несмотря на большой опыт применения СТЛ (около 80 лет), остается множество спорных и неизученных вопросов при ее назначении [5, 6]. Во-первых, оспаривается ее целесообразность в связи с наличием различных мутаций ядерных рецепторов ТТГ и в этом случае отсутствием контроля ТТГ роста и дифференцировки клеток [5, 13]. Недавно был открыт второй путь воздействия тиреоидных гормонов – рецепторная структура, связанная с мембранным белком интегрином α(V) β(3). Интегрин преобразует сигнал тиреоидных гормонов с клеточной поверхности в серию МАРК-зависимых процессов, включая транскрипцию генов, ответственных за пролиферацию опухолевых клеток и ангиогенез [13]. Не исключается наличие зависимости прогрессирования ДРЩЖ от влияния половых гормонов, в частности эстрогенов, что экспериментально подтверждается увеличением количества эстрогеновых рецепторов в опухолевом эпителии [14].
Во-вторых, в связи с отсутствием проспективных исследований по оценке безопасности длительного приема супрессивных доз и терапевтической эффективности выделенных различных уровней супрессии ТТГ существуют расхождения мнений экспертов, что отражается в отличиях по некоторым вопросам ведения пациентов с ДРЩЖ в европейских и американских рекомендациях. В рекомендациях Американской тиреоидологиче.
Супрессия ттг что такое
Последние десятилетия стала чрезвычайно актуальной проблема узловой патологии щитовидной железы (ЩЖ), что связано с рядом причин. Во-первых, установлена реально высокая распространенность этой группы заболеваний: у детей ее частота составляет около 1%, у лиц старшего возраста (особенно у женщин) увеличивается до 7-10%, а у пожилых достигает 20% и более. Во-вторых, ослабление контроля за проведением профилактики, за состоянием окружающей среды, ряд техногенных аварий (в т.ч. на Чернобыльской АЭС) обусловили существенный рост заболеваемости по всем классам узловой патологии ЩЖ в конце XX – начале XXI века. В-третьих, наибольшая медико-социальная значимость среди этих заболеваний отводится онкологической патологии, нарастающая распространенность которой особенно настораживает. Но именно в отношении терапии последней в настоящее время достигнуты очевидные успехи, определяющие увеличение продолжительности и повышение качества жизни.
Безусловно, сложные аспекты хирургической тактики и лучевой терапии при раке ЩЖ относятся к профессиональной компетенции соответствующих специалистов и служб. Однако потребность в оказании лечебной помощи такого профиля возникает лишь у небольшой части пациентов с узлами в ЩЖ, поскольку доля тиреоидной карциномы в структуре нодулярных заболеваний этого органа не превышает 5%. Значительно больший интерес вызывают современные подходы к ведению больных с неонкологической патологией, среди которой доминируют, главным образом, псевдоопухолевые варианты без гиперфункции, в разной степени пролиферирующий нетоксический узловой коллоидный зоб (солитарные узлы, многоузловой зоб). В то же время арсенал врачебных возможностей и средств, используемый при лечении этих заболеваний, достаточно ограничен. К вариантам терапевтического ведения пациентов с доброкачественными узловыми поражениями ЩЖ на сегодняшний день можно отнести следующие пять способов:
Следует отметить, что последние три способа, по разным причинам, не имеют в настоящее время широкого распространения в отечественной практике (техническое несовершенство, дефицит оборудования и лечебной субстанции, отсутствие достаточного опыта). Поэтому при установлении доброкачественного характера поражения у любого пациента с узлом в ЩЖ (без тиреотоксикоза и признаков сдавления органов шеи и/или средостения, что требует оперативного вмешательства) врачебные возможности сводятся к выбору одного из двух оставшихся способов: «Лечить (гормональная терапия) – или не лечить? (наблюдать)». Иными словами, возможность активного ведения узловой патологии ЩЖ в таких ситуациях может быть реализована только в рамках обсуждения показаний к назначению СТЛ.
В мире гормональная терапия используется уже более четырех десятилетий. Первая попытка придать ей легитимный характер была предпринята в 1960 г. в работе американских медиков Э. Аствуда, С. Кэссиди и Г. Аурбаха. С этого времени методология лечения, показания к СТЛ и противопоказания к ней продолжают широко обсуждаться – в мировой литературе по этому вопросу опубликовано более 200 статей, монографий, глав в учебниках и практических руководствах.
Примечательно, что в начале 90-х гг. прошлого века первая экспертиза реальной эффективности и безопасности СТЛ, представленная в серии работ, не смогла объективно установить явных преимуществ гормональной терапии перед выжидательной тактикой ведения. Но поскольку действительно перспективных способов альтернативного лечения так и не появилось, а проблема массовой патологии требовала решения, то неудачи первых лет стали основой оптимизации и стандартизации СТЛ. Последние 10 лет СТЛ стала предметом особо активного изучения – вплоть до многоцентровых двойных слепых плацебо-контролируемых клинических испытаний.
После проведения нескольких таких исследований, результаты которых были опубликованы после 1997 г., стало ясно, что при условии соблюдения несложной технологии и особой техники лечения СТЛ является средством первого выбора в лечении больных, не нуждающихся в хирургическом вмешательстве. Наиболее достоверным доказательством этого стали данные специального научного опроса, недавно проведенного среди ведущих экспертов по рассматриваемой проблеме, являющихся членами профессиональных организаций эндокринологов, хирургов и радиологов. Так, для лечения солитарного нетоксического узлового зоба СТЛ избрала почти половина (42-47%) представителей Европейской и Северо-Американской Тиреоидологических Ассоциаций, а для лечения многоузлового нетоксического зоба – большая их часть (52-56%). Наибольшее предпочтение консервативному ведению отдают специалисты из стран, расположенных в йододефицитных регионах Европы (Германия, Италия, Франция), тогда как представители неэндемичных территорий, наряду с гормональной, одинаково часто избирали и лучевую терапию – лечение радиойодом (Великобритания, Дания, Канада, США).
Определение понятий.Сущность СТЛ
Сравнительно недавно стало известно, что разные клетки организма человека обладают различной чувствительностью к гормонам ЩЖ. Это связано с тем, что поверхностные мембраны и ядра соматических и эндокринных клеток в своем составе имеют, как минимум, 2 типа и 5 подтипов рецепторов к тиреоидным гормонам (рис. 1). При этом в аденогипофизе, на клеточных мембранах тиреотропоцитов – клеток, продуцирующих тиреотропный гормон (ТТГ), обнаружена максимальная концентрация рецепторов типа b. Эти рецепторы обладают исключительно высокой чувствительностью к левотироксину и поэтому раньше, чем другие клетки на периферии и в головном мозге (богатые рецепторами иных типов и подтипов), реагируют на минимальные и даже транзиторные колебания концентрации гормона в системном кровотоке. При введении погранично высокой дозы левотироксина возникает ситуация, когда все периферические ткани – менее чувствительные, чем тиреотропоциты гипофиза – сохраняют клинически эутиреоидное состояние, тогда как уровень ТТГ уже подавляется до значений ниже нормальных. Иными словами, для каждого человека можно подобрать такую индивидуальную дозу препарата, при приеме которой самочувствие будет оставаться хорошим (на фоне нормальных значений свободных фракций гормонов ЩЖ и при отсутствии симптомов тиреотоксикоза), а лабораторно будет выявляться передозировка – субклинический медикаментозный гипертиреоз.
Подбор именно такой дозы – подавляющей концентрацию ТТГ в сыворотке крови до субнормальных значений, но обеспечивающей нормальное содержание тироксина и трийодтиронина – представляет клинический интерес и практическую задачу для врача-эндокринолога в случаях, когда имеются показания к СТЛ (табл. 1). Известно, что в ряде случаев узлообразование в ЩЖ имеет ТТГ-зависимый характер, когда даже нормальный уровень гипофизарного гормона способствует активации пролиферативной активности отдельных тиреоцитов. При этом не так уж важно, оказывает ли при этом ТТГ самостоятельный эффект или его влияние опосредованно потенцированием стимулирующих свойств разнообразных ростовых факторов. Это вопрос нерешенный, и его рассмотрение не входит в задачи настоящей публикации. С терапевтической точки зрения более важно то, что в результате назначения левотироксина в супрессивной дозе в течение 3-6 месяцев и дольше отмечается стабилизация процесса. Более чем у половины пациентов узел перестает увеличиваться, и не возникают новые перинодулярные фокусы, что нередко бывает при спонтанном течении. Более чем у четверти больных объем узла со временем уменьшается не менее чем в 2 раза (табл. 2).
Диагностика и показания к оперативному лечению
С учетом современных технических и методических возможностей эхографии ЩЖ, под узлом подразумевается очаговое поражение доли или перешейка железы, минимальные размеры которого превышают 0,4 см. Так как любой узел представляет собой объемное образование, требуется обязательное измерение его трех линейных размеров (в плоскостях поперечного и продольного сечения пораженной доли). Эта рекомендация подлежит безусловному выполнению, особенно в случае назначения СТЛ при некоторых вариантах тиреоидных узлов (при небольших размерах и доброкачественном характере по данным микроскопии пунктата). Наиболее информативным способом оценки эффективности консервативного лечения служит определение динамики объема узла, для расчета которого необходимы сведения о длине, ширине и толщине образования. Так как форма подобных очагов обычно округлая или овоидная, для вычисления объема узла (в мл или см3) чаще используют упрощенную формулу: перемножение 3 линейных размеров и деление полученного произведения на 2.
Для практической деятельности наиболее удобна следующая классификация узлов ЩЖ:
Далее, по результатам дополнительной клинико-гормональной оценки (физикальное обследование с определением в сыворотке крови уровней ТТГ, свободного тироксина, трийодтиронина), предварительное заключение о выявленном узловом заболевании уточняется эндокринологом с указанием функционального состояния ЩЖ как нетоксический (при гипо- или эутиреозе) или токсический вариант (при наличии тиреотоксикоза).
Патологическое значение узлового эутиреоидного зоба сводится к следующим рискам:
По результатам морфологического исследования материала, полученного путем пункционной биопсии узла, определяются показания для завершения обследования и лечения в специализированном онкологическом стационаре (рис. 2). Это необходимо не только при явно злокачественном характере процесса (папиллярный рак), но и при сомнительной (подозрительной или суспициозной) картине, которая не позволяет гарантированно исключить рак. Так, при цитологическом исследовании, в ходе которого исследуются только тиреоциты (технически нереально оценить состояние капсулы и сосудов), невозможно отличить фолликулярную аденому от высокодифференцированного рака ЩЖ (фолликулярная карцинома). В этой связи заключение цитолога о наличии «фолликулярной неоплазии» («фолликулярной опухоли») является показанием к оперативному лечению, хотя при последующем гистологическом уточнении в большинстве случаев будет выявлена аденома, а не рак. Объем и характер онкологического лечения (тиреоидэктомия, радиойодаблация) определяются в соответствии с международными стандартами по особым протоколам, имеющимся в специальной литературе.
При доброкачественном характере цитограммы консультация онколога необязательна, а вопрос о лечебной тактике решается в зависимости от размеров образования. Крупные узлы (как правило, имеющие у детей объем более 1 мл и/или максимальный линейный размер более 15 мм, а у взрослых – 3-4 см), особенно при наличии компрессионного синдрома, подлежат оперативному удалению в условиях эндокринологического хирургического стационара. Симптомы сдавления следует исключать со стороны не только пищевода, трахеи, но и блуждающего нерва (или его возвратной ветви), верхней полой вены, шейных симпатических ганглиев. При «доброкачественном узле» меньших размеров у ребенка операция может быть проведена сразу только в редких случаях, например при явно ТТГ-независимом (автономном) характере его роста. Это имеет место либо при токсической аденоме ЩЖ (казуистическая ситуация в педиатрии), либо устанавливается при клинически эутиреоидном состоянии – по данным спонтанно подавленного уровня ТТГ в сыворотке крови (ниже нижней границы нормы) или когда величина последнего определяется на уровне нормально-низких значений (
Заместительная и супрессивная терапия в практике эндокринолога
Е.А. Трошина, Н.В.Мазурина, Е.М.Скрынник
ФГУ Эндокринологический научный центр МЗСР РФ, Москва
Препараты тиреоидных гормонов относятся к числу наиболее часто используемых в клинической практике лекарственных средств. Их назначают с целью проведения заместительной или супрессивной терапии при ряде заболеваний щитовидной железы (ЩЖ).
Целью заместительной терапии является поддержание нормального обмена веществ у больных гипотиреозом любой этиологии.
Манифестный гипотиреоз
Левотироксин назначают из расчета 1,6–1,8 мкг на 1 кг массы тела (ориентировочная начальная доза для женщин 75–100 мкг/сут; мужчин – 100–150 мкг/сут).
Целевое значение тиреотропного гормона (ТТГ) при проведении заместительной терапии левотироксином первичного гипотиреоза составляет 0,5–1,5 мМЕ/л.
При проведении заместительной терапии центрального (вторичного) гипотиреоза необходимо добиться поддержания тироксина крови на уровне, соответствующем верхней трети нормальных значений для этого показателя.
Субклинический гипотиреоз
Тироксин назначают из расчета 1 мкг на 1 кг массы тела (ориентировочная начальная доза 50–75 мкг/сут).
Целью супрессивной терапии также является достижение концентрации ТТГ менее нижней границы нормы для предотвращения его возможного стимулирующего влияния на рост ткани ЩЖ (в том числе на рост резидуальной опухолевой ткани).
Целевое значение ТТГ составляет менее 0,1 мМЕ/л. Для этого используются дозы левотироксина от 2,2 до 2,5 мкг на 1 кг массы тела в сутки.
Принципы заместительной терапии левотироксином
Изменения секреции тиреоидных гормонов и снижение функции ЩЖ (гипотиреоз) могут происходить в результате поломки биосинтеза тиреоидных гормонов на разных его этапах: поступления йодида из крови, окисления его в элементарный йод, включения йода в состав тирозинов с образованием монойодтирозина и дийодтирозина, конденсации молекул йодтирозина с образованием Т4 и Т3. Независимо от того, на какой из стадий произошло нарушение метаболизма гормонов ЩЖ, будут изменяться те физиологические эффекты, за которые ответственны тиреоидные гормоны.
Основные физиологические эффекты тиреоидных гормонов:
• регуляция энергетического обмена
• регуляция роста и развития
• регуляция белкового, углеводного и жирового обмена
• влияние на сердечно-сосудистую систему
• влияние на костно-мышечную систему
• влияние на психику
Лечение всех форм гипотиреоза является заместительным и пожизненным. Исключение составляет только гипотиреоз, вызванный введением каких-либо медикаментов или веществ, блокирующих выработку тиреоидных гормонов.
Препараты левотироксина являются препаратами выбора для заместительной терапии гипотиреоза, и представляют собой синтетический тироксин (натриевая соль тироксина), который полностью идентичен тироксину, продуцируемому ЩЖ. Хорошо всасывается в желудочно-кишечного тракта (ЖКТ), причем при гипотиреозе его всасывание не нарушено.
Один из препаратов левотироксина – Эутирокс (фирма «Никомед»). Его отличием от других препаратов этой группы является возможность с легкостью подобрать нужную дозировку – 25, 50, 75, 100, 125 или 150 мкг, что существенно облегчает проведение как заместительной, так и супрессивной терапии.
На фоне заместительной терапии Эутироксом концентрация Т3 сохраняется постоянной. Режим дозирования препарата устанавливают индивидуально, с учетом тех возможных ситуаций, когда потребность в тироксине может изменяться (табл. 1).
Таблица 1. Ситуации, при которых может измениться потребность организма в тироксине
| Повышение потребности в тироксине | |
| • Снижение абсорбции в кишечнике (заболевания слизистой оболочки тонкой кишки и после операций на тонкой кишке) | |
| • Поносы при диабете | |
| • Цирроз печени | |
| • Беременность | |
| • Прием препаратов, снижающих абсорбцию | |
| Холестирамин Сукралфат Окись алюминия Сульфат железа | |
| • Препараты, увеличивающие выведение неметаболизированного Т4 | |
| Рифампицин Карбамазепин Возможно, фенитоин | |
| • Препараты, блокирующие конверсию Т4 в Т3 | |
| Амиодарон Дефицит селена | |
| Снижение потребности в тироксине | |
| • Пожилой возраст | |
| • Ожирение | |
Поскольку основной задачей лечения гипотиреоза является восстановление нормальных физиологических функций всех органов и систем, нарушенных вследствие гипотиреоза, то и при первичном, и при вторичном (третичном) гипотиреозе основа лечения – адекватная заместительная терапия препаратами тиреоидных гормонов. Критерием адекватности лечения служит исчезновение клинических и лабораторных проявлений гипотиреоза.
Компенсация манифестного гипотиреоза – 1,6–1,8 мкг левотироксина в сутки. Средняя суточная доза 75–150 мкг
Компенсация субклинического гипотиреоза – 1 мкг левотироксина на 1 кг массы тела. Средняя суточная доза 50–75 мкг
Терапию начинают с небольшой дозы Эутирокса, причем у пожилых она может составлять 12,5 мкг/сут. Препарат принимают утром, натощак. Дозу постепенно увеличивают до поддерживающей (у молодых больных за 4 нед, у пожилых за 2 мес, а иногда, при наличии сопутствующей кардиальной патологии, за 3–4 мес).
Оценивать уровень ТТГ на фоне лечения следует не раньше чем через 2 мес от начала терапии. Далее исследовать этот показатель нужно с интервалом 1 раз в 6 мес и корректировать дозу Эутирокса в зависимости от полученных результатов.
При лечении вторичного гипотиреоза схема назначения препарата аналогичная, однако контролировать, по понятным причинам, следует не ТТГ, а свободный Т4. В табл.2 представлен начальный этап лечения гипотиреоза.
Таблица 2. Начальный этап заместительной терапии у больных гипотиреозом
| Больные без кардиальной патологии моложе 65 лет |
| Левотироксин назначают из расчета 1,6–1,8 мкг на 1 кг массы тела |
| Ориентировочная начальная доза: |
| • женщины – 50–75 мкг/сут |
| • мужчины – 75–100 мкг/сут |
Больные с кардиальной патологией и/или старше 65 лет
Начальная доза 12,5 мкг левотироксина в день (увеличивать по 12,5 мкг с интервалом 2 мес до нормализации уровня ТТГ, при появлении или ухудшении кардиальных симптомов провести коррекцию терапии).
Тяжесть и длительность гипотиреоза являются основными критериями, определяющими тактику врача в момент начала лечения.
Чем тяжелее гипотиреоз и чем дольше он был некомпенсирован, тем выше будет общая восприимчивость организма к тиреоидным гормонам, особенно это относится к кардиомиоцитам. Поэтому процесс адаптации к препарату должен быть постепенным и плавным независимо от возраста пациента.
При назначении тироксина пациенту с гипотиреозом нужно выяснить, какие еще медикаменты он получает, поскольку многие препараты могут увеличивать потребность в тироксине. Если не учитывать этот эффект, компенсация гипотиреоза может быть затруднена.
Субклинический гипотиреоз характеризуется отсутствием четких клинических проявлений заболевания. Жалобы пациента, как правило, неспецифичны и часто сводятся к повышенной слабости и утомляемости. Лабораторные параметры включают в себя незначительное повышение ТТГ при нормальных уровнях Т3 и Т4. Нередко субклинический гипотиреоз является случайной находкой при общем обследовании больного. Данный синдром чаще обнаруживается у пожилых пациентов.
Для верификации диагноза нужно провести больному повторное определение уровня ТТГ через 6 мес. В том случае, если у пациента регистрируется стойкое повышение уровня ТТГ, вопрос о лечении следует решать в индивидуальном порядке. Однозначного мнения по поводу целесообразности специфической терапии субклинического гипотиреоза в настоящее время нет. Но если такая терапия проводится, то она должна сопровождаться адекватным и своевременным наблюдением за пациентом, включающим в себя определение уровня ТТГ. Как правило, заместительную терапию при субклиническом гипотиреозе начинают тогда, когда уровень ТТГ составляет 10 мЕ/л и выше, и Эутирокс назначают в дозе 1 мкг на 1 кг массы тела (суточная доза составляет 50–75 мкг).
| Рис. 1. Распространенность ДЗ в различных возрастных группах. |
 |
Гипотиреоз и беременность
При некомпенсированном гипотиреозе наступление беременности крайне маловероятно. Если беременность все же наступила, то лечение гипотиреоза должно быть начато немедленно. Во время беременности потребность в левотироксине в среднем возрастает на 45% от расчетной исходной дозы. Если беременность наступила у женщины с компенсированным гипотиреозом, то доза препарата должна быть увеличена в соответствии с возросшей потребностью в нем.
Принципы супрессивной терапии левотироксином
Высокодифференцированный рак ЩЖ (ВДРЩЖ)
На протяжении многих лет основным способом терапии для больных, получивших радикальное лечение по поводу ВДРЩЖ, остается введение тиреоидных гормонов в дозах, превышающих физиологические (2,5 мкг на 1 кг массы тела в сутки), с целью снижения концентрации сывороточного ТТГ. Клетки рака ЩЖ, происходящие из фолликулярного эпителия, имеют рецепторы ТТГ, и в ответ на их стимуляцию происходит повышение активности аденилатциклазы. Предполагается, что эти опухоли ЩЖ могут расти под воздействием ТТГ. Многие исследователи отмечали уменьшение частоты рецидивов опухолевого роста благодаря подавлению секреции ТТГ под воздействием супрессивной терапии как при папиллярной, так и при фолликулярной тиреоидной карциноме.
Сегодня рекомендуется использовать методы анализа ТТГ III поколения, которые позволяют выявлять его присутствие в сыворотке в концентрациях порядка 0,01 мЕд/л.
До сих пор активно обсуждается вопрос о том, что более опасно для пациента: предотвращение рецидива рака при условии поддержания субклинического тиреотоксикоза или неблагоприятное влияние медикаментозного тиреотоксикоза на сердце и кости. Побочные эффекты супрессивных доз левотироксина включают нарушения контрактильности миокарда, увеличение частоты сердечных сокращений и предсердные аритмии, а также могут вызывать ускорение круговорота элементов костной ткани, остеопороз. По этой причине многие специалисты считают, что полное подавление секреции гипофизарного ТТГ на протяжении длительного периода (до 0,01–0,1 мЕд/л или ниже) целесообразно лишь у больных, входящих в группу высокого риска – в первую очередь при повышенной вероятности рецидивов или смерти у пациентов с ВДРЩЖ. В то же время большинство клиницистов полагают, что у подавляющего числа больных с папиллярной тиреоидной карциномой, относимых к группе низкого риска на основании результатов прогностической балльной оценки, хороший эффект дает относительно слабое подавление секреции ТТГ. У таких больных концентрацию сывороточного ТТГ следует поддерживать на уровне 0,1–0,4 мЕд/л. В целом при лечении ВДРЩЖ, по имеющимся на сегодняшний день данным контролируемых исследований, назначение высоких доз левотироксина с целью подавления уровня ТТГ имеет преимущества по сравнению с обычной заместительной терапией, при которой поддерживается эутиреоз, т.е. нормальный уровень ТТГ. Исключение могут составлять пожилые больные или больные с тяжелым заболеванием сердца и выраженным остеопорозом.
Узловой коллоидный зоб
В настоящее время в соответствии с Консенсусом РАЭ решение вопроса о целесообразности супрессивной терапии левотироксином при узловом коллоидном зобе определяется в индивидуальном порядке. Лечение препаратами тироксина наиболее эффективно при солитарных коллоидных узлах паренхиматозного типа строения, сочетающихся с увеличением ЩЖ и/или наличием в ткани железы зобных изменений, определяемых при ультразвуковом исследовании(УЗИ).
Левотироксин в лечении диффузного нетоксического зоба
Диффузный нетоксический зоб
Диффузный нетоксический зоб – общее диффузное увеличение щитовидной железы без нарушения ее функции. Основной причиной диффузного зоба является недостаточное содержание йода в окружающей среде и как следствие сниженное его потребление населением с привычными продуктами питания. В зависимости от распространенности диффузного зоба (ДЗ) в популяции различают спорадический и эндемический зоб. Зоб считается эндемическим, если в обследуемом регионе частота встречаемости зоба у детей младшего и среднего школьного возраста составляет более 5%. Хотя в подавляющем большинстве случаев причиной ДЗ является недостаточное поступление в организм человека йода, ряд закономерностей позволяет предположить о влияние генетических факторов на его формирование. Обращает на себя внимание тот факт, что в одном и том же регионе при одном и том же йодном обеспечении зоб определяется не у всего населения, а лишь у части. Важность генетических факторов подтверждена многими популяционными, семейными и близнецовыми исследованиями. Кроме того, при ДЗ выявлены некоторые мутации в таких генах, как ТРО, NIS, TG, TSHR.
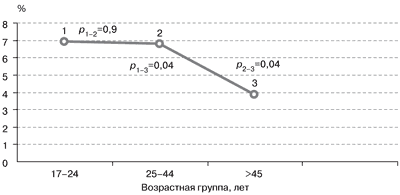
Известно, что распространенность любых форм зоба в популяции существенно различается в зависимости от возраста. Считается, что ДЗ как первая стадия йододефицитного заболевания чаще встречается у молодых людей. Этот факт нашел свое подтверждение и на территории Москвы – зоны легкого йодного дефицита, при сравнении частоты встречаемости ДЗ в различных возрастных группах взрослого населения (рис. 1).
ДЗ достоверно чаще встречался у лиц моложе 45 лет.
Хотя пациенты с ДЗ, как правило, не предъявляют жалоб, функция ЩЖ у них не нарушена, они все же нуждаются в лечении данного заболевания, поскольку оно является первой фазой(обратимой при правильном лечении) формирования узлового и многоузлового йододефицитного зоба, в том числе и с развитием синдрома тиреотоксикоза на поздних стадиях процесса.
На сегодняшний день существует три варианта консервативной терапии ДЗ:
Как было сказано, назначение левотироксина широко применялось для лечения эутиреоидного ДЗ в прошлом. При этом на начальном этапе достигались отличные результаты. Во многих клинических исследованиях было показано, что уже через 3–4 мес от начала терапии происходило значительное (не менее 20%) уменьшение объема железы. Чаще же всего в клинической практике использовались дозы 150 мкг у взрослых и 100 мкг у подростков. Однако в многочисленных работах однозначно продемонстрирован «феномен отмены» – увеличение размеров ЩЖ почти до исходного уровня через короткое время после прекращения лечения. Данный феномен объясняется прежде всего тем, что при подавлении ТТГ снижается активность Na-I симпортера, а следовательно, уменьшается активный захват йода ЩЖ. На фоне резкого падения интратиреоидного содержания йода при отмене лекарственного препарата происходит новый рост железы. Также к нежелательным побочным явлениям терапии гормонами ЩЖ относят возможное возникновение лекарственного тиреотоксикоза, тахиаритмии, остеопороза, что ограничивает использование этой группы препаратов при длительном лечении ДЗ. Однако иногда для быстрого достижения терапевтического эффекта прибегают к кратковременному курсу лечения ДЗ Эутироксом с дальнейшим переходом на поддерживающую терапию Йодбалансом.
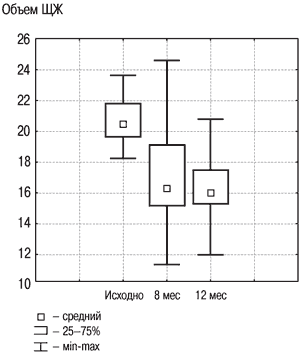
Рис. 2. Динамика объема ЩЖ в группе «Монотерапия препаратом йода» исходно, на 8 и 12-м месяце.
Рис. 3. Динамика объема ЩЖ в группе «Комбинированная терапия» исходно, на 8 и 12 месяце.
Таблица 3. Сравнение основных показателей между группами «Монотерапия» и «Комбинированная терапия» через 12 мес
| Показатель | Монотерапия | Комбинированная терапия | р (критерий) |
| Объем ЩЖ | 16,1 (13,1; 19,2) | 16,1 (15,2; 17,5) | 0,83 (Рм-у=0,21) |
| ТТГ | 0,9 (0,8; 1,1) | 1,2 (1; 1,48) | 0,07 (Рм-у=0,92) |
| АТ к ТПО*, % | 3 | 0 | 1 |
* – антитела к тиреоидной пероксидазе
Монотерапия препаратом йода и комбинированная терапия
Наиболее предпочтителен метод лечения ДЗ, являющийся этиологическим. Препараты йода назначают в физиологических дозировках (200 мкг в сутки) на 6 мес с последующей оценкой динамики объема ЩЖ.
При отсутствии выраженного эффекта от приема йодидов через 6 мес может быть рекомендован переход на комбинированную терапию. При этом предпочтение должно отдаваться либо фиксированной комбинации 75 мкг левотироксина +150 мкг йодида, либо индивидуально подобранной дозе Эутирокса из расчета 1 мкг на 1 кг массы тела в сочетании с 150 мкг йодида в сутки.
В настоящее время клиницисты имеют возможность использовать в этих целях комбинированные препараты, в состав которых входит как левотироксин, так и йод. Так, препарат Йодтирокс («Никомед») оптимально сочетает левотироксина натрий – 100 мкг и калия йодид – 100 мкг. Суточную дозу Йодтирокса принимают 1 раз в день утром, натощак, за 30 мин до завтрака, запивая таблетку небольшим количеством жидкости и не разжевывая.
Комбинированная терапия препаратами йода и тироксина, как было неоднократно показано, имеет ряд преимуществ. Во-первых, воздействуя на несколько патогенетических механизмов образования зоба, подавляется и гипертрофия, и гиперплазия тиреоцитов. Это позволяет добиться результатов, по эффективности сопоставимых с монотерапией тироксином (при гораздо меньшем его содержании), что в свою очередь уменьшает количество побочных эффектов, связанных с приемом тиреоидных препаратов. Во-вторых, снижается также склонность к «эффекту отмены» при кратковременном перерыве в лечении. В-третьих, менее выражено подавление уровня ТТГ, например по сравнению с эффектом тироксина в дозе 150 мкг.
Результаты исследования динамики объема ЩЖ у лиц с ДЗ на фоне разных схем терапии, проведенного в ФГУ ЭНЦ, представлены на рис. 2, 3. В целом по группе объем ЩЖ уменьшился на 20% к моменту завершения лечения, что явилось статистически значимым (р1–2
Литература