Субтотальный разрыв связки что такое
Что такое разрыв передней крестообразной связки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коновалова Е.А., травматолога со стажем в 12 лет.
Определение болезни. Причины заболевания
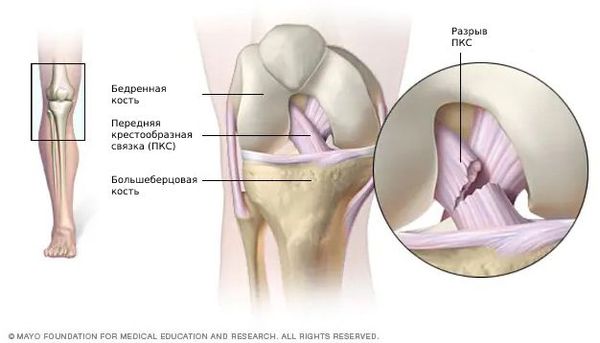
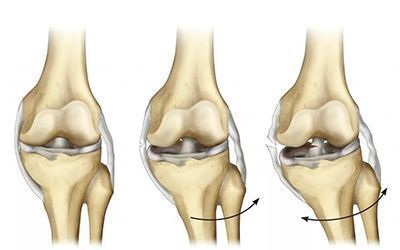
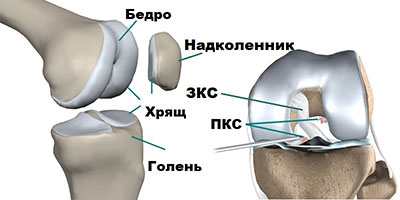
Разрыв передней крестообразной связки (anterior cruciate ligament injury) — это одна из самых тяжёлых травм коленного сустава. Повреждение сопровождается щелчком в колене и невозможностью продолжать физическую активность. Затем появляется отёк и становится трудно сгибать и разгибать ногу в суставе.
Распространённость
Причины разрыва ПКС
Прямая травма — возникает при ударе по бедру, голени и колену. Чаще встречается у спортсменов, например у футболистов, борцов и боксёров. Реже разрыв связки происходит при ДТП.
Непрямая травма — возникает, когда нет прямого удара по коленному суставу. Может произойти из-за резкого отклонения бедра с туловищем внутрь или наружу. Голень при этом повёрнута или фиксирована. Из-за такого отклонения в коленном суставе возникает «скручивание», вызывающее разрыв связки.
Чаще всего ПКС разрывается при отклонении голени наружу и кручении бедра внутрь. Особенно такая травма распространена среди спортсменов: футболистов, гандболистов, баскетболистов и волейболистов.
Фантом стопы — это механизм травмы, характерный для падения с лыж. Входя в снег, лыжня поворачивается наружу, а край лыжи становится «фантомной стопой». Так как стопа и голень пристёгнуты к лыжне ботинком, они перекручиваются вслед за лыжнёй, нога при этом остаётся согнутой в коленном суставе. Из-за возникающего скручивания ПКС разрывается. Травма чаще бывает изолированной, т. е. мениски и связки колена не повреждаются.
Механизм, обусловленный лыжным ботинком, — так называют травму, которая встречается среди горнолыжников, использующих высокие и жёсткие лыжные ботинки. При падении на спину бедро и туловище смещаются назад, ботинок при этом удерживает голень. В результате ПКС избыточно натягивается, что может привести к её разрыву.
Симптомы разрыва передней крестообразной связки
Симптомы острого периода:
Патогенез разрыва передней крестообразной связки
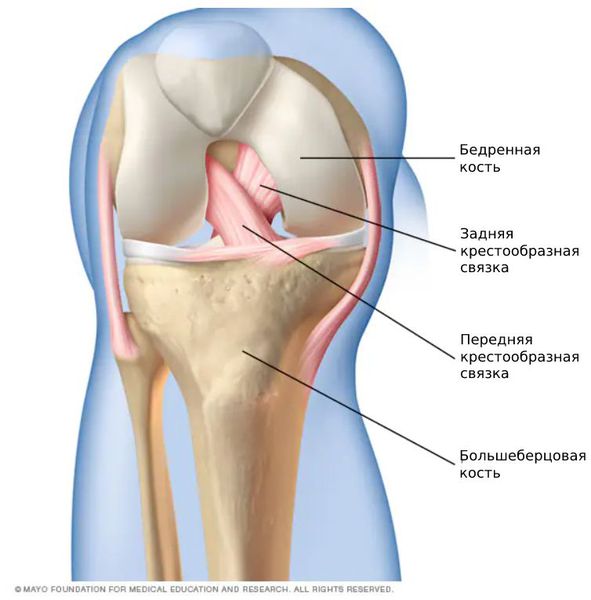
Передняя крестообразная связка состоит из трёх пучков:
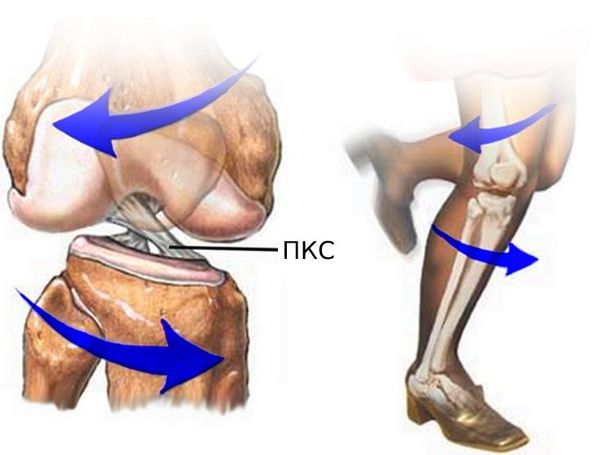
Основная функция ПКС — удерживать голени от смещения. Чаще всего разрывы связки вызваны кручением на опорной ноге, когда бедро и корпус вращаются, а голень со стопой остаются фиксированными. Повреждение ПКС приводит к нестабильности в коленном суставе, т. е. дискомфорту от смещения голени относительно бедра.
Если такое состояние длится долго, то суставные хрящи, мениски и остальные структуры сустава изнашиваются и развивается деформирующий артроз. Этот процесс протекает с разной скоростью, зависящей как от травмирующего агента, так и от генетической предрасположенности. Со временем пациент начинает ощущать ноющую боль в колене, сначала при длительной нагрузке, а затем и в покое, дискомфорт не проходит даже во сне.
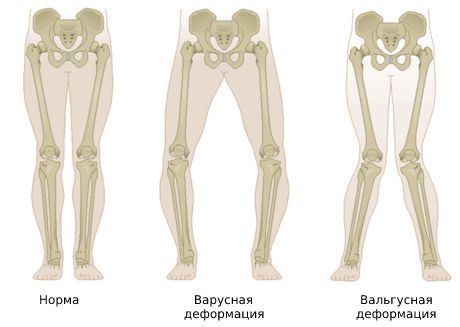
Больной начинает « щадить » ногу и меньше на неё опираться. Из-за этого нарушается биомеханика походки, увеличивается нагрузка на структуры сустава и возникает вальгусная (X-образная) либо варусная (O-образная) деформация.
Классификация и стадии развития разрыва передней крестообразной связки
Типы повреждения ПКС в зависимости от давности и распространённости травмы:
Степени повреждения ПКС:
Осложнения разрыва передней крестообразной связки
Диагностика разрыва передней крестообразной связки
Крестообразные связки помогают поддерживать стабильность коленного сустава и нормальную биомеханику походки. Они также важны для правильного взаимодействия суставных поверхностей при ходьбе, беге, сгибании и разгибании голени. Поэтому следует своевременно выявлять и лечить их повреждения.
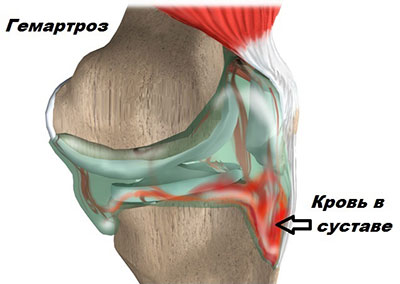
Заподозрить разрыв ПКС можно по вышеописанным симптомам, данным анамнеза, результатам специальных тестов и инструментальных методов обследования. Предположить повреждение и поставить окончательный диагноз можно ещё в острый период травмы. При значительном скоплении крови в полости сустава (гемартрозе) пациент чувствует распирание в коленном суставе, прикосновения к нему резко болезненны, возникает выраженный отёк колена.
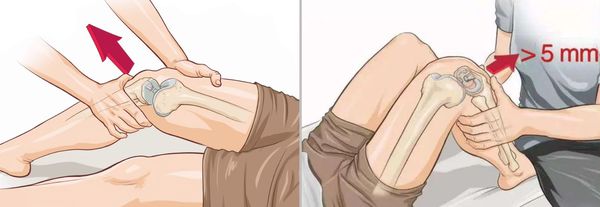
Специфические тесты
При диагностике повреждений ПКС обязательно проводят специфические тесты.
Оба метода позволяют выявить чрезмерное смещение голени кпереди и определить его степень. Чтобы сравнить результаты, тесты обязательно проводят и на здоровой ноге.
Чтобы подтвердить диагноз, врач вряд ли будет использовать все тесты: обычно достаточно несколько методов. К ним прибегают, если разрыв связки не удалось выявить сразу, а по данным анамнеза и МРТ доктор подозревает её повреждение. Тесты может проводить только врач, самостоятельно их делать нельзя.
Инструментальные методы диагностики
Признаки разрыва ПКС:
В остром периоде обязательно проводится рентгенография. Метод позволяет исключить или выявить сопутствующие повреждения костных структур, которые могут указывать на разрыв ПКС:
Лабораторные анализы для диагностики разрыва ПКС не используются, поскольку они не дают никакой информации о состоянии сустава.
Лечение разрыва передней крестообразной связки
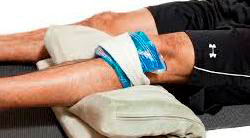
В остром периоде необходимо устранить боль, отёк и воспаление. При выраженном отёке коленного сустава проводят пункцию для эвакуации крови. Также назначают противовоспалительные препараты, на поражённую ногу прикладывают холод и обеспечивают покой.
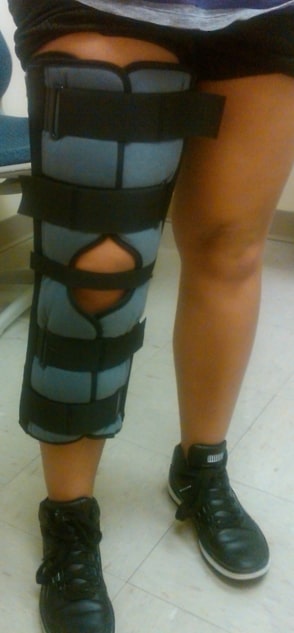
После стихания острой фазы показан фиксатор — бандаж, ортез или суппорт. Его носят, чтобы стабилизировать коленный сустав и приступить к более качественной реабилитации. Основным минусом является строгий подбор по размеру и модели.
Для операции используют трансплантаты:
Сперва трансплантат извлекается и обрабатывается, затем его устанавливают и фиксируют в области разорванной связки, остатки которой предварительно удаляются.
Все манипуляции на суставе производятся малоинвазивно, т. е. через несколько проколов и под контролем видеоаппаратуры. Это значительно уменьшает травматичность и позволяет пациенту быстрее восстановиться.
После операции больной наблюдается в стационаре 3 – 4 дня. Ему назначаются противовоспалительные и обезболивающие препараты. Также контролируется заживление и проводятся регулярные перевязки послеоперационной раны.
Затем, в среднем на две недели, на прооперированную ногу накладывается гипс или жёсткий ортез. Это создаёт неподвижность в суставе, уменьшает послеоперационный отёк и боль. Ходить в этот период следует с костылями, постепенно повышая нагрузку на ногу: в первые дни после операции без нагрузки, затем каждую неделю увеличивают на 25 %, к 4-й неделе выходят на полную нагрузку.
Полностью отказаться от костыля можно, когда восстановилась нормальная походка и пациент может перекатываться с пятки на носок. Чтобы ускорить заживление и улучшить питание тканей в области сустава, следует выполнять комплекс изометрических упражнений, т. е. сокращать мышцы без нагрузки.
Реабилитация
После выписки из больницы пациенту необходимо обратиться к реабилитологу, который подробно расскажет, как действовать дальше. Чтобы восстановить функции прооперированной ноги, назначается ЛФК и комплекс физиотерапевтического лечения. Методы физиотерапии подбираются строго индивидуально физиотерапевтом.
Прогноз. Профилактика
При своевременном адекватном лечении и правильно проведённой реабилитации прогноз благоприятный. Более чем у 95 % пациентов функции сустава полностью восстанавливаются.
Без оперативного лечения прогноз неблагоприятный. Со временем почти неизбежно формируется деформирующий гонартроз. Это осложнение требует одномыщелкового либо тотального эндопротезирования коленного сустава — большой и травматической операции по замене коленного сустава на искусственный имплантат.
При нарушении рекомендаций врача или повторной травме возможны рецидивы. Также к повторному повреждению могут привести ошибки при проведении операции.
Профилактики повреждений ПКС, как системы чётких и последовательных мероприятий, к сожалению, не существует. Снизить риск травмы у спортсменов поможет полноценно выполненная разминка, укрепляющие тренировки и специальные упражнения в условиях нестабильности. При беге, прыжках и рывках важно соблюдать правильную технику. В быту и на производстве необходимо придерживаться общеизвестных правил безопасности.
Разрыв связок коленного сустава: лечение без операции
Автор статьи
Разрывы связок относятся к наиболее часто встречаемым типам повреждения коленного сустава травматического происхождения. По частоте эта травма на втором месте, после разрывов менисков. Приблизительно у 45% пациентов, которые обращаются к ортопеду или травматологу по поводу травмы колена, диагностируется разрыв связок колена. Значительно чаще повреждается передняя крестообразная связка (ПКС). Намного реже – задняя или боковые. Если нарушение целостности ПКС может происходить изолированно, то разрыв других связок обычно ассоциирован с другими повреждениями колена.
Какие бывают разрывы связок?
разрывы связок
Большинство людей стремятся восстановиться без операции. Ведь хирургическое вмешательство всегда связано с определенным дискомфортом. Такое лечение дорого обходится, связано с необходимостью продолжительного восстановления. Тем не менее, большинство клинических случаев разрывов связок колена требуют именно хирургического лечения. Нужна ли операция, зависит от того, какие связки разорваны, полный это разрыв или частичный, насколько сохранена функция сустава. Если человек нуждается в операции, но не получает её, это чревато тяжелыми последствиями:
развитием посттравматического гонартроза;
Внутри колена есть несколько связок. Это передняя и задняя крестообразные, боковые, а также связка надколенника. Прогноз во многом зависит от того, какие именно связочные структуры повреждены.
При полном разрыве всегда развивается нестабильность сустава. Потому что связки больше не ограничивают его подвижности. Выделяют три формы нестабильности:
Компенсированная форма. Большинство показателей в норме. Атрофия мышц не выявляется клинически. Нарушения функции сустава можно выявить только при инструментальных исследованиях.
Субкомпенсированная форма. Появляется боль, хруст в суставе, атрофируются мышцы бедра. На пораженной стороне окружность бедра меньше на 3-4 см. Но клинически нестабильность проявляется только при сильной нагрузке: беге, приседаниях и т.д. На рентгенограмме выявляются признаки гонартроза 1 степени.
Декомпенсированная форма. Постоянная боль, неустойчивость при ходьбе, очевидные клинические признаки нестабильности сустава. Многие используют трость. Больной жалуется на патологическую подвижность сустава. На рентгене может определяться гонартроз 2-3 степени.
Боковые связки
Внутри колена есть две боковые связки: наружная или внутренняя. Если разорвана только одна из них, возможно проведение консервативного лечения. В остром периоде травмы больной может находиться в стационаре.
Боковые связки
В ближайшие сроки после поступления пациента в больницу ему проводят пункцию сустава. Задача врача состоит в том, чтобы устранить гемартроз (скопление крови внутри колена), а также снять боль. Для уменьшения болевого синдрома после промывания сустава внутрь вводят местные анестетики (например, 0,5% прокаин).
На колено накладывают гипсовую лонгету. Её пациент носит около 1 недели. Снимают гипс после устранения отечности сустава. Затем её меняют на циркулярную повязку. Она идёт от паха до пальцев стопы. Фиксируют конечность в состоянии избыточного отклонения голени в сторону пораженной связки.
Иммобилизация конечности проводится на срок до 2 месяцев. После устранения острых воспалительных явлений врач назначает физиопроцедуры. Они позволяют улучшить кровообращение в суставе, нормализуют регенераторные процессы. Применяется лечебная физкультура. Она направлена на укрепление мышц бедра. К тому же, физические нагрузки тоже стимулируют кровоток, улучшая трофику тканей колена.
Крестообразные связки
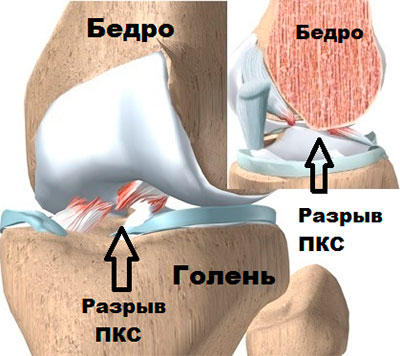
При разрыве «крестов» в подавляющем большинстве случаев не удается обойтись без хирургического лечения. Связки сами по себе не срастаются. А ходить с разорванными нельзя ни в коем случае: это ведёт к дистрофии сустава, уменьшению объема мышц, может обернуться хроническими болями.
Есть только две ситуации, когда операция не проводится:
частичный разрыв крестообразной связки (то есть, пострадала только часть волокон, этот вид травмы также называют растяжением);
медицинские противопоказания к проведению хирургической операции.
В ранний период после получения травмы сустав отёчен, боль сильно выражена. Поэтому клинически невозможно определить, разорваны ли связки полностью. Адекватное исследование возможно лишь после устранения гемартроза и обезболивания колена. Для этого проводят его пункцию. Суставную полость промывают. После удаления из неё крови и сгустков, проводят обезболивание раствором местных анестетиков. Может использоваться раствор прокаина с концентрацией 0,5% или 1%, который вводят в количестве 25-30 мл.
Обязательно требуется инструментальное исследование. Вполне вероятно, что повреждены не только связки. Как минимум врач делает рентген. С его помощью исключают отрывные переломы (когда фрагмент кости отрывается в месте прикрепления связки), повреждения мыщелков бедренной и большеберцовой кости.
После проведения необходимых лечебных и диагностических манипуляций, конечность иммобилизируют. Накладывают гипс на 2 месяца. Как правило, в первую неделю сильно выражен отёк. Он увеличивает объем конечности. На момент наложения гипса она всегда опухшая, поэтому после спадения отека повязка ослабевает. Её нужно сменить через 5-7 дней.
Далее начинается восстановительный процесс. Применяются обезболивающие препараты, лечебная физкультура, физиотерапия. Больному рекомендованы статические нагрузки на мышцы бедра. Может использоваться внутрисуставное введение гиалуроновой кислоты и богатой тромбоцитами плазмы, чтобы ускорить регенераторные процессы и предотвратить дистрофические изменения хрящей колена.
Связка надколенника
Её разрыв может быть полным или частичным. В подавляющем большинстве случаев требуется хирургическое лечение. Изредка используется консервативная терапия. Она возможна только при частичном разрыве. В таком случае требуется иммобилизация конечности. Проводится физиотерапия и лучевая терапия.
Артротерапия для восстановления связок
Артротерапия – безоперационный метод, который может быть использован:
Артротерапия
при консервативном ведении пациентов;
после хирургического лечения.
Консервативный способ лечения иногда является основным для пациентов с травмами колена. Это происходит не только в случае растяжение связок. Некоторым пациентам противопоказана операция. Другие попросту от неё отказываются. Причины бывают разными: страх перед хирургическим вмешательством, ложная убежденность в возможности сращивания связок без операции, недооценка последствий травмы и т.д. В любом случае, если человек от операции отказывается, то заставить его нельзя. А вот помочь всеми доступными средствами – можно. Существуют методы, которые позволяют ускорить восстановления пациента. Хотя при полном разрыве связочных структур они не дают возможности устранения нестабильности коленного сустава.
Артротерапия – один из наиболее эффективных методов медикаментозного лечения. Суть методики состоит в том, что внутрь колена вводят два препарата:
1. Гиалуроновая кислота. Является «смазкой» для сустава. Смягчает трение суставных поверхностей, уменьшает боль, замедляет дегенеративные процессы в хрящевой ткани. Деструкция хряща практически неизбежна для пациентов, которым требовалось, но не было проведено хирургическое восстановление связок. Благодаря гиалуроновой кислоте удается отсрочить возникновение артроза и снизить его тяжесть.
2. Богатая тромбоцитами плазма. Если гиалуронат пациент покупает в аптеке, то приобретать второй препарат для артротерапии не нужно. Его готовят из крови пациента непосредственно перед введением в колено. Для этого врач берет кровь из локтевой вены. Из неё убирают форменные элементы крови, оставляют только тромбоциты. За счет удаления жидкости концентрация их в несколько раз больше, чем содержится в крови. Такая плазма вводится в колено.
Как это работает?
Тромбоциты
Тромбоциты отвечают за формирование кровяного сгустка. Любое повреждение сопровождается образованием тромба. Первоочередная задача его состоит в том, чтобы закрыть поврежденное место, прекратить кровотечение, изолировать место травмы от болезнетворных бактерий и других неблагоприятных факторов. Кроме того, содержащиеся внутри тромба тромбоциты должны обеспечить заживление раны. Они выделяют факторы роста, стимулирующие регенераторные процессы. Аналогичный механизм мы используем в процессе консервативного лечения травм колена. Введение внутрь сустава богатой тромбоцитами плазмы стимулирует восстановление внутрисуставных структур.
Таким образом, при разрыве связок коленного сустава лечение без операции возможно только в ситуациях, когда она разорвана не полностью, либо имеет место полный разрыв одной боковой связки. Все прочие ситуации требуют хирургической операции. Она позволяет избежать нестабильности сустава в будущем и развития остеоартроза.
Субтотальное повреждение передней крестообразной связки
Мыщелки бедренной и большеберцовой костей обычной формы. В мыщелках определяются аморфные участки повышенного на STIR- и сниженного на Т1-изображениях МР-сигнала – участки отека костного мозга. Гиалиновый хрящ суставных поверхностей бедренной, большеберцовой костей и надколенника не истончен, равномерный, однородной МР-структуры. Краевых костных разрастаний (остеофитов) не определяется. Суставная щель не сужена и не расширена, суставные поверхности конгруэнтны.
Медиальный и латеральный мениски обычно расположены, нормальных размеров, однородной МР-структуры.
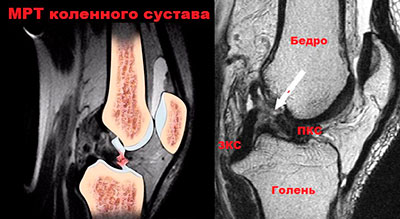
Определяется субтотальный разрыв передней крестообразной связки – лишь небольшая часть волокон сохраняет правильное расположение, остальные располагаются хаотично в суставной щели. МР-сигнал от связки повышен на Т2- и STIR-изображениях. Задняя крестообразная связка с Г-образной деформацией, нормальных размеров, с четкими контурами, однородной структуры.
Медиальная (большеберцовая) и латеральная (малоберцовая) коллатеральные связки четко прослеживаются, однородной структуры, обычных размеров, ход их не изменен.
В полости сустава и околосуставных сумках определяется большое количество синовиальной жидкости.
Область подколенной ямки — без особенностей.
Заключение: Субтотальный разрыв передней крестообразной связки правого коленного сустава. Большое количество жидкости в полости сустава.
Рекомендована консультация травматолога. Исследование можно выполнить в нашей клинике МРТ.
Повреждение крестообразной связки колена
Разрыв передней крестообразной связки (ПКС)
Передняя крестообразная связка является наиболее часто повреждаемой связкой в коленном суставе. В большинстве случаев, связка разрывается у людей, занимающихся спортом. Так как в последние десятилетия, спорт стал неотъемлемой частью жизни современного человека, число травм передней крестообразной связки (ПКС) неуклонно увеличивается. Травма передней крестообразной связки получила большое внимание хирургов ортопедов на протяжении последних 20 лет, за это время были изобретены и внедрены очень успешные операции по ее восстановлению. Эта статья поможет Вам понять, где находится передняя крестообразная связка (ПКС), как и почему она повреждается, и как врачи могут ее восстановить.
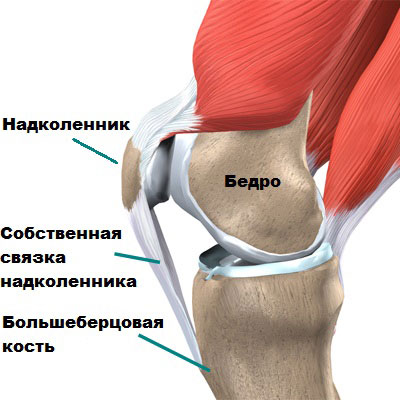
Связки это плотные соединительнотканные образования, удерживающие кости вместе. Передняя крестообразная связка находится в центре коленного сустава, она соединяет бедренную и большеберцовую кость.
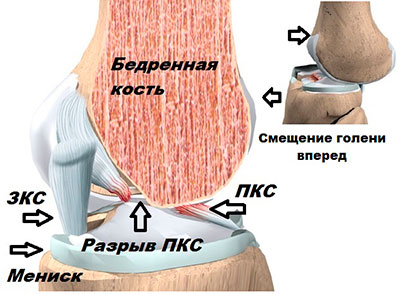
Передняя крестообразная связка является основным стабилизатором коленного сустава. ПКС ограничивает запредельное смещение голени кпереди относительно бедра, предупреждает подвывихи и неустойчивость в коленном суставе при ходьбе, беге и прыжках.
Когда передняя крестообразная связка повреждена, развивается передняя нестабильность коленного сустава.
Если при травме голень смещается слишком сильно, спереди относительно бедра может произойти повреждение передней крестообразной связки.
Передняя крестообразная связка натягивается и становится жесткой, когда колено выпрямлено или разогнуто. Поэтому при вынужденном переразгибании, в коленном суставе связка может быть оторвана от места крепления. Передняя крестообразная связка также может быть повреждена, если происходит сильное скручивание в колене, например, во время игры в футбол или при прямом ударе по наружной поверхности коленного сустава.
Если связка повреждена, пациент ощущает «подламывание» или «подкашивание» ноги при ходьбе, особенно на неровной поверхности. Очень часто вместе с передней крестообразной связкой разрывается медиальная коллатеральная связка коленного сустава и медиальный мениск.
Механизмом травмы передней крестообразной связки чаще всего является внезапное торможение или остановка при беге и ходьбе, переразгибание в коленном суставе и резкий поворот тела на опорной ноге.
Наиболее часто подобные травмы происходят во время занятий спортом. При занятиях определенными видами спорта, риск повредить крестообразную связку возрастает. Например, игровые виды спорта, при которых требуется быстрая смена направления движения (баскетбол, футбол, гандбол) обуславливают высокую частоту травмы крестообразных связок.
Футбол наиболее часто является причиной повреждения передней крестообразной связки. В этой игре возможно прямое столкновение между игроками, а также требуется частая смена направления движений.
Горные лыжи также являются источником травм крестообразной связки. Разрыв происходит при резком скручивании колена при фиксированной стопе или в момент, когда при падении ботинок не отстегивается от лыжи. Многие пациенты во время травмы слышат громкий треск, и ощущают сильную боль.
В последнее время увеличилось количество женщин с поврежденными крестообразными связками. Ученые выяснили, что количество разрывов передней крестообразной связки у женщин в несколько раз выше, чем у мужчин при занятиях одними и теме же видами спорта. Объяснением этому может быть менее развитые мышцы у женщин, а также несколько иной механизм их функционирования. Все эти факторы делают женщину менее приспособленной по сравнению с мужчинами к тяжелому труду и некоторым видам спорта.
Симптомы повреждения передней крестообразной связки могут варьироваться. Некоторые пациенты сообщают о хрусте или щелчке в колене в момент травмы. Обычно коленный сустав в течение короткого времени после травмы отекает. Это связано с кровотечением в полость коленного сустава из разорванных кровеносных сосудов поврежденной связки.
Нестабильность, вызванная поврежденной связкой, приводит к чувству «подламывания», «подкашивания», «подвывихивания» в суставе особенно при внезапной перемене направления движений во время ходьбы или бега. Во время любой активности пациент может чувствовать боль и отечность. Прогулки по льду или скользкой поверхности, при движении вниз по лестнице особенно затруднительны для пациента. Боль и отек от первоначальной травмы, как правило, проходит через 3 недели после травмы, но чувство неустойчивости в колене остается или с течением времени усиливается.
Долгосрочно не устраненная нестабильность приводит к раннему развитию остеоартроза коленного сустава. Нестабильность коленного сустава требует специализированного лечения врача травматолога-ортопеда.
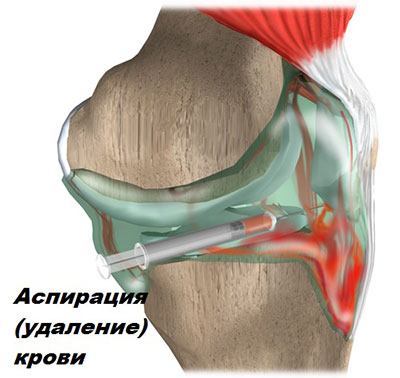
История заболевания и клиническое обследование, наиболее важны для диагностики повреждений передней крестообразной связки и выявления нестабильности в колене. В острой фазе, в короткий промежуток времени после травмы отек и кровь внутри сустава — достоверный признак катастрофы в суставе. Аспирация (удаление) крови из сустава при помощи шприца и иглы вызывает заметное облегчение болевого синдрома у пациента и несет важную информацию для врача.
Например, если в крови есть примеси жира, то у пациента можно заподозрить повреждение хряща или внутрисуставные переломы.
Во время осмотра пациента, врач проводит различные стресс тесты на коленном суставе. Три из них наиболее часто используются: Pivot schift, Lachman, тест переднего выдвижного ящика. Во время тестов врач создает различные нагрузки и усилия на сустав, в результате чего можно выявить повышенное смещения голени относительно бедра, что может свидетельствовать о разрыве связки.
Врач также назначает рентген коленного сустава, чтобы исключить переломы. Связки и сухожилия не видны на рентгене.
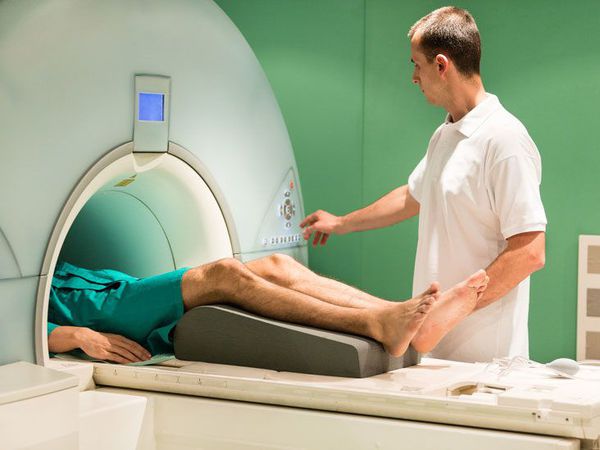
Магнитно-резонансная томография (МРТ) является наиболее точным методом диагностики повреждений связок.
Преимуществом данного метода является его не инвазивность. МРТ аппарат создает трехмерную картину внутреннего устройства колена. Это исследование не требует введения в сустав каких-либо красителей и абсолютно безболезненно.
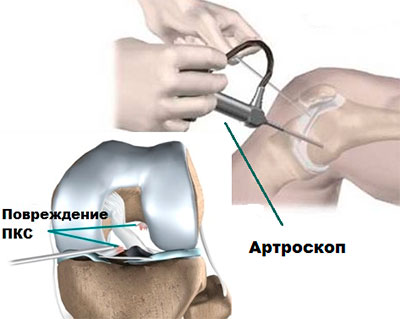
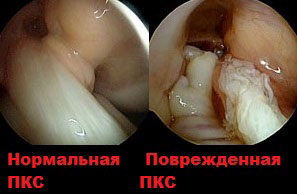
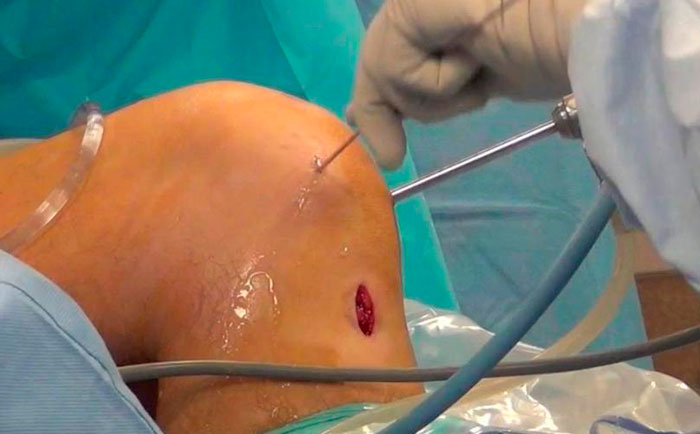
В некоторых случаях артросокпия может быть использована, чтобы установить окончательный диагноз и выявить причины боли и нестабильности.
Артросокпия — это операция, при которой в полость сустава через прокол кожи вводится мини-камера соединенная с монитором.
Операция позволяет хирургу, осмотреть внутренние структуры колена, а также проводить при помощи мини-инструментов различные лечебные манипуляции внутри сустава.
Артроскопия используется для реконструкции (восстановления) поврежденной связки.
Целью лечения острой травмы передней крестообразной связки на начальном этапе является уменьшение боли и отека в области сустава. Ограничение нагрузки и применение нестероидных противовоспалительных препаратов может помочь уменьшить эти симптомы.
Скорее всего, Вам придется пользоваться костылями, а нагрузка на ногу будет вызывать у Вас чувства дискомфорта и хромату. Может потребоваться аспирация крови из полости сустава с помощью шприца и иглы. Некоторым пациентам после травмы назначают физиолечение. Использование льда, миостимуляции, установка ноги в возвышенном положении, также позволит уменьшить боль и припухлость колена.
В дальнейшем, после снятия болевого и отечного синдрома, целью лечения становится восстановление нормального объема движений в суставе.
Для этого врач может рекомендовать Вам занятия на специальном велотренажере, упражнения, направленные на растяжение и разработку движений в суставе, восстановление объема мышечной массы.
Установлено, что сила и тонус мышц бедра, в основном четырехглавой, напрямую влияют на стабильность коленного сустава.
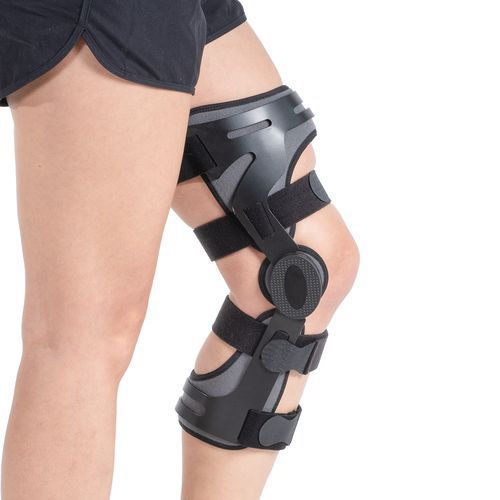
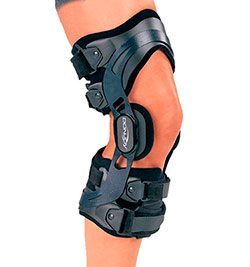
Вероятнее всего Вам будет назначен специальный ортез на коленный сустав.
Ортез — это специальное ортопедическое устройство, которое можно приобрести в аптеке.
Ортез предназначен для разгрузки сустава, повышения его стабильности при разрывах связок. Еще раз отметим, что применение ортезов может рассматриваться как временная мера при подготовке к операции или у пожилых пациентов с выраженной сопутствующей патологией, когда выполнить оперативное вмешательство не представляется возможным.
Нестабильность коленного сустава, которая, должным образом, не лечится, ведет к ускоренному износу всех внутренних структур коленного сустава.
Многие хирурги, также рекомендуют носить ортезы по крайней мере в течении полугода после операции по реконструкции передней крестообразной связки, с целью ее надежного приживления. Ортез после операции предпочтительно использовать и во время занятиями спортом, особенно контактным.
После реабилитации, когда достигнут приемлемый объем движений в суставе, и восстановлена сила, а также тонус мышц, можно приступать к следующему этапу лечения — операции по реконструкции поврежденной крестообразной связи.
Основная цель операции, восстановить связку, чтобы голень не выдвигалась излишне вперед относительно бедра при движениях, и человек не испытывал нестабильность и неуверенность в коленном суставе.
Операция по восстановлению крестообразной связки на данном этапе развития медицины выполняется с применением артроскопии, через минимально возможные разрезы.
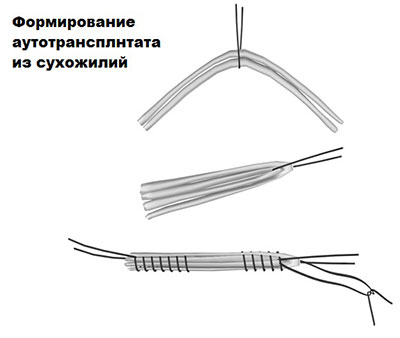
Большинство хирургов предпочитают реконструкцию передней крестообразной связки с использованием трансплантата из сухожилий и связок самого пациента.
Трансплантат, для формирования которого используются собственные ткани пациента, в медицине называется аутотрансплантат.
Большинство операций по реконструкции связки выполняются амбулаторно, то есть многие пациенты могут уйти домой в тот же день после операции. Некоторым пациентам может потребоваться находится в больнице две или три ночи.
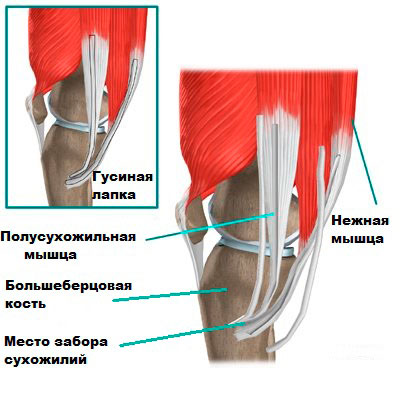
Есть много различных способов восстановить переднюю крестообразную связку. Один из наиболее часто применяемых заключается в том, чтобы забрать сухожилия полусухожильной и нежной мышцы у пациента, сформировать из них трансплантат и установить его вместо порванной передней крестообразной связки.
В некоторых случаях, для восстановления передней крестообразной связки, например, у профессиональных спортсменов или у людей пожилого возраста с выраженным артозом, может быть использован специальный синтетический эндопротез. Использование синтетических эндопротезов имеет ряд преимущества и недостатков.
К преимуществам можно отнести высокую прочность и инертность к тканям организма синтетического эндопротеза, что позволяет проводить агрессивную реабилитацию сразу после операции, отсутствует болезненность в месте взятия сухожилий полусухожильной и нежной мышцы, не нарушается анатомия мышц задней поверхности бедра и функция сгибательного аппарата коленного сустава.
Из недостатков можно выделить низкую эластичность синтетического эндопротеза, что требует точного позиционирования костных каналов, а также не высокую биологичность подобного способа реконструкции передней крестообразной связки.
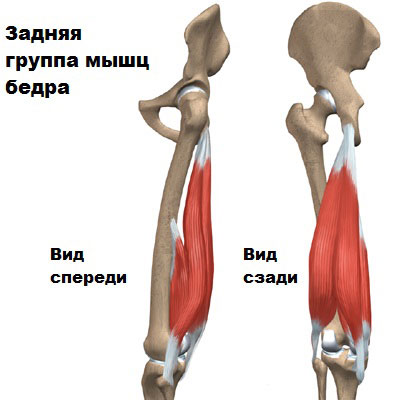
Техника операции с использованием трансплантата из сухожилий гусиной лапки (полусухожильной и нежной мышцы)
Мышцы задней поверхности бедра у человека хорошо развиты. Они берут свое начало от таза и бедренной кости, пересекают коленный сустав с обеих сторон и крепятся к голени.
Сухожилия для трансплантата берут из полусухожильной и нежной мышцы, которые прикрепляются своими сухожилиями вдоль внутренней поверхности голени.
Во время операции хирург использует специальный оптический прибор (артроскоп), чтобы контролировать манипуляции внутри сустава. Подобная техника операции не требует от хирурга выполнять крупные разрезы в области сустава, что заметно ускоряет заживление и восстановление после операции.
Операции по реконструкции передней крестообразной связки (ПКС) обычно выполняются под спиномозговой анестезией.
Хирург начинает операцию с выполнения двух мини проколов в области сустава не более 4 мм, через которые в сустав вводятся артроскоп и специальные мини-инструменты. После того как осматривается полость сустава и диагноз подтверждается, хирург делает небольшой разрез мягких тканей в проекции прикрепления сухожилий полусухожильной и нежной мышцы и специальным инструментом вынимает их.
Сухожилия специальным образом обрабатываются и складываются в 3 или 4 раза, что значительно повышает прочность всего трансплантата.
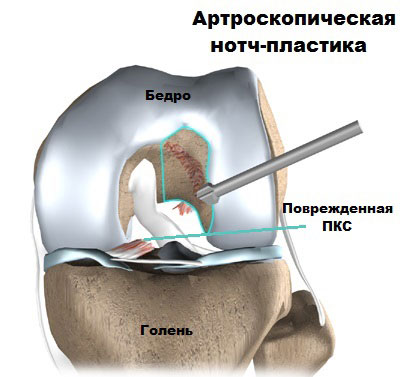
Далее, хирург готовит коленный сустав к имплантации новой связки. Остатки поврежденной связки удаляются, при необходимости расширяется межмыщелковое пространство, чтобы трансплантат не повредился. Эта манипуляция называется нотч-пластика.
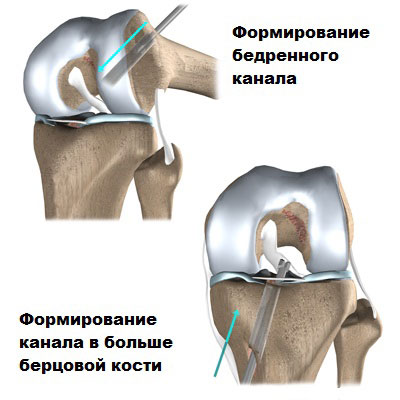
Как только это сделано, с помощью специальных инструментов просверливаются отверстия в бедренной и большеберцовой кости, через которые будет проведен аутотрансплантат.
Очень важным на данном этапе является правильное расположение каналов в бедренной и большеберцовой кости, только при этом условии связка будет работать правильно, и пациент не будет чувствовать боль и нестабильность.
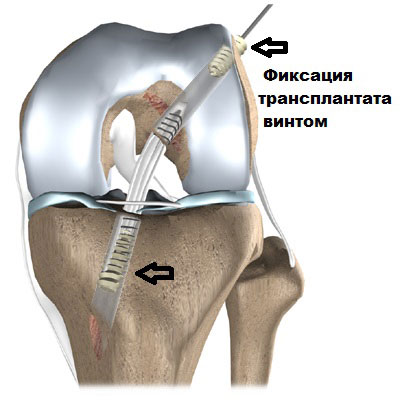
В дальнейшем аутотрансплантат под контролем артроскопа протягивается через каналы и полость сустава, натягивается с определенной силой и фиксируется внутрикостно специальными винтами или пуговицами.
Затем проверяется объем движений в суставе, устанавливается дренаж, накладываются швы, а нога помещается в послеоперационный ортез.
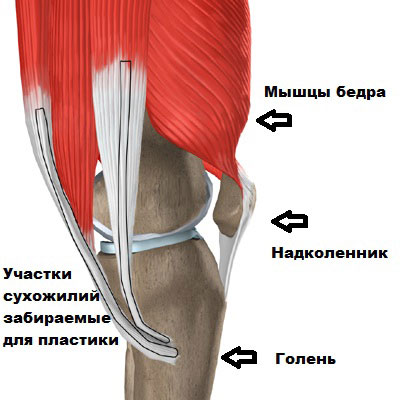
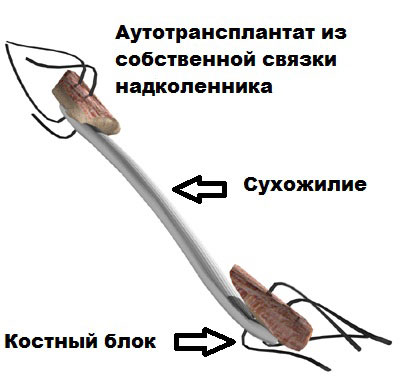
Техника операции с использованием трансплантата из собственной связки надколенника
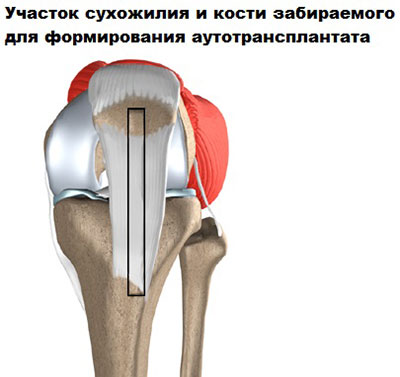
Еще одним давно зарекомендовавшим себя методом реконструкции передней крестообразной связки является артроскопическая пластика с использованием аутотрансплантата из сухожилия собственной связки надколенника. Для операции забирается полоска сухожилия с костными блоками на каждом из концов.
Преимуществом этого вида аутотрансплантата является его изначально большая прочность и возможность быстрой реабилитации.
Сухожилие собственной связки надколенника очень толстое и крепкое, находится на передней поверхности коленного сустава. Оно начинается от нижнего полюса надколенника и крепится чуть ниже коленного сустава к большеберцовой кости. Основная функция собственной связки надколенника разгибать и поднимать ногу.
При использовании сухожилия собственной связки надколенника в качестве аутотрансплантата, хирург удаляет полоску сухожилия обычно в средней его части, а также выпиливает костные блоки из надколенника и бугристости большеберцовой кости, фиксированные к нему.
Анатомия трансплантата помогает ускорить заживление и создать прочную фиксация новой связки к большеберцовой и бедренной кости. При имплантации трансплантата, костные блоки помещаются в костные каналы. Поверхности костных стенок канала и костных блоков трансплантата контактируют друг с другом и со временем срастаются, как обычный перелом.
Операцию хирург проводит с использованием артроскопа, подключенного к монитору, этот метод позволяет контролировать манипуляции внутри сустава, не выполняя обширные разрезы мягких тканей, практиковавшиеся в доартросокпическую эпоху. Подобная техника операции существенно ускоряет восстановление и характеризуется существенно более низким болевым и отечным синдромом после операции.
Оперативные вмешательства по реконструкции передней крестообразной связки (ПКС) обычно выполняются под спиномозговой анестезией. Хирург-ортопед начинает операцию с выполнения двух проколов кожи, через которые в полость сустав вводится артроскоп и специальные мини-инструменты. После ревизии полости сустава и подтверждения диагноза производятся два небольших разреза в проекции собственной связки надколенника. Принимаются меры предосторожности, чтобы не повредить близлежащие нервы и сосуды.
Работая через небольшие разрезы, хирург вынимает среднюю часть сухожилия собственной связки надколенника с двумя костными блоками из надколенника и большеберцовой кости.
Костные блоки округляются и сглаживаются, также в блоках сверлятся отверстия, через которые проводятся прочные нити, за которые аутотрансплантат будет протягиваться через туннели в бедренной и большеберцовой кости и натягиваться.
Далее, хирург готовит коленный сустав, удаляет дегенеративно измененные ткани, при необходимости выполняет шов мениска, резецирует остатки поврежденной передней крестообразной связки.
Как только это сделано, в бедренной и большеберцовой кости сверлятся костные каналы.
Отверстия в костях располагаются таким образом, чтобы проведенный через них и зафиксированный аутотрансплантат, работал как оригинальная передняя крестообразная связка.
Затем трансплантат протаскивается через туннели в костях, натягивается и фиксируется винтами или специальными пуговицами.
После артроскопического контроля положения связки в полости сустава устанавливается дренаж, накладываются швы на мягкие ткани.
Главные цели операции по пластики передней крестообразной связки это восстановление стабильности в суставе, отсутствие боли и отечности, возвращение к повседневной активности и спорту. Чтобы результат операции был хороший, очень важна правильная реабилитация. Аутотрансплантату потребуется время, чтобы стать новой передней крестообразной связкой.
Очень важно не навредить процессу приживления аутотрансплантата на новом месте.
Операция — это только 50 процентов успеха, реабилитация не менее важна. Залогом успешной реабилитации является тесное взаимодействие хирурга, физиотерапевта и пациента.
На первом этапе после операции целью реабилитации является уменьшение боли, отека, заживление раны, купирование накопления крови в суставе. В этом периоде конечность зафиксирована в ортезе, пациент передвигается без нагрузки на конечность, проводятся магнитотерапия и стимуляция мышц. Этот период длится около 7 дней.
В следующий период пациент восстанавливает объем движений и начинает опираться на прооперированную ногу. Продолжительность этого периода около месяца. В это время происходит постепенное увеличение нагрузки на конечность и расширение объема движений.
Целью следующего периода — увеличение силы мышц ноги и восстановление повседневной активности пациента. Данный период длится до 2 месяцев. Полная реабилитация с началом занятиями спортом обычно возможна через 5-6 месяцев после операции. При использовании различных аутотрансплантатов для пластики передней крестообразной связки программа реабилитации меняется. После пластики передней крестообразной связки синтетическим эндопротезом пациент возвращается к полной повседневной активности через 4 недели после операции. На некоторых этапах реабилитации Вам потребуется ортез, он поможет защитить прирастающий аутотрансплантат от внешних воздействий.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения патологии коленного сустава. Операции проводятся на ультрасовременном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения травм и заболеваний данной локализации в течении многих лет.