Субоптимально наполнен желудок что это значит
Чувство переполненного желудка
Дискомфорт в желудке после еды – явление частое и распространенное. Иногда он свидетельствует о развитии заболевания, иногда возникает как следствие неправильного образа жизни. Но в любом случае это повод задуматься – а все ли в порядке со здоровьем?
Чувство дискомфорта в желудке
Неприятные ощущения проявляются индивидуально, но есть общие симптомы:
Наличие даже одного из симптомов говорит о том, что с органами пищеварения не все в порядке.
Дискомфорт в области желудка – частый спутник современного ритма жизни и неправильных пищевых привычек. К основным негативным факторам можно отнести:
Также к проблемам с желудком может привести и частое употребление слишком горячего и крепкого кофе или чая, сильногазированных напитков.
Частным проявлением дискомфорта является чувство переполненного желудка.
Что делать при дискомфорте желудка
Профилактические мероприятия и лечение дискомфорта в области желудка во многом будут зависеть от причины патологии.
Если симптом появляется после приема пищи, то следует обратить внимание на пищевые привычки:
Чувство переполненного желудка после еды в целом имеет те же причины, что и дискомфорт: нарушение режима питания, аллергия (например, непереносимость лактозы), алкоголь и стрессы. Оно может возникать и у беременных из-за повышенной кислотности желудка, и тогда сопровождается тошнотой. Кроме того, сам по себе плод может давить на внутренние органы, в том числе на желудок и кишечник.
Дискомфорт и чувство переполненности можно побороть быстро и без проблем, если знать, какое лекарство дает нужный эффект.
Лечение дискомфорта в желудке
Что делать, если беспокоит дискомфорт в желудке?
Для облегчения состояния может потребоваться:
Таблетка – неделимая форма выпуска, которая не может в желудке лучшим образом перемешиваться с пищей, и значит и не может помогать в ее полноценном переваривании. Представления о том, что таблетку можно размельчить ошибочны, поскольку это приведет к нарушению защитной оболочки препарата, и фермент просто погибнет в желудке.
подробнее об отличиях Креон ® от других препаратов можно узнать здесь.
Рекомендации по приему Креон ® 10000 1 :
читайте также
ВАМ МОЖЕТ БЫТЬ ИНТЕРЕСНО
Что считать перееданием?
Повышенное газообразование в кишечнике – осторожно, газы!
Вздутие живота. Как с ним бороться?
Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
© 2021 ООО «Эбботт Лэбораториз», 125171 г. Москва, Ленинградское шоссе, дом 16А, строение 1, бизнес-центр «Метрополис», 6 этаж
Материал разработан при поддержке компании ООО «Эбботт Лэбораториз» в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
Ощущение переполненного желудка: как с ним бороться?
Нормальное пищеварение – залог хорошего самочувствия. Иногда переедание или поздний ужин может случиться у всех, и в этом нет ничего страшного. Важно не игнорировать сигналы организма, а внимательно прислушиваться к нему и помогать, если ему требуется помощь.
Вкусно поесть отдельный вид удовольствия и времяпрепровождения. В одном городе могут быть представлены разные кухни мира и десятки видов вкусных блюд. Особенность многих продуктов, специй и приправ в том, что их вкус по-настоящему раскрывается только при обжаривании, большом количестве жиров. Поэтому их хочется съесть много, несмотря на то, что эта пища бывает тяжелой. Например, большой стейк, порция плова, даже обычный бургер превратился в 3-х этажное сооружение с разными соусами и гарнирами. Теперь можно не ждать в ресторане столика, а заказать все на дом в 2 клика.
С одной стороны, темп жизни очень высокий, времени для полноценного, правильного приема пищи нет. С другой стороны, реклама и медиа постоянно стимулируют наш аппетит и предлагают сделать перерыв для утоления голода и восполнения энергии.
К сожалению, в основе такого многообразия пищи большое количество простых сахаров, жиров, усилителей вкуса. Таких полезных компонентов, как белок, клетчатка, сложные углеводы, как правило, очень мало. Мы даже запиваем еду не водой, а чем-то сладким: газировкой, чаем, кофе.
С таким подходом к питанию пищеварительная система может начать подавать нам первые сигналы о проблемах. Когда организму тяжело переваривать съеденное, то могут возникать тяжесть после еды, дискомфорт в животе и чувство переполнения желудка.
После насыщенного рабочего дня мы хотим отдохнуть и наконец-то поужинать. Ужин становится для нас не просто приемом пищи, а одним из ритуалов, который вносит в нашу жизнь спокойствие и определенность.
Многие понимают необходимость правильного питания. Но сначала вынужденные пропуски обедов на работе, а потом переедание от голода. Или поздние обеды после 16:00 и ужин ближе к полуночи не могут компенсировать даже самые качественные, и полноценные продукты. На работу желудка и кишечника оказывает влияние количество пищи и режим питания. Все это может быть причинами чувства переполненного желудка.
Иногда переедание или поздний ужин может случиться у всех, и в этом нет ничего страшного. Мы все живые люди. Важно не игнорировать сигналы организма, а внимательно прислушиваться к нему и помогать, если ему требуется помощь.
Почему возникает тяжесть?
Чувство переполненного желудка один из частых симптомов нарушения пищеварения. Он может появиться у любого человека, даже без какого-либо диагноза. Перечислим распространенные ситуации появления этой проблемы 1 :
Что происходит на самом деле?
Так как пища из ротовой полости попадает непосредственно в желудок, многие ищут причину неприятных симптомов именно в желудке. Однако организм не всегда точно сообщает, где у него проблемы: не всегда можно точно определить, проблема в верхней части живота или в нижней. Посмотрим на этапы пищеварения и взвесим влияние каждого из них:
Рекомендации
Естественно, заботиться о правильном питании и пищеварение лучше заранее. Но если проблемы начались, тем более. На что стоит обратить внимание 1 :
Перечисленные рекомендации могут показаться слишком очевидными, однако, соблюдать их в реальном времени не всегда удается. Стресс, режим постоянной спешки и нехватки времени, что особенно свойственно большим городам – все это неизбежно накладывает отпечаток на режим питания.
Как снять ощущение тяжести в желудке?
Для борьбы с тяжестью или дискомфортом после еды разработаны ферментные препараты.
Подробнее о препарате Креон ® можно прочитать здесь.
Функциональная диспепсия
Содержание
Функциональная диспепсия (ФД) – это заболевание, с которым многие сталкивались и знакомы не понаслышке. Несмотря на то, что этот диагноз может показаться новым, неизвестным, очень большое количество людей в мире страдает от ФД.
Согласно современному определению, ФД – это комплекс жалоб, включающий в себя боли и чувство жжения в подложечной области (эпигастрии), ощущение переполнения в эпигастрии после еды и раннее насыщение, которые отмечаются у больного в течение 3 последних месяцев и который не может быть объяснен органическими заболеваниями.
Современная гастроэнтерология уже давно разделяет ФД и хронический гастрит. Это два разных заболевания желудка, которые, однако, могут сочетаться у одного пациента. Диагноз «функциональная диспепсия» основан на симптомах (типичные жалобы, описанные выше) при исключении органических заболеваний: язвенная болезнь желудка, опухоли желудка и т.д. Хронический гастрит – диагноз исключительно морфологический, т.е. для того, чтобы его поставить, необходимо не просто выполнить гастроскопию (ЭГДС), но также взять образец слизистой оболочки желудка. Этот образец затем исследуется под микроскопом, после чего врач-патоморфолог делает заключение о наличии гастрита, его степени выраженности и вида (атрофический, аутоиммунный, гиперпластический и т.д.).
Итак, типичные симптомы «гастрита», который некоторых беспокоит с детства, это на самом деле проявление ФД. Что же известно об этом заболевании?
Распространенность ФД. Диспептические симптомы (тошнота, тяжесть и переполнение в верхних отделах живота, жжение, раннее насыщение после еды и т.д.) являются частой причиной обращения пациента к врачу. Среди всех гастроэнтерологических жалоб, с которыми больные обращаются к этим специалистам, на долю симптомов диспепсии приходится 20-40%. ФД отмечается у 7-20% населения, одинаково часто встречаясь у мужчин и женщин. Высокая распространенность синдрома диспепсии среди населения определяет и большие расходы, которые несет здравоохранение на обследование и лечение таких пациентов. Почти 25% больных ФД обращаются к врачу более 4 раз в год. Пациенты с ФД в 2,6 раз чаще берут больничный лист по сравнению с другими работниками и пребывают в течение года на больничном листе на 3-4 недели больше по сравнению со средними показателями, рассчитанными для всего населения.
Причины возникновения ФД. Как и для большинства функциональных заболеваний точная причина возникновения этого заболевания неизвестна. Обсуждается роль следующих факторов и механизмов развития ФД:
А. Возможные факторы, предрасполагающие к развитию ФД.
1) Наследственная предрасположенность. Отмечена большая частота развития ФД у детей, чьи родители страдают этим заболеванием. Кроме того, установлен ряд генов, мутации в которых могут быть ассоциированы с развитием ФД. Мутация в гене GNβ3, например, могут нарушить чувствительность нервных окончаний (рецепторов) желудка к серотонину и другим молекулам, что приводит к расстройствам опорожнения (эвакуации) желудка.
2) Курение. Табакокурение, по некоторым данным, увеличивает риск развития ФД в 2 раза. Это может быть связано с влиянием табака на секрецию соляной кислоты и пепсина клетками желудка. Кроме того, известен эффект табака в отношении замедления опорожнения желудка. Отказ от курения может уменьшить симптомы ФД.
3) Перенесенная острая желудочно-кишечная инфекция. Перенесенная острая желудочно-кишечная инфекция (вирусная, бактериальная) может быть ассоциирована с развитием ФД. При этом некоторыми исследователями выделяется так называемая «постинфекционная ФД», развивающаяся примерно у 5-10% пациентов после острого гастроэнтерита. Для нее нередко характерно непродолжительное течение, однако у части пациентов заболевание в дальнейшем сохраняется. Похожая ассоциация острой инфекции с развитием функционального заболевания описана, например, для синдрома раздраженного кишечника (СРК).
4) Психосоциальные факторы. В настоящее время установлено, что у значительного числа пациентов с ФД развитию заболевания или ухудшению его течения предшествует хотя бы один из жизненно значимых хронических стрессовых факторов (семейных, производственных, финансовых, жилищных и др.). Лица с ФД чаще имеют тревожные расстройства, депрессию, и психиатрические диагнозы. В настоящее время ФД рассматривается как одно из заболеваний, в основе которых лежат нарушения в оси «головной мозг – желудочно-кишечный тракт».
5) Инфекция Helicobacter pylori. В течение длительного времени велась дискуссия о возможной роли инфекции Helicobacter pylori (HP) в развитии ФД. При этом было установлено, что инфекция НР у больных ФД выявляется достоверно чаще (в 60-65% случаев), чем в контрольной группе (35-40% случаев). Однако дальнейшие исследования продемонстрировали небольшую эффективность лечения инфекции в отношении симптомов ФД.
6) Факторы питания. Если раньше врачи-гастроэнтерологи отводили важную, порой ведущую роль фактору питания в развитии ФД, то в настоящее время подходы к диетотерапии поменялись. Считается, что алиментарные факторы (то есть связанные с приемом пищи) не связаны с возникновением болезни, однако они могут влиять на усиление симптомов ФД. Подробнее о питании при ФД можно прочитать здесь.
Б. Возможные механизмы развития ФД.
1) Повышенная секреция соляной кислоты. У части пациентов имеется повышение секреции соляной кислоты, приводящие к снижение уровня pH в желудке и 12-перстной кишки. Также может отмечаться увеличение времени, в течение которого сохраняются низкие значения pH.
2) Расстройства двигательной функции желудка (и двенадцатиперстной кишки). У 40-60% больных ФД отмечаются нарушения аккомодации (способности тела желудка расслабляться после приема пищи). Это приводит к быстрому попаданию пищи в выходной (антральный) отдел желудка, его растяжению и появлению чувства раннего насыщения. Замедление опорожнения желудка также приводит к появление диспепсических симптомов.
3) Повышенная чувствительность нервных окончаний желудка (и двенадцатиперстной кишки) к растяжению. Этот феномен называется «висцеральная гиперчувствительность» и встречается при других функциональных заболеваниях, например, при СРК. Суть его проста – обычное растяжение желудка пищей у здорового человека не вызывает симптомов, у лиц с ФД могут ощущаться как неприятные и вызывающие дискомфорт.
Симптомы ФД.
К наиболее частым симптомам ФД относятся:
Другими жалобами могут быть тошнота, повышенное газообразование. Изжога и регургитация (обратный заброс пищи из желудка в пищевод и полость рта) не являются симптомами ФД.
В зависимости от преобладания жалоб выделяют два основных варианта ФД: синдром боли в эпигастрии и постпрандиальный дистресс-синдром.
О синдроме боли в эпигастрии принято говорить в тех случаях, когда у больного по меньшей мере 1 раз в неделю отмечаются умеренные или выраженные боли или чувство жжения в эпигастральной области. При этом боли не носят постоянный характер, связаны с приемом пищи или возникают натощак, не локализуются в других отделах живота, не уменьшаются после дефекации.
О постпрандиальном дистресс-синдроме можно вести речь в тех ситуациях, когда у больного по меньшей мере несколько раз в неделю после еды при приеме обычного объема пищи возникают чувство переполнения в эпигастральной области или раннее насыщение. При этом постпрандиальный дистресс-синдром может сочетаться с тошнотой.
Иногда оба варианта могут наблюдаться одновременно у одного пациента.
Диагностика ФД.
Диагноз ФД основывается на типичных симптомах, описанных выше. Поскольку схожие симптомы могут быть вызваны некоторыми заболеваниями (язвенная болезнь желудка и 12-перстной кишки, рак желудка, поджелудочной железы, хронический панкреатит и т.д.) нередко требуется проведение дополнительных обследований.
В большинстве случаев достаточно выполнения гастроскопии (ЭГДС), ультразвукового исследования органов брюшной полости, значительно реже проводится компьютерная томография или магнитно-резонансная томография органов брюшной полости. Возможно, потребуются дополнительные анализы крови (например, для определения антител, характерных для целиакии). Также целесообразной является диагностика инфекции Helicobacter pylori современными методами – дыхательным тестом с С13-меченой мочевиной.
Лечение ФД.
1. Диетотерапия ФД. Диетотерапия – метод лечения ФД, который широко использовался ранее. Многие пациенты помнят «лечебный стол» при «хроническом гастрите». Современные представления о роли питания при ФД несколько изменились: уже не требуется жесткое ограничение многих продуктов и блюд.
Основные рекомендации для пациентов с ФД следующие:
Более подробно о диете при ФД можно прочитать в нашей статье.
2. Медикаментозное лечение ФД.
Препараты для лечения ФД включают в себя средства, подавляющие кислотопродукцию, регуляторы моторики (прокинетики), антидепрессанты, вспомогательные средства. Активно изучаются новые препараты.
У некоторых пациентов, имеющих инфекцию Helicobacter pylori, успешное удаление этой бактерии может уменьшить симптомы ФД, при этом наибольший эффект отмечается в отдаленные (более 6 месяцев от лечения) сроки.
3. Немедикаментозное лечение ФД.
Немедикаментозное лечение с доказанной эффективностью – это психотерапия с применением различных методик (когнитивно-поведенческая психотерапия и т.д.).
Прогноз ФД.
Прогноз ФД благоприятный. Несмотря на обилие симптомов, порой, достаточно выраженных, заболевание не ведет к развитию осложнений, не повышает риск онкологических заболеваний и не влияет на продолжительность жизни.
Критерии неудачи лечения или субоптимального ответа, разработанные European LeukemiaNet, позволяют надежно выявлять пациентов с ранней хронической фазой ХМЛ, леченных иматинибом, у которых конечный исход является плохим
David Marin, 1 Dragana Milojkovic, 1 Eduardo Olavarria,1 Jamshid S. Khorashad, 1 Hugues de Lavallade, 1 Alistair G. Reid, 1 Letizia Foroni, 1 Katayoun Rezvani, 1 Marco Bua, 1 Francesco Dazzi, 1 Jiri Pavlu, 1 Matthias Klammer, 1 Jaspal S. Kaeda, 1 John M. Goldman, 1 Jane F. Apperley 1
1 Department of Haematology, Hammersmith Hospitals Trust, Imperial College London, London, United Kingdom Большинство пациентов с хроническим миелолейкозом в хронической фазе получают существенную выгоду от лечения иматинибом, но некоторые не отвечают на лечение или теряют первоначальную чувствительность. В 2006 г. European LeukemiaNet выпустила рекомендации, помогающие определить пациентов, недостаточно реагирующих на иматиниб. Результаты лечения были оценены через 3, 6, 12 и 18 мес. и некоторые пациенты были классифицированы как не реагирующие или недостаточно (субоптимально) реагирующие на иматиниб. Для обоснования этих рекомендаций были проанализированы результаты терапии 224 пациентов с ХМЛ в хронической фазе, получавших лечение в одном учреждении. Медиана длительности наблюдения составила 46,1 мес. В каждый момент времени у пациентов, отнесенных к категории «не реагирующих на лечение», общая выживаемость (ОВ), выживаемость без прогрессирования (ВБП) и цитогенетический ответ были статистически значимо более низкими, чем у других пациентов. Так, при оценке через 12 мес. пятилетняя ОВ составила 87,1 vs 95,1 % (p = 0,02), ВБП — 76 vs 90 % (p = 0,002), частота полного цитогенетического ответа (ПЦО) — 26,7 vs 94,1 % (p Введение
В 2006 г. Baccarani et al 2 от имени European LeukemiaNet опубликовали серию эмпирических рекомендаций, призванных помочь клиницистам выявить больных ХМЛ в хронической фазе, которые слабо отвечают на стандартные дозы иматиниба (табл. 1). Рекомендации были основаны на оценке достижения ответа на лечение в различное время с использованием специфических гематологических, цитогенетических и молекулярных критериев. Базируясь на этих критериях, можно выделить пациентов с «неудачей лечения» и «субоптимальным ответом». Дополнительные признаки, выявляемые при установлении диагноза или в процессе заболевания, могут указывать на необходимость более тщательного наблюдения за данным пациентом, они получили название «предостережений». Хотя рекомендации European Leukemia Net не основаны на тщательной оценке больших групп пациентов, прослеженных в течение многих лет, они доказали свою чрезвычайную пользу, помогая клиницистам выбирать лечение в индивидуальных случаях, и поэтому они заслужили широкое признание по обе стороны Атлантического океана. В настоящей работе мы показали, что результаты лечения 224 пациентов с впервые диагностированной хронической фазой ХМЛ очень хорошо соответствуют предсказанным согласно рекомендациям; но мы отметили некоторые противоречия, что может оказаться полезным при пересмотре рекомендаций. Таблица 1. Действующие критерии, разработанные European LeukemiaNet, определяющие неудачи лечения и субоптимальный ответ для ранее не леченных пациентов с хронической фазой ХМЛ, которые получают 400 мг/сут иматиниба 2
| Время | Неудача лечения | Субоптимальный ответ | Предостережения |
|---|---|---|---|
| Момент выявления | НП | НП | Высокий риск |
| del 9q+ | |||
| ДЦА в Ph+ клетках | |||
| 3 мес. | Отсутствие гематологического ответа (стабилизация или прогрессирование заболевания) | Менее, чем ПГР | |
| 6 мес. | Менее, чем ПГР | Менее, чем частичный цитогенетический ответ | |
| Отсутствие цитогенетического ответа (Ph+ > 95 %) | (Ph+ > 35 %) | ||
| 12 мес. | Менее, чем частичный цитогенетический ответ (Ph+ > 35 %) | Менее, чем полный цитогенетический ответ | Менее, чем БМО |
| 18 мес. | Менее, чем полный цитогенетический ответ | Менее, чем БМО | |
| В любое время | Утрата ПГР a | ДЦА в Ph+ клетках d | Любое повышение числа транскриптов |
| Утрата полного цитогенетического ответа b | Утрата БМО d | ДЦА в Ph–клетках | |
| Мутация c | Мутация e |
Неудача терапии иматинибом подразумевает, что пациента следует перевести на другой вид лечения, если это возможно. Субоптимальный ответ означает, что пациент может по-прежнему получать значительный положительный эффект от иматиниба, но отдаленные результаты такой терапии, вероятно, не будут оптимальными, поэтому больной является кандидатом на другой вид лечения. Предостережения означают, что за больным необходимо тщательно наблюдать; ему может потребоваться другой вид лечения.
ДЦА — дополнительные цитогенетические аномалии; НП — неприменимо.
a Должна быть подтверждена дважды, если только не сопровождается переходом в фазу акселерации или бластного криза.
b Должна быть подтверждена дважды, если только не сопровождается утратой ПГР или переходом в фазу акселерации или бластного криза.
c Высокий уровень нечувствительности к иматинибу.
d Должна быть подтверждена дважды, если только не сопровождается утратой ПГР или полного цитогенетического ответа.
e Низкий уровень чувствительности к иматинибу.
Методы
Характеристика пациентов и лечение
С июня 2000 г. по май 2007 г. иматиниб в качестве терапии первой линии получили 224 последовательно поступивших под наблюдение взрослых с хронической фазой BCR-ABL-положительного ХМЛ. Прием иматиниба начинали в течение 6 мес. с момента постановки диагноза. Никто из пациентов ранее не получал других средств против ХМЛ, за исключением гидроксимочевины. 17 из этих пациентов были включены в исследование International Randomized Study of Interferon and STI571 (IRIS). Протокол, разработанный для исследования в Hammersmith Hospital, был проанализирован этическим комитетом. Пациенты дали письменное информированное согласие в соответствии с Хельсинкской декларацией. Определения хронической фазы и полной гематологической ремиссии (ПГР) соответствовали использованным в рекомендациях European LeukemiaNet. 2 Пациенты получали 400 мг иматиниба в сутки внутрь, как было описано ранее. 4
Морфологическое и цитогенетическое исследования костного мозга делались в момент постановки диагноза, а затем — каждые 3 мес. вплоть до достижения полного цитогенетического ответа (ПЦО). После этого пациенты исследовались с помощью количественной полимеразной цепной реакции в реальном времени и ежегодного исследования костного мозга. ПЦО диагностировали, если было невозможно обнаружить Ph+-метафазы при 2 последовательных исследованиях костного мозга с анализом минимум 30 метафаз. Большой цитогенетический ответ определяли как сумму числа полных и частичных ответов (частичный ответ — наличие до 35 % Ph-позитивных метафаз). Цитогенетическим рецидивом (утрата ПЦО) считали обнаружение в костном мозге у пациента с ранее достигнутым ПЦО одной или более Ph-положительных метафаз, также подтвержденное повторным исследованием. Поводом для исследования костного мозга было увеличение числа транскриптов BCR-ABL до уровня, соответствующего цитогенетическому рецидиву. 6 Прогрессирование заболевания диагностировали, когда появлялись признаки, соответствующие критериям фазы акселерации или бластного криза. 7
Медиана возраста была равна 46,1 года (диапазон 18–79 лет); 94 (42 %) пациента были женщинами; 62 (27,7 %), 94 (41,9 %) и 68 (30,4 %) пациентов относились к группам низкого, промежуточного и высокого риска по Sokal соответственно. Медиана времени от установления диагноза до начала приема иматиниба составила 1,7 мес. (диапазон 0–6 мес.). Медиана срока наблюдения от начала терапии иматинибом составила 46 мес. (диапазон 13–93 мес.). В период наблюдения у 190, 173 и 97 пациентов был достигнут БЦО, ПЦО и большой молекулярный ответ (БМО) соответственно. Мутации киназного домена обнаружены у 17 пациентов, у 11 из них была ПГР (у 7 из них все еще был ПЦО), у 6 ПГР была утрачена либо наступило прогрессирование ХМЛ в продвинутую стадию. В общей сложности прием иматиниба прекратили 29 пациентов, находившихся все еще в хронической фазе заболевания: 8 — вследствие токсичности, 21 — из-за недостаточной эффективности. Дополнительные цитогенетические аномалии в Ph+-клетках в период лечения возникли у 22 больных, 2 из которых находились в хронической фазе с нарастающим лейкоцитозом, у 14 была ПГР, а у 6 оставшихся дополнительные хромосомные аномалии обнаружены только после прогрессирования в продвинутую фазу ХМЛ. Другие новые цитогенетические аномалии в Ph-клетках выявлены у 8 больных. ПГР была утрачена у 34 пациентов, у 25 наступило прогрессирование в фазу акселерации или бластного криза, 13 больных умерли. Доза иматиниба была увеличена до более чем 400 мг/сут у 94 (42 %) больных; причем 21 (9,4 %) пациенту дозу иматиниба повысили в первый год терапии.
Молекулярные исследования
Число транскриптов BCR-ABL в крови измеряли с интервалом 6–12 нед., используя количественную ПЦР в реальном времени, как описано ранее. 6,8-10 Результаты выражали в процентах по отношению к внутреннему контролю ABL и в виде log10 снижения по сравнению со стандартизованной медианой для 30 нелеченных больных, которые участвовали в исследовании IRIS. 8,11 Критерием БМО было снижение числа транскриптов на 3 log11 при 2 последовательных молекулярных исследованиях. Полным молекулярным ответом (ПМО) считали отсутствие определяемых транскриптов в 2 последовательных пробах при условии, что в контрольных пробах число копий гена было адекватным. Пробы крови, взятые для количественной ПЦР в реальном времени, также анализировали с регулярными интервалами для определения мутаций в киназном домене тирозинкиназы, как описано в литературе. 4
Статистические методы
Критерии LeukemiaNet для классификации пациентов как «неудачников» были достоверными
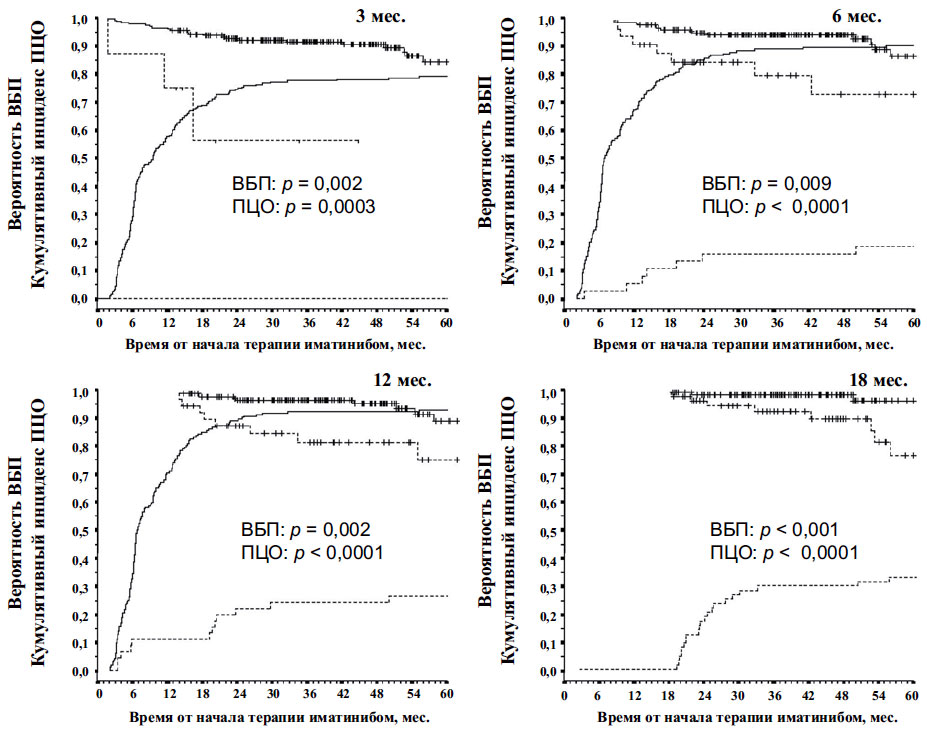
В общей сложности неудача лечения к 3, 6 и 12-му месяцу диагностирована у 8, 37 и 45 пациентов соответственно (рис. 1). Ни у одного из пациентов с неудачей лечения к 3-му или 12-му месяцу этот статус в последующем (т. е. к 12-му или 18-му месяцу) не изменился, в то время как 4 из 37 пациентов с неудачей лечения к 6-му месяцу позднее удовлетворили критериям чувствительности. Однако из этих 4 больных у одного к 18-му месяцу повторно установлена неудача лечения, а еще у 2 утрачен ранее достигнутый ПЦО. Таким образом, критерии LeukemiaNet были достоверными почти у всех пациентов с неудачей лечения в заданные моменты времени, — они продолжали соответствовать критериям неудачи лечения в последующем (p
Рис. 1. Классификация 224 пациентов по критериям неудачи лечения к 3, 6, 12 и 18-му месяцу и результаты их лечения. Подчеркнутые цифры (3 и 9) относятся к больным, период наблюдения за которыми не достиг 18 мес. Курсивом набраны цифры, представляющие больных, перешедших из одной категории в другую.
БК — бластный криз; ФА — фаза акселерации
Прогностическая значимость критериев LeukemiaNet для неудачи лечения к 3, 6, 12 и 18-му месяцам
В каждый момент времени пациенты с неудачей лечения имели более низкую ОВ, ВБП и вероятность достижения ПЦО, чем ответившие на лечение (табл. 2; рис. 2). Например, пациенты с неудачей лечения к 12-му месяцу имели статистически значимо более низкую 5-летнюю ОВ, чем чувствительные пациенты (87,1 vs 95,1 %, p = 0,02), более низкую ВБП (76 vs 90 %, p Если определить больных с неудачей лечения как тех, кто соответствовал критериям неудачи к 12-му месяцу или в любой более ранний момент времени, и сравнить результаты их лечения с этим показателем у пациентов, у которых никогда не диагностировалась неудача лечения, то 5-летние ОВ и ВБП будут равны 80,6 vs 96,1 % (p = 0,005) и 63,8 vs 90,8 % (p Таблица 2. Пятилетняя ОВ, ВБП и вероятности достижения ПЦО, утраты ПЦО и сохранения ПЦО в зависимости от критериев European LeukemiaNet неудачи лечения к 3, 6, 12 и 18-му месяцу и субоптимального ответа 3, 6, 12 и 18-му месяцу для пациентов без неудачи лечения
| N | ОВ, % | ВБП, % | Вероятность ПЦО, % | Вероятность утраты ПЦО, % | |||||
|---|---|---|---|---|---|---|---|---|---|
| Неудача к 3-му месяцу | p = 0,0003 | p = 0,002 | p = 0,0003 | НП | |||||
| Да | 8 | 60,2 (ДИ 40,2–79,8) | 56,2 (ДИ 37,1–73,6) | 0 | НП | ||||
| Нет | 216 | 93,2 (ДИ 86,7–96,7) | 84,6 (ДИ 77,8–89,6) | 80,1 (ДИ 70,0–82,9) | 13,5 (ДИ 8,7–20,4) | ||||
| Неудача к 6-му месяцу | p = 0,02 | p = 0,009 | p p = 0,009 | ||||||
| Да | 37 | 81,8 (ДИ 70,2–89,6) | 73,4 (ДИ 64,9–80,4) | 18,9 (ДИ 12,3–27,9) | 65,7 (ДИ 41,3–83,9) | ||||
| Нет | 182 | 95,5 (ДИ 89,8–98,1) | 87,1 (ДИ 81,4–91,2) | 91,2 (ДИ 87,8–93,7) | 12,9 (ДИ 8,1–19,9) | ||||
| Неудача к 12-му месяцу | p = 0,02 | p = 0,002 | p p | Да | 50 | 87,1 (ДИ 81,7–91,1) | 76,0 (ДИ 65,1–84,3) | 26,7 (ДИ 19,7–35,2) | 51,0 (ДИ 34,3–67,5) |
| Нет | 165 | 95,1 (ДИ 91,3–97,3) | 90,0 (ДИ 85,4–93,3) | 94,1 (ДИ 91,8–95,8) | 10,3 (ДИ 5,8–17,7) | ||||
| Неудача к 18-му месяцу | p = 0,03 | p = 0,001 | p p = 0,001 | ||||||
| Да | 66 | 87,8 (ДИ 74,2–94,7) | 76,4 (ДИ 67,8–83,3) | 31,8 (ДИ 24,6–40,0) | 27,2 (ДИ 20,1–35,6) | ||||
| Нет | 131 | 98,5 (ДИ 95,0–99,6) | 97,1 (ДИ 92,5–98,9) | 100 | 9,6 (ДИ 6,8–13,5) | ||||
| Субоптимальный ответ к 6-му месяцу | p = 0,5 | p = 0,05 | p p = 0,5 | ||||||
| Да | 28 | 91,7 (ДИ 68,6–98,2) | 61,5 (ДИ 33,4–83,6) | 64,0 (ДИ 55,9–71,4) | 11,1 (ДИ 4,6–24,5) | ||||
| Нет | 154 | 96,0 (ДИ 90,0–98,5) | 91,4 (ДИ 83,6–95,7) | 97,2 (ДИ 94,5–98,6) | 13,1 (ДИ 10,4–16,3) | ||||
| Субоптимальный ответ к 12-му месяцу | p = 0,02 | p = 0,015 | p p = 0,4 | ||||||
| Да | 45 | 85,4 (ДИ 73,1–92,6) | 73,4 (ДИ 55,8–85,8) | 77,8 (ДИ 71,4–83,1) | 3,0 (ДИ 0,2–29,1) | ||||
| Нет | 120 | 98,4 (ДИ 95,0–99,5) | 96,1 (ДИ 90,0–98,5) | 100 | 10,2 (ДИ 8,4–12,3) | ||||
| Субоптимальный ответ к 18-му месяцу | p = 0,36 | p = 0,48 | — | p = 0,008 | |||||
| Да | 91 | 98,3 (ДИ 70,7–99,9) | 97,2 (ДИ 90,1–99,3) | — | 24,6 (ДИ 19,2–30,9) | ||||
| Нет | 40 | 100 | 97,4 (ДИ 90,0–99,4) | — | 0 |
НП — неприменимо.
Рис. 2. Вероятность ВБП и ПЦО в зависимости от критериев неудачи лечения к 3, 6, 12 и 18-му месяцам. Графики для больных с неудачей лечения изображены пунктиром, а для пациентов без неудачи лечения — сплошной линией. Графики ВБП начинаются со 100 %, а графики ПЦО — с 0 %. Число пациентов в каждой категории, точные значения вероятности ВБП и ПЦО, а также p приведены в табл. 2. Вертикальные штрихи представляют собой цензурированных пациентов (однако для графиков ПЦО соответствующие линии на кривых не показаны). К 18-му месяцу 100 % в группе без неудачи лечения по определению имели ПЦО, поэтому данный график не показан.
Прогностическая значимость критериев LeukemiaNet для субоптимального ответа к 3, 6, 12 и 18-му месяцу
Мы обнаружили, что de facto определения субоптимального ответа и неудачи лечения к 3-му месяцу перекрываются: хотя у 8 пациентов диагностирована неудача лечения, но ни у одного из оставшихся 216 участников не отмечено субоптимального ответа.
В табл. 2 приведена вероятность ОВ, ВБП, ПЦО и утраты ПЦО в зависимости от того, соответствовали ли пациенты определению субоптимального ответа или нет; больных с неудачей лечения исключили. Больные с субоптимальным ответом к 6-му и 12-му месяцам имели статистически более низкие ВБП и вероятность достижения ПЦО. У пациентов с субоптимальным ответом к 12-му месяцу выживаемость тоже была статистически значимо хуже. 18-месячные критерии не позволили выделить пациентов с более низкой ОВ или ВБП.
Мы объединили определения неудачи лечения и субоптимального ответа к 6, 12 и 18-му месяцу после сравнения в каждый из этих моментов времени результатов лечения пациентов, которые соответствовали определениям неудачи лечения или субоптимального ответа, с результатами для больных, ответивших на лечение (отсутствие неудачи лечения и субоптимального ответа). У пациентов, не ответивших на лечение к 6-му месяцу, ОВ (86,6 vs 97,9 %, p = 0,04), ВБП (70,0 vs 92 %, p = 0,001) и вероятность достижения ПЦО (38,5 vs 96 %, p В дальнейшем не ответившими на лечение мы считали пациентов, которые соответствовали критериям неудачи лечения или субоптимального ответа к 3, 6 или 12-му месяцу. ОВ и ВБП и вероятность достижения ПЦО у этих пациентов сравнили с аналогичными показателями у тех, кто никогда не соответствовал критериям неудачи лечения или субоптимального ответа. У больных, не ответивших на лечение, ОВ (85 vs 98,4 %, p = 0,003), ВБП (70,4 vs 95,9, p
Рис. 3. ВБП и вероятность достижения ПЦО для больных, соответствовавших критериям неудачи лечения к 3, 6, 12 или 18-му месяцу, и для пациентов, соответствовавших критериям неудачи лечения и субоптимального ответа к 3, 6, 12 или 18-му месяцу. (A) ВБП и вероятность достижения ПЦО для больных, соответствовавших критериям неудачи лечения к 3, 6, 12 или 18-му месяцу (пунктирная линия), по сравнению с теми, кто никогда не соответствовал критериям неудачи лечения (сплошная линия); 5-летняя ВБП составила 63,8 vs 90,8 % (p Предостережения
Мы не проводили рутинного обследования пациентов на наличие делеций 9q+, поэтому мы не можем исключить их прогностическую значимость. У больных с высоким значением индекса Sokal и дополнительными цитогенетическими аномалиями на момент постановки диагноза прогноз был хуже (табл. 3). Невозможность получить БМО к 12-му месяцу и присутствие хромосомных аномалий в Ph-позитивных клетках не оказывали никакого влияния на ОВ и ВБП (табл. 3). Таблица 3. Пятилетняя вероятность ОВ, ВБП и вероятность достижения ПЦО согласно отдельным критериям неудачи лечения, субоптимального ответа и предостережения
| N a | ОВ, % | ВБП, % | Вероятность ПЦО, % | |||||
|---|---|---|---|---|---|---|---|---|
| На момент выявления | ||||||||
| Риск по индексу Sokal | p = 0,02 | p = 0,02 | p = 0,0004 | |||||
| Низкий или промежуточный | 156 | 93,5 (ДИ 88,4–96,4) | 91,3 (ДИ 87,9–93,8) | 84,0 (ДИ 80,2–87,2) | ||||
| Высокий | 68 | 72,4 (ДИ 50,5–87,1) | 69,6 (ДИ 61,3–76,8) | 61,8 (ДИ 55,8–67,5) | ||||
| Кариотип | p = 0,03 | p = 0,003 | p = 0,37 | |||||
| Только Ph-хромосома | 209 | 88,4 (ДИ 81,2–93,1) | 85,4 (ДИ 81,0–88,9) | 77,4 (ДИ 74,3–80,2) | ||||
| ДЦА в Ph+-клетках | 15 | 42,9 (ДИ 14,8–76,5) | 35,7 (ДИ 13,4–66,6) | 71,4 (ДИ 54,1–84,1) | ||||
| 3 мес. | ||||||||
| Отсутствие гематологического ответа | p = 0,003 | p = 0,002 | p = 0,0003 | |||||
| Да | 8 | 60,2 (ДИ 40,5–77,0) | 56,2 (ДИ 38,9–72,1) | 0 | ||||
| Нет | 216 | 93,2 (ДИ 84,8–97,1) | 84,6 (ДИ 80,3–88,1) | 80,1 (ДИ 75,5–84,1 | ||||
| Отсутствие ПГР | p = 0,003 | p = 0,002 | p = 0,0003 | |||||
| Да | 8 | 60,2 (ДИ 40,5–77,0) | 56,2 (ДИ 38,9–72,1) | 0 | ||||
| Нет | 216 | 93,2 (ДИ 84,8–97,1) | 84,6 (ДИ 80,3–88,1) | 80,1 (ДИ 75,5–84,1) | ||||
| 6 мес. | ||||||||
| ПГР | p = 0,0001 | p = 0,0002 | p = 0,0001 | |||||
| Да | 210 | 95,1 (ДИ 89,5–97,8) | 86,7 (ДИ 83,3–89,5) | 82,4 (ДИ 80,1–84,5) | ||||
| Нет | 9 | 59,6 (ДИ 38,2–77,8) | 49,4 (ДИ 31,2–67,7) | 0 | ||||
| Цитогенетический ответ (≤ 95 % Ph+) | p = 0,04 | p = 0,007 | p | Да | 185 | 94,9 (ДИ 92,3–96,7) | 87,1 (ДИ 85,0–88,9) | 90,3 (ДИ 82,8–94,7) |
| Нет | 34 | 84,6 (ДИ 72,5–92,0) | 72,8 (ДИ 64,4–79,9) | 17,6 (ДИ 15,0–20,5) | ||||
| БЦО (≤ 35 % Ph+) | p = 0,09 | p = 0,0007 | p | Да | 157 | 93,2 (ДИ 83,7–97,3) | 91,5 (ДИ 88,1–94,0) | 95,5 (ДИ 93,9–96,7) |
| Нет | 62 | 74,2 (ДИ 58,8–85,3) | 70,4 (ДИ 62,1–77,6) | 37,1 (ДИ 31,4–43,1) | ||||
| 12 мес. | ||||||||
| БЦО (≤ 35 % Ph+) | p = 0,1 | p = 0,003 | p | Да | 169 | 95,1 (ДИ 90,6–97,5) | 90,0 (ДИ 86,9–92,4) | 95,3 (ДИ 94,2–96,2) |
| Нет | 46 | 86,7 (ДИ 75,5–93,2) | 76,3 (ДИ 67,7–83,2) | 23,9 (ДИ 20,2–28,0) | ||||
| ПЦО (0 % Ph+) | p = 0,009 | p = 0,0006 | p | Да | 127 | 98,4 (ДИ 95,9–99,4) | 96,2 (ДИ 94,3–97,5) | 100 |
| Нет | 88 | 86,0(ДИ 79,1–90,9) | 74,4 (ДИ 70,3–78,1) | 48,2 (ДИ 42,4–54,1) | ||||
| БМО | p = 0,8 | p = 0,3 | ||||||
| Да | 32 | 96,4 (ДИ 85,2–99,2) | 94,4 (ДИ 86,5–97,8) | |||||
| Нет | 183 | 93,4 (ДИ 88,3–96,4) | 85,3 (ДИ 81,7–88,3) | |||||
| 18 мес. | ||||||||
| ПЦО (0 % Ph+) | p = 0,03 | p = 0,002 | p | Да | 132 | 98,5 (ДИ 93,9–99,6) | 97,1 (ДИ 94,1–98,6) | 100 |
| Нет | 65 | 87,6 (ДИ 80,5–92,3) | 76,5 (ДИ 70,8–81,4) | 36,9 (ДИ 30,4–44,0) | ||||
| БМО | p = 0,96 | p= 0,39 | ||||||
| Да | 41 | 95,6 (ДИ 89,8–98,2) | 94,5 (ДИ 89,2–97,3) | |||||
| Нет | 156 | 94,5 (ДИ 85,4–98,1) | 87,5 (ДИ 80,2–94,2) | |||||
| Любой момент в период наблюдения | ||||||||
| Утрата ПГР b | 18 | 5,2 (p = 0,01; ДИ 1,4–19,6) | 8,8 (p НП | |||||
| Утрата ПЦО b | 17 | 3,2 (p = 0,04; ДИ1,1–15,4) | 6,95 (p = 0,001; ДИ 2,2–21,7) | НП | ||||
| Мутации тирозинкиназы, придающие высокую устойчивость | 2 | 0,49 (p = 0,8; CI 0,001–1003) | 0,49 (p = 0,5; ДИ 0,02–308) | НП | ||||
| ДЦА в Ph+-клетках b | 16 | 4,0 (p = 0,05; ДИ 1,02–23,6) | 5,5 (p = 0,03; ДИ 1,3–17,7) | НП | ||||
| Утрата БМО c | 10 | 0,04 (p = 0,6 ДИ 0,0003–21675) | 0,04 (p = 0,3; ДИ 0,0005–15654) | НП | ||||
| ДЦА в Ph–-клетках | 8 | 2,5 (p = 0,6; ДИ 0,2–65,1) | 1,8 (p = 0,8; ДИ 0,4–35,7) | НП | ||||
| Мутация тирозинкиназы b | 12 | 4,4 (p = 0,1; ДИ 0,8–14,7) | 3,0 (p = 0,03; ДИ 1,2–11,1) | НП | ||||
ДЦА — дополнительные цитогенетические аномалии; НП — неприменимо.
a N представляет собой число больных с указанной характеристикой.
b До наступления фазы акселерации или бластного криза.
c При анализе только больных с БМО получен очень близкий результат.
Прогностическая значимость большого молекулярного ответа
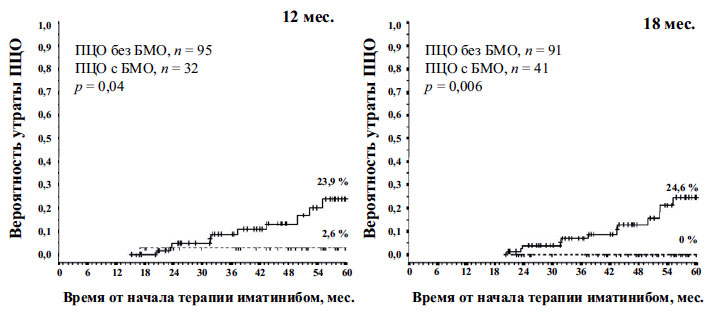
Анализ как всей выборки, так и только пациентов с ПЦО показал, что достижение БМО к 12-му или 18-му месяцу не повышало 5-летнюю ВБП и ОВ. Мы дополнительно проанализировали прогностическую значимость достижения БМО, оценив влияние молекулярного ответа на вероятность утраты ПЦО. У пациентов с ПЦО, у которых не удалось достичь БМО к 12-му или 18-му месяцу, вероятность утраты ПЦО была выше, чем у больных с БМО: 23,6 vs 2,6 % (p = 0,04) и 24,6 vs 0 % (p Вклад отдельных критериев в выявление пациентов высокого риска
В табл. 3 суммированы сведения об ОВ, ВБП и вероятности достижения ПЦО для 224 пациентов в зависимости от каждого фактора, указывающего на неудачу лечения, субоптимальный ответ, или предостережения в различные моменты времени согласно рекомендациям LeukemiaNet. Для изучения относительного вклада каждого из этих факторов в идентификацию пациентов высокого риска мы выполнили 3 анализа ориентиров ВБП, используя переменные, определенные к 6, 12 и 18-му месяцу (табл. 3).
В 6 мес. единственными независимыми прогностическими факторами ВБП были следующие: наличие 1) ПГР (относительный риск [ОР] = 5,9, p = 0,012), 2) БЦО (ОР = 3,3, p = 0,017) и 3) дополнительных цитогенетических аномалий на момент постановки диагноза (ОР = 0,2, p = 0,034). К 12 мес. единственными независимыми прогностическими факторами ВБП были следующие: 1) наличие ПЦО (ОР = 4,5, p = 0,02) и 2) утрата ПЦО в прошлом (ОР = 0,24, p = 0,036). В 18 мес. единственным независимым прогностическим фактором ВБП было сохранение ПЦО (ОР = 6,9, p = 0,005).
В 6 и 12 мес. многофакторный анализ показал, что цитогенетические критерии субоптимального ответа имели большее предсказательное значение, чем критерии неудачи лечения. Когда мы разделили пациентов по цитогенетическому ответу к 6-му месяцу на следующие подгруппы: 1) более 95 % Ph+, n = 34; 2) 36–95 % Ph+, n = 28; и 3) БЦО, n = 157, мы обнаружили, что вероятность 5-летней ВБП составила 72,8; 74,9 и 91,5 % (p = 0,003) соответственно. При сравнении подгрупп 2 и 3 p = 0,02, а при сравнении групп 1 и 2 p = 0,6. Мы также подразделили пациентов по цитогенетическому ответу к 12-му месяцу на следующие подгруппы: 1) отсутствие БЦО (n = 46), 2) БЦО при отсутствии ПЦО (n = 42) и 3) ПЦО (n = 127); вероятность 5-летней ВБП составила 76,3; 81,5 и 96,2 % соответственно (p Для дальнейшего изучения прогностической ценности таких переменных, как ПГР или возникновение мутаций тирозинкиназы, которые могут возникнуть в любой момент в течение наблюдения, мы выполнили анализ, в котором молекулярный и цитогенетический ответ определяли после 12 месяцев, а утрата ответа, возникновение дополнительных цитогенетических аномалий и мутаций тирозинкиназы были введены как зависящие от времени переменные. В этом анализе учитывали данные 215 больных, остававшихся в ПР к 12-му месяцу. Единственными независимыми прогностическими факторами ВБП были следующие: ПЦО (ОР = 0,08, p Обсуждение
Рекомендации European LeukemiaNet были опубликованы в 2006 г. и получили широкое признание, поскольку помогали врачам рано выявлять больных с хронической фазой ХМЛ, которые слабо реагируют на иматиниб и, следовательно, нуждаются в альтернативных методах лечения. Однако эти рекомендации в основном базируются на анализе результатов исследования IRIS, в котором основное внимание уделялось цитогенетическим ответам и ВБП, а также на опыте группы экспертов, которые лечили небольшое число больных в своих учреждениях. В данной статье мы проанализировали результаты лечения в одном учреждении 224 пациентов с ХМЛ в хронической фазе, чтобы прежде всего оценить, насколько рекомендации LeukemiaNet подтверждаются клинической практикой.
Мы обнаружили, что пациенты, классифицированные как «неудачники», имели более низкую ОВ, ВБП и вероятность достижения ПЦО, а также повышенную вероятность утраты ПЦО, если он критерии неудачи лечения в различные моменты времени были сами по себе значимыми прогностическими факторами для этих показателей. Мы не смогли оценить влияние на ОВ и ВБП мутаций тирозинкиназы, определяющих высокую резистентность к иматинибу, т. к. мы обнаружили такие мутации только в 2 случаях. Мы обнаружили полное перекрытие критериев неудачи лечения и субоптимального ответа к 3-му месяцу, поскольку все пациенты без неудачи лечения к 3-му месяцу находились в ПГР. Когда пациентов с неудачей лечения исключили из анализа, мы обнаружили, что критерии, использованные для определения субоптимального ответа к 6-му месяцу, позволяют статистически значимо разделить пациентов с высокой и низкой ВБП и вероятностью достижения ПЦО. 12-месячные критерии позволяют статистически значимо разделять пациентов с высокой и низкой ОВ, ВБП и вероятностью достижения ПЦО. Так, при использовании 12-месячных критериев ВБП для больных с субоптимальным ответом составила 73,4 vs 96,1 % для пациентов, ответивших на лечение (табл. 2). Кроме того, у ответивших на терапию больных, у которых отсутствовали признаки, обозначенные как «предостережение», 5-летняя ВБП составила 100 % (данные не приводятся).
Прогностическая значимость достижения БМО к 12-му или 18- му месяцу некоторое время была неясной. Согласно нашему анализу, определения «предостережение» к 12-му месяцу или «субоптимальный ответ» к 18-му месяцу, оба преимущественно основанные на молекулярном ответе, не имеют прогностического значения для ВБП и ОВ. Первоначальный отчет в исследовании IRIS содержал сведения лишь о незначительном преимуществе в ВБП убольных с ПЦО, у которых также был достигнут БМО к 12-му месяцу, 11 но это не было подтверждено последующим анализом при сроке наблюдения 5 лет. 3 Более того, в более позднем отчете пациенты с ПЦО, которые достигли БМО к 18 месяцам лечения, не имели никаких преимуществ в ВБП. Другим исследовательским группам тоже не удалось подтвердить преимущество в ВБП в случае достижения БМО. 4,12 Одно из возможных объяснений заключается в том, что при утрате ПЦО рано проводятся мероприятия, которые могут успешно предотвращать прогрессирование лейкоза. Таким образом, отрицательное влияние отсутствия БМО в некоторых случаях удается устранить за счет перехода на более эффективную терапию. Мы сравнили вероятность утраты ПЦО в этих двух группах; и в самом деле пациенты, у которых удалось получить БМО к 12-му или 18-му месяцу, имели статистически значимо более низкую вероятность утраты ПЦО (рис. 4). То же самое объяснение, а именно смена терапии, может объяснить и тот факт, что утрата БМО была ассоциирована с утратой ПЦО (ОР = 5,0; p = 0,02; данные не приводятся), но не влияла отрицательно на ОВ и ВБП.
Рис. 4. 12- и 18-месячный анализ ориентиров для утраты ПЦО в зависимости от выраженности молекулярного ответа. Вертикальные штрихи представляют собой цензурированных пациентов
Мы обнаружили, что цитогенетические критерии субоптимального ответа к 6-му и 12-му месяцам позволяют лучше выявлять больных с плохим прогнозом, чем цитогенетические критерии, используемые для обозначения неудачи лечения. Например, к 12-му месяцу пациенты с БЦО, но с отсутствием ПЦО имеют ВБП, очень близкую к этому показателю у больных, у которых первоначально не был достигнут БЦО (81,5 vs 76,3 %, p = 0,4), в то время как ВБП у них статистически значимо отличается от этого показателя у больных с ПЦО (81,5 vs 96,2 %, p = 0,01). Отсюда следует, что рекомендации можно улучшить, используя действующие цитогенетические критерии субоптимального ответа к 6-му и 12-му месяцу для диагностики неудачи лечения. И действительно, когда мы объединили пациентов с неудачей лечения и субоптимальным ответом к 6-му и 12-му месяцу, мы нашли возможность более точного предсказания для пациентов высокого риска по сравнению с тем, когда мы учитывали только больных с критериями неудачи лечения. Дополнительным преимуществом служит то, что пациентов с высоким риском неудачи лечения можно выявить к 12-му, а не 18-му месяцу. (рис. 3).
Дополнительные цитогенетические аномалии в Ph+ клонах, имеющиеся в момент постановки диагноза или во время последующего наблюдения, ассоциируются с плохим прогнозом. 13-15 В анализе, проведенном в нашем исследовании через 6 мес., дополнительные цитогенетические аномалии были одним из независимых прогностических факторов низкой ВБП. Эти аномалии имелись у 4 из 6 больных с прогрессированием в течение 1 года. Возникновение дополнительных цитогенетических аномалий в любой момент периода наблюдения было независимым прогностическим фактором низкой ВБП (ОР = 10,5; p 14
Ранее мы сообщали, что возникновение мутаций в киназном домене тирозинкиназы является плохим прогностическим фактором для ВБП у пациентов в полной ремиссии, некоторые из которых ранее получали интерферон-α, 16 а также предсказывает утрату ПЦО у больных, ранее не получавших лечения. 4 В этой серии наблюдений мы выявили 17 пациентов с приобретенными мутациями в киназном домене тирозинкиназы и показали, что они тоже имеют статистически значимую более низкую ВБП при однофакторном анализе и более высокую вероятность утраты гематологического ответа в многофакторном анализе. Однако нужно заметить, что выполненный в настоящем исследовании анализ не был предназначен для оценки прогностической значимости мутаций в киназном домене тирозинкиназы, поскольку другие посторонние переменные, такие как утрата ПЦО и ПГО, для которых мутации в киназном домене тирозинкиназы являются сильными независимыми прогностическими факторами, влияли на этот анализ (данные не приводятся). Это обстоятельство могло замаскировать значимость мутаций тирозинкиназы.
В 2006 г., когда были опубликованы рекомендации, очень мало было известно об ингибиторах тирозинкиназ II поколения для терапии пациентов, у которых отмечена неэффективность иматиниба. В настоящее время накоплен достаточный опыт применения таких ингибиторов, в частности дазатиниба и нилотиниба. Оба они активны у больных, нечувствительных к иматинибу, а нежелательные явления успешно поддаются коррекции. 17-20 В настоящее время возможно раннее выявление пациентов, которые получат наибольшую выгоду от применения этих препаратов. 21 Эти препараты сейчас исследуются как препараты терапии первой линии.
Показано, что критерии ответа и его отсутствия, рекомендованные Baccarani и соавт. 2 в то время, когда эффективность иматиниба как препарата первой линии в промежуточные и отдаленные сроки была еще неизвестна, имеют высокое предсказательное значение. Теперь, когда широко доступны средства терапии второй линии, вероятно, пришло время обновить рекомендации, объединив некоторые критерии «неудачи лечения» с некоторыми критериями, ранее используемыми для обозначения субоптимального ответа, что поможет на более ранней стадии определить пациентов, которые нуждаются в альтернативной терапии.
Благодарности
Настоящая работа спонсирована National Institute for Health Research Biomedical Research Center Funding Scheme (Великобритания).
Авторы
Вклад отдельных авторов: D. Marin разработал дизайн исследования, выполнил статистический анализ, контролировал процесс лечения и написал статью. D. Milojkovic, H.d.L., M.B., J.P., M.K. и J.F.A. обеспечивали процесс лечения пациентов и дали комментарии к статье. O.E. обеспечивал лечение пациентов, участвовал в разработке дизайна, комментировал статью. J.S. Khorashad выполнил молекулярные исследования, собрал молекулярные данные и дал комментарии к статье. A.G.R. выполнил цитогенетические исследования и дал комментарии к статье. L.F. и J.S. Kaeda обеспечили работу лаборатории и дали комментарии к статье. K.R. выступил рецензентом статьи. J.M.G. помог разработать дизайн исследования и написать статью.
Конфликты интересов. D. Marin при проведении исследования пользовался поддержкой компании Novartis, он также является консультантом компаний Novartis и Bristol-Mayers Squibb. Остальные авторы не имели финансовой заинтересованности.
Адрес для обратной связи: David Marin, Department of Haematology, Imperial College London, Du Cane Road, London W12 0NN, United Kingdom; e-mail: d.marin@imperial.ac.uk.
Литература