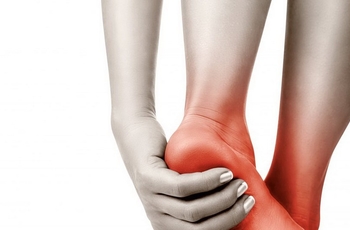
Стопа ноги покраснела и опухла что делать
Отек и покраснение ног – что делать?
Доктор, что со мной?
Если ноги (или одна нога) отекли и покраснели, рекомендуем обратиться к врачу. Особенно если отеки возникают регулярно. Как считают специалисты, отеки — это не норма. Даже если вы весь день стоите на ногах и устаете, наличие повторяющихся отеков все равно говорит об определенных нарушениях.
Не занимайтесь самолечением, особенно если отмечаете покраснение на ноге и боль. Подобное состояние может быть следствием травмы на которую вы в первый момент не обратили внимания. А может говорить о наличии серьезного заболевания (в том числе тромбофлебита), при котором надо как можно быстрее получить профессиональную медицинскую помощь.
Причин для отека и покраснения ноги может быть несколько.
Заболевание суставов
Некоторые заболевания суставов сопровождаются отеками и покраснениями кожи в области больного сустава. Если это хроническое заболевание, то пациенты знают о нем и обращают внимание. Но бывают и травмы, которые проявляются этими симптомами.
Травмы сустава всегда сопровождаются болью. Если она не сильная, если сустав не распух и контуры его не изменены, можете забинтовать ногу эластичным бинтом и обратиться к врачу. Если боль сильная, не проходит в покое, если сустав деформирован, нога сильно покраснела и отекла, это говорит о том, что за медицинской помощью надо обратиться незамедлительно.
Аллергия
Многие аллергические реакции, например, на укусы насекомых, сопровождаются покраснением кожи и отеком. В случае аллергии пациент обычно жалуется на покраснение на ногах и зуд. С наступлением теплого времени года надо особенно внимательно следить за своим состоянием: насекомые могут скрываться в траве. В случае выраженной реакции неприятные симптомы можно снять, приняв антигистаминный препарат. Если оставить аллергию без внимания, то избавление от неприятных симптомов будет идти очень долго.
«Сердечные» отеки
При заболеваниях сердечно-сосудистой системы, в частности при сердечной недостаточности, тоже возникают отеки, которые в некоторых случаях могут сопровождаться покраснениями ног. В этом случае отеки усиливаются, если на улице жарко, если человек много времени проводит на ногах. А вот в состоянии покоя отеки спадают. На ощупь нога в районе отека мягкая.
Интересно, что сердечные отеки могут пройти и сами собой, если работа сердца в какой-то момент улучшится или пациент снизит уровень активности. Однако их появление говорит о том, что нужно обратиться к кардиологу.
Варикоз
Варикоз — одна из наиболее частых причин формирования отеков. Из-за ослабления тонуса венозных стенок кровь в сосудах застаивается, и давление жидкости в сосудах увеличивается. Эту ситуацию организм пытается урегулировать самостоятельно, и в результате часть жидкости выходит в окружающие сосуд ткани.
«Варикозные» отеки обычно усиливаются к вечеру. Чтобы облегчить состояние, нужно лечь и приподнять ноги. Можно также надеть компрессионный трикотаж (если он у вас есть) или сделать несколько упражнений, чтобы активизировать ток крови. Полезно также сделать контрастные ванночки.
Но если вы обратили внимание на сочетание покраснения кожи на ногах и отека, рекомендуем обратиться к врачу. Это может быть проявлением тромбофлебита — опасного состояния, когда просвет вены закрывается тромбом, кровяным сгустком. В результате кровоток по такому сосуду прекращается.
Тромбофлебит нуждается в обязательном лечении у специалиста. Если в просветах вены формируются тромбы, значит, в одном из сосудов может образоваться и флотирующий тромб. Он способен передвигаться по кровяному руслу, и в итоге может закупорить легочные сосуды.
Итак, если у вас сильно покраснели и отекли ноги, если покраснение на ноге сопровождается болью, поспешите к врачу. Ведь это может быть следствием небольшой травмы, а может свидетельствовать о соматическом заболевании или о формировании тромбов. Только специалист определит истинную причину вашего состояния и поможет нормализовать ситуацию. Относитесь к себе и своему здоровью внимательно и чувствуйте себя легко и комфортно!
Опухла стопа — что это может быть?
Многие люди полагают, что в отечности ног нет ничего опасного, объясняя это явление излишним физическим перенапряжением или обычной усталостью.
Однако когда стопы отекают регулярно и без видимых на то причин, следует обратить на это внимание.
Такая реакция организма может сигнализировать о развитии разных заболеваний, начиная с варикоза и заканчивая серьезными проблемами с почками.
Причины отёков
Как правило, основной причиной, по которой отекают стопы, является задержка жидкости в тканях.
Обычно такое явление наблюдается у здоровых людей, которые много времени проводят на ногах, например, вследствие особенностей работы.
Также отечность может проявляться после продолжительного пребывания в положении сидя.
Впрочем, есть еще несколько вариантов, почему отекают стопы.
Это может происходить вследствие полученной травмы.
Например, растяжение связок голеностопного сустава неизбежно сопровождается отечностью, которая спустя некоторое время (если травма не слишком серьезная) проходит.
Провоцировать задержку жидкости в организме могут некоторые лекарственные препараты, в частности те, которые поступают в организм через капельницы. Однако после завершения курса терапии отечность стопы проходит.
Если опухла нога в районе стопы, следует пересмотреть свой рацион питания, поскольку к отечности может привести избыточный вес тела (повышенная нагрузка на суставы) и неправильный образ жизни (употребление в пищу соли в больших количествах и злоупотребление алкоголем).
Отечность может быть следствием интенсивных тренировок и повышенной физической активности.
В свою очередь у женщин ноги могут отекать во время беременности, в послеродовой период и вследствие сбоев на гормональном фоне.
Какие патологии могут вызвать отечность ног?
Первое, на что следует обратить внимание – это почки.
Именно этот орган нужно обследовать первоначально, поскольку почки при нарушениях естественных функций, вызванных различными заболеваниями, просто не способны справляться с переработкой большого количества жидкости, поступающей в организм. В результате жидкость задерживается именно в конечностях.
Ревматизм и другие заболевания, оказывающие разрушительное воздействие на суставы, могут вызвать нарушение кровообращения.
Это чаще всего происходит вследствие воспаления суставной сумки, что создает излишнее давление на больной сустав.
Если стопа опухла и покраснела, это может говорить о наличии патологий в работе сердечно-сосудистой системы. Отечность возникает потому, что сердце не может справиться с нагрузкой. В результате кровь с лимфой застаивается в нижних конечностях при одновременном снижении артериального давления.
Гормональные сбои и заболевания печени провоцируют неправильный обмен веществ, что приводит к ухудшению усваивания жидкости.
К застою жидкости в ногах также приводит варикозное расширение вен. Это обусловлено недостаточной эластичностью сосудов.
Однако в данном случае отечность ног наблюдается только вечером, на утро она проходит.
Диагностика отеков
На первичном приеме врач сначала проведет визуальный осмотр, после которого в зависимости от имеющихся проблем со здоровьем, вас направят на обследование, в ходе которого проведут следующие манипуляции:
На основании полученных результатов анализов и обследований появляется возможность с максимальной точностью определить область патологии, чтобы впоследствии обратиться в узкопрофильному специалисту, который назначит эффективное лечение отека стопы и первоисточника проблемы.
На прием к урологу и нефрологу стоит записаться при выявлении проблем с работой почек, к кардиологу – при заболеваниях сердца, к эндокринологу – при сбоях в гормональном фоне, а к флебологу – при наличии проблем с сосудами.
Наш оператор перезвонит вам в течении 20 мин
Опухла стопа — что это может быть?
Если у вас опухла стопа, стоит скорее обратиться к специалистам — это может быть признак серьёзной болезни. Рассказываем, что делать и к кому обращаться.
Отёчность ног — распространённый симптом, который может указывать на проблемы со здоровьем, но иногда проявляется и у совершенно здоровых людей. Если у вас опухла стопа, стоит поскорее обратиться к специалистам, ведь это может быть признак серьёзной болезни.
Причины временных отёков
Отёки и припухлости появляются из-за задержки жидкости в тканях. Чаще всего у здоровых людей они возникают после долгого нахождения на ногах. Например, если на работе вам нельзя даже присесть, то к концу дня ноги неизбежно опухнут. Впрочем, если долго сидеть, это тоже приведёт к отёкам.
Стопа может опухнуть в результате травмы. Например, при растяжении связок голеностопа. Отёк приходит в скором времени после повреждения. Именно по его наличию можно понять, насколько серьёзной была травма. Если после падения или удара стопа опухла, покраснела, и боль в ней не проходит — значит, повреждение достаточно сильное и стоит вызвать врача.
Ноги отекают и у любителей неправильного питания. Слишком большое количество соли в пище и злоупотребление алкоголем затрудняют усвоение и вывод воды, которая накапливается в тканях организма.
На усвоение жидкости могут влиять некоторые лекарства, особенно в виде капельниц. В таком случае, как только вы закончите терапию, отёки пройдут сами. Также от частой задержки жидкости в ногах страдают люди с лишним весом — всё из-за слишком большой нагрузки.
Отёк может прийти после поднятия тяжестей или интенсивных тренировок. А у женщин ноги начинают отекать от гормональных перестроек, например, при беременности или после родов.
От каких болезней может опухнуть стопа?
Не всегда отёки ног вызываются внешними причинами. Задержку жидкости часто провоцируют болезни внутренних органов. Если вы заметили, что у вас опухла стопа на фоне общего недомогания, пройдите обследование и обратитесь к специалисту, так как это может быть признак тяжёлой болезни.
Какие патологии могут вызвать отёчность ног?
В первую очередь, стоит обследовать почки — именно они чаще всего провоцируют отёки. Если из-за заболевания они не смогут справиться с большим количеством потребляемой жидкости, она неизбежно задержится в конечностях.
Какая диагностика может помочь?
В первую очередь врач проведёт визуальный осмотр. Если у вас есть исследования о прошлых болезнях, особенно хронических, обязательно возьмите их на приём — они упростят постановку диагноза. После осмотра вас направят на дальнейшее обследование, в рамках которого:
В зависимости от результатов анализов можно будет определить место патологии и обратиться к более узкому специалисту. К кардиологу — в случае заболевания сердца, а к флебологу — при проблемах с сосудами. Нефролог и уролог помогут при больных почках, а эндокринолог назначит лечение при отклонениях в гормональном фоне.
Как снять отёк стопы?
В зависимости от причины появления отёков, лечение будет разным. Для снятия симптомов, скорее всего, вам назначат мочегонные средства, специальную диету и компрессионную одежду. В случае патологии внутренних органов следуйте рекомендациям лечащего врача, и неприятные симптомы пройдут вместе с болезнью.
Чтобы избавиться от временных отёков или облегчить симптомы до начала лечения, можно принять контрастный душ, немного полежать с приподнятыми вверх ногами, положив под них подушку, и сделать лёгкий массаж стоп снизу вверх.
Профилактика отёков стоп
Если здоровье в порядке, но ноги продолжают опухать, придётся немного изменить образ жизни. В первую очередь, сократите употребление соли и острых пряностей, которые задерживают жидкость. Следите за количеством выпитой воды — среднестатистический человек должен потреблять не более 2,5 литра в сутки.
При сидячей или стоячей неподвижной работе регулярно устраивайте короткие перерывы и разминайте уставшие ноги. Старайтесь не носить высокие каблуки целый день, а также следите за посадкой: нельзя сидеть нога на ногу, а края стула не должны давить на бёдра.
Если все эти способы снизить отёчность не помогают, то не стоит откладывать визит к врачу. Даже если у вас нет проблем со здоровьем, квалифицированный специалист поможет найти средство для лечения неприятных симптомов, и ваша жизнь станет более комфортной.
Отеки ног: причины и лечение
С наступлением жары многие сталкиваются с проблемой отечности нижних конечностей. На самом деле летом она становится более распространенной, в целом же может появиться в любое время года. Страдают от нее чаще женщины, но и мужчинам знакома ситуация, когда ступня буквально не помещается в привычную обувь. Мы выясним, из-за чего это бывает, насколько опасно и что делать, если ноги начали отекать.
Что такое отек ног
Отек ног – это внешнее проявление скопления жидкости в организме. При этом сама конечность заметно увеличивается в размерах, кожа на ней становится рыхлой, а при надавливании появляются вмятины, не исчезающие моментально.
Отечность обычно возникает к вечеру, хотя и на следующее утро может доставлять дискомфорт. Локализуется она:
В зависимости от причин, опухать может как одна нога, так и обе. Симметричность распространения нередко указывает на общий отек, который может являться симптомом состояния, опасного для жизни.
Если эта неприятность появляется редко, то бороться с ней можно народными средствами. Регулярность возникновения указывает на заболевание внутренних органов. Поэтому важно установить природу отечности.
Причины отеков ног
Когда в тканях слишком много жидкости, значит, в функционировании организма есть сбой. Чаще всего отеки вызываются:
Причин подобных сбоев бывает много. Одни носят временный характер (аллергическая реакция, ушиб, попадание инфекции). Другие указывают на развитие патологий нижних конечностей (варикоз, тромбофлебит). Третьи свидетельствуют о серьезных заболеваниях внутренних органов (сердца, почек, лимфатической системы).
Человек не может самостоятельно определить, почему у него распухла стопа: из-за неудобной обуви или из-за закупорки сосуда. Поэтому визит к врачу для последующего лечения откладывать не стоит.
Почему отекает одна нога
Если отек – несимметричный, причина его локализуется непосредственно в пораженной конечности. Припухлость может возникать из-за ушибов на ногах или более серьезных травм:
Венозные отеки тоже чаще всего – односторонние. Варикоз вызывает застои жидкости, но локализуются они в одной конечности, где поражены сосуды. Указывает на это характерная венозная сетка.
Тромбофлебит нарушает кровообращение, а вместе с тем и отток жидкости из тканей. В этом случае отечность сопровождают другие неприятные симптомы: повышение температуры, болезненные ощущения, уплотнение в зоне закупорки.
Почему отекают обе ноги
Если к концу дня распухают обе нижние конечности, значит, избыток жидкости присутствует во всем организме. Чаще всего такое состояние вызывают:
Застой жидкости в этих случаях провоцируется неправильным распределением нагрузки. Ничто из перечисленного на угрозу для жизни не указывает, а отечность проходит через день-два. Кому-то достаточно снять обувь и отдохнуть, кто-то прибегает к народным средствам для облегчения дискомфорта. Но симметрично распухшие ноги могут указывать и на более серьезные заболевания, требующие неотложного лечения.
Когда общий отек указывает на опасность для жизни
Иногда отечность нижних конечностей является симптомом общего нарушения гидробаланса в организме. В случае сердечной недостаточности главная мышца организма не справляется с перекачиванием крови. Жидкость в теле распределяется неравномерно, и внизу ее накапливается слишком много. Если больной долго стоит или сидит в одной позе, у него распухают стопы и голени.
Почечная недостаточность тоже может привести к отечности. Она появляется не только на ногах, но и на руках, лице (преимущественно под глазами), брюшной стенке.
Если сердечные отеки развиваются постепенно (на протяжении недель), то почечные – очень быстро. При сердечных кожа холодеет, при почечных сохраняет нормальную температуру.
Задержка жидкости бывает вызвана и лимфедемой – повреждением лимфатических сосудов. Отек в этом случае – плотный, после надавливания на кожу вмятина не остается.
Почему отекают ноги при беременности
Во время беременности часто нарушается отток жидкости. Объясняется это масштабными перестройками, происходящими в организме:
В большинстве случаев отечность рассматривается как вариант физиологической нормы. Прибегать к медикаментозному лечению нужды нет, достаточно держать ситуацию под контролем. Однако распространение отеков по всему телу может обернуться серьезными патологиями, вроде преэклампсии.
Будущей маме следует отслеживать динамику увеличения окружности голени, артериальное давление и соотношение потребляемой и выводимой жидкости. Почки во время беременности испытывают повышенную нагрузку, поэтому при первых тревожных симптомах лучше пройти обследование у нефролога.
Лечение отеков ног
Комплекс лечения зависит от причины появления неприятного симптома. Если он не связан с серьезными заболеваниями, а вызван неправильным распределением нагрузки, достаточно локально снять отек. Это можно сделать в домашних условиях.
Если он вызван местными реакциями (ушиб, аллергия, инфекция), то необходимо оказать пострадавшему необходимую помощь:
Иногда это можно сделать дома, иногда требуется медицинская помощь. Через несколько дней припухлость исчезнет по мере заживления тканей.
Медикаментозное лечение под контролем флеболога требуется при варикозном расширении вен и тромбофлебите. Если заболевание запущено, может потребоваться хирургическое вмешательство. После восстановления тонуса вен и нормальной циркуляции крови пропадут и внешние симптомы.
Как снять отечность после ушиба
Лечение ушиба ноги обычно сводится к устранению болевых ощущений и снятию отека. Припухлость в этом случае вызвана повреждением сосудов и скоплением под кожей жидкости из них. Последняя давит на нервные окончания, отсюда и возникает боль. Так что устранение отечности помогает и избавиться от неприятных ощущений.
Помочь ушибленной конечности можно в домашних условиях:
Можно прибегнуть и к медикаментозному лечению. Помогут наружные средства, содержащие троксерутин или гепарин. Они укрепляют капилляры, оптимизируют вязкость крови и снимают воспаление.
Как снять отечность ног, вызванную жарой
Лучшее лекарство в этом случае – гравитация. Придя домой и отбросив туфли, ставшие тисками, достаточно лечь и уложить ноги повыше (как минимум – на несколько подушек, как максимум – приложить к стене).
Когда двигаться станет полегче, нужно принять душ. В идеале – контрастный, тренирующий сосуды, но можно ограничиться и просто прохладным. При этом следует направить напор на ступни: такой гидромассаж восстановит кровообращение.
Разогнать жидкость можно легкими упражнениями: тянуть носок на себя и от себя, вращать стопами, поприседать. Но если сил на это нет, и ноги болят, лучше не мучить их.
Полезны и ванночки для ступней. Даже обычная вода принесет облегчение, но можно усилить эффекты за счет добавок. Это может быть морская соль или травяные отвары. Улучшают состояние конечностей компрессы из капустных листьев или бинтов, вымоченных в отваре листьев березы.
Лечение отечности ног при сердечной или почечной недостаточности
Больные с сердечной или почечной недостаточностью должны находиться под контролем врача. При острых приступах требуется реанимация. Если заболевание принимает хроническую форму, отеки снимают по мере появления с помощью мочегонных препаратов и коррекции питания. Медикаментозные средства должны:
Используя диуретики (мочегонные препараты), важно не превышать допустимую дозировку. В противном случае есть риск получить обратный эффект в виде медикаментозных отеков на отмене. Их вызывает реакция почек на резкую смену режима вывода жидкости.
Снятие отечности при беременности
В организме женщины, вынашивающей плод, повышается концентрация гормона прогестерона. Он является одной из причин появления отеков во время беременности. Снижать его ни в коем случае нельзя, ведь именно он обеспечивает прикрепление эмбриона.
Бороться с физиологической отечностью необходимости нет. Главное – не допустить ее усугубления. Для облегчения проявлений можно проводить упомянутые водные процедуры и придерживаться здорового образа жизни (умеренная активность, потребление воды в пределах суточной нормы с поправкой на ограничения, накладываемые беременностью, отдых на боку).
Патологическую природу отеков может установить только врач по результатам анализов (в частности, по белку в моче). Обнаружив причину, он назначит лечение. Самостоятельно принимать какие-либо лекарства запрещено.
Профилактика
Не всегда отечность можно предупредить, поскольку она может возникнуть под действием неконтролируемых факторов. Нельзя предупредить ушиб или укус насекомого. Но в целом поддержать гидробаланс в организме легко:
Летом стоит отказаться от тесной обуви на высоких каблуках. Полезно периодически класть ступни на возвышение, чтобы отходила жидкость, сосредоточенная в нижней части тела. Не нужно злоупотреблять медикаментозными средствами. Мочевыводящие и гипотонизирующие препараты должен выписывать врач. Любые заболевания, имеющие подобный симптом, нужно лечить своевременно.
Токарева Людмила Георгиевна, врач-терапевт медицинских кабинетов 36,6.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Воспаление мышц стопы — тендовагинит: признаки, диагностика, лечение
Тендовагинит стопы — воспалительный процесс, происходящий во внутренней части сухожилий голеностопного сустава. Подразделяется на первичный, вторичный, стерильный, инфекционный, аллопатический и пронизывающий. В большинстве случаев проблема решается массажем и ЛФК.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Абсцесс внутреннего эпидермиса соединительных волокон стопы, которые находятся со стороны подошвы и оборотной стороны ступни, называется тендовагинитом стопы. В медицинской практике встречаются два вида: основной и второстепенный. Основной случается как у спортсменов-любителей, так и у первоклассных спортсменов, в то время как второстепенный наблюдается вследствие возникновения сепсиса (от нагноения или заразной болезни) либо же от уже имеющихся болезней ревматического характера.
Этиология
Основным поводом для возникновения воспалительного процесса в первичном его виде является небольшой травматизм соединительных тканей стоп, который может появиться от чрезмерных нагрузок или же в результате анатомических особенностей организма. Под первую категорию тендовагинита подводят людей с искривлением ног, врожденным или приобретенным, танцоров, актеров балета, грузчиков, а также занимающихся конькобежным и лыжным спортом.
Обостренные воспаления могут возникнуть в результате контакта с инфицированным участком или же через кровь (гнойный артрит стопы, гнойно-некротический процесс). Тендовагинит стопы может развиться до хронического, если у человека есть какое-либо из инфекционных заболеваний — гонорея, грипп, бруцеллез или сифилис.
В случае если человек страдает болезнями ревматического характера (спондилит анкилозирующий, ревматоидный артрит, синдром Фиссенже—Леруа), продолжительность тендовагинита стопы определяется моментальной интоксикацией организма.
Типология
Исходя из причин возникновения тендовагинита, современная медицина определила несколько подвидов:
Помимо этой классификации, заболевание также разделяется по формам развития воспалительных процессов внутри соединительных тканей:
Признаки возникновения тендовагинита
Существует вероятность перехода острой формы воспаления в хроническую. А это означает, что человека будут мучить болезненные ощущения и нормально ходить он не сможет. Поверхностный осмотр показывает растяжимые новообразования, в некоторых случаях прощупываются небольшие уплотнения, так называемые «рисовые тела». Они же часто обнаруживаются при туберкулезном тендовагините.
Как диагностировать
Если существуют подозрения насчет заболевания, необходимо проконсультироваться у врача-ортопеда. Он может дать направление к хирургу или же ревматологу.
Для постановки диагноза врачу требуется выполнить некоторые манипуляции:
Назначаемое лечение тендовагинита
В случае если болезнь только проявила себя, пациенту рекомендуется покой. В остром периоде пациенту противопоказано ходить, конечность фиксируется с помощью эластичного бинта или лонгеты и находится в подвешенном состоянии. Также назначают иммуностимулирующие и противобактериальные препараты.
Когда причины острого воспаления устранены, назначаются процедуры с УФ-лучами, электрофорез с гидрокортизоном, лечебная физкультура, ультразвук.
При выявлении острого гнойного воспаления проводят срочную операцию, вскрывают сухожилие, дренируют его. При это назначают антибиотики, подавляющие возбудителя инфекции.
Если воспаление началось на фоне заболевания туберкулезом или сифилисом, то первостепенной задачей становится избавление от основного заражения с помощью противотуберкулезных лекарств (стрептомицин, ПАСК).
В случае хронического протекания болезни используют всё те же методы, что указаны выше — ЛФК, массаж, электрофорез с лидазой, парафин. Также пациенту прописывают нестероидные противовоспалительные средства и инъекции в место поражения. В крайних случаях применяют рентген в качестве терапии.