Стимуляция суперовуляции что это такое
Стимуляция суперовуляции

Согласно официальной статистике, 35% женщин, которым был установлен диагноз бесплодие, смогли родить ребенка после стимуляции суперовуляции.
Суть метода
Стимуляция суперовуляции – это последовательность терапевтических мероприятий, целью которых является обеспечение роста и созревания фолликулов до преовуляторного состояния. Процедура показана женщинам, у которых возникают сложности с зачатием из-за врожденных или приобретенных патологий либо хронических заболеваний органов малого таза.
Стимуляция созревания фолликулов производится по составленной специалистом схеме на основании индивидуальных показателей пациентки. Процедуре обязательно предшествует полное обследование женщины и установка точной причины, провоцирующей бесплодие.
Недопустимо нарушать рекомендации лечащего врача в период подготовки и реализации процедуры – это крайне негативно отразится на ее эффективности. Попытки самостоятельно стимулировать овуляцию, используя гормональные препараты, может стать причиной ухудшения состояния здоровья и усугубления бесплодия.
Подготовка к процедуре
Основная цель подготовительных мероприятий – определение показателя женского гормона. Для этого пациентке показан УЗИ-мониторинг, а также анализы, позволяющие определить гормональный фон. В частности, обязательным является биохимический анализ крови, дающий возможность получить показатели концентрации тестостерона и прогестерона. УЗИ-мониторинг включает в себя фолликулометрию – исследование строения и этапов развития фолликулов.
Дополнительно может быть назначен ряд исследований, направленных на определение причин бесплодия и устранения факторов патологии. В некоторых случаях требуется лапароскопия – малотравматичная операция, в ходе которой специалист делает небольшие надрезы на брюшной стенке и через них вводит в полость малого таза специальные приборы и микроскопическую видеокамеру. Подобный диагностический метод отличается высокой степенью информативности и быстрым реабилитационным периодом. Пациентка получает возможность возвратиться к привычному образу жизни уже спустя 2-3 дня после процедуры.
Показания для назначения

Женщине может быть поставлен диагноз бесплодие в том случае, если ее попытки забеременеть длились не менее 1 года. В период подготовки к стимуляции суперовуляции важно устранить все патогенные факторы, препятствующие зачатию.
Виды стимуляции
Терапия бесплодия, вызванного нарушениями цикла и отсутствием овуляции, основана на приеме гормональных медицинских препаратов. Выбор медикаментов, суточная доза и схема приема определяется лечащим врачом. Кроме того, по рекомендации специалиста могут быть внесены коррективы в образ жизни женщины и ее меню. Например, если причиной бесплодия является хронический стресс, важно устранить факторы, провоцирующие его. Полезными будут прогулки на свежем воздухе, умеренные физические нагрузки, здоровое и сбалансированное питание, правильный режим дня. При условии строгого соблюдения всех врачебных предписаний можно ожидать, что желаемая беременность наступит уже спустя 3-6 месяцев с момента начала терапии.
Различают три вида стимуляции суперовуляции – короткий протокол, длинный протокол и оптимальный протокол. Короткий или чистый протокол подразумевает инъекции гормонов со второго дня менструального цикла до 14. На протяжении всего периода женщина находится под постоянным наблюдением специалиста. Обязательным условием является УЗИ-мониторинг, на основании результатов которого корректируется суточная норма гормона. В конце протокола пациентке вводятся специальные вещества для поддержания функции желтого тела яичников.
Длинный протокол – гормональные препараты начинают вводиться в 21 день менструального цикла. При этом в первые 5 дней терапии показано использование специальных медикаментов, блокирующих гипофиз. После их отмены наступает менструация, с приходом которой проводится короткий протокол стимуляции.
Оптимальный протокол, по сути, повторяет схему короткого, только к гормону добавляется агонист, вызывающий легкую блокаду гипофиза.
Возможные последствия и ограничения к назначению
Стимуляция овуляции – это эффективный способ лечения бесплодия. Но в некоторых случаях данная процедура противопоказана, так как может стать причиной резкого ухудшения состояния здоровья женщины.
Если у пациентки выявлены врожденные патологии или аномалии развития органов репродуктивной системы, стимуляция созревания фолликулов противопоказана. Раковые заболевания матки, острая печеночная недостаточность, тяжелые сердечные патологии и сахарный диабет также являются строгим противопоказанием к процедуре.
Инфекционные болезни, ВИЧ, туберкулез и гепатит относятся к числу относительных противопоказаний. Если отмечается улучшение состояния здоровья пациентки после терапии, направленной на устранение недуга, и ведущий специалист дает заключение о том, что женщина может выносить и родить здорового ребенка, может быть выполнена стимуляция суперовуляции.
Сама женщина в период введения гормонов может страдать от ухудшения самочувствия. Самые частые побочные эффекты терапии – головная боль, слабость, озноб, резкое увеличение количества жировой ткани, боли внизу живота. В некоторых случаях может даже произойти разрыв кисты яичника или самого тела яичника, отрыв тромба, скопление жидкости в полости малого таза. В таком случае гормональная терапия прерывается и начинается поиск альтернативного метода лечения бесплодия.
Для этого женщине назначают гормональные препараты, которые вызывают в ее яичниках одновременное созревание нескольких фолликулов.
В каждом из фолликулов созревает одна яйцеклетка, которые забирают во время пункции.
После оплодотворения яйцеклеток получают несколько эмбрионов.
Препараты для стимуляции суперовуляции:
Все эти препараты назначаются согласно разработанным лечебным схемам или «протоколам стимуляции суперовуляции».
Перед началом стимуляции врач вместе с Вами обсуждает наиболее подходящий для Вас протокол стимуляции.
Стандартный протокол. Гонадотропные препараты вводятся со 2-3-го дня менструального цикла ( стартовая доза р-ФСГ 250-150 МЕ). Начало введения ант-ГнРг может быть или фиксированным ( с 6-го дня стимуляции роста фолликулов), или гибким ( при достижении лидирующими фолликулами размеров 14-15мм).
Время между двумя иньекциями ант-ГнРг не должно превышать 30 часов. Целесообразно, чтобы иньекции препаратов р-ФСГ и ант-ГнРГ делались одновременно, в одно и то же время ежедневно, удобнее вечером после 18 часов.
Промежуток между последней иньекцией ант-ГнРГ и введением ХГ не должен быть более 30 часов. При вечернем алгоритме введения ант-ГнРГ последняя иньекция ант-ГнРГ делается вечером, в день введения ХГ.
Длительность введения гонадотропных препаратов в среднем составляет 10 дней. Выбор гонадотропных препаратов и стартовой суточной дозы гонадотропного препарата определяется лечащим врачом с учетом возраста пациентки, ответа яичников в предыдущих циклах ИСО, базального уровня ФСГ, уровня АМГ, овариального резерва по данным УЗИ. В зависимости от ответа яичников суточная доза гонадотропинов может быть скорректирована.
Критерием введения триггера овуляции является достижение лидирующими фолликулами размеров 18-20мм в диаметре и толщина эндометрия 8 мм и более. Для завершения созревания ооцитов в качестве триггера однократно вводятся препараты: мочевого ХГ 10000 МЕ или р-ХГ 6500 МЕ.
Умеренная стимуляция. ( минимальная или мягкая стимуляция) –использование низких доз гонадотропных препаратов ( 150 МЕ и менее) в течение меньшего количества дней. Введение гонадотропинов начинается с 5-го дня менструального цикла, а ант-ГнРГ – при достижении хотя бы одним фолликулом диаметра 14-15мм. Этот протокол используется в случае высокого риска СГЯ или позднего обращения пациентки.
Стимуляция с использованием пролонгированных препаратов, содержащих р-ФСГ. Препарат вводится на 2-3-й день цикла и действует в течение 7 дней. На 8-й день стимуляции при необходимости терапию можно продолжить ежедневными иньекциями р-ФСГ. Использование ант-ГнРГ начинается на 5-6-й день от введения пролонгированного р-ФСГ. Несмотря на удобство использования этого препарата для пациенток ( сокращение количества иньекций и УЗИ), он не нашел широкого применения в связи с более высоким риском развития СГЯ даже у пациенток с прогнозируемым нормальным ответом яичников ( почти в 2 раза) по сравнению с пациентками в стандартном протоколе.
Протоколы стимуляции с использованием а-ГнРг.
Длинный протокол. В середине лютеиновой фазы цикла ( в среднем на 21-й день) вводится а-ГнРг в виде депо-формы или ежедневных иньекций. Гонадотропная стимуляция начинается при достижении десенситизации гипофиза, которая обычно наступает через 7-14 дней от начала введения а-ГнРг, проявляется снижением уровня эстрадиола в крови менее 50 пг |мл и началом менструального кровотечения. Ежедневные иньекции а-ГнРГ продолжаются весь период введения гонадотропинов.
Длинный протокол с использованием оральных контрацептивов. Этот протокол используется в циклах ЭКО с донорами яйцеклеток и суррогатными матерями. Для синхронизации циклов в предшествующем индукции суперовуляции менструальном цикле назначаются оральные контрацептивы ( однофазные). Введение а-ГнРГ начинается в половинной ежедневной дозе на следующий день после отмены контрацептивов и продолжается до назначения ХГ. Гонадотропная стимуляция начинается с 1-3 дня кровотечения.
Короткий протокол. Обычно применяется с целью получения максимально возможного числа фолликулов у женщин с риском недостсточного ответа яичников.
Агонисты ГнРГ вводятся ежедневно с 1-2-го дня менструального цикла в обычной суточной дозе. Гонадотропная стимуляция начинается со 2-3-го дня цикла.
Применение названий «длинный», « супердлинный» и «короткий» протоколы возможны только в случае использования агонистов ГнРГ.
Натуральный ( естественный ) цикл. Процедура ЭКО, при которой проводится пункция одного фолликула во время спонтанного менструального цикла без применения каких-либо лекарств, с проведением ультразвукового мониторинга роста доминантного фолликула. Пункция фолликула и забор яйцеклетки выполняется при достижении доминантным фолликулом размеров 16-18 мм.
Данный протокол используется в случае наличия противопоказаний к ИСО, нежелания женщины применять гормональные препараты, в случае роста только одного фолликула на фоне предыдущих ИСО в анамнезе.
Модифицированный натуральный цикл. От описанного выше варианта отличается тем, что для предотвращения преждевременной спонтанной овуляции используются препараты группы ант-ГнРГ. Кроме этого, в случае недостаточной динамики роста доминантного фолликула возможно использование небольших доз гонадотропинов. При достижении доминантным фолликулом 16-18мм вводится ХГ.
Доза вводимого препарата для стимуляции роста фолликулов подбирается индивидуально, с учетом возраста женщины, ее веса и исходного состояния яичников (их функционального резерва) и зависит от реакции яичников на проводимое лечение.
Эту реакцию оценивают периодически по уровню половых гормонов в сыворотке крови (эстрадиола) и ультразвуковой картине (числу и размерам фолликулов в каждом из яичников, а также толщине эндометрия).
Проведение УЗИ и определение концентрации эстрадиола в ходе лечения гормональными препаратами носят название «Ультразвукового и гормонального мониторинга» и оплачивается отдельно.
Риск гормональных нарушений после стимуляции суперовуляции
Когда дело касается донорства половых клеток, мужчины и женщины оказываются в неравных условиях. Сдать сперму легко, и это быстрый процесс.
А чтобы получить яйцеклетки, нужно выполнить целых два медицинских вмешательства, сопровождающихся некоторыми рисками: провести гормональную стимуляцию и извлечь созревшие ооциты из яичника с помощью иглы.
Многие женщины, решившие стать донорами яйцеклеток, переживают, что препараты для стимуляции могут нарушить их гормональный фон в долгосрочной перспективе.
Может ли это в будущем привести к проблемам с репродуктивной функцией, ухудшению здоровья, ранней менопаузе? Давайте разбираться.
Меняется ли гормональный фон во время стимуляции суперовуляции?
Естественно, во время введения препаратов в гормональном фоне женщины происходят изменения – для этого и проводят стимуляцию. Под действием гормонов в яичниках созревает большее количество ооцитов, чем может созреть при естественном цикле. Потом их извлекают через стенку влагалища с помощью тонкой иглы. Обычно получают 10–16 яйцеклеток (но эти цифры очень индивидуальны).
Это нужно для того, чтобы у женщины, которая ими воспользуется, было больше шансов забеременеть, поскольку:
Всё это – вполне нормальное явление даже для ооцитов, полученных от абсолютно здоровой женщины.
Итак, гормональная стимуляция нужна для того, чтобы получить «запасные» яйцеклетки. Обычно препараты вводят в течение 8–14 дней.
Применяют аналоги естественных гормонов:
Главное изменение в гормональном фоне женского организма во время стимуляции суперовуляции – повышение уровня гормонов эстрогенов примерно в течение 2 недели. Потом он возвращается в норму. В будущем никаких долгосрочных эффектов не сохраняется – это доказано многими исследованиями, проведенными в течение последних пятидесяти лет. Может нарушиться регулярность месячных – это тоже временное явление.
Возможные осложнения гормональной стимуляции
Конечно же, гормональная стимуляция может сопровождаться некоторыми побочными эффектами, как и любая другая медицинская процедура. Эксперты из Американского общества репродуктивной медицины перечисляют следующие возможные нежелательные явления:
Насколько опасен синдром гиперстимуляции яичников?
Когда врачи проводят гормональную стимуляцию, они ожидают определенного ответа со стороны яичников. Но иногда этот ответ оказывается слишком сильным. Такое состояние известно как синдром гиперстимуляции яичников, сокращенно – СГЯ. Механизмы его развития до конца не изучены. Считается, что многие нарушения возникают из-за повышенной выработки веществ, увеличивающих проницаемость сосудистой стенки: VEGF (сосудистый эндотелиальный фактор роста), эндотелин-1, фактор некроза опухолей α (TNF-α), интерлейкины. Первичным пусковым механизмом является повышение уровней гормонов: ХГЧ, эстрогена, эстрадиола.
Синдром гиперстимуляции яичников может проявляться в одной из трех форм:
Легкая и умеренная формы СГЯ проходят в течение двух недель. Прогноз благоприятный, и долгосрочных изменений в гормональном фоне не отмечается. При тяжелой форме женщину нужно госпитализировать в стационар и проводить активное лечение. Это состояние угрожает жизни, но если медицинская помощь оказана своевременно – прогноз обычно также хороший.
Важно отметить, что СГЯ встречается редко – менее чем в 5% случаев. Причем здесь учитываются как доноры яйцеклеток, так и женщины, которые проходят ЭКО и получают гормональную терапию по поводу бесплодия. Вероятность тяжелого течения крайне мала. В современных клиниках репродукции и банках половых клеток предусмотрены все меры, чтобы обеспечить безопасность:
Даже если синдром гиперстимуляции яичников сопровождается выраженными симптомами, то это временное явление – в будущем гормональный фон вернется в норму. По результатам научных исследований долгосрочных последствий обнаружено не было.
Стимуляция суперовуляции и рак: есть ли связь?
Наконец, стоит разобрать еще одно распространенное опасение, которое тоже связано с гормонами. Иногда можно встретить информацию о том, что после стимуляции суперовуляции повышается риск развития рака яичников и молочной железы. Ведь эти злокачественные опухоли могут расти под влиянием гормонов. Однако во время исследований ученые не нашли никакой связи. За здоровьем женщин, прошедших гормональную стимуляцию, наблюдали в течение многих лет и обнаружили, что онкологические заболевания у них развиваются с той же частотой, что и в общей популяции.
Как видите, поводов для опасений нет. Если вы решите стать донором яйцеклеток, то врачи не заберут все ваши ооциты, и ваш гормональный фон вскоре вернется в норму. Мы в банке половых клеток «Репробанк» очень ценим стремление женщин пожертвовать свои ооциты и делаем всё, чтобы обеспечить их безопасность: тщательно обследуем, используем современные препараты и протоколы.
Стимуляция суперовуляции
После установления диагноза бесплодия, период обследования, консервативного и оперативного лечения без использования методов ВРТ не должен превышать двух лет у пациенток до 35 лет, и не должен превышать 1 года у пациенток после 35 лет.
В случаях, если длительность лечения уже превышает 1 год, не следует применять методы с менее высокой эффективностью (например, физиотерапию, внутриматочную инсеминацию без индукции овуляции), а переходить к методам с доказанной высокой эффективностью (индукция овуляция гонадотропинами, внутриматочная инсеминация с индукцией овуляции, лапароскопия с последующей индукцией овуляции).
Медикаментозная стимуляции (индукция) овуляции — это комплекс сложных действий, индивидуальных для каждой пациентки, требующий проведения специальных обследований.
Показания к стимуляции овуляции
Стимуляция овуляции проводится в случаях ановуляторного бесплодия. В соответствие с классификацией ВОЗ, ановуляторное бесплодие характерно для следующих групп больных:
I тип — Гипоталамо-гипофизарная недостаточность (низкий уровень ФСГ и ЛГ, менее 2 МЕ/л), первичная или вторичная аменорея;
II тип — Гипоталамо-гипофизарная дисфункция, у большинства пациенток этой группы есть признаки СПКЯ (олигоменорея, ановуляция, бесплодие, повышение концентраций ЛГ и Т, поликистозные яичники);
III тип — Первичная недостаточность яичников (содержание ФСГ и ЛГ повышено. Первичная или вторичная аменорея, реже олигоменорея).
При гипоталамо-гипофизарной недостаточности (I тип бесплодия) эффективно применение только прямых индукторов овуляции (гонадотропинов), которые компенсируют их эндогенную недостаточность.
При гипоталамо-гипофизарной дисфункции (II тип бесплодия) – наиболее часто встречающаяся форма ановуляции, при которой возможно использование как прямых, так и непрямых индукторов овуляции.
При недостаточности яичников фолликулярный аппарат истощен (синдром преждевременного истощения яичников) или резистентен к действию гонадотропинов (синдром резистентных яичников). Любые методы стимуляции овуляции неэффективны. Беременность в этом случае возможно при использовании экстракорпорального оплодотворения яйцеклеткой донора.
Также ановуляция часто встречается при таких эндокринных состояниях, как гиперпролактинемия. Терапия первого уровня направлена на нормализацию уровня пролактина. В том случае, если овуляторный цикл не восстанавливается, или беременность не наступает в течении 4-5 циклов, то агонисты дофамины комбинируют с индукторами овуляции.
Противопоказания к стимуляции овуляции
Не следует проводить индукцию овуляции если:
Препараты для индукции овуляции
Для стимуляции овуляции используются несколько классов препаратов, которыми достигаются следующие цели: стимуляция роста и развития фолликулов, индукция финального созревания ооцита и овуляции, поддержка функции желтого тела.
Для стимуляции роста фолликулов используются прямые и непрямые индукторы. Прямые индукторы – гонадотропины, непосредственно действующие на фолликул.
Непрямые индукторы овуляции – препараты, повышающие собственную продукцию эндогенного ФСГ гипофизом.
Так же при индукции овуляции могут использоваться вспомогательные препараты:
Выбор методов стимуляции овуляции
При проведении стимуляции овуляции используется принцип дифференцированного выбора между препаратами ФСГ и кломифен-цитратом.
Следует учитывать, что у пациенток молодого возраста, еще не принимавших кломифен цитрат и гонадотропины, вероятность овуляции на кломифене составляет около 70%, а наступление беременности от 10 до 15% на цикл лечения.
Более 25% женщин, леченных кломифен-цитратом, не отвечают на лечение, т.е. являются кломифен-резистентными. Вероятность наступления беременности у женщин данной группы меньше 5%.
При повторном использовании кломифен-цитрата у не резистентных пациенток вероятность беременности сохраняется постоянной в течение 3 попыток, затем прогрессивно уменьшается. Всего с помощью клофимена цитрата при повторном использовании в течение 6 циклов могут забеременеть 50-65% пациенток в возрасте до 35 лет.
Комбинированное применение гонадотропинов и кломифена цитрата может быть показано при недостаточном ответе яичников на стимуляцию кломифеном, а также выраженном антиэстрагенном периферическом эффекте. После применения кломифен-цитрата по стандартной схеме на 6-7 день цикла назначают препараты, содержащие ФСГ по 50-100 МЕ1 раз в день ежедневно, в одно и то же время суток. Далее под контролем УЗИ проводят оценку адекватности дозы и при наличии зрелого фолликула 18-20 мм, эндометрия не менее 8 мм, вводят однократно 10 000 МЕ ХГЧ.
В циклах стимуляции овуляции с использованием гонадотропинов высока вероятность одновременного роста сразу нескольких фолликулов, что создает необходимость перевести пациентку в программу ЭКО для исключения таких осложнений, как многоплодная беременность, синдром гиперстимуляции яичников и апоплексии яичников.
Гормональная стимуляция
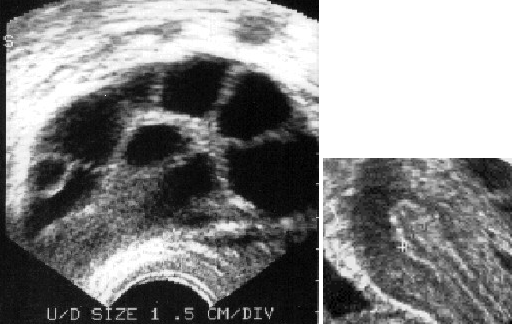
Овариальная стимуляция (индукция суперовуляции) — это стимуляция одномоментного созревания сразу нескольких фолликулов. Она необходима потому, что среди фолликулов есть так называемые пустые, т.е. не содержащие яйцеклеток. Кроме этого, не все яйцеклетки развиваются в качественные зрелые, способные к оплодотворению. В среднем из когорты в 10 зрелых фолликулов удается получить 8 яйцеклеток. Из них впоследствии оплодотворятся только 5-6 яйцеклеток. Таким образом, большое количество фолликулов — это залог успеха процедуры.
Существует около десятка различных схем овариальной стимуляции. Абсолютное большинство из них состоит из комбинации 3 групп гормональных препаратов, действие которых направлено на временное подавление секреции ФСГ и ЛГ гипофизом, стимуляцию роста и развития фолликулов и стимуляция окончательного созревания яйцеклеток.
Подавление секреции собственных ФСГ и ЛГ (для этой цели используются агонисты ГнРГ или антагонисты ГнРГ) обеспечивает контроль над овуляцией. Контроль над овуляцией гарантирует, что к моменту пункции фолликулов все яйцеклетки будут в фолликулах. Если секреция ФСГ и ЛГ не подавлена, то при достижении фолликулами зрелого состояния может произойти спонтанный пик ЛГ, за которым неотвратимо следует спонтанная овуляция. Это приводит к тому, что пациентка приходит на пункцию, а пунктировать нечего. Все яйцеклетки уже покинули фолликулы, а получить их из брюшной полости не возможно. Приходиться прекращать выполнение запланированной процедуры. Для контроля над овуляцией используются две группы препаратов: агонисты и антагонисты гонадотропин-релизинг гормона.
Для стимуляции роста и развития фолликулов применяются препараты из группы гонадоторопинов. Среди них есть так называемые мочевые гонадотропины. Эти препараты содержат натуральные человеческие ФСГ и ЛГ. В последние годы с помощью генной инженерии были синтезированы и стали доступны для практики так называемые рекомбинантные препараты чистого ФСГ.
Наконец, для завершения созревания яйцеклеток используются препараты группы хорионического гонадотропина. Хорионический гонадотропин (ХГ) действует так же как собственный ЛГ. С их помощью создается контролируемый пик ЛГ, благодаря которому яйцеклетка окончательно созревает, становится готовой к оплодотворению.
Проведение индукции суперовуляции требует от пациентки обязательного пунктуального соблюдения назначений врача. Все применяемые препараты являются гормонами, в организме они действуют ограниченное время. Очень важно вводить их строго в установленное время.
Чрезвычайно важное значение для успешного завершения овариальной стимуляции имеет введение ХГ в точно назначенное врачом время. Обычно инъекция ХГ назначается на поздний вечер, так как через день утром проводится пункция фолликулов.
Время начала и вариант схемы овариальной стимуляции, выбор препаратов зависит от многих факторов и определяется лечащим врачом для каждой пациентки индивидуально. Следует сказать, что стоимость лекарств для индукции суперовуляции в нашей стране составляет половину, а иногда и больше половины всех расходов на процедуру ЭКО. Иногда пациенты обращаются с просьбой о применении более дешевой схемы индукции суперовуляции. Обычно при этом имеют ввиду существовавшие раньше схемы без подавления секреции ФСГ и ЛГ. Частота наступления беременности при использовании этих схем в 2 раза ниже, чем в схемах с контролируемой суперовуляцией. При их применении частота спонтанных овуляций, а значит и отмен лечебного цикла, достигает 30%. Поэтому суммарные расходы на получение одной беременности в этих схемах оказываются выше, чем при использовании более дорогих с контролируемой суперовуляцией. В этой ситуации правильнее следовать известному изречению: мы не настолько богаты, чтобы покупать дешевые вещи.
Контроль за развитием фолликулов осуществляется с помощью ультразвуковой аппаратуры (УЗИ) и называется ультразвуковым мониторингом. В тот момент, когда фолликулы достигают определенного диаметра, а эндометрий достаточной степени развития, пациентке принимается решение о завершении овариальной стимуляции и назначении препарата ХГ.