Стентирование при инфаркте миокарда что это такое
Суть операции и показания к коронарному стентированию
Суть операции и показания к коронарному стентированию
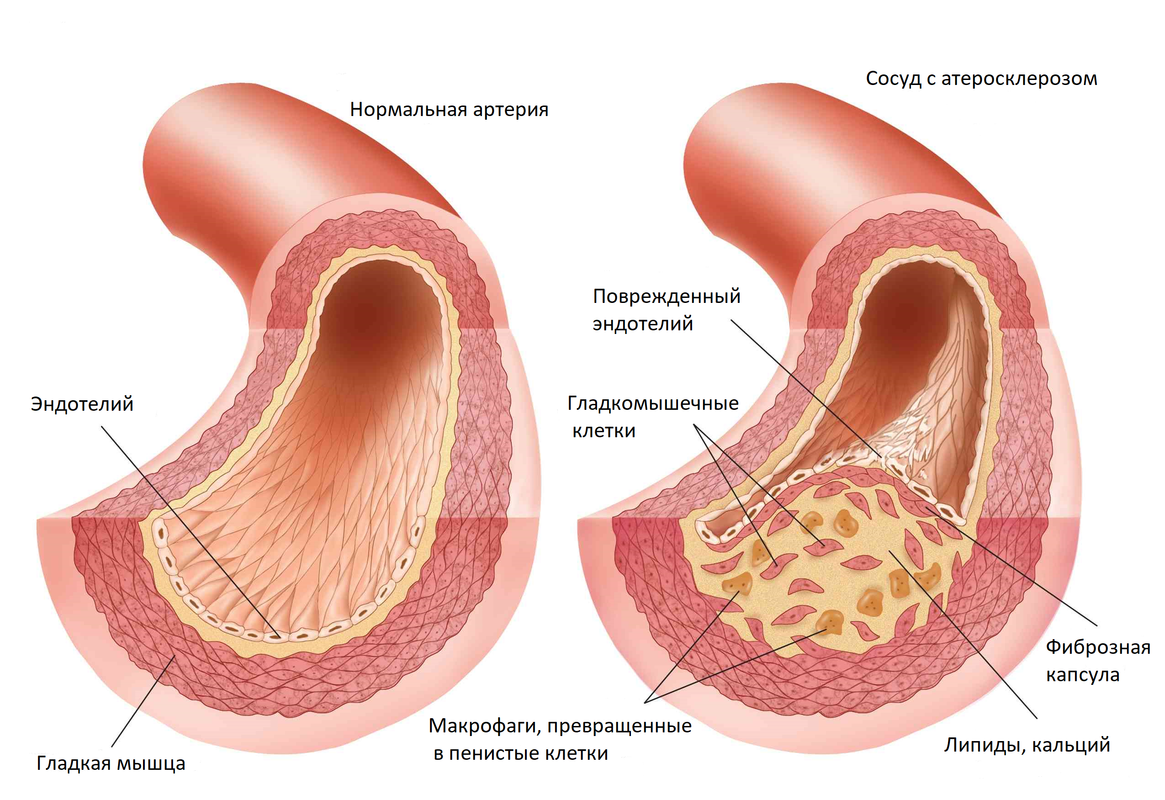
Кровь в сердце человека поступает по коронарным артериям – правой и левой. По многим причинам эти крупные сосуды могут претерпевать патологические изменения – на их внутренней поверхности начинают образовываться холестериновые бляшки, которые значительно уменьшают внутренний просвет артерий. Они снижают интенсивность кровотока, препятствуют ему. В результате сердце не получает в нужном объеме кровь, кислород, в тканях миокарда происходят патологические процессы острого или хронического характера, развивается ишемическая болезнь сердца, инфаркт миокарда.
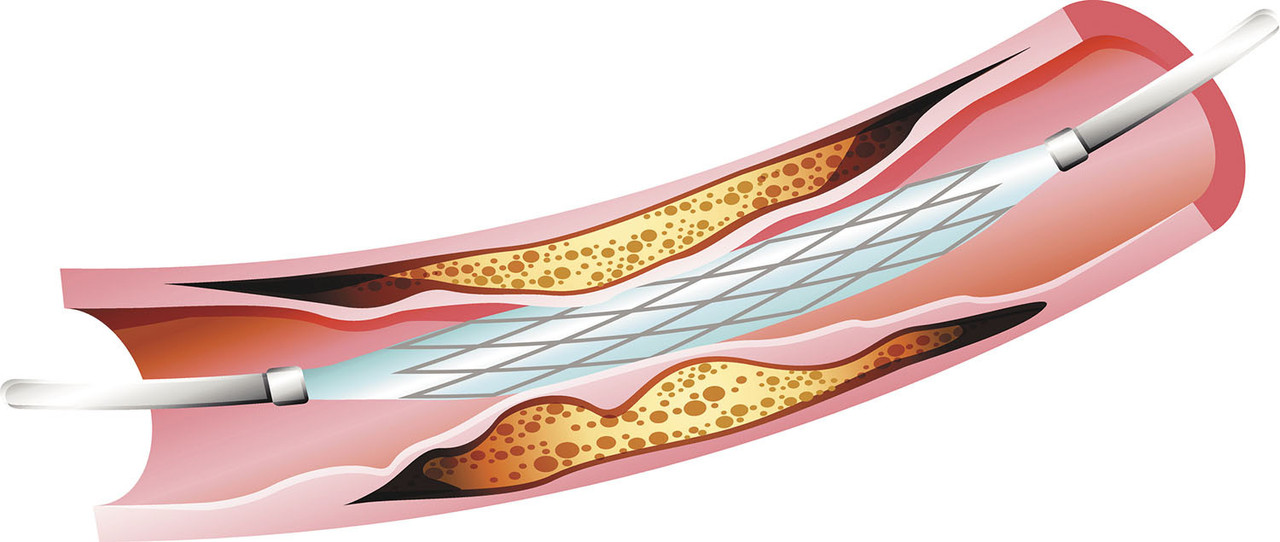
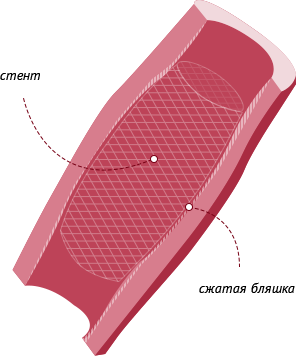
Коронарное стентирование сосудов сердца – эндоваскулярное хирургическое вмешательство, позволяющее эффективно восстановить кровоснабжение органа, его функции.
Что такое коронарное стентирование?
Главная цель коронарного стентирования – увеличение просвета внутренних стенок артерий. Чтобы достигнуть результатов, требуется провести процедуру установки внутри сосуда особой медицинской конструкции – стента. Это устройство представляет собой каркас цилиндрической формы из пластика или металла, стенки которого имеют способность расширяться. Могут изготавливаться из металла без или с лекарственным покрытием:
Их изготавливают разными способами:
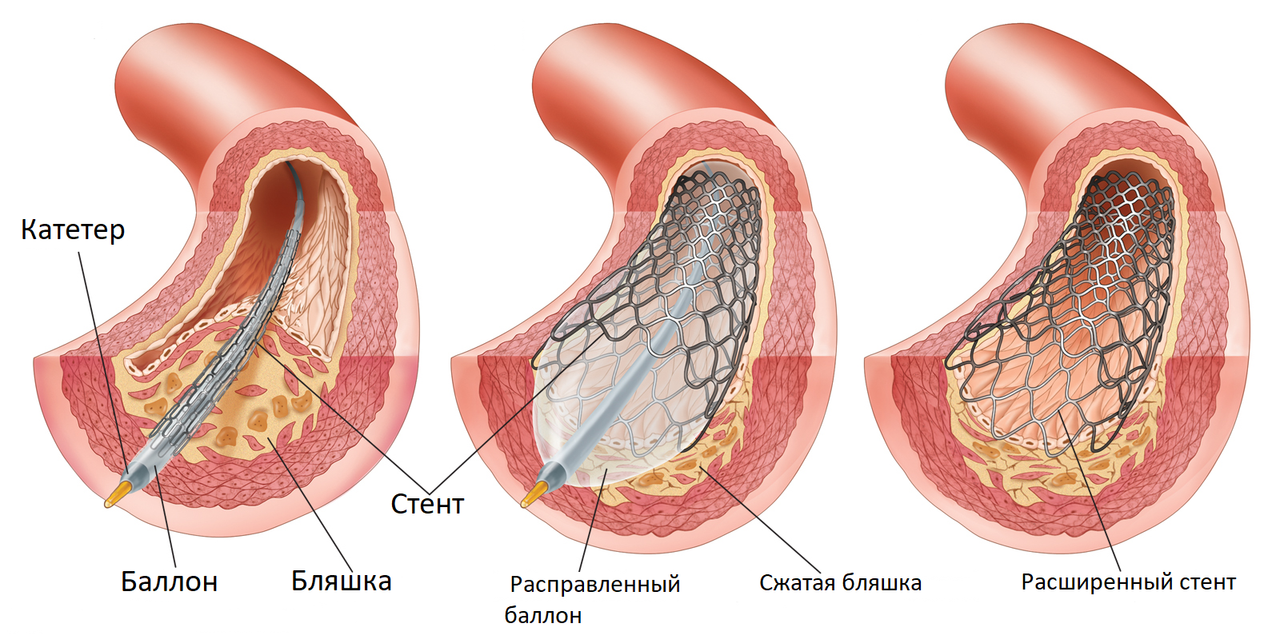
Стент вводится в артерию в сложенном состоянии. Его транспортировка по кровеносным сосудам начинается с разреза локтевой или бедренной артерии (в области паха). В место рассечения устанавливается специальный катетер, через который в сосуд помещают стенд и особый баллон с воздухом. Их движение внутри артерий контролируют с помощью рентгена с введением в кровеносную систему пациента контрастного вещества.
Когда конструкция попадает в суженное место сосуда, стенд расширяют при помощи баллона, он расправляется, фиксируется и удерживает просвет сосуда. Такая манипуляция восстанавливает кровоток, необходимый для оптимальной работы сердца. Этот вид хирургического вмешательства получил название чрескожное коронарное стентирование, выполняется без разрезов, не требует непосредственного вскрытия грудной клетки хирургом и его контакта с пораженными коронарными артериями.
Показания и противопоказания к проведению операции
Коронарное стентирование назначают пациентам после проведения диагностических процедур и подтверждения диагноза:
Кардиолог запретит проводить процедуру по коронарному стентированию артерий, если у больного имеются патологии:
Операция запрещена для больных в период острого инсульта. Противопоказанием является наличие аллергической реакции на йод – это вещество содержится в составе контраста, используемого при проведении рентгеновского контроля над ходом манипуляции.
Какие диагностические процедуры назначают до операции
Процедура стентирования коронарных сосудов проводится при наличии показаний, только после прохождения пациентом медицинского обследования, включающего несколько диагностических методов:
Все перечисленные методы диагностики проводятся при назначении плановых операций, если вмешательство требуется в экстренном порядке – у больного берут анализы крови и мочи, снимают электрокардиограмму.
Как выполняется операция
Коронарное стентирование проводится в несколько этапов. Хирург соблюдает определенный порядок действий.
Некоторым пациентам требуется установка в коронарные артерии нескольких стентов. В таких случаях в просвет установленного на артерии катетера вводится новый стенд и баллон, описанная процедура повторяется.
Какие послеоперационные осложнения могут возникнуть? Уход за пациентом
Стентирование коронарных артерий является малоинвазивной операцией, но после её проведения, пациент может почувствовать неприятные симптомы. Послеоперационные осложнения могут выражаться в следующих состояниях:
После проведения коронарного стентирования больного оставляют в стационаре, так как его послеоперационное состояние требует наблюдения и оценки в течение суток. Пациенту проводят мониторинг показателей артериального давления, ритма и частоты сокращений сердца.
Хирургическое вмешательство проводится с введением в сосудистую систему пациента окрашивающего вещества. Для его скорейшего вывода из организма требуется увеличить употребляемый объем воды. При этом необходимо контролировать работу почек, частоту и количество мочеиспусканий. Если у больного не возникло осложнений, из клиники его выписывают на следующий день после проведения плановой операции.
Медикаментозное лечение после операции, дальнейший образ жизни
После проведения коронарного стентирования пациенту назначается медикаментозное лечение. Основными целями его являются профилактика развития воспалительного процесса вокруг установленного стента и предупреждение тромбоза.
Развитие перечисленных осложнений могут стать причиной повторной непроходимости артерий, усиливают риск инфаркта миокарда. Чтобы не допустить их, пациенту назначают антитромбоцитарную терапию. Схема лечения предполагает одновременное употребление Аспирина и одного из препаратов – Празугрель, Тикагрелор, Клопидогрель. Их курсовой прием может быть длительным, назначается и корректируется врачом индивидуально. При наличии показаний больному назначаются препараты для нормализации артериального давления, лечения атеросклероза, ИБС.
После проведения операции пациент должен обратить внимание на особенности своего образа жизни. Для улучшения состояния и профилактики повторного развития атеросклероза коронарных артерий требуется:
Существенный недостаток операции по коронарному стентированию – цена. Стоимость процедуры зависит от местонахождения клиники. В отечественной больнице цена операции составит около 2 тысяч долларов, в зарубежных – 7-8 тысяч долларов. Процедуру можно провести в рамках ОМС при наличии квоты в порядке очереди.
Но какой бы ни была стоимость – стентирование необходимо, если речь идет о сохранности жизни больного. Поэтому, чтобы избежать дорогостоящего лечения, нужно своевременно выполнять диагностику и проходить лечение возникающих болезней.
Коронарная ангиопластика и стентирование коронарных артерий
(Ангиопластика сердца, стентирование, коронарная ангиопластика, стентирование сосудов сердца)
Правильное название процедуры: Коронарная ангиопластика со стентированием или чрескожное коронарное вмешательство.
Для простоты иногда говорят просто «стентирование».
Что такое стентирование коронарных артерий
Кому показано стентирование сосудов сердца?
Стентирование сосудов сердца показано пациентам с тяжелой стенокардией, после инфаркта миокарда и предынфарктным состоянием, больным с доказанной ишемией (нехваткой крови сердцу) по результатам нагрузочных проб. При этом решение о стентировании принимается только по результатам коронарографии – контрастного исследования сосудов сердца. Коронарография, как и стентирование, выполняется в рентгеноперационной. Часто коронарография «переходит» в стентирование сосудов т.к. выполняется через один и тот же прокол в артерии.
Какие альтернативные стентированию методы существуют?
Как выбрать между стентированием, шунтированием и медикаментозной терапией?
Это задача вашего кардиолога, который учитывает следующие данные:
Методика стентирования коронарных артерий (с профессиональным жаргоном)
Первый инструмент, который попадает к месту сужения артерии – коронарный баллон диаметром чаще всего от 1 до 3.5 мм длиной 10-20 мм. Баллон надевается на проводник и движется по нему до места максимального сужения где он раздувается. Давление внутри баллона при этом достигает 15-20 атмосфер.
Внутрь имплантированного стента заводится жесткий баллон и раздувается большим давлением (до 25 атмосфер). Чаще всего после этого стент расправляется и хорошо прилегает к стенкам артерии.
Контрольная коронарография
Гемостаз
Что делать с отверстием в артерии?
Если вмешательство проводилось через лучевую артерию (на руке) – на запястье надевается специальный браслет с валиком (гемостатическая манжета), который будет давить на место вкола и не допустит кровотечения. В зависимости от ситуации манжета останется на руке от 3 до 12 часов.
В случае бедренного доступа возможны 2 основных варианта:
Коронарная ангиопластика и стентирование
Риск серьезных осложнений очень зависит от степени поражения артерий, локализации бляшек, извитости артерий, наличия кальциноза и, конечно, опыта оператора.
В среднем риск серьезного осложнения не превышает 1%. Этими осложнениями могут быть:
«Малые осложнения» стентирования:
Опасность инфаркта и эффективность коронарного стентирования
Пару слов об остром инфаркте миокарда
К чему приводит инфаркт
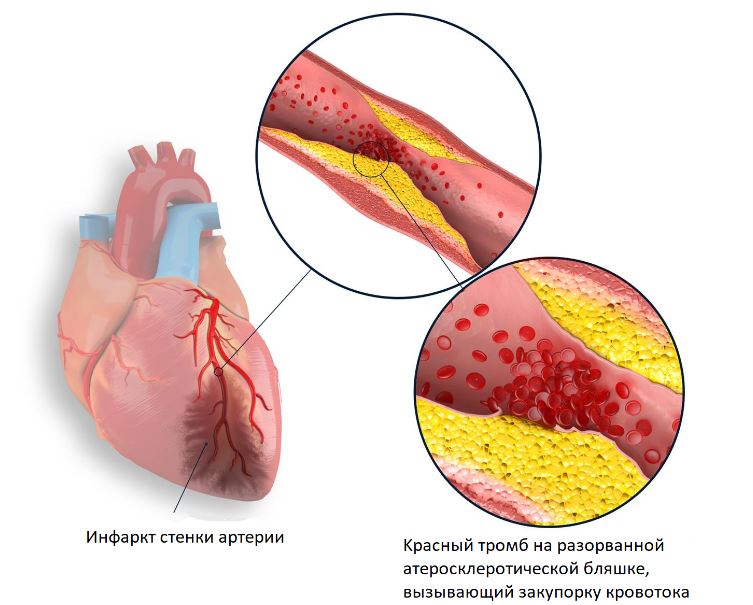
Острый инфаркт вызывает необратимые изменения в сердечной мышце: гибель части функциональных мышечных клеток сердца (некроз) и последующее их замещение соединительной тканью, то есть формирование постинфарктного рубца. Рубец на миокарде остается на всю жизнь. Рассосаться он не может, и о перенесенном инфаркте сердце помнит всегда. Впоследствии нарушение кровоснабжения миокарда может привести к расстройству сердечной деятельности: развивается сердечная недостаточность, т. е, сердце не выполняет своих функций в полном объеме. Таким образом, для полноценного существования всего организма попросту не хватает «мощности».
Говоря простым языком, из-за острого нарушения кровообращения сердце постепенно начинает «умирать», и чтобы спасти человеку жизнь, как можно скорее необходимо восстановить кровообращение. При несвоевременном оказании медицинской помощи человек с инфарктом может погибнуть в течение первых суток. В целом прогноз исхода инфаркта зависит от величины очага поражения миокарда, тяжести течения, возраста больного, развития осложнений. Но в любом случае на прогноз заболевания влияет своевременность начала лечения и его адекватность.
В Кыргызстане это заболевание по-прежнему остается одной из основных причин преждевременной смерти. Долгое время в лечении острого инфаркта в нашей области действовала далеко не самая передовая стратегия. По показаниям проводилась тромболитическая терапия, то есть введение препаратов, рассасывающих тромб и восстанавливающих проходимость сосуда. Такая помощь оказывалась и бригадами скорой медицинской помощи до госпитализации, и в реанимационных отделениях стационаров. Успех лечения зачастую зависел от правильно выбранного препарата, своевременности начала его применения. Безусловно, о высокой эффективности лекарственной терапии не было и речи: очень высокий процент летальных исходов (около 16−20%), а если человек оставался жив, то становился инвалидом, его сердце не могло работать должным образом.
Коронарное стентирование
Коронарное стентирование является самым эффективным способом лечения острого инфаркта миокарда за счет полноценного устранения нарушений кровообращения путем прямого и непосредственного воздействия на инфаркт.
Суть метода
Суть метода заключается в том, чтобы в пораженный сосуд через лучевую артерию (на запястье) установить специальный стент с целью восстановления кровотока.
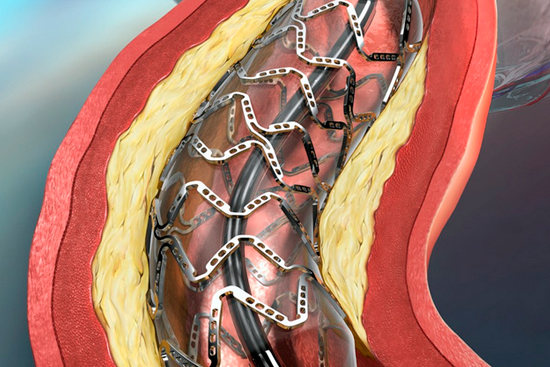
Стент — это металлическая сетчатая конструкция, напоминающая полую трубку маленького диаметра. С помощью специального баллона стент в сложенном виде заводится в артерию, под контролем рентген-аппарата доставляется в место сужения сосуда, затем при раздувании баллона под давлением расправляется и имплантируется, расширяя и поддерживая пораженный сосуд в области закупорки или критического сужения и восстанавливая кровоток. Также для того, чтобы сделать вмешательство наиболее эффективным и безопасным, применяется широкий спектр специальных препаратов.
Преимущества стентирования
Преимущества заключаются в том, что эта операция малотравматична, практически безболезненна, имеет малое количество осложнений, позволяет сократить длительность пребывания в стационаре с 15−17 до 7−11 дней, делает возможной раннюю активность пациента и направление его на реабилитацию в санаторно-курортных условиях.
Благодаря стентированию при острых инфарктах миокарда летальность снизилась почти вдвое, и на сегодняшний день составляет около 6%. Но самое главное, что после инфаркта пациент может вернуться к нормальной, полноценной жизни, к своей работе.
Когда стентирование эффективно
При инфаркте в первые три часа погибает примерно половина толщины сердечной мышцы, в следующие три часа мышца погибает на всю толщину. Поэтому стентирование в остром периоде инфаркта миокарда эффективно, если оно проведено как можно раньше, не позже первых 6 часов от момента развития инфаркта, оптимально — до 2−3 часов. Восстановление кровотока в закупорившейся артерии в этом временном промежутке, до развития необратимых изменений в миокарде, резко уменьшает площадь инфаркта, а иногда позволяет «оборвать» его развитие.
Как не «дожить до инфаркта»
Существуют основные факторы риска, которые могут привести к развитию инфаркта миокарда. На некоторые из них мы можем воздействовать, на другие — нет. Нельзя повлиять, к примеру, на пол (мужчины более подвержены ишемической болезни сердца), возраст, семейный анамнез, наследственную предрасположенность. Однако мы можем существенно ослабить неблагоприятное действие таких факторов, как артериальная гипертензия, курение, сахарный диабет, повышенный уровень холестерина, избыточный вес, малоподвижный образ жизни. Все эти факторы, как в совокупности, так и каждый самостоятельно провоцируют развитие атеросклероза, который, как я уже говорил, и является основной причиной инфаркта миокарда.
Профилактика инфаркта миокарда
Количество пациентов, у которых инфаркт не связан с атеросклерозом, а обусловлен, скорее всего, резким спазмом коронарной артерии на фоне сильного стресса либо большой потерей жидкости и, как следствие, сгущением крови и образованием тромба, в группе исследуемых очень и очень незначительно.
Люди мало задумываются о своем здоровье, игнорируют тревожные симптомы из-за безответственного к себе отношения либо по незнанию, хотя необходимой информации достаточно и в СМИ, и в интернете, есть очень хорошие ролики социальной рекламы. Но граждане просто не обращают на это внимания.
Сегодня возможности медицины позволяют сохранить жизнь пациентам даже с тяжелым инфарктом. Но настороженность в этом плане должна быть не только у врачей, но и у обычных людей. Без этого никакие технологии не помогут.
Откажитесь от вредных привычек и «быстрого питания», добавьте больше физической активности в свою жизнь, хотя бы 30 минут в день посвящайте физическим упражнениям, пешим прогулкам на свежем воздухе. А еще не пропускайте профосмотры и вовремя обращайтесь к врачу.
Как выбрать стент?
Доктор БОСТИ рекомендует высококачественные стенты от немецкой компании BIOTRONIK
1) Стент с лекарственным покрытием Orsiro от Biotronik, содержащим биодеградируемый полимер
Уникальное решение для лечения стеноза коронарной артерии, гибридная конструкция с сочетанием пассивного и активного компонентов.
Пассивный компонент: Пассивное покрытие PROBIO ® покрывает каркас стента и устраняет взаимодействие между металлическими частями стента и окружающими тканями/
Швейцарский скаффолд Magmaris признан физиологичным и качественным скаффолдом – толщина его стенки-150 мкм.
Всю операцию хирург проводит под местным обезболиванием, через небольшой прокол в артерии на бедре или руке.
В расправленном виде скаффолд восстанавливает нормальный кровоток в сосуде и не дает его стенкам вновь сомкнуться. К пораженному участку сердечной мышцы начинают поступать кислород и питательные вещества — развитие инфаркта останавливается.
Высококачественные коронарные стенты Orsiro, Magmаris Вы можете приобрести. Также они доступны к заказу по всему Кыргызстану.
0555 71 08 85
0555 71 08 18
0551 71 77 13
Как стентирование спасает при инфаркте миокарда
Из-за чего возникает и как развивается инфаркт миокарда?
В стенках сердечных артерий с возрастом образуются атеросклеротические бляшки. Бляшка уменьшает просвет сосуда, но может никак не проявлять себя до тех пор, пока не случается ее разрыв. На поврежденной бляшке за несколько минут образуется тромб, который перекрывает просвет сосуда. К участку сердечной мышцы прекращается доступ кислорода и питательных веществ. Мышечные клетки на этом участке перестают сокращаться и, если не восстановить кровообращение в течение часа, погибают. Возникает очаг омертвения (некроза). Это и есть инфаркт миокарда.
Как проявляется инфаркт миокарда?
Главный симптом инфаркта миокарда — сильная боль за грудиной. Она может распространяться на левую руку, плечо, шею, проявляться в спине. Часто боль сопровождается страхом. Вот как описывает свои ощущения один из пациентов: «Представьте себе, что вы разом проглотили половину твердого зеленого яблока. Кусок застрял на полпути — ни туда, ни сюда. И это очень больно, потому что распирает». Иногда инфаркт миокарда проявляется нетипичными симптомами: острой болью в животе, приступом астмы, спутанностью сознания и речи. В редких случаях, в основном у больных сахарным диабетом, инфаркт миокарда может протекать совершенно без боли, сопровождаясь только внезапной слабостью и одышкой.
Что делать при подозрении на инфаркт миокарда?
Немедленно вызвать cкорую медицинскую помощь. Самый эффективный метод лечения острого инфаркта миокарда — стентирование — можно выполнять только в стационаре с сосудистым отделением, куда больного нужно доставить как можно скорее.
При стентировании к закупоренной сердечной артерии в сжатом виде доставляют сетчатую металлическую трубочку – стент. В месте тромбоза стент расширяют.
В расправленном виде стент восстанавливает нормальный кровоток в сосуде и не дает его стенкам вновь сомкнуться. К пораженному участку сердечной мышцы начинают поступить кислород и питательные вещества — развитие инфаркта останавливается. Всю операцию проводят под местным наркозом, через небольшой прокол в артерии на ноге или руке. Чем раньше сделать стентирование при инфаркте миокарда, тем меньше пострадает сердечная мышца. Идеальным временем для проведения стентирования врачи считают 1,5-2 часа от начала симптомов. При отсутствии осложнений пациента могут выписать домой уже на следующий день после стентирования — он сохранит не только жизнь, но и работоспособность. Вовремя сделанное стентирование снижает смертность от инфаркта в несколько раз.
Термины, которые часто используют врачи
Распространенное выражение «инфаркт миокарда» знакомо многим, но сейчас врачи при первичной диагностике и выборе лечения чаще используют термин «острый коронарный синдром» (ОКС). Он включает в себя два диагноза: нестабильная стенокардия и собственно инфаркт миокарда. Нестабильная стенокардия проявляется внезапной болью в сердце и может быть предвестником инфаркта. Об инфаркте миокарда говорят, когда уже наступило поражение сердечной мышцы. ОКС проявляется в двух основных формах: ОКС с подъемом сегмента ST на электрокардиограмме, который в большинстве случаев заканчивается инфарктом миокарда, и ОКС без подъема сегмента ST, который может проявляться и как как инфаркт миокарда, и как нестабильная стенокардия.
Стенты: все, что важно знать о стентировании
Что такое коронарные стенты и зачем нужны?
Стенты позволяют бороться со стенозом артериальных сосудов, возникающим из-за отложения атеросклеротических бляшек. Холестерин откладывается на стенках артерий и сужает просвет, тем самым препятствует течению крови. Плохой кровоток вызывает кислородное голодание и недостаток питательных веществ в органах. Одним из нескольких способов устранения таких узких мест в системе артерий является стентирование. Установка стента показана пациенту не всегда, а только в некоторых тяжелых случаях, когда нет противопоказаний, но об этом чуть позже.
Область применения
Стентирование — процедура по интеграции внутрь сосуда специального расширяющего устройства. Оно представляет собой трубку сетчатой фактуры, способную принимать при вживлении нужную форму. Устройство выступает в качестве каркаса. В результате узкий или спазмированный участок артерии должен расшириться, а кровоток — вернуться в прежнее состояние.
Этот метод лечения относится к эндоваскулярным хирургическим вмешательствам и считается малоинвазивным. Его осуществляют исключительно опытные хирурги высшей категории.
Рассмотрим алгоритм стентирования на примере сердца. Катетер, на котором зафиксирован элемент, проводится через бедренную артерию, через интродьюсер. Проводник нужно передвигать в назначенный участок, где планируется установить расширитель. Как только катетер заведен, искусственный каркас фиксируется, раздуваясь под действием баллончика, и нормализует кровоснабжение в сердечной мышце.
Операция предполагает местную анестезию. Средняя продолжительность сравнительно небольшая, от 20 мин до 3 часов. При необходимости хирург устанавливает сразу несколько устройств.
Показания
Установка коронарных стентов может быть показана врачом в следующих случаях:
Стентирование делают только в тех случаях, если к операции нет противопоказаний. В другом случае делают шунтирование.
Противопоказания к операции
Если больному противопоказано стентирование, но при этом он все равно хочет проведение этой операции, то в некоторых случаях он может настоять на ее проведении под свою ответственность.
Виды и типы коронарных стентов
Стенты отличаются между собой:
Стенты бывают: 8, 10, 13, 16, 18, 23, 28, 33, 38 мм.
Стенты бывают: 2.25, 2.5, 2.75, 3, 3.25, 3.5, 3.75, 4, 4.25, 4.5, 4.75, 5, 5.25, 5.5, 5.75, 6 мм.
По материалу из которого изготовлен каркас:
По способу раскрытия:
По лекарственному покрытию:
В зависимости от производителя стенты могут отличаться своими характеристиками и ценой. В России производство стентов осуществляется по ГОСТ Р ИСО 25539-2-2012.
Преимущества и недостатки применения стентов
Преимущества:
Недостатки:
Разница между стентированием и шунтированием
Обе операции проводятся с целью улучшения кровотока в местах, где артерии сужены из-за образования атеросклеротических бляшек. Разница между этими методами в способе решения проблемы стеноза.
Метод шунтирования предполагает создание участка артерии, идущего в обход проблемного места. Нормальный ток крови обеспечивает именно через этот новый участок. В качестве шунта используется участок подкожной вены бедренной, лучевой или внутренней грудной. Операция шунтирования осуществляется под общим наркозом.
Стентирование предполагает установку в узкое место артерии стента и его расширение, за счет чего нормализуется кровоток. В данном случае не используются шунт, а просто восстанавливается проблемный участок в артерии. Введение стента в артерию осуществляется с помощью катетера с баллоном через небольшое отверстие в теле. В нужно месте стент расширяют с помощью баллона и вытаскивают катетер. Операция проходит под местной анестезией.
Оба метода сейчас используются в медицине, Каждому пациенту лучше подходит определенный метод операции исходя из его диагноза и состояния. Стентирование более совершенный способ лечения стеноза, но кому-то он может быть противопоказан.
Подготовка к стентированию
Перед стентированием пациента обследуют. Берут основные анализы, делают эхо- и электрокардиографию. Проводят коронарографию, вводя контраст в кровеносную систему и осуществляя рентгенологическое исследование. Получают карту коронарных артерий. Определяют место введения стента.
Как правило для подготовки к операции врачи могут потребовать:
Этапы операции
Послеоперационный период
После стентирования больного переводят в палату, где медсестры ведут за ним наблюдение.
Если катетер вводился через бедренную артерию, то пациенту назначают лежать в течение 6 часов не сгибая ногу. Если стент вводился через лучевую артерию, то пациент может сразу сидеть, а через несколько часов уже ходить.
Для быстрого выведения контраста из организма пациенту назначают пить много воды.
Возможно ли стентирование при беременности
Установка стентов не рекомендуется проводить беременным, так как в процессе операции осуществляется рентген, который может оказать вред во время беременности. Операция может вызвать стресс, беременной пациентке вводят контраст, анестезию и прочие препараты, что также может оказать негативное воздействие на плод. Некоторые препараты могут вызвать аллергические реакции.
Операцию беременным назначают только в крайних случаях, хирург заранее ставит в известность пациентку о возможных рисках и последствиях и проводит операцию только с ее согласия.
Осложнения
В некоторых случаях после стентирования могут возникнуть осложнения. Причиной может стать неправильно проведенная операция или особенности организма пациента, то как он реагирует на установленный стент.
Больший риск возникновения осложнений у пациентов с хроническими заболеваниями, такими как сахарный диабет, патология почек и нарушения в свертываемости крови. Для исключения ряда осложнения пациента досконально изучают перед операцией и вносят коррективы в лечение, медикаментозно регулируя свертываемость крови, подбирая стент с нужным лекарственным покрытием. Внимательно наблюдая за состоянием пациента после операции.
Восстановительный период
Во время этого периода для пациента формируется комплекс мер, которые помогут ему быстрее выздороветь и снизить риск появления осложнений и повторного появления заболевания.
После операции пациент лежит в постели 1-3 дня в стационаре. В это время врачи пристально наблюдают за больным. После этого человека выписывают домой, где он также должен находиться в эмоциональном и физическом покое и соблюдать постельный режим. Ему нельзя принимать ванную и душ, нагружать себя физически.
Во время восстановительного периода назначают медикаментозное лечение на полгода, призванное снизить риск возникновения повторного стеноза, тромбоза и инфаркта. И повысить продолжительность и качество жизни.
Во время восстановительного периода врач назначает все необходимо для того чтобы:
Медикаментозная терапия
После установки стента пациенту, как правило, выписывают следующие препараты:
Набор выписываемых лекарств зависит от состояния и особенностей здоровья пациента. Нужно строго принимать в полном объеме все препараты, которые назначил врач на период лечения. После операции стентирования категорически нельзя заниматься самолечением и пить лекарства на свое усмотрение.
Изменение образа жизни
К атеросклерозу, как правило, приводит неправильный образ жизни, и для того чтобы полностью восстановиться после операции и избежать стеноза артерий в будущем необходимо изменить образ жизни на здоровый.
Переход к здоровому образу жизни это:
Диету и программу физических нагрузок составляет лечащий врач. Для успешного восстановления следует полностью придерживаться составленного им графика.