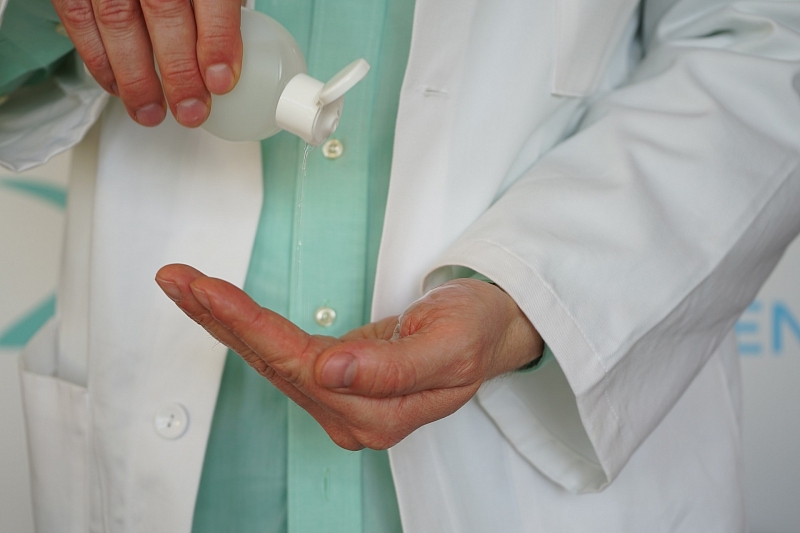
рецепт антисептика по комаровскому
Простой и эффективный рецепт антисептика своими руками от доктора Комаровского
Рецептом антисептика своими руками поделился Евгений Комаровский. Домашним средством пользуются не только из-за дефицита жидких санитайзеров. К весомым причинам их самостоятельного приготовления относят появление большого количества фальсификатов и несоблюдение многими производителями требований ВОЗ к составу.
Рецепт антисептика от Евгения Комаровского
Доктор Комаровский напомнил, что параллельно с антисептиком надо чаще мыть руки мыльными растворами. Гигиеническая очистка кожи дольше 30 секунд существенно снижает риск заражения коронавирусом и кишечной инфекцией.
В антисептик для рук Комаровского входят доступные для потребителей дезинфицирующие средства.
Компоненты санитайзера по рецептуре Комаровского:
Для приготовления домашнего обеззараживающего средства специалисты ВОЗ рекомендуют использовать посуду из нержавейки или термостойкого стекла. Они качественно стерилизуются и не взаимодействуют с агрессивными веществами.
Для приготовления антисептика по рецептуре Комаровского нужны:
Ингредиенты для домашнего антисептика:
| Название компонента | Пропорции в рецептах по рекомендациям | ||
| Комаровского | ВОЗ (концентрация с округлением) | Потребителей | |
| Этиловый спирт 96 % | 240 мл | 833,3 мл (834) | 160 мл |
| Очищенная вода | 60 мл | 110,5 мл (111) | 30 мл |
| Глицерин 98 % | 5 мл | 14,5 мл (15) | 1 ч. л. |
| Раствор перекиси водорода 3 % | 15 мл | 41,7 мл (42) | 1 ч. л. |
| Функциональные добавки | Нет | Не рекомендовано менять дозировку или дополнять состав | Для ухода за кожей — 1 ст. л. геля алоэ вера + 5 капель эфирного масла ванили + 1 ампула витамина E. |
| Для усиления противомикробного действия — 5 мл раствора «Мирамистин» | |||
| Объем приготовленного антисептика | 320 мл | 1 л | 230 мл |
По исследованиям ВОЗ, в антисептике должно содержаться больше 60 % мл спирта крепостью от 70 градусов. Такая концентрация разрушает коронавирус.
Этиловый спирт нельзя заменять водкой или самогоном. Их крепость недостаточна для уничтожения COVID-19.
Перекись используют против бактерий, органических загрязнений, грибков. С помощью глицерина увлажняют руки (этанол сильно сушит кожу). Воду используют стерильную дистиллированную, но подойдет и водопроводная. Комаровский уточнил, что ее нужно вскипятить, охладить, отстоять и отделить от осадка.
К просмотру обзор с официального канала доктора:
Как сделать самим санитайзер по рецептуре Комаровского:
Дезинфицирующее средство по рецептуре Комаровского используют так же, как и другие антисептики. Перед применением моют руки с мыльным раствором или протирают влажными гигиеническими салфетками. Дают коже обсохнуть.
Затем втирают антисептик в ладони, тыльную сторону кисти, под ногтями, на пальцах и между ними в складках. Обеззараживают до впитывания раствора, затем повторяют санацию.
Смотрите разоблачающее видео от врача:
Антисептиком по рецептуре Комаровского обеззараживают руки, если нет возможности их помыть. Раствор подходит для приготовления самодельных дезинфицирующих салфеток для кожи и поверхностей. Средство хранят вне зоны доступа детей.
А вы каким рецептом антисептика пользуетесь? Комментируйте и делитесь статьей в соцсетях. Всего доброго.
Доктор Комаровский рассказал, как сделать антисептик в домашних условиях
Если в магазинах и аптеках закончились санитайзеры, их можно приготовить самостоятельно.
Известный врач, автор книг о здоровье и телеведущий Евгений Комаровский записал видео о том, как приготовить дезинфицирующее средство своими руками. Об этом сообщает интернет-сообщество «Здоровье без границ».
Изготовление собственного антисептика требует компонентов, которые легко достать. Наибольшее затруднение может вызвать спирт. Остальные же ингредиенты можно приобрести в любой аптеке – перекись водорода и глицерин. Также потребуется вода.
Прежде всего, в предварительно вымытую и высушенную емкость необходимо поместить 240 мл спирта, с точностью до 5 мл. Для этого можно использовать стакан, в котором 200 мл, а остальное добавить с помощью большого шприца. Важно, чтобы спирт был максимальной концентрации, и в конечном растворе его доля составляла не меньше 65%.
После спирта в емкость необходимо добавить 15 мл перекиси водорода концентрацией 3%. Следом в полученный раствор добавляется 5 мл глицерина. Завершается приготовление санитайзера 60 миллилитрами воды. После этого смесь надо перемешать.
Комаровский подчеркнул, что некоторые эксперты рекомендуют дать полученному раствору постоять двое суток, лично он считает, что в этом нет необходимости и изготовленный антисептик сразу же готов к применению. Необходимо только разлить во флаконы или в бутылочки с разбрызгивателем.
Такой самодельный санитайзер можно использовать как для дезинфекции рук, так и поверхностей в доме.
Рецепт антисептика для рук от доктора Комаровского
Небольшое количество санитайзера для дезинфекции рук себе и детям можно просто и быстро сделать своими руками в домашних условиях.
Редкие дорогие ингредиенты и точные измерительные приборы для этого не нужны. Достаточно ознакомиться с рецептом и инструкцией антисептика от доктора Комаровского.
Технология приготовления антисептика
Кроме собственно ингредиентов, понадобится три ёмкости – для смешивания, для измерения, для хранения. Их следует подготовить – тщательно вымыть с мылом или содой и ополоснуть кипятком. Для точного соблюдения дозировок вся посуда должна быть полностью высушена, однако, для бытового санитайзера такая аптечная точность не требуется, так что можно сразу приступать к приготовлению состава.
Смешивать компоненты для санитайзера можно в любой удобной для мытья и наливания стеклянной посуде – стакане, кувшине. Перемешивать нужно без тряски круговыми движениями. В лабораторных условиях для этого используют стеклянную палочку, дома можно взять чистую подготовленную ложку из нержавейки. Смешивать компоненты можно в любом порядке, но лучше сначала смешать спирт с перекисью, потом добавить глицерин, а в конце – воду.
Для хранения и использования лучше выбрать пузырёк с простым дозатором-крышечкой или помпой, но не спрей. Поскольку для эффективного уничтожения микроорганизмов на коже рук нужна порция дезинфицирующей жидкости не менее 3 мл, крышечки с дозаторами, рассчитанные на дробные порции менее 1 мл, как в помпах или спрее, будут неудобны.
Рецептура
Достаточная концентрация спирта в антисептике для дезинфекции рук от микроорганизмов по рекомендации ВОЗ – 60%. Следует учитывать, что одним чистым спиртом из-за его свойств тщательно продезинфицировать кожу рук будет непросто. Поэтому в санитайзер добавляют вспомогательные вещества:
Рекомендуемые пропорции для порции домашнего санитайзера в расчёте на 320 мл готовой смеси:
Поскольку в бытовых или походных условиях операционной стерильности всё равно не достичь, готовый антисептический состав можно использовать сразу, не дожидаясь, пока он настоится. При обработке рук санитайзером ВОЗ рекомендует придерживаться несложных правил.
Для усиления антимикробного действия можно добавить в состав антисептика 5 мл мирамистина, а в качестве уходового компонента – ампулу витамина Е. Чтобы не снижать концентрацию основных активных веществ – спирта и перекиси – их добавляют за счёт уменьшения объёма воды.
Аптечные санитайзеры для рук или их аналоги домашнего приготовления достаточно эффективны для уничтожения коронавируса на поверхности. Однако, следует помнить, что даже соблюдение времени экспозиции – не гарантия полной дезинфекции. В быту намного эффективнее мытьё рук с тёплой водой и мылом, потому что это верный способ физического удаления возбудителей опасных заболеваний с поверхности кожи.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Раствор для ингалятора
| Статья подготовлена Беликовой Екатериной Вячеславовной, врач, с высшим образованием. Специально для сайта medprostor.by |
Содержание:
При заболеваниях респираторного тракта терапевты часто назначают раствор для ингаляции. Для этого необходимо иметь специальный прибор – небулайзер. Такой способ лечения применим при патологии любого отдела респираторного тракта. Необходимо правильно подобрать раствор и его дозировку, чтобы получить лечебные действия без побочных эффектов.
Классификация препаратов для ингаляций
Выделяется обширная классификация растворов, применяемых для ингаляций. Разновидность препарата зависит от диагноза.
Бронхолитики. Применяются для расширения бронхов при их сужении (обструктивный бронхит, бронхиальная астма). Используя Беродуал, Атровент, Беротек.
Муколитики. Разжижают и выводят мокроту вверх по респираторному тракту. Используются в случае, если мокрота становится слишком вязкой. Применяют Амброксол, АЦЦ, Лазолван.
Противовоспалительные и гормональные средства. Применяют при ларингите и других заболеваниях, сопровождающихся воспалением. Использовать Пульмикорт, Декасан.
Антибактериальные препараты, антисептики. Используют только при доказанной природе инфекционного заболевания, например, трахеит или бронхит с гнойной мокротой. Применяют Фурацилин, Флуимуцил-Антибиотик ИТ.
Антигистаминные средства. Применяют во время аллергии: Кромгексал.
Иммуномодуляторы. Используют в качестве дополнительной терапии, когда человек часто болеет респираторными вирусными инфекциями. Используют Интерферон, Деринат.
Категорически не рекомендуется применение средства самостоятельно. Могут возникнуть серьезные побочные эффекты. Например, если использовать антибиотики при вирусных заболеваниях, состояние пациента может обостриться грибковой инфекцией.
Какие растворы подходят для детей
Раствор для ингаляций включает инструкцию по применению, ей следует строго руководствоваться. На всех средствах указан возраст, с которого можно начинать использовать раствор.
Большинство антибактериальных препаратов для ингаляции применимы только с 2-3 летнего возраста. Гормональные средства рекомендуется применять с 4-6 летнего возраста. Для усиления выведения мокроты при продуктивном кашле используют Амбробене, Амброксол. Они применимы с 3 месяцев. Более серьезным считается Флуимуцил. Его используют с 2 лет.
Чтобы снизить концентрацию препарата, его необходимо развести. Педиатр расскажет, как разводить препарат физраствором для ингаляций, чтобы получить эффект.
Какие растворы подходят для взрослых
Для назначения лекарства учитывают состояние здоровья. Например, если человек страдает от иммунодефицита, не рекомендуется применять ингаляции с антибиотиками. Это вызовет грибковую инфекцию. Гормональные ингаляции не делают людям эндокринными нарушениями.
Если здоровье пациента удовлетворительно, он может использовать любые препараты для ингаляции, в соотношении с определяемыми симптомами болезни. У терапевта узнают, какие растворы для ингаляций применимы.
Подбор раствора для ингаляции в зависимости от диагноза
Лекарственные средства определяются врачом терапевтом, инфекционистом, пульмонологом и другими специалистами в зависимости от поставленного диагноза. Если самостоятельно выбрать раствор, высок риск осложнений, так как нужно знать, как развести раствор для ингаляции правильно.
Многие препараты разбавляют физраствором. Некоторые пациенты не знают, каким физраствором делать ингаляцию. Для этого применяется стерильная жидкость из аптеки, которую набирают шприцем и перемещают в небулайзер.
Не рекомендуется самостоятельно делать физраствор из поваренной соли, так как он должен быть стерилен. Поэтому пациенту нет необходимости знать, как приготовить раствор для ингаляций, его только покупают.
Бронхит
Бронхит – воспалительное заболевания бронхиального дерева. При нем возможен сухой или влажный кашель.
Пертуссин. Разжижает и выводит мокроту. Препарат примененим для влажного и сухого кашля. Обладает сильным противокашлевым действием. Взрослые осуществляют ингаляции до еды по 15 мл 3 раза в сутки. Для детей от 3 до 6 лет используется 5 мл 2 раза в сутки. После 6 лет применяют 10 мл 3 раза в сутки.
Лазолван, Амброгексал. Раствор для ингаляций, разжижающий и выводящий мокроту. В основе средства лежит амброксола гидрохлорид. По инструкции к применению средство используют с 2-летнего возраста в концентрации 2 мл до 2 раз в сутки. Детям старше 6 лет: 3 мл 2 раза в день. Взрослым: 4 мл 3 раза в сутки.
Минеральная вода Боржоми или Нарзан. В них содержится на соль, которая способствует увлажнению слизистой оболочки. Раствор можно применять для любых возрастов. В детском возрасте используют 3-4 мл 2-3 раза в сутки. Взрослым: 5 мл 3-4 раза в сутки.
Хлорофиллипт. Обладает антисептическим эффектом. Подходит для бронхита с гнойной мокротой. Разведение осуществляют в концентрации 1 мл препарата на 10 мл физраствора. Детям делают ингаляции 2 в день по 3 мл раствора. Взрослым можно делать 4 ингаляции в день концентрации 5 мл раствора.
АЦЦ, Флуимуцил. Сильно разжижают и выводят мокроту. Детям с 2 до 6 лет применяют 2 мл средства до 2 раз в день. С 6 до 12 лет дозировка увеличивают до 2 мл 3 раза в сутки. Взрослым можно использовать 3 мм до 4 раз в сутки.
Пульмикорт. Относится к гормональным веществам на основе будесонида. Показан при воспалительном бронхите. Его разводят в соотношении 1 мл препарата на 2 мл физраствора. Детям от 6 месяцев и старше применяют дозировку 0,25- 0,5 мг за 1 сутки. Для взрослых дозировку увеличивают до 2 мг в сутки.
Чтобы не переразжижить мокроту, все дозировки следует соблюдать полностью.
Бронхоспазм
При бронхоспазме сужается просвет бронхов, поэтому мокрота не может выйти наружу.
Беродуал. Расширяет просвет бронхов, степень действия зависит от количества препарата. Для детей до 6 лет средство должно применяться не более 10 капель. Детям старше 6 лет применяют до 40 капель, в зависимости от тяжести заболевания. Взрослым можно применять по 80 капель в тех же критериях.
Пульмовент. Раствор для ингаляций, по инструкции устраняет спазм бронхов. Детям до 6 лет назначают до 12 капель. После 6 лет используют до 24 капель. Взрослым – до 48 капель. Применяют 3-4 раза в день.
Бронхоспазм – опасное состояние, которое необходимо быстрее устранить.
Насморк
Перед проведением ингаляции рекомендуется прочистить носовые ходы, чтобы пары проходили беспрепятственно.
Синупрет. Растительное средство, снимающее воспаление, отек. Обладает небольшим антибактериальным действием. Устраняет воспаление в носовых пазухах. Используют для детей от 2 лет. Его разводят соотношении 1 мл препарата на 2 мл физраствора. Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
Эвкалиптовое масло. Препарат разводят в соотношении 7 капель на 100 гр. раствора. Вдхание может осуществляться только с помощью паровых приборов, но не небулайзеров. Обладает увлажняющим, антибактериальным действием. Снимает раздражение и воспаление.
Физраствор. Это наиболее подходящее средство, практически не имеет противопоказаний, применяется в любом возрасте. Родители должны знать, как делать ингаляции с физраствором ребенку. Используют концентрацию 2 мл для детей, 4-5 мл – для взрослых. Ингаляции делают 2-3 раза в сутки. Как заправить ингалятор физраствором: жидкость помещается в контейнер и плотно закручивается крышкой, подсоединяются трубочки и маска.
Также можно применять ингаляции с помощью Нарзана и Боржоми в той же концентрации.
Гайморит
Гайморит – воспалительный процесс в носовых пазухах. Применяются те же препараты, что и при насморке, но обязательно должны употребляться системные антибактериальные средства.
Фарингит
Фарингит – воспаление горла и окружающей лимфоидной ткани.
Тонзилгон Н. Растительное, антисептическое средство. Подходит для детей с самого рождения. Для детей с 1 года применяют 1мл препарата на 2 мл физраствора. Для взрослых используется в отношении 1:1. Используют 1-2 раза в сутки.
Ротокан. Это средство на основе ромашки, календулы. Обладает антисептическим, успокаивающим действием. Для получения необходимой жидкости 10 мл препарата разводят 50 мл физраствора. Для детей используют концентрацию 2 мл 2 раза в сутки, взрослым можно использовать 4мл 4 раз в сутки.
При фарингите средства используются редко, в основном применимы для полоскания.
Ларингит
Ларингит – воспаление гортани, которое сопровождает простудное заболевание.
Дексаметазон. Гормональное средство, показано для снятия воспаления. Как сделать раствор для ингаляции: 2 мл препарата на 2 мл физраствора. Показан к применению с трёхлетнего возраста. Рекомендуется единократное использование для устранения лающего кашля.
Применяют те же препараты, что и при фарингите.
Рекомендовано перед применением гормонального средства проконсультироваться с терапевтом для снижения риска побочных эффектов.
Ангина
Ангина – гнойное воспаление миндалин.
Хлорофиллипт в том же разведении, что и для бронхита.
Мирамистин. Обладает антисептическим, успокаивающим действием. Как приготовить раствор для ингаляции: 2 мл средства на 2 мл физраствора. Ингаляции 2 раза в сутки.
Если появилось побочное действие от выбранного препарата, следует незамедлительно прекратить его употребление. После завершения лечения рекомендуется повторно пройти обследование у врача.