ребенок спит после еды
Вкусно и опасно: питание как причина острого панкреатита у детей
Такая форма воспаления поджелудочной железы у детей чаще всего развивается как хроническая проблема, но в случаях систематического нарушения питания возможно обострение болезни.
Симптомы реактивного панкреатита у детей
Боль при реактивной форме панкреатита сосредотачивается в области пупка (при вопросе «где болит» дети чаще всего указывают именно это место). Но бывает и так, что ребенок указывает на другую часть брюшной полости. Это связано с незрелостью детской нервной регуляции: малышу может казаться, что болит в разных частях живота. Именно поэтому точно связать наличие боли с проявлением реактивного панкреатита может только врач.
Помимо боли проявляются и сопутствующие симптомы реактивного панкреатита у детей 1 :
Причины реактивного панкреатита у детей
В отличие от взрослых, дети чаще реагируют на инфекции и воспаления именно нарушением работы поджелудочной железы.
Наиболее характерными причинами реактивного панкреатита у детей являются 1 :
Продукты, которые могут провоцировать возникновение реактивного панкреатита у детей:
Лечение реактивного панкреатита у детей
При появлении симптомов панкреатита необходимо сразу же обратиться к врачу. Некоторые формы панкреатита требуют интенсивной терапии в госпитальных условиях!
Диагностика заболевания проводится с помощью анализа крови (биохимии) и ультразвукового исследования брюшной полости. Если диагноз определен правильно, то лечение реактивного панкреатита у детей имеет те же принципы, что и терапия острой формы болезни.
Механизм лечения реактивного панкреатита включает в себя диету и комплексное лекарственное воздействие. Это могут быть антибиотики, ферменты, антигистаминные препараты – правильную схему медикаментозного лечения должен определить врач.
Важным условием лечения реактивного панкреатита у детей является диета. Принципы питания при болезни подразумевают:
Первые сутки лечения врач может рекомендовать провести на лечебном голодании, которое допускает употребление лишь минеральной воды без газа. И уже на следующий день можно вводить легкий куриный или кроличий бульон, каши, отварные измельченные овощи (исключая капусту, бобовые, редьку и редис), нежирный творог, омлет.
Медикаментозное лечение у детей реактивного панкреатита направлено на:
Как распознать и предотвратить РПП у ребёнка
Рассказываем, какие бывают расстройства пищевого поведения, почему неосторожно брошенная в детстве фраза может спровоцировать годы болезни и как родители могут помочь подросткам преодолеть нарушения приёма пищи.
Сертифицированный нутрициолог с дипломом государственного образца, педагог. Изучает расстройства пищевого поведения с точки зрения науки о питании.
Что такое РПП
Это психическое расстройство пищевого поведения. Приведём его наиболее распространённые виды.
Нервная анорексия. Сопровождается сильным снижением веса тела и патологическим желанием похудеть ещё больше, чтобы приблизиться к некоему «идеалу». Подросток неадекватно воспринимает свой реальный вес. Из-за нездорового похудения у девушек может пропадать менструация и нарушаться работа других внутренних органов.
Нервная булимия. Основной симптом — самостоятельно вызываемая рвота после приёмов пищи в целях похудения. Чуть реже — злоупотребление слабительными. В особо тяжёлых случаях болезни булимия и анорексия сопровождают друг друга. Пациенты одержимы стремлением к идеальной худобе.
Компульсивное (психогенное, приступообразное) переедание. Заключается в неконтролируемом поглощении пищи, когда больной ест и не может остановиться, хотя насыщение давно произошло. Приступы часто происходят после стресса или посреди ночи. Эмоциональное переедание может случаться даже тогда, когда человек не испытывает настоящего физического голода. После приступов больные чувствуют сильную вину. Из-за перееданий может набираться вес или нарушаться работа желудочно-кишечного тракта.Нарушения пищевого поведения также делятся на несколько видов в зависимости от фактора возникновения:
Какие факторы провоцируют РПП
Специалисты выделяют несколько наиболее частых «спусковых крючков» пищевых расстройств.
Стандарты глянцевой красоты
Массовая культура последних нескольких десятилетий внесла очередные коррективы в стандарты красоты, и всё больше девочек-подростков стремятся к недостижимой «идеальной» худобе. Благодаря кинематографу и рекламе мы считаем, что красивая девушка обязательно должна быть худой, не иметь ни единого волоса на теле, кроме головы, питаться салатами и не притрагиваться к еде после шести.
Масло в огонь нездорового восприятия женского тела подливают тематические паблики во «ВКонтакте», чаще всего рассчитанные на женскую аудиторию: «90–60–90», «40 кг», «Типичная анорексичка». Наряду с вполне нормальными тренировками и советами по питанию можно встретить нездоровые диеты, на которые подсаживаются множество школьниц: например, в попытке угнаться за стандартами на протяжении нескольких дней рекомендуется есть только шоколад и пить воду.
Но в последние годы набирают популярность альтернативные тенденции. Медиа и телевидение начинают пропагандировать принятие себя. Крупные бренды приглашают на съёмки людей с разным цветом кожи, весом, ростом. В соцсетях запускают флешмобы: например, призывают публиковать свои естественные фотографии с хештегом #nofilter. Тенденции не могут не радовать: такая позитивная культура восприятия тела помогает подросткам справляться с переходным периодом и принимать любые внешние изменения, а также быть толерантнее к людям, не похожим на них самих.
Неосторожные комментарии окружающих
Большинство историй, которые рассказывают люди, страдающие РПП, начинается с того, что в детстве или раннем подростковом возрасте кто-то бросил им обидные слова. Фраза одноклассника «Ты жирная», комментарий бабушки «Куда тебе добавку, щёки вон уже какие», реплика подруги «А где у тебя талия вообще» — могут спровоцировать тяжёлое психологическое расстройство на много лет вперёд.
Сейчас расстройство пищевого поведения начинается с 8–10 лет. Уже с детства подростки в нездоровой степени озабочены худобой. В основном это девочки, но РПП встречается и у мальчиков.
Отсутствие эмоциональной связи с родителем
Иногда еда становится единственным способом взаимодействовать с мамой или папой и получать от них любовь. Ребёнок хочет поесть в полночь — ему готовят, хочет пирожков — ему пекут. Нет никакой другой близости, кроме коммуникации «хочу поесть — дают».Тогда ребёнок выстраивает логическую цепочку: еда — это любовь. В более взрослом возрасте он самостоятельно утешает себя, заедая стресс. Характерное проявление такого пищевого расстройства — специальные ритуалы, например традиция объедаться после тяжёлой недели.
Нездоровые пищевые привычки в семье
Например, члены семьи привыкли есть, уткнувшись в гаджеты. Это способствует перееданию, так как человек не концентрируется на процессе приёма пищи и не осознаёт, когда произошло насыщение.Или родители наказывают и поощряют ребёнка едой: «Не доешь — из-за стола не выйдешь», «Доделай домашку, и разрешу съесть шоколадку». На самом деле еда не должна быть способом унижения или награды.
Сравнение себя с другими
Людям, у которых развиваются пищевые расстройства, всегда кажется, что они недостаточно худые и красивые. Хотя сравнивать себя нужно только с собой в прошлом, это не всегда легко.Это усугубляется за счёт того, что в социальных сетях мы транслируем исключительно хорошее и красивое: успехи и достижения, фотографии с позированием и обработкой. Из-за этого складывается ошибочное впечатление, что другие лучше тебя.
РПП у детей: советы родителям
Вот несколько рекомендаций, одобренных специалистами.
Формируйте правильные пищевые привычки
Культура приёма пищи в семье — основа ментального и физического здоровья. Установите правила: трапезы без гаджетов; если насытился, можно не доедать; если нет чувства голода, тебя не заставляют.Последите за собственными пристрастиями: если вечером после тяжёлого рабочего дня вы съедаете по три пирожных, вероятность РПП у ребёнка возрастает. Готовьте и пропагандируйте здоровую еду с большим количеством фруктов, овощей, цельнозерновых и бобовых. Введите запрет на перекусы в ночи.
Постарайтесь не делить продукты на плохие и хорошие. Даже торты, чипсы и газировка имеют право на существование в рационе, если ребёнок ест это в меру. Если запрещать ребёнку определённые виды продуктов вообще, скорее всего, он начнёт неконтролируемо поглощать их при первой же возможности — например, когда съедет от вас.
Информируйте ребёнка о здоровье
Чтобы ребёнок не начал черпать информацию из интернета и не стал жертвой тематических сообществ, пропагандирующих нездоровую худобу и диеты на 500 калорий в день, важно самостоятельно заниматься его просвещением.Объясняйте детям, как работают механики здорового образа жизни и особенно похудения, если ваш ребёнок в этом заинтересован. Рассказывайте, почему различные диеты могут навредить, почему важно питаться полноценно и сбалансированно, какие могут быть последствия у непроверенных чаёв, таблеток и слабительных для похудения.
Будьте осторожнее в выражениях
Следите за тем, что говорите ребёнку, особенно сгоряча. Если у ребёнка есть лишний вес и он пытается привести себя в форму, не стоит комментировать: «У тебя не получится, тут сильная воля нужна». Вместо оскорбительных комментариев или подшучиваний помогайте ребёнку сделать процесс похудения здоровым: например, запишите его на занятия с квалифицированным тренером, готовьте дома полезную и натуральную еду, пересмотрите рацион семьи.
Расстройства пищевого поведения тянутся годами и всегда сопровождаются болью, ненавистью к себе, завистью к худым людям, чувствами вины, стыда. Помните, что ненароком брошенное слово может сильно испортить ребёнку восприятие себя и жизни.
Делайте комплименты
Говорите детям, что они красивые. Если бы вам хотелось изменить что-то во внешности или весе ребёнка или это необходимо по медицинским показаниям, спросите ребёнка, хочется ли ему самому в этом участвовать? Что он думает по этому поводу?
Важно быть другом и товарищем в этой ситуации. Все изменения в теле должны происходить по любви.
Не указывайте ребёнку на его внешние недостатки, особенно касающиеся веса. Не высмеивайте и не сравнивайте с другими детьми. Если у ребёнка уже есть расстройство пищевого поведения, будьте осторожны с комплиментами по поводу веса и внешности.
Сохраняйте контакт с ребёнком
Будьте в курсе эмоционального состояния ребёнка. Часто родители настолько заняты работой и другими делами, что замечают происходящее только на последней стадии.
Повод немедленно поговорить, но не с позиции обвинителя, а с позиции друга, если вы видите, что ребёнок:
Вовремя отведите ребёнка к врачу
Важно понимать, что у ребёнка в таком состоянии вообще не работает объективная оценка себя и реальности. Если вы видите, что ситуация выходит из-под контроля и здоровье ребёнка находится под угрозой, — объясните ему, почему важно не откладывая пройти обследование.Всё, что связано с физическими и психологическими трудностями во время и после лечения, — абсолютно терпимо по сравнению с последствиями, которые наступят после точки невозврата. Здоровье может ухудшиться настолько, что желудочно-кишечный тракт навсегда перестанет вырабатывать ферменты для переваривания многих продуктов, а проблемы с репродуктивной системой станут хроническими.
Самая страшная ошибка, которую могут совершить родители в критической ситуации, — отказываться от лечения и пытаться самим наладить пищевое поведение ребёнка. Если расстройство находится на финальной стадии, ребёнку могут понадобиться капельницы и постоянная работа с психиатром. Чтобы не довести до такой точки, важно устанавливать с ребёнком доверительные отношения, понимать, что происходит и когда ситуация выходит за рамки допустимого.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
КОРМЛЕНИЕ ПО ТРЕБОВАНИЮ: НАИБОЛЕЕ ЧАСТЫЕ ВОПРОСЫ
Почему лучше «по требованию»?
Как именно детки просят грудь?
Внимание! Само понятие кормления по требованию исключает возможность замены груди на пустышку или бутылочку. Если мама использует эти предметы, то терминологически верно было бы говорить, что мама кормит по режиму, внося ограничения в доступ малыша к груди
Как часто им нужно грудное молоко?
Сколько времени малыш может проводить у груди?
В решении этого вопроса нам также необходимо ориентироваться на потребности малыша. При грудном вскармливании, организованном естественным образом, длительность прикладывания может варьироваться от 1 секунды до 1-2 часов в зависимости от задачи, которая стоит сейчас перед малышом. Коротенькие прикладывания в основном связаны с чувством жажды, ведь грудное молоко примерно на 90 % состоит из воды ; с необходимостью добыть энергию при усталости, с потребностью обеспечить нормальную работу нервной системе при перегрузках (на прогулке, при стрессовой ситуации, при боли и испуге) и поддержать уровень глюкозы в крови, необходимый для полноценной деятельности головного мозга. Они помогают малышу получить вещества из переднего молока, которое при более длительном сосании меняет свой состав и становится более жирным и каллорийным. Долгие кормления (от 10 минут и дольше) помогают малышу решить задачи роста и прибавки в весе, роста головного мозга и развития желудочно-кишечного тракта, нормализуют процессы пищеварения и обеспечивают формирование крепкого иммунитета. Детки могут долго сосать первые недели после родов, при засыпании (в любом возрасте), при заболевании, при прорезывании зубов, при наличии психологического дискомфорта, при сложностях в налаживании глубокого эмоционального контакта с матерью. Особенно долго малыши сосут в подутренние часы, именно в это время активно вырабатывается маминым организмом в ответ на стимуляцию груди гормон пролактин, отвечающий за достаточное количество молока.
А как он ведет себя во время прикладывания?
Не вредны ли долгие сосания для кожи груди?
Правильное прикладывание не только защищает соски от травм. Благодаря эффекту качественного опорожнения молочной железы, оно также является профилактикой застоев молока в груди и маститов. Постарайтесь как можно раньше обучить кроху сосать грудь правильно! Если у вас не получается освоить это самостоятельно, вы всегда можете воспользоваться помощью консультантов по грудному вскармливанию.
А как же быть со сцеживаниями?
Если вы организовали кормление малыша естественным способом, то необходимости в регулярных сцеживаниях нет. Ваша молочная железа, чутко реагируя на «запросы» и «требования» со стороны ребеночка, производит столько молока, сколько ему нужно. Без излишков и недостатков. Частые сосания при правильном захвате груди застрахуют вас от возникновения застоев, возникающих при кормлении по старой, «режимной» схеме, когда каждая грудь «простаивает» по 6-8 часов, ожидая своей очереди. Сцеживаться нужно только если мама разлучается с малышом, работает вне дома, занимается налаживанием естественного вскармливания в сложных случаях под контролем специалиста по грудному вскармливанию и при кормлении по режиму.
Как успеть все остальное, если часто давать грудь?
Для налаживания быта с маленьким ребенком только что родившей женщине безусловно нужна помощь по хозяйству. Основной принцип жизни после родов : мама занимается ребенком, а окружающие заботяться о маме. Большинство хозяйственных вопросов возможно решить без активного участия кормящей матери. Не так уж это сложно при современном уровне цивилизации переложить на плечи других домочадцев стирку в стиральной машине, приготовление быстрозамороженных продуктов, поход по магазинам и обеспечение чистоты пола с помощью пылесоса. Тем более что окружающие тоже заинтересованны в том, чтобы малыш рос здоровым, спокойным, не плакал и не капризничал. Ради этого стоит, пока кроха маленький, потратить основное время на кормление, зная, что со временем ситуация изменится! Ребенок подрастет, станет более самостоятельным, потребность в молоке будет меньше, и у мамы появится больше свободного времени. Многим кормящим женщинам помогает использование слинга-перевязи, который позволяет не отрывая младенца от груди заниматься несложными домашними делами, свободно перемещаясь по квартире и за ее пределами.
член Ассоциации консультантов по естественному вскармливанию
Опубликованно в журнале «Мой ребенок» под названием «Кормим всегда и везде»
Проконсультироваться по телефону или вызвать на дом консультанта по грудному вскармливанию можно по телефону нашей «горячей линии» по грудному вскармливанию : (495) 926-63-23 (ежедневно с 7.00 до 23.00 ).
Астеновегетативный синдром у детей после перенесенных инфекционных заболеваний
В развитии инфекционного заболевания обычно выделяют четыре периода: латентный (инкубационный), продромальный, разгар болезни и исход. Латентный период продолжается от момента воздействия этиологического фактора до появления первых кли
В развитии инфекционного заболевания обычно выделяют четыре периода: латентный (инкубационный), продромальный, разгар болезни и исход. Латентный период продолжается от момента воздействия этиологического фактора до появления первых клинических признаков болезни. В этот период происходит мобилизация защитных сил организма, направленных на компенсацию возможных нарушений, на уничтожение болезнетворных агентов и удаление их из организма. Продромальный период представляет собой временной интервал от первых симптомов заболевания до полного проявления. Период выраженных проявлений заболевания характеризуется полным развитием клинической картины. При различных инфекционных заболеваниях может страдать нервная система ребенка, что клинически проявляется синдромом нейротоксикоза. Нейротоксикоз — ответная неспецифическая реакция детского организма на воздействие вирусной, бактериальной или вирусно-бактериальной флоры, характеризующаяся преимущественным поражением центральной (ЦНС) и вегетативной нервной системы. С истощением функциональных возможностей органов и систем в результате перенесенного заболевания, особенно нервной системы при ее перенапряжении, а также вследствие аутоинтоксикации или экзогенного токсикоза связывают возникновение астенического синдрома. Это наиболее частое клиническое проявление периода реконвалесценции. Утомление в течение длительного времени, которое не компенсируется полным восстановлением, вызывает синдром перегрузки, следом за которым развивается состояние истощения. Субъективно ощущаемое чувство утомления — прежде всего сигнал о перегрузке центральных регуляторных систем, неудовлетворительном состоянии энергетических ресурсов организма и аутоинтоксикации продуктами метаболизма. Длительное утомление, приводящее к истощению, по сути своей является результатом стрессорного воздействия на организм, вызывающего нарушение функций регуляторных систем — вегетативной, эндокринной и иммунной. Если стрессорные факторы действуют в течение длительного времени, может развиться реакция организма, при которой возможны функциональные изменения в виде вегетативной дисфункции [1, 6]. Синдром вегетативной дисфункции (СВД) включает в себя проявление всех форм нарушения вегетативной регуляции. Наряду с соматическими проявлениями: головокружением, головными болями, сердцебиением, одышкой, жаждой, булимией, рвотой после еды, непереносимостью отдельных видов пищи, субфебрилитетом неясного происхождения, кожными высыпаниями и др., у пациентов с СВД выявляют эмоциональные расстройства разной степени выраженности в виде тревожности, нарушения сна, беспричинного плача, а также расстройства поведения, в частности, импульсивности, повышенной двигательной активности и возбудимости, дефицита внимания, что клинически определяется как астеновегетативный или психовегетативный синдром [Вейн А. М., 1981].
Интерес и сложность проблемы астеновегетативного синдрома заключается в том, что она является комплексной: медицинской, психологической и педагогической. Однако все специалисты сходятся в том, что такое состояние существует, его необходимо диагностировать и правильно корректировать.
Задачи исследования
Данное исследование посвящено изучению динамики состояния вегетативной нервной системы детей с астеновегетативным синдромом после перенесенных инфекционных заболеваний, а также оценке эффективности препарата Тенотен детский при названной патологии.
Тенотен детский содержит сверхмалые дозы антител к мозгоспецифическому белку S-100, создан по особой технологии специально для детского возраста, оказывает успокаивающее, нормализующее настроение и поведение действие, а также выраженное вегетостабилизирующий эффект [3, 5].
Критерии включения больных в исследование:
Критерии исключения больных из исследования:
Материал исследования
В МУЗ «5 Детская инфекционная больница г. Саратова» наблюдалось 50 детей в возрасте от 3 до 8 лет (4,54 ± 0,18 года), из них 52% мальчиков, 48% девочек, перенесших осложненные респираторные вирусные и другие воздушно-капельные инфекции, протекающие в основном с синдромом нейротоксикоза, а также часто болеющие дети, состоящие на диспансерном наблюдении в поликлинике.
Для исследования методом случайной выборки дети были распределены в две группы. В основной группе (30 человек) дети в периоде реконвалесценции наряду с симптоматической витаминотерапией получали Тенотен детский по 1 таблетке 3 раза в день в течение 4 недель в сочетании со стандартной терапией. В контрольную группу (20 человек) вошли дети, получавшие стандартную витаминотерапию и симптоматическую терапию за исключением препаратов, обладающих вегетотропной активностью.
Достоверных различий по половозрастным показателям между основной и контрольной группами детей не было.
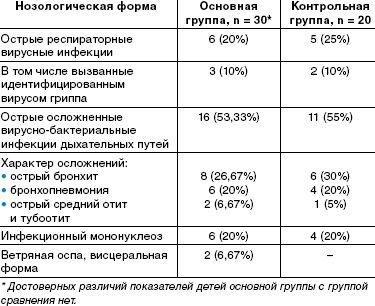
По спектру перенесенных заболеваний, их тяжести, характеру осложнений выделенные группы детей также значительно не отличались. Спектр заболеваний включал вирусные и вирусно-бактериальные инфекции дыхательных путей (этиологически подтвержденные формы гриппа и другие респираторные вирусные инфекции, тяжелые формы бронхитов и пневмоний и др.), острые средние отиты, тяжелые и осложненные формы инфекционного мононуклеоза, висцеральные формы ветряной оспы, протекающие с нейротоксикозом и везикулезными высыпаниями на внутренних органах. Данные о заболеваниях приведены в таблице.
Диагностическое обследование включало в себя клиническую оценку проявлений вегетативной дисфункции, психологическое исследование, неврологическое обследование, электрокардиографию (ЭКГ).
Состояние вегетативной нервной системы определялось по исходному вегетативному тонусу, вегетативной реактивности и вегетативному обеспечению деятельности. Исходный вегетативный тонус, характеризующий направленность функционирования вегетативной нервной системы в состоянии покоя, оценивался по анализу субъективных жалоб и объективных параметров. Оценивалась степень выраженности психопатологических проявлений: утомляемость, тревожность, эмоциональная неустойчивость и др. (модифицированный опросник А. М. Вейна). Определялся внутрисистемный вегетативный тонус по индексу Кердо и межсистемный вегетативный тонус по коэффициенту Хильдебранта. Для оценки вегетативного обеспечения деятельности, отражающего в основном состояние автономной системы регуляции, проводилась клиноортостатическая проба (КОП). Функциональное состояние сердечно-сосудистой системы рассматривалось также на основании данных электрокардиографии.
Уровень внимания оценивался с использованием шкалы SNAP-IV, таблиц Шульте, по результатам модифицированного метода Пьерона–Рузерапо. Выявление расстройств кратковременной и долговременной памяти, косвенно отражающей выраженность астении, проводилось с помощью методики 10 слов и пиктограммы.
Для определения состояния эмоциональной сферы обследуемых (тревоги, депрессии) использовался ахроматический и цветовой тесты Люшера.
После окончания лечения всем детям было проведено повторное комплексное обследование для оценки эффективности терапии. Кроме того, родителям детей предлагалось оценить результаты лечения при помощи десятибалльной аналого-визуальной шкалы, где 0 — это очень плохая оценка, 10 — очень хорошая.
Результаты исследования
Перед началом исследования у всех обследуемых детей (без достоверных различий в обеих группах) с помощью опросника А. М. Вейна определялись умеренно выраженные психопатологические расстройства, в виде неустойчивости эмоционального фона (84%), повышенной тревожности (34%), утомляемости (38%), отвлекаемости (86%), нарушений сна (74%), снижения памяти, а также различные соматические проявления в виде периодических головных болей (52%), головокружения (24%), метеозависимости (12%), снижения аппетита (64%), диспептических нарушений в виде тошноты, рвоты, вздутия живота (44%).
Индекс Кердо позволил определить наличие внутрисистемной дистонии у детей, перенесших тяжелые инфекционные заболевания, он составил в среднем 32,89 ± 0,99 в обеих исследованных группах, что свидетельствовало о превалировании симпатических влияний на организм в покое.
Межсистемный вегетативный тонус, оцениваемый с помощью коэффициента Хильдебранта (средние значения составили 3,98 ± 0,03), имел, в основном, эйтонический характер.
КОП, определяющая вегетативное обеспечение автономной системы регуляции, наряду с нормальным симпатикотоническим вариантом КОП, отражающим устойчивость гемодинамики в ортостазе (14% случаев), выявила и патологические варианты. Гиперсимпатикотонический вариант КОП, характеризующийся резким повышением систолического артериального давления (САД) и диастолического артериального давления (ДАД) и частоты сердечных сокращений (ЧСС) и обусловленный избыточным включением симпатико-адреналовой системы, встречался в преобладающем количестве случаев — у 58% детей. Асимпатикотонический вариант КОП, обусловленный недостаточным подключением симпатического отдела вегетативной нервной системы, при котором САД и ДАД не изменяются или падают, ЧСС остается нормальной или компенсаторно увеличивается, встречался у 28% детей с СВД. Астеносимпатический вариант КОП с падением САД и ДАД и резким увеличением ЧСС в первые минуты ортостаза, с последующей гиперсимпатикотонической реакцией был выявлен в 2% случаев.
Функциональное состояние сердечно-сосудистой системы рассматривалось также на основании данных ЭКГ. Синусовая тахикардия по данным ЭКГ была обнаружена у детей в 70% случаев, по-видимому, как результат экстракардиальных влияний (усиление симпатической иннервации сердца или ослабления вагусной на фоне психоэмоционального возбуждения) при отсутствии органической патологии сердца, так называемая «нервная тахикардия».
Основными психопатологическими проявлениями СВД являлись невнимательность, гиперактивность, импульсивность. Их оценка производилась с помощью шкалы-опросника SNAP-IV (Swanson J., 1992). Показатель невнимательности в двух группах по этой шкале достоверно не отличался и составил в среднем 53,33% (норма (Swanson J., 1992) — 0,40–1,82), средний показатель гиперактивности — 1,96 ± 0,32 (норма (Swanson J., 1992) — 0,27–1,59) и импульсивности 2,13 ± 0,37 (норма (Swanson J., 1992) — 0,26–1,52) (p
Е. В. Михайлова, доктор медицинских наук, профессор
Т. Ильичева
Cаратовская областная детская инфекционная клиническая больница,
Саратовский государственный медицинский университет, Саратов