противорвотные средства без рецептов
Архив
ПРАКТИЧЕСКИЙ ВЫБОР ПРОТИВОРВОТНЫХ СРЕДСТВ
Z. A. Flake, R. D. Scalley, A. G. Bailey
Am Fam Physician 2004,69:1169-74,1176
Механизм действия противорвотных препаратов
Терапию тошноты и рвоты следует направлять на лечение первичного заболевания. Если же этиология не известна или не поддается коррекции, лечение может быть симптоматическим.
Физиологический рвотный центр в продолговатом мозге, который непосредственно вызывает тошноту и рвоту, стимулируется тремя первичными патофизиологическими путями (см. рисунок 1): вестибулярными либо афферентными висцеральными нервными волокнами и раздражением хеморецепторов триггерной зоны на дне четвертого желудочка головного мозга. В этих процессах часто участвуют такие нейромедиаторы, как гистамин, ацетилхолин, серотонин и допамин, поэтому они являются мишенью действия большинства лечебных средств.
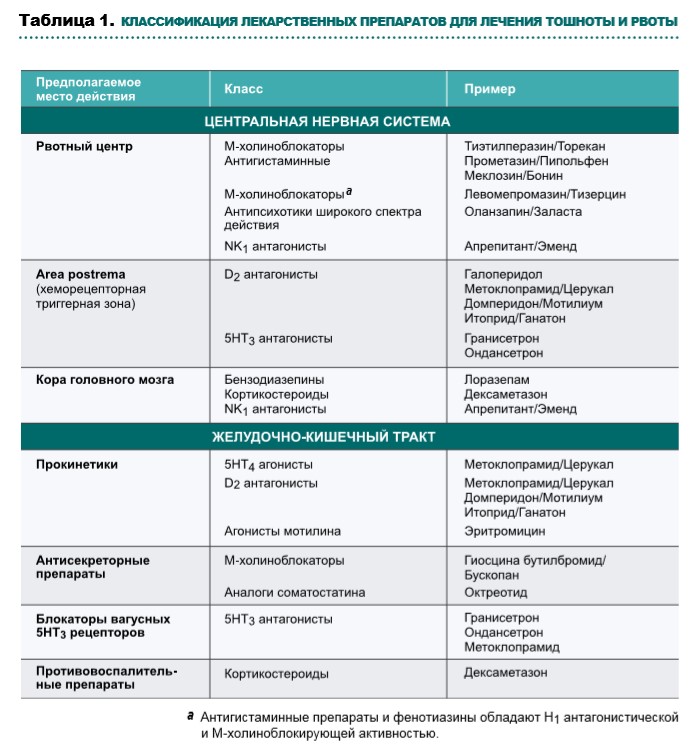
В таблице 1 приведены представители основных классов противорвотных препаратов, а в таблице 2 — их основные побочные эффекты.
Таблица 1. Противорвотные препараты
| Класс препарата | Представители | |
|---|---|---|
| Фармакологическое название | Торговое название, зарегистрированное в Украине | |
| Антигистаминные | Буклизин | В Украине не зарегистрирован |
| Циклизин | В Украине не зарегистрирован | |
| Дименгидринат | Авиомарин, Pliva Krakow (табл. по 50 мг) | |
| Дифенгидрамин | Димедрол (табл, по 50, 100 мг, амп. по 1 мл 1% р-ра) | |
| Меклизин | Бонин, Pfizer (табл. по 25 мг) | |
| Антихолинергические | Скополамин | Спазмобрю, Brupharmexport (табл. по 20 мг, р-р по 20 мг в амп.), Бускоцин-М, Монфарм (рект. суппозитории по 10 мг) |
| Антагонисты допамина | Хлорпромазин | Аминазин (табл. по 25, 50 и 100 мг, амп. по 2 мл 2,5% р-ра) |
| Дроперидол | Дроперидол (амп. по 2 или 5 мл 0,25% р-ра) | |
| Метоклопрамид | Метоклопрамид (табл. по 10 мг, амп. по 2 мл 0,5% р-ра) | |
| Прохлорперазин | В Украине не зарегистрирован | |
| Прометазин | Пипольфен, Egis (др. по 250 мг, р-р по 50 мг в амп.) | |
| Антагонисты серотонина | Доласетрон | В Украине не зарегистрирован |
| Гранисетрон | В Украине не зарегистрирован | |
| Ондансетрон | Зофран, GlaxoSmithKline, Эметрон, Gedeon Richter (табл. по 4 и 8 мг, р-р по 4 и 8 мг в амп.) | |
| Трописетрон | Haбoвeн, Novartis (Kanc. по 5 мг, р-р по 2 и 5 мг в амп.), Трописетрон-КМП, Киевмедпрепарат (капc. по 5 мг), Трописетрон, Биолек (р-р по 5 мг в амп.) | |
| Другие препараты | Дексаметазон | Дексаметазон, KRKA (табл. по 0,5 мг, р-р по 4 мг в амп.) и др. |
| Метилпреднизолон | Метилпреднизолон, Heinz Haupt (табл, по 4 и 8 мг) и др. | |
| Триметобензамид | В Украине не зарегистрирован | |
Таблица 2. Основные побочные эффекты противорвотных препаратов
| Класс препарата | Побочные эффекты |
|---|---|
| Антигистаминные и антихолинергические препараты | Заторможенность, задержка мочи, нарушения зрения, обострение закрытоугольной глаукомы |
| Антагонисты допамина | Заторможенность, экстрапирамидные расстройства, удлинение интервала QT, выраженная гипотензия, иногда — судороги, агранулоцитоз, нейролептический злокачественный синдром, изменения клеточного состава крови |
| Антагонисты серотонина | Удлинение интервала QT, QRS, иногда — аллергические реакции |
Антигистаминные и антихолинергические препараты
Антигистаминные препараты блокируют действие гистамина на Н1-рецепторы, а антихолинергические — действие ацетилхолина на мускариновые рецепторы. Оба класса препаратов ограничивают стимуляцию рвотного центра вестибулярной системой (которая содержит гистамин и ацетилхолин в больших количествах), однако минимально воздействуют на афферентную висцеральную стимуляцию. Эти препараты относительно недорогие.
Для антигистаминных препаратов, таких как меклизин (Антиверт), характерны минимальные нежелательные явления со стороны ЦНС: дезориентация, заторможенность, головокружение, звон в ушах, бессонница, нарушения координации, усталость и тремор. Скополамин — антимускариновый препарат с выраженным влиянием на ЦНС. Антигистаминные и антимускариновые препараты могут вызывать антихолинергические побочные явления, включая сухость во рту, задержку мочи, нарушения зрения и обострение закрытоугольной глаукомы. Однако в целом эти препараты редко обуславливают серьезные побочные эффекты.
Антагонисты допамина сводят к минимуму влияние допамина на О2-рецепторы в хеморецепторной триггерной зоне, таким образом блокируя передачу рвотных импульсов к рвотному центру продолговатого мозга. Хотя эти препараты недорогие и эффективные, для них характерны значительные побочные проявления, включающие заторможенность, ортостатическую гипотензию, экстрапирамидную симптоматику (тардивную дискинезию). Поэтому при многих показаниях вместо антагонистов допамина используются антагонисты серотонина.
Редкими осложнениями, связанными с применением антагонистов допамина, являются нейролептический злокачественный синдром 1 и изменения клеточного состава крови. Поскольку удлинение интервала QT связывается с влиянием дроперидола, перед началом лечения рекомендуется регистрация ЭКГ в 12 отведениях. Считается, что дроперидол повышает риск внезапной смерти от сердечных причин, но все же немало экспертов (Gan Т. J. et al., 2002; Henzi I. et al., 2000) уверены, что это предостережение базируется только на клинических случаях, а рандомизированные контролированные исследования доказали, что дроперидол безопасен и экономически эффективен при назначении в противорвотной дозировке.
1 Проявляется гипертермией, ригидностью и комой. (Прим. переводч.)
Антагонисты серотонина оказались безопасными препаратами с минимальными серьезными побочными эффектами. Головная боль, диарея и усталость — наиболее частые побочные эффекты — встречаются независимо от способа введения и дозировки. Аллергические реакции встречаются редко, тем не менее могут возникать осложнения от крапивницы до бронхоспазма и анафилактического шока. У небольшого числа пациентов наблюдается транзиторное повышение уровня печеночных ферментов.
При клинических исследованиях обнаружено, что антагонисты серотонина обуславливают доброкачественное бессимптомное удлинение интервалов QT и QRS. Поэтому эти препараты следует применять с осторожностью у больных с удлиненным интервалом QT.
Таблица 3. Выбор противорвотных препаратов в зависимости от клинической ситуации
| Диагноз | Нейромедиаторы | Рекомендуемые противорвотные препараты |
|---|---|---|
| Головная боль (мигрень) | Допамин (очевидно, первичный нейромедиатор) | По поводу головной боли и тошноты: метоклопрамид либо прохлорперазин По поводу тошноты: оральные противорвотные препараты, метоклопрамид, прохлорперазин, антагонисты серотонина |
| Тошнота, обусловленная вестибулярными нарушениями | Гистамин, ацетилхолин | Антигистаминные и антихолинергические препараты (одинаково эффективны) |
| Тошнота, обусловленная беременностью | Неизвестны | По поводу тошноты: имбирь, витамин В6. По поводу hyperemesis gravidarum: пипольфен (препарат первого выбора), антагонисты серотонина и кортикостероиды (препараты второго выбора) |
| Гастроэнтерит | Допамин, серотонин | Препараты первого выбора: антагонисты допамина Препараты второго выбора: антагонисты серотонина Применение у детей является спорным |
| Тошнота и рвота в послеоперационном периоде | Допамин, серотонин | С профилактической целью: антагонисты серотонина, дроперидол, дексаметазон С лечебной целью: антагонисты допамина, серотонина, дексаметазон |
Тошнота, обусловленная вестибулярными нарушениями либо патологией ЦНС
Противорвотные препараты часто используются для лечения тошноты, обусловленной вестибулярными нарушениями либо патологией ЦНС. В отличие от других видов тошноты, вызываемой нейромедиаторами допамином и серотонином, тошнота, обусловленная вестибулярными нарушениями, развивается под влиянием гистамина и ацетилхолина (таблица 3). Поэтому Американская гастроэнтерологическая ассоциация рекомендует применять антигистаминные и антихолинергические препараты для лечения тошноты, вызванной головокружением и морской болезнью.
Мигренозные головные боли 3 часто сопровождаются тошнотой. Противорвотные препараты эффективны как для лечения тошноты, так и головной боли, хотя механизм их действия полностью не изучен. Поскольку антагонисты допамина эффективны при лечении головной боли, считается, что допамин — первичный нейромедиатор данного болевого синдрома. Исследованием Richman Р. В. et al. (2002) установлено, что внутримышечное введение дроперидола и меперидина (Демерола) одинаково эффективно для уменьшения боли.
3 См. также статьи Неотложная помощь и профилактические мероприятия при мигрени. — Медицина світy. — 1996. — Т, 1. — №. 1. — С. 25-31 и Лечение острой головной боли. — Медицина cвіту. — 2003. — Т. 14. — №4. — С. 242-250. (Прим. переводч.)
Рекомендации комитета Американской академии семейных врачей, Американской академии неврологии и других организаций, основанные на доказательствах, рекомендуют применять метоклопрамид внутривенно, а прохлорперазин — внутривенно, внутримышечно и ректально как препараты первого выбора у пациентов с острой мигренозной головной болью и тошнотой. Комитет также установил, что оральные противорвотные препараты и антагонисты 5-НТ3-рецепторов можно использовать в качестве вспомогательных препаратов для лечения тошноты, связанной с мигренью.
Тошнота, обусловленная беременностью 4
4 См. также статью Желудочно-кишечные расстройства при беременности. — Медицина світу. — 2002. — Т. 13. — №. 6. — С. 313-318.
У 70–85% женщин во время беременности бывает тошнота, а у 0,5% женщин развивается чрезмерная рвота беременных (hyperemesis gravidarum). Патогенез тошноты не полностью понятен, однако предполагается полиэтиологическое происхождение. Для лечения этого синдрома эффективными являются несколько классов препаратов.
По данным последнего обзора литературы Кохрейна (2003), противорвотные препараты эффективны для лечения тошноты, обусловленной беременностью, однако информации об их влиянии на плод недостаточно. Поэтому многие врачи избегают назначения противорвотных препаратов, а при появлении дегидратации, потери массы тела, дисбаланса электролитов начинают лечение пипольфеном.
В исследовании Sullivan С. A. et al. (1996) доказано, что лечение пипольфеном пациенток, госпитализированных по поводу чрезмерной рвоты беременных, более эффективно и экономично, нежели ондансетроном. В ходе другого исследования (Safari Н. R. et al., 1998) установлено, что метилпреднизолон (прием per os) эффективнее пипольфена для лечения hyperemesis gravidarum и может заменить или усилить действие других средств в рефрактерных случаях.
Для лечения тошноты беременных стали популярными также и альтернативные методы терапии. Пиридоксин (витамин В.) оказался безопасным и эффективным в дозировке 50–200 мг в день. Исследованием Vutyavanich Т. et al. (2001) доказано, что оральный прием имбиря (1 г в день) эффективнее, чем плацебо, для лечения тошноты и рвоты на ранних сроках беременности, к тому же имбирь безопасен для человека. Доказательства эффективности акупрессуры и акупунктуры не убедительны.
Раздражение кишечника часто обуславливает тошноту. Инфекционные агенты, такие как вирус Норволка, ротавирус, сальмонеллы, становятся причиной 1,2 случая кишечных инфекций на человека в течение одного года. Медикаменты — аспирин, сульфат железа, дигоксин, теофиллин и другие — могут вызывать тошноту посредством висцеральной стимуляции. Поскольку висцеральные нервные волокна содержат нейромедиатор серотонин, для лечения данных расстройств эффективны антагонисты 5-НТ3-рецепторов.
Лечение тошноты у детей с гастроэнтеритом остается спорным. Согласно рекомендациям Американской академии педиатрии (1996), у детей следует избегать применения противорвотных препаратов в связи с потенциальными побочными проявлениями и сомнительной эффективностью. Однако в настоящее время многие семейные врачи назначают детям с дегидратацией блокаторы 5-НТ3-рецепторов. Исследованиями Ramsook С. et al. (2002) и Reeves J. J. et al. (2002) доказано, что оральное и внутривенное введение ондансетрона безопасно для детей и уменьшает необходимость госпитализации.
Тошнота и рвота в послеоперационном периоде
Тошнота возникает приблизительно у 30% пациентов в течение суток после операции двумя патофизиологическими путями: 1) раздражение кишечника и послеоперационный стаз раздражают рвотный центр через висцеральные нервные волокна, богатые серотонином; 2) препараты для общей анестезии непосредственно активируют хеморецепторы триггерной зоны, которые, в свою очередь, стимулируют рвотный центр посредством допамина и серотонина.
Традиционно для лечения тошноты и рвоты в послеоперационном периоде использовались антагонисты допамина, такие как дроперидол и пипольфен. Пациентам с тошнотой, обусловленной стазом химуса в кишечнике, как правило, назначают метоклопрамид — препарат из группы антагонистов допамина с прокинетической активностью. Для профилактики тошноты и рвоты в послеоперационном периоде назначение дроперидола в низких дозах (1,5–2,5 мг для взрослых, 75 мкг/кг массы тела для детей) безопасно, эффективно и экономически более целесообразно, чем лечение антагонистами 5-НТ3-рецепторов (Henzi I. et al., 2000). Тем не менее антагонисты серотонина также сводят к минимуму проявления послеоперационной тошноты, поэтому Американская гастроэнтерологическая ассоциация рекомендует применять их в качестве препаратов первого выбора для профилактики и лечения послеоперационной тошноты и рвоты. Дексаметазон оказался полезным препаратом, который назначается дополнительно наряду с антагонистами серотонина для профилактики и лечения этого синдрома.
При подготовке статьи также использованы:
Лечение кишечной инфекции: ничего лишнего!
Поделиться:
Летом проблема отравлений становится как никогда актуальной — жара создает благоприятные условия для размножения возбудителей заболевания. Какие же лекарства действительно помогают с минимальными последствиями выйти из неприятного состояния?
Для четкого представления о том, как работают (или не работают) лекарства при отравлениях, нужно понимать, что происходит с отравившимся организмом. В подавляющем большинстве случаев бактерии, а уж тем более паразиты совершенно ни при чем!
В основном кишечная инфекция развивается на фоне заражения вирусами: они несут ответственность за 70 % случаев инфекционной диареи у детей и почти 90 % — у взрослых.
Проникновение в организм возбудителей кишечной инфекции сопровождается выделением большого количества токсинов, которые и вызывают характерные симптомы. При этом воспаляется слизистая оболочка желудка и кишечника — развивается гастроэнтерит.
Однако, несмотря на порой мучительные проявления отравления, его возбудители обречены: все кишечные инфекции являются самоограниченными, т. е. бактерии или вирусы, их вызвавшие, погибают не потому, что на них воздействуют лекарствами, а потому что так задумано природой. В этом отношении почти любая кишечная инфекция сродни ОРВИ — лечи не лечи, а все равно выздоровеешь не раньше, чем достигнет конца своего развития возбудитель. И, к счастью, его век недолог: в течение 1–7 дней после манифестации заболевания, как правило, наступает выздоровление.

Мы привыкли глотать горсти таблеток по поводу и даже иногда без него. При отравлении в том числе. Но далеко не все препараты, которые мы считаем незаменимыми и жизненно необходимыми, действительно нужны. Вспомним всех поименно.
1. Регуляторы водно-электролитного баланса
Препараты этой группы возглавляют короткий перечень лекарств, действительно необходимых при отравлениях. К ним относятся комбинации декстрозы, калия и натрия хлорида, натрия цитрата (Регидрон, Тригидрон, Гидровит).
Диарея и рвота, основные спутники кишечной инфекции, способствуют потерям жидкости и нарушению кислотно-щелочного равновесия в организме. Это главная опасность отравления, которое при неадекватном восполнении образующегося дефицита приводит к обезвоживанию и нарушению электролитного баланса. Поэтому лечение прежде всего должно быть направлено на быстрое восстановление запасов.
Формула успеха проста: сколько жидкости вы потеряли с рвотой и диареей, столько должно поступить в организм с препаратами или, на крайний случай, с лечебной минеральной водой (разумеется, без газа). В случаях, когда прием регидрантов внутрь невозможен, необходимо внутривенное капельное введение жидкости, т. е. капельницы.
2. Антидиарейные препараты
Советская, да и постсоветская медицина зачастую направлена на ожесточенную борьбу с симптомами заболеваний, часто независимо от того, полезна ли для организма эта борьба. Температура? Жаропонижающие, несмотря на то что при этом снижается выработка интерферона и иммунный ответ. Диарея? Противодиарейные, невзирая на выведение с каловыми массами множества токсинов.
Современная тактика ведения больных с острыми кишечными инфекциями нацелена на сознательный подход к купированию симптомов:
Классическим антидиарейным препаратом является лоперамид, замедляющий перистальтику кишечника и увеличивающий время прохождения кишечного содержимого. Кроме того, противодиарейное действие оказывает диоктаэдрический смектит.
3. Адсорбенты
Необходимость в приеме адсорбентов при кишечной инфекции не совсем однозначна. Теоретически адсорбенты (активированный уголь, пектин, диоктаэдрический смектит и др.) связывают токсины, предотвращая их присоединение к мембранам кишечника.
Однако, чтобы препараты работали, они должны поступить в организм прежде, чем токсины прикрепятся к слизистой оболочке, чего достигнуть на практике удается далеко не всегда. И даже если адсорбенты введены вовремя, они, увы, не предотвращают обезвоживание организма, хотя и уменьшают частоту стула.
4. Пробиотики
Применение препаратов, содержащих полезные бактерии, нацелено на восстановление микрофлоры кишечника. Исследования свидетельствуют, что они и в самом деле могут нормализовать ее состав. Однако из всего немалого ассортимента полноценную доказательную базу имеют лишь средства, содержащие Lactobacillus casei GG (входят в состав некоторых БАДов, например, Максилак, Йогулакт) или сахаромицеты Буларди Saccharomyces boulardii (Энтерол). Их назначение помогает снизить интенсивность диареи и улучшить состояние больных.
5. Антибактериальные
Препараты, проявляющие антибактериальный эффект, работают только в случае бактериальной инфекции. При отравлении, вызванном вирусами, они бесполезны, а ведь именно эти возбудители чаще всего и становятся причиной заболевания.
Отличить вирусную и бактериальную инфекцию иногда можно по клиническим проявлениям. Так, первая чаще сопровождается головной, мышечной болью, слабостью и усталостью, а для второй характерно появление крови в стуле. Но чаще всего четко дифференцировать два вида отравления практически невозможно.

Однако даже при инфицировании бактериями целесообразность в приеме антибактериальных средств сомнительна: ведь как мы уже говорили, спустя несколько дней после манифестации болезни наступает самовыздоровление.
Исключение составляют тяжелые инфекции, сопровождаемые высокой температурой, появлением крови в стуле, обезвоживанием, но в подобных ситуациях решение должен принимать доктор. Кстати, в таких случаях может понадобиться и госпитализация.
Таким образом, из длинного списка препаратов, которые мы считаем чуть ли не панацеей при отравлениях, можно ограничиться всего двумя-тремя, а то и вовсе одним лекарством — регидрантом. При этом эффект лечения будет тем же, что и при приме горстей таблеток, а вот побочных эффектов точно гораздо меньше. Какой путь предпочесть — выбирать вам, ведь в конце концов ваше здоровье в ваших руках.
Товары по теме: [product strict=» регидрон»]( регидрон), [product strict=» лоперамид»]( лоперамид), [product strict=» диосмектит»]( диосмектит), [product strict=» смекта»]( смекта), [product strict=» уголь активированный»]( уголь активированный), [product strict=» пектин»]( пектин), [product strict=» энтерол»]( энтерол)
Тошнота и рвота. Практические рекомендации по лечению
Определения
Тошнота – неприятное субъективное ощущение, часто сопровождающееся вегетативными симптомами (слюноотделение, холодный пот, тахикардия и др.); может быть как предшественником рвоты, так и самостоятельным клиническим проявлением.
Рвотные позывы – это ритмичные, мучительные спастические движения диафрагмы и мышц живота, обычно сопутствующие тошноте и заканчивающиеся рвотой.
Рвота – насильственный выброс содержимого желудка через рот, происходящий не всегда после предшествующей тошноты. Тошнота приносит больше дискомфорта пациенту, который вполне может перенести 2–3 раза за день рвоту, тогда как хроническая тошнота может быть серьезным изнуряющим симптомом, существенно снижающим качество жизни.
Частота – тошноту и рвоту испытывают 50–60% инкурабельных онкологических больных (до 40% – в терминальном периоде других неизлечимых заболеваний).
Причины – раздражение желудка, гастростаз, уремия, обструкция толстого кишечника, длительные запоры, инфекции, кашель, психогенные факторы, лекарственные препараты, биохимические и обменные нарушения.
Патогенез
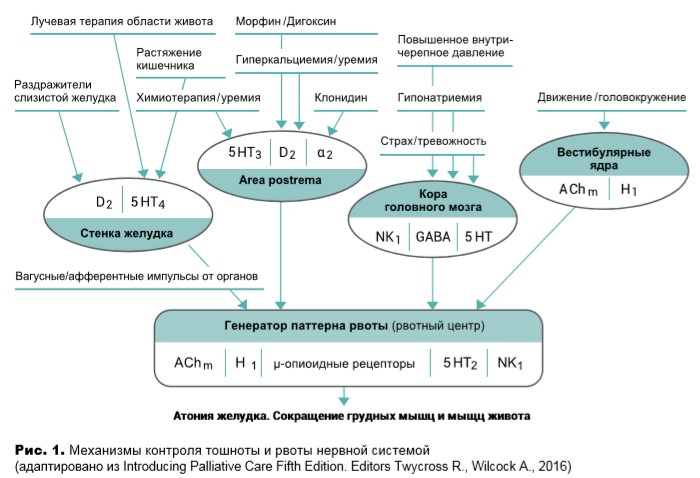
Патогенез возникновения тошноты и рвоты является сложным процессом. Тошнота – следствие вегетативной стимуляции, тогда как рвотные позывы и рвоту осуществляет соматическая часть нервной системы (рис.1).
Тошнота связана с атонией верхних отделов желудочно-кишечного тракта: желудка, нижнего пищеводного сфинктера и привратника желудка, вследствие чего происходит ретроградный заброс содержимого.
К рвоте приводит согласованное действие желудочно-кишечного тракта, диафрагмы и мышц живота. Акт рвоты обусловлен сокращением дыхательных мышц и мышц живота, выталкивающих содержимое из атоничных верхних отделов желудочно-кишечного тракта наружу.
Рвотный центр нервной системы регулирует сложный физиологический процесс, получая и объединяя сигналы от многих источников.
Сокращения названий типов рецепторов: AСhm = мускариновые холинергические; α2 = α2адренергические; D2 = дофаминовые 2-го типа; GABA = гамма-аминомасляная кислота; 5HT, 5HT2, 5HT3 = 5-гидрокситриптаминовый (серотониновый) не определенного типа, 2-го типа, 3-го типа; Н1 = гистаминовые 1-го типа; NK1 = нейрокининовый 1-го типа. Противорвотные препараты действуют как антагонисты указанных рецепторов, при этом центральные противорвотные эффекты клонидина и опиоидов являются агонистическими. Area postrema ‒ часть ромбовидной ямки в продолговатом мозге.
Оценка
Сбор и анализ анамнеза обычно позволяют установить возможную причину тошноты и рвоты, что и определяет тактику лечения.
Основные принципы медикаментозного лечения
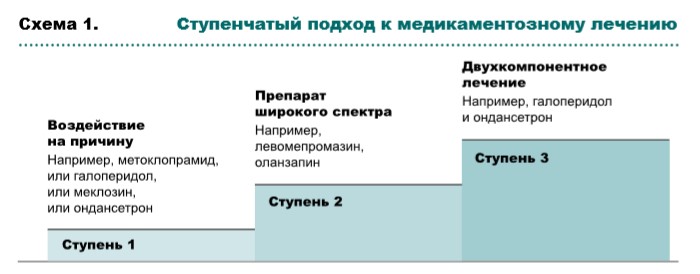
Выбор лекарственных препаратов при оказании паллиативной помощи зависит от выявленных причин тошноты и рвоты, механизмов действия препаратов (рис. 1, табл. 1, схема 1), профиля побочных эффектов и возможных способов введения. По возможности необходимо повлиять на усугубляющие факторы, такие как прием лекарственных препаратов, выраженный болевой синдром, кашель, инфекционные осложнения, гиперкальциемию.
Cтупень 1. Противорвотные этиологические препараты
а. Гастрит, гастростаз, функциональная непроходимость (нарушения перистальтики) толстого кишечника
Прокинетик с противорвотным действием:
● через рот 10 мг 3–4 раза в день (р/д) и 10 мг по необходимости;
● непрерывная подкожная инфузия (НПИ, международный опыт введения препарата) 30–40 мг/24 ч и 10 мг п/к по необходимости;
● п/о, НПИ, обычно максимум 100 мг/24 ч.
Противорвотные препараты, воздействующие на хеморецепторную триггерную зону:
● п/о 0,5–1,5 мг на ночь и по необходимости;
● п/к/НПИ 2,5–5 мг/24 ч и 1 мг п/к по необходимости;
● п/о, п/к, НПИ, обычно максимум 10 мг/24 ч.
в. Церебральные причины (повышенное внутричерепное давление, компрессия опухолью, вестибулярные расстройства)
Противорвотные препараты, действующие на рвотный центр:
● п/о по 1 драже 6,5 мг 1–3 р/д;
● или ректально по 1 суппозиторию 6,5 мг 1–3 р/д в/м, п/к по 1 мл (6,5 мг/мл) 1–3 р/д. Назначать в сочетании с дексаметазоном
г. Механическая обструкция толстого кишечника, колики и/или необходимость уменьшить секрецию в ЖКТ
Противорвотное средство со спазмолитическим и антисекреторным действием:
● путем НПИ 60–120 мг/24 ч и 20 мг п/к при необходимости, обычная максимальная доза – 300 мг/24 ч.
Если присутствует частая рвота или сохраняется тошнота, рекомендуется вводить лекарственные препараты подкожно или путем НПИ (данный метод все еще мало применим в российской практике, хотя используется во многих странах). Для обеспечения нужного эффекта следует начинать с экстренного введения стартовой дозы «по необходимости» с последующим титрованием до регулярной дозы. Ее необходимо контролировать ежедневно и обращать внимание на экстрадозы «по необходимости».
Если проводимая терапия малоэффективна, следует пересмотреть возможные причины, проанализировать выбор противорвотного препарата и способ его введения. В случае неэффективности терапии рекомендуется перейти на противорвотные препараты широкого спектра, при отсутствии положительного ответа ‒ на двухкомпонентную терапию.
Cтупень 2. Препараты широкого спектра:
● п/о, п/к (международный опыт): 6–6,25 мг на ночь и по необходимости;
● обычная максимальная доза 50 мг/24 ч ‒ либо однократно на ночь, либо 25 мг 2 р/д;
● необходимо рассмотреть возможность НПИ.
Cтупень 3. Двухкомпонентная терапия (комбинация противорвотных препаратов с различным механизмом действия):
Следует избегать одновременного применения прокинетиков (оказывают действие через холинергическую систему) и М-холиноблокаторов (действуют конкурентно антагонистически).
Тошнота может быть проявлением судорог (например, при менингеальном карциноматозе), в этом случае следует применять противосудорожные препараты или бензодиазепины.
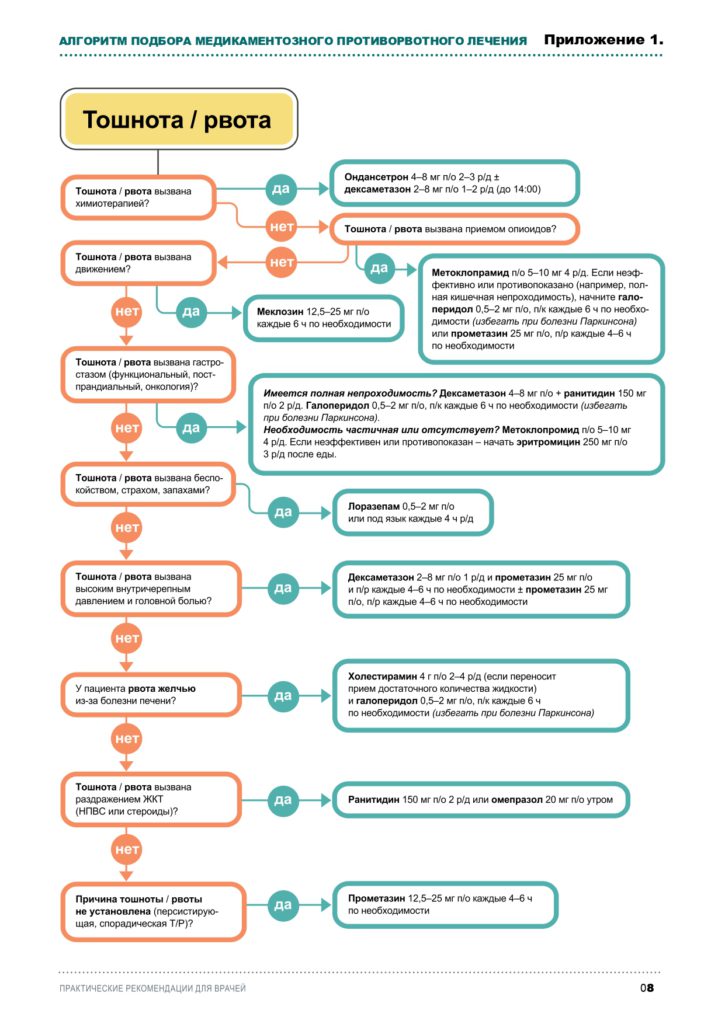
При отсутствии механической непроходимости толстого кишечника рассмотреть вопрос о переходе на пероральный прием препаратов через три дня после достижения положительного эффекта от НПИ или подкожного введения. Режим двухкомпонентной терапии при улучшении состояния пациента можно упростить через 1–2 недели путем постепенного уменьшения дозы одного или двух противорвотных препаратов. Алгоритм выбора лекарственного средства для купирования рвоты представлен также в Приложении 1.
Полезные советы
Старайтесь помочь пациенту, чтобы перевести его из состояния измученности в состояние возможности контроля симптома!
Благодарим за помощь в подготовке материалов:
Кравченко Т.В. (главного врача ГБУЗ ЦПП ДЗМ),
Гуркину С.П. (заместителя главного врача по организации стационарной помощи ГБУЗ ЦПП ДЗМ),
Ибрагимова А. Н. (руководителя филиала «Первый Московский Хоспис им. Веры Миллионщиковой» ГБУЗ ЦПП ДЗМ).
Скачать памятку «Тошнота и рвота в паллиативной помощи» в формате pdf можно здесь: