проноран выписать рецепт на латинском
Проноран ® (Pronoran ® )
таб. с контролир. высвобождением, покр. оболочкой, 50 мг: 30 шт. Рег. №: П N015516/01
Клинико-фармакологическая группа:
Форма выпуска, состав и упаковка
Таблетки с контролируемым высвобождением, покрытые оболочкой красного цвета, круглые, двояковыпуклые; допускаются незначительная неоднородность окрашивания, степени глянцевости и наличие незначительных вкраплений.
Описание активных компонентов препарата «Проноран ® »
Фармакологическое действие
Механизм действия пирибедила обуславливает основные клинические свойства препарата для лечения болезни Паркинсона как на начальных, так и на более поздних стадиях заболевания с воздействием на все основные моторные симптомы. Пирибедил помимо воздействия на допаминовые рецепторы проявляет активность антагониста двух основных α-адренергических рецепторов ЦНС (типа α 2А и α 2С ).
В ходе фармакодинамических исследований у людей было показано возбуждение коркового электрогенеза допаминергического типа как при пробуждении, так и во время сна с проявлением клинической активности по отношению к различным функциям, контролируемым допамином. Данная активность была продемонстрирована при использовании поведенческой или психометрической шкалы. Было показано, что у здоровых добровольцев пирибедил улучшает внимание и бдительность, связанные с когнитивными задачами.
При монотерапии статистически значимое соотношение пациентов, нуждающихся в экстренном лечении леводопой, получавших пирибедил (16.6%) было меньше, чем в группе пациентов, получавших плацебо (40.2%).
Наличие допаминовых рецепторов в сосудах нижних конечностей объясняет вазодилатирующее действие пирибедила (увеличивает кровоток в сосудах нижних конечностей).
Показания
— в качестве вспомогательной симптоматической терапии при хроническом нарушении когнитивной функции и нейросенсорном дефиците в процессе старения (в т.ч. расстройства внимания и памяти);
— болезнь Паркинсона в виде монотерапии (при формах, преимущественно сопровождающихся тремором) или в составе комбинированной терапии с леводопой как на начальных, так и на более поздних стадиях заболевания, особенно при формах, включающих тремор;
— в качестве вспомогательной симптоматической терапии при перемежающейся хромоте вследствие облитерирующих заболеваний артерий нижних конечностей (II стадия по классификации Лериша и Фонтейна);
— терапия симптомов офтальмологических заболеваний ишемического генеза (в т.ч. снижение остроты зрения, сужение поля зрения, снижение контрастности цветов).
Режим дозирования
По всем показаниям (кроме болезни Паркинсона) препарат назначают в дозе 50 мг (1 таб.) 1 раз/сут. При необходимости возможно повышение дозы до 100 мг/сут (по 50 мг 2 раза/сут).
При болезни Паркинсона в виде монотерапии назначают 150-250 мг/сут (3-5 таб./сут), разделенных на 3 приема. При необходимости приема препарата в дозе 250 мг рекомендуется принять 2 таб. по 50 мг утром и 2 таб. по 50 мг днем и 1 таб. 50 мг вечером.
При применении в комбинации с препаратами леводопы суточная доза составляет 150 мг (3 таб.) в 3 приема.
При подборе дозы в случае ее увеличения рекомендуется титровать дозу, постепенно увеличивая на 1 таб. (50 мг) каждые 2 недели.
Таблетки принимают внутрь, после еды, не разжевывая, запивая 1/2 стакана воды.
Побочное действие
Отмеченные побочные реакции при приеме пирибедила носят дозозависимый характер и, главным образом, связаны с его допаминергической активностью. Побочные реакции носят умеренный характер, встречаются, главным образом, в начале лечения и проходят после отмены препарата.
При приеме препарата могут встречаться следующие побочные реакции.
Со стороны ЖКТ: часто (>1/100, Со стороны ЦНС: часто (>1/100, Со стороны сердечно-сосудистой системы: крайне редко ( Аллергические реакции: риск развития аллергических реакций на краситель пунцовый, входящий в состав препарата.
У пациентов с болезнью Паркинсона, получавших терапию агонистами допамина, особенно на фоне приема высокой дозы препарата и в комбинации с леводопой, отмечалась склонность к азартным играм, усиление либидо и гиперсексуальность, данные проявления в основном были обратимы при уменьшении дозы или при прерывании лечения.
Противопоказания
— острый инфаркт миокарда;
— совместный прием с нейролептиками (кроме клозапина);
— детский возраст до 18 лет (в связи с отсутствием данных);
— повышенная чувствительность чувствительность к пирибедилу и/или вспомогательным веществам, входящим в состав препарата.
В связи с тем, что в состав препарата входит сахароза, пациентам с непереносимостью фруктозы, глюкозы или галактозы, а также пациентам с дефицитом сукрозоизомальтазы (редкое нарушение обмена веществ) препарат принимать не рекомендуется.
Беременность и лактация
Препарат в основном применяется у пожилых пациентов, у которых возникновение беременности маловероятно. Было показано, что у мышей пирибедил проникает через плацентарный барьер и распределяется в органах плода.
В связи с отсутствием данных препарат не должен применяться при беременности и в период грудного вскармливания.
Особые указания
Краситель пунцовый, входящий в состав препарата, у некоторых пациентов повышает риск развития аллергической реакции.
Влияние на способность к вождению автотранспорта и управлению механизмами
У некоторых пациентов (особенно у больных болезнью Паркинсона) на фоне приема пирибедила иногда внезапно возникает состояние сильной сонливости вплоть до внезапного засыпания. Данное явление наблюдается крайне редко, но, тем не менее, пациенты, управляющие автомобилем и/или работающие на оборудовании, требующем высокой степени внимания, должны быть предупреждены об этом. При возникновении подобных реакций необходимо рассмотреть вопрос о снижении дозы пирибедила или прекращении терапии данным препаратом.
Передозировка
Симптомы: рвота (обусловленная действием пирибедила на хеморецепторную триггерную зону), лабильность АД (повышение или снижение), нарушение функции ЖКТ (тошнота, рвота).
Лечение: отмена препарата, проводят симптоматическую терапию.
Лекарственное взаимодействие
Нейролептики (за исключением клозапина)
Взаимный антагонизм между противопаркинсоническими препаратами и нейролептиками.
Пациентам с экстрапирамидным синдромом, вызванным приемом нейролептиков, следует назначать терапию антихолинергическими лекарственными средствами и не следует назначать допаминергические противопаркинсонические препараты (вследствие блокирования нейролептиками допаминовых рецепторов).
Пациентам с болезнью Паркинсона, получающим лечение допаминергическими противопаркинсоническими препаратами, и требующим назначение нейролептиков, не следует продолжать принимать леводопу вследствие усиления проявления психических заболеваний, а также вследствие блокирования нейролептиками допаминовых рецепторов.
Следует применять противорвотные препараты, не вызывающие экстрапирамидных симптомов.
Условия отпуска из аптек
Препарат отпускается по рецепту врача.
Условия и сроки хранения
Лекарственное взаимодействие
Нейролептики (за исключением клозапина)
Взаимный антагонизм между противопаркинсоническими препаратами и нейролептиками.
Пациентам с экстрапирамидным синдромом, вызванным приемом нейролептиков, следует назначать терапию антихолинергическими лекарственными средствами и не следует назначать допаминергические противопаркинсонические препараты (вследствие блокирования нейролептиками допаминовых рецепторов).
Пациентам с болезнью Паркинсона, получающим лечение допаминергическими противопаркинсоническими препаратами, и требующим назначение нейролептиков, не следует продолжать принимать леводопу вследствие усиления проявления психических заболеваний, а также вследствие блокирования нейролептиками допаминовых рецепторов.
Следует применять противорвотные препараты, не вызывающие экстрапирамидных симптомов.
Инструкция по применению ПРОНОРАН ® (PRONORAN)
Форма выпуска, состав и упаковка
Таблетки с модифицированным высвобождением, покрытые оболочкой красного цвета, круглые.
| 1 таб. | |
| пирибедил | 50 мг |
Вспомогательные вещества: повидон, магния стеарат, тальк.
Состав оболочки: натрия бикарбонат, кармеллоза натрия, воск пчелиный белый, титана диоксид (Е171), алюминиевый лак красной кошенили А (Е124), полисорбат 80, повидон, сахароза, кремния диоксид коллоидный безводный, тальк.
Фармакологическое действие
У человека пирибедил вызывает допаминергическую стимуляцию электрической активности коры головного мозга как в состоянии бодрствования, так и во время сна. Кроме этого, происходит клиническое воздействие на различные функции, контролируемые допамином.
Было показано, что пирибедил улучшает когнитивные функции, связанные с вниманием и концентрацией.
Было доказано, что Проноран в дозах от 150 до 300 мг/сут эффективно воздействует на все моторные симптомы.
Количество пациентов, которым при проведении монотерапии требовалось дополнительное лечение леводопой, было меньше среди пациентов, получавших пирибедил (16.6%) по сравнению с пациентами, получавшими плацебо (40.2%). Эти цифры статистически достоверны.
Фармакокинетика
Всасывание и распределение
После приема внутрь Проноран быстро и почти полностью абсорбируется из ЖКТ, C max достигается через 3-6 ч.
Широко распределяется в организме. Связывание с белками плазмы умеренно низкое (несвязанная фракция составляет 0.2-0.3). За счет связывания с белками риск взаимодействия с другими препаратами низкий.
Терапевтическая концентрация пирибедила сохраняется в организме в течение 24 ч.
Метаболизм и в ыведение
Биотрансформируется в печени.
Выведение пирибедила из плазмы крови имеет двухфазный характер. После начальной фазы элиминации наступает вторая, более медленная фаза выведения, которая приводит к стабильному состоянию и постоянной концентрации пирибедила в плазме на протяжении 24 ч.
75% абсорбированного пирибедила выводится с мочой в виде метаболитов.
Проноран
Состав
В 1 таблетке препарата Проноран содержится 50 мг пирибедила.
Дополнительные вещества: повидон, кармеллоза натрия, краситель пунцовый, стеарат магния, пчелиный воск, гидрокарбонат натрия, диоксид кремния, полисорбат 80, сахароза, диоксид титана, тальк.
Форма выпуска
Красные двояковыпуклые таблетки круглой формы с контролируемым высвобождением. Допускаются небольшая неоднородность окрашивания, блеска и наличие вкраплений. 30 таблеток в блистере — 1 блистер в коробке из картона.
Фармакологическое действие
Фармакодинамика и фармакокинетика
Фармакодинамика
МНН (Международное непатентованное название) – пирибедил. Стимулятор дофаминергических рецепторов. Проходит сквозь гематоэнцефалический барьер и реагирует с дофаминергическими рецепторами нейронов, демонстрируя высокое сродство и избирательность по отношению к D2 и D3 типам рецепторов. Проявляет антагонизм по отношению к α2А и α2С типам адренергических рецепторов. Длительный прием пирибедила приводит к появлению менее сильной дискинезии, чем прием Леводопы, со сопоставимой эффективностью по отношению к временной акинезии на фоне болезни Паркинсона.
У здоровых пациентов пирибедил усиливает внимание и бдительность, необходимые для решения когнитивных задачам.
Эффективность препарата при терапии болезни Паркинсона доказано в результатах 3-х слепых двойных клинических плацебо-контролируемых исследований.
Присутствие рецепторов дофамина в сосудах ног объясняет сосудорасширяющее действие пирибедила.
Фармакокинетика
Быстро и в полной мере абсорбируется из кишечника и активно распределяется.
Наибольшее содержание пирибедила в крови достигается спустя 4-5 часов после приема внутрь. Реагирование с белками плазмы составляет 20–28%. Риск взаимодействия при использовании пирибедила с другими лекарствами низкий в связи его со слабой связываемостью с протеинами крови.
Устойчивая концентрация активного вещества поддерживается в крови на протяжении суток. Время полувыведения составляет примерно 12 часов. Интенсивно трансформируется в печени и эвакуируется в основном с мочой в виде метаболитов.
Показания к применению
Противопоказания
Побочные действия
Побочные реакции имеют умеренный характер, развиваются преимущественно в начале лечения и исчезают после отмены Пронорана.
Инструкция по применению Пронорана (Способ и дозировка)
Таблетки рекомендовано принимать перорально, после прима еды, не разжевывая и запивая 100 мл воды.
Проноран, инструкция по применению
При монотерапии болезни Паркинсона назначают 150-250 мг препарата в день, которые разделяют на 3 приема. Если нужно принять 250 мг Пронорана, то рекомендуется осуществлять деление дозы следующим образом: 100 мг принимают утром, еще 100 мг принимают в обед и 50 мг препарата принимают вечером.
По всем остальным показаниям (исключая болезнь Паркинсона) лекарство назначают принимать по 50 мг раз в день. В случае необходимости разрешено повышение дозировки до 100 мгв день, которые делят на 2 приема утром и вечером.
При использовании в сочетании с препаратами леводопы дневная доза равна 150 мг, которые делят на 3 приема.
При осуществлении подбора дозы в сторону увеличения нужно титровать дозу, медленно увеличивая ее на 50 мг через каждые 14 дней.
Передозировка
Признаки передозировки: рвота, нестабильность артериального давления, явления диспепсии.
Лечение передозировки: незамедлительная отмена препарата, симптоматическая терапия.
Взаимодействие
Одновременный прием с нейролептиками (кроме Клозапина) противопоказан из-за взаимного антагонизма действия.
Больным с экстрапирамидным синдромом, спровоцированным приемом нейролептиков, нужно проводить лечение антихолинергическими препаратами и не рекомендуется назначать противопаркинсонические допаминергические препараты.
Препарат способен вызывать или стимулировать развитие психотических расстройств. При необходимости назначения нейролептиков лицам с болезнью Паркинсона, принимающим противопаркинсонические допаминергические препараты, дозировка последних должна быть медленно понижена до полной отмены (запрет на резкую отмену данных средств связан с риском появления злокачественного нейролептического синдрома).
Из-за взаимного антагонизма противопаркинсонических допаминергических препаратов и Тетрабеназина совместное их применение не рекомендуется.
Рекомендуется соблюдать осторожность при использовании пирибедила с иными лекарственными препаратами, демонстрирующими седативное действие.
Условия продажи
Условия хранения
При хранении специальных условий не требуется. Беречь от детей.
Срок годности
Особые указания
У ряда пациентов (преимущественно у страдающих болезнью Паркинсона) из-за приема пирибедила может внезапно наступать состояние сонливости вплоть или даже внезапного засыпания. Указанное явление наблюдается очень редко, но пациенты, управляющие автотранспортом, должны быть предупреждены о возможности его развития. При появлении подобных реакций нужно рассмотреть вопрос о уменьшении дозировки пирибедила или завершении терапии им.
Учитывая возраст больных, получающей лечение пирибедилом, нужно учитывать вероятность падений, спровоцированных артериальной гипотензией, внезапным засыпанием или спутанностью сознания.
Больных и их опекунов нужно предупреждать о возможных поведенческих расстройствах (усиление либидо, увлечения азартными играми, компульсивное переедание, гиперсексуальность, навязчивое желание совершать покупки) при использовании препарата. При появлении подобных реакций нужно рассмотреть вопрос о уменьшении дозировки пирибедила или завершении терапии им.
Проноран : инструкция по применению
Состав
Действующее вещество: piribedil;
1 таблетка содержит 50 мг пирибедила;
Вспомогательные вещества: магния стеарат, повидон, тальк, натрия кармеллоза, полисорбат 80, кошениль красная А (E 124), кремния диоксид коллоидный, натрия гидрокарбонат, сахароза, титана диоксид (E 171), воск белый.
Лекарственная форма
Таблетки, покрытые оболочкой, пролонгированного действия.
Основные физико-химические свойства: таблетки круглой формы, красного цвета, покрытые оболочкой.
Фармакологическая группа
Противопаркинсонические препараты. Агонисты допамина. Код ATX N04B C08.
Фармакологические свойства
В ходе клинических исследований фармакодинамики препарата у человека было установлено, что препарат стимулирует пробковый электрогенез «допаминергического» типа как при пробуждении, так и во время сна, а также активизирует различные функции, контролируемые допамином. Данная активность была подтверждена с помощью поведенческой или психометрической шкалы.
Также было доказано, что у здоровых добровольцев пирибедил улучшает внимательность, а также выполнение когнитивных задач, которые требуют бдительности.
Была доказана эффективность проноран ® в дозе 150-300 мг / сут для уменьшения всех симптомов нарушения моторной функции с улучшением общего балла на 30% по унифицированной рейтинговой шкале оценки болезни Паркинсона (UPDRS), часть III, при применении в течение не менее 7 месяцев в качестве монотерапии и 12 месяцев в комбинации с леводопой. Аналогичный степень улучшения общего балла отмечался при оценке согласно второй части шкалы UPDRS ( «Активность в повседневной жизни»).
При применении пирибедила в монотерапии статистически значительно меньший процент пациентов (16,6%) нуждался в дополнительном лечении леводопой по сравнению с пациентами, получавшими плацебо (40,2%).
Кроме того, пирибедил стимулирует увеличение кровообращения в бедренных сосудах (наличие допаминергических рецепторов в сосудах бедра объясняет действие пирибедила на периферическую циркуляцию).
У человека пирибедил быстро и почти полностью всасывается из желудочно-кишечного тракта и экстенсивно распределяется.
Максимальная концентрация в плазме крови достигается через 3-6 ч после приема пирибедила в форме таблеток пролонгированного действия. У человека связывание пирибедила с белками плазмы крови является умеренным (несвязанная фракция составляет 0,2-0,3), следовательно, риск возникновения лекарственного взаимодействия благодаря связыванию с белками плазмы крови является низким. Выведение из плазмы крови двухфазное и состоит из начальной фазы и второй, более медленной, фазы, что приводит стойку концентрацию пирибедила в плазме крови в течение 24 часов при достижении концентрации стабильного равновесия. Объединенный анализ данных нескольких исследований показал, что среднее время полувыведения пирибедила при внутривенном применении составляет 12:00 независимо от введенной дозы.
Пирибедил экстенсивно метаболизируется в печени и выводится с мочой 75% абсорбированного вещества выводится путем почечного клиренса преимущественно в виде метаболитов.
Показания
Лечение болезни Паркинсона
Стандарты лечения болезни Паркинсона
Статья основана на положениях «Протокола ведения пациентов с болезнью Паркинсона», разработанного группой экспертов, в которую вошли ведущие отечественные специалисты по болезни Паркинсона (БП), и утвержденного Минздравсоцразвития РФ в 2005 г. Положения Протокола основаны на анализе в соответствии с принципами доказательной медицины контролируемых исследований, проведенных в нашей стране и за рубежом [1, 2, 4–7, 9–11, 13, 15], и в целом соответствуют недавно опубликованным рекомендациям по лечению БП Европейской федерации неврологических обществ [8] и Американской академии неврологии [12, 14, 16]. Текст Протокола опубликован в журнале «Проблемы стандартизации в здравоохранении» [3]. В Протоколе используется следующая шкала убедительности доказательств данных: А — доказательства убедительны (есть веские доказательства предлагаемому утверждению), B — относительная убедительность доказательств (есть достаточно доказательств в пользу того, чтобы рекомендовать данное предложение), C — достаточных доказательств нет (имеющиеся доказательства недостаточны для вынесения рекомендаций, но они могут быть даны с учетом иных обстоятельств).
Начальный этап лечения
Общие принципы. Поскольку на данный момент нейропротекторный потенциал ни одного средства при БП убедительно не доказан, лечение основывается главным образом на симптоматическом действии противопаркинсонических средств, которые принято назначать в том случае, когда хотя бы одно из проявлений заболевания приводит к ограничению жизнедеятельности пациента.
Лечение начинается с монотерапии. Если препарат оказался неэффективным (нет регресса симптоматики в течение месяца после достижения оптимальной дозы) или плохо переносится, его заменяют средством той же или другой фармакологической группы. При выборе препарата и его дозы следует стремиться не к полному устранению симптомов, а к существенному улучшению функций, позволяющему поддерживать бытовую и профессиональную активность. При частичном эффекте (недостаточное улучшение функций) к принимаемому препарату последовательно добавляют лекарственные средства иной фармакологической группы.
Принципы выбора противопаркинсонического препарата. Выбор препарата на начальном этапе лечения проводят с учетом возраста, выраженности двигательного дефекта, трудового статуса, состояния нейропсихологических функций, наличия сопутствующих соматических заболеваний, индивидуальной чувствительности пациента. Помимо достижения оптимального симптоматического контроля, выбор препарата определяется необходимостью отсрочить момент развития моторных флуктуаций и дискинезий (табл.).
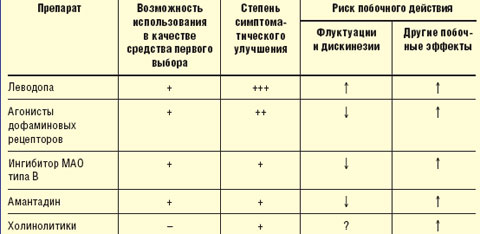 |
| Таблица Выбор препарата для начального лечения болезни Паркинсона |
У лиц моложе 50 лет при умеренной выраженности двигательных нарушений в отсутствие выраженных когнитивных нарушений назначают один из следующих препаратов: агонист дофаминовых рецепторов, ингибитор моноаминооксидазы (МАО) типа В (селегилин), амантадин, антихолинергические средства (тригексифенидил, бипериден).
Лечение предпочтительнее начинать с одного из агонистов дофаминовых рецепторов, которые хотя и не позволяют достичь того же уровня симптоматического контроля, как препараты леводопы, способны обеспечить поддержание уровня жизнедеятельности пациентов в течение длительного времени, отсрочить назначение леводопы и тем самым развитие осложнений долгосрочной терапии леводопой (уровень А). Индивидуальную эффективную дозу препаратов подбирают путем медленного титрования, стремясь получить адекватный эффект, необходимый для продолжения профессиональной деятельности, и избежать побочного действия (уровень С). Неэрголиновые агонисты (пирибедил, прамипексол) ввиду более благоприятного профиля побочных эффектов предпочтительнее, чем эрголиновые (бромокриптин).
Лечение пирибедилом начинают с дозы 50 мг 1 раз в день (днем или вечером — после основного приема пищи), в дальнейшем суточную дозу увеличивают на 50 мг 1–2 раза в неделю — до достижения необходимого эффекта, но не выше 250 мг/сут (50 мг 5 раз в день). Лечение прамипексолом начинают с дозы 0,125 мг 3 раза в день (после еды), затем еженедельно дозу последовательно увеличивают до 0,25 мг 3 раза в день, 0,5 мг 3 раза в день, при недостаточном эффекте — до 1 мг 3 раза в день и 1,5 мг 3 раза в день (максимальная доза — 4,5 мг/сут). Лечение бромокриптином начинают с дозы 2,5 мг 3 раза в день, в дальнейшем ее еженедельно последовательно увеличивают до 5 мг 3 раза в день, 7,5 мг 3 раза в день, 10 мг 3 раза в день, 10 мг 4 раза в день (максимальная доза — 40 мг/сут). При появлении тошноты в период титрования назначают домперидон. При неэффективности или плохой переносимости одного из агонистов дофаминовых рецепторов может быть испробован другой агонист дофаминовых рецепторов или препарат другой фармакологической группы (уровень С).
Антихолинергические средства показаны при наличии выраженного тремора покоя и сохранности нейропсихологических функций (уровень С). Хотя у этой категории лиц они могут применяться в качестве средств первого выбора, более целесообразно их добавление к агонисту дофаминовых рецепторов, если последний не обеспечивает достаточного подавления тремора. Лечение тригексифенидилом начинают с дозы 1 мг 2 раза в день, в дальнейшем дозу не чаще чем 1 раз в неделю последовательно увеличивают до 2 мг 2 раза в день, 2 мг 3 раза в день, 2 мг 4 раза в день (максимальная доза — 10 мг/сут). Лечение бипериденом начинают с дозы 1 мг 2 раза в день, в дальнейшем дозу не чаще чем 1 раз в неделю последовательно увеличивают до 2 мг 2 раза в день, 2 мг 3 раза в день, 2 мг 4 раза в день (максимальная доза — 10 мг/сут).
Лечение амантадином начинают с дозы 100 мг 2 раза в день, при недостаточном эффекте она может быть увеличена до 100 мг 3 раза в день, в дальнейшем — до 100 мг 4–5 раз в день (максимальная доза — 500 мг/сут). Лечение селегилином начинают с дозы 5 мг утром, через 1 нед ее увеличивают до 5 мг 2 раза в день.
Если указанные препараты и их комбинация в максимально переносимых дозах не обеспечивают адекватного состояния двигательных функций и социальной адаптации больных, назначают препарат, содержащий леводопу (стандартный препарат или препарат с замедленным высвобождением) в минимальной эффективной дозе (уровень А).
У лиц в возрасте 50–70 лет при умеренном двигательном дефекте и относительной сохранности нейропсихологических функций лечение начинают с одного из агонистов дофаминовых рецепторов. Если максимальные переносимые дозы одного из этих препаратов не обеспечивают достаточного функционального улучшения, к нему последовательно добавляют по указанным выше схемам один из следующих препаратов: селегилин, амантадин или холинолитик (при наличии тремора покоя). Больным после 65 лет тригексифенидил и другие антихолинергические средства не следует назначать из-за риска ухудшения познавательных функций и других побочных эффектов (уровень В). При недостаточной эффективности к комбинации из двух-трех указанных выше препаратов добавляют средство, содержащее леводопу, в минимальной эффективной дозе (200–400 мг/сут).
У лиц в возрасте 50–70 лет при выраженном двигательном дефекте, ограничивающем трудоспособность и/или возможность самообслуживания, а также при наличии выраженных когнитивных нарушений и необходимости получения быстрого эффекта, лечение начинают с препаратов, содержащих леводопу. Для лечения могут быть использованы как стандартные препараты, так и препараты с замедленным высвобождением. Если небольшие дозы леводопы (200–400 мг/сут) не обеспечивают необходимого улучшения, к ним последовательно добавляют по указанным выше схемам следующие препараты: агонист дофаминовых рецепторов, амантадин, селегилин.
У лиц старше 70 лет лечение следует начинать со средств, содержащих леводопу. Для лечения могут применяться как стандартные препараты, содержащие леводопу, так и препараты с замедленным высвобождением (уровень В).
Другие меры. Поскольку дофаминергические препараты у больных с глаукомой могут повысить внутриглазное давление, перед их назначением у всех пациентов старше 40 лет следует измерить внутриглазное давление. В дальнейшем его измерение проводят после подбора противопаркинсонической терапии (обычно на втором месяце лечения) либо при появлении жалоб на ухудшение зрения. Больным с запорами и другими проявлениями нарушения моторики желудочно-кишечного тракта показана диета с высоким содержанием пищевых волокон (уровень С); при снижении массы тела показана диета с повышенным содержанием белковых продуктов, а также продуктов, богатых витаминами и микроэлементами (уровень С); для подбора диеты назначается консультация врача-диетолога.
При ограничении подвижности и наличии скелетно-мышечных болей показано проведение лечебной физкультуры, включающей упражнение на растяжение мышц, поддержание гибкости и тренировку координации движений (уровень С), физиотерапии (уровень С), рефлексотерапии (уровень С); в связи с этим назначаются консультации врача лечебной физкультуры, физиотерапевта, рефлексотерапевта. Больному рекомендуется посильная двигательная активность с ежедневными занятиями лечебной гимнастикой, по показаниям — занятия с логопедом. В зависимости от тяжести двигательных расстройств больной может продолжать прежнюю работу, перейти на более легкую, изменить условия работы (неполный рабочий день). При стойкой утрате трудоспособности больному определяется группа инвалидности (вопросы трудоспособности определяются МСЭК).
Алгоритм лечения БП представлен на рисунке.
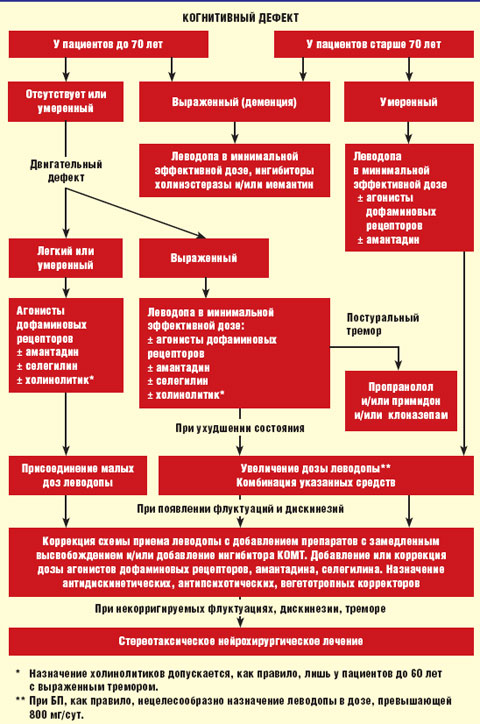 |
| Рисунок. Алгоритм лечения болезни Паркинсона |
Дальнейшая терапия при стабильной реакции на противопаркинсонические средства
Общие принципы лечения. Индивидуальную эффективную дозу препаратов подбирают путем медленного титрования, стремясь получить адекватный эффект, необходимый для продолжения профессиональной деятельности или поддержания повседневной активности, и избежать побочного действия. При необходимости для усиления эффекта противопаркинсонической терапии проводятся следующие мероприятия.
Особенности лечения больных с тремором. При выраженном дрожательном гиперкинезе, нарушающем функции конечностей, особенно если он имеет постурально-кинетический компонент, к противопаркинсоническим средствам при отсутствии противопоказаний добавляют пропранолол (уровень В). Лечение пропранололом начинают с дозы 10 мг 3 раза в день. В дальнейшем дозу последовательно увеличивают не чаще чем 1 раз в неделю до 20 мг 3 раза в день, 40 мг 3 раза в день, 40 мг 4 раза в день (максимально до 320 мг/сут в 3–4 приема). При наличии противопоказаний к применению пропранолола (брадиаритмия, сахарный диабет, заболевания периферических сосудов), непереносимости или неэффективности препарата назначают примидон (уровень С). Первоначально препарат назначают в дозе 31,25 мг на ночь, затем дозу последовательно увеличивают 1 раз в 7–10 дней до 62,5 мг на ночь, 125 мг на ночь, 250 мг на ночь (максимально до 750 мг/сут в 2–4 приема или однократно на ночь).
Если пропранолол вызвал недостаточное улучшение, то к нему добавляют примидон в указанных дозах (уровень С). Клоназепам может быть добавлен к пропранололу или примидону при наличии выраженного кинетического компонента тремора (уровень С). Клоназепам первоначально назначают в дозе 0,5 мг на ночь, затем 1 раз в 7–10 дней дозу последовательно увеличивают до 0,5 мг 2 раза в день, 1 мг 2 раза в день, 2 мг 2 раза в день, пока не будет достигнуто существенное ослабление дрожания. При выраженном треморе может быть также использован клозапин в дозе 12,5–50 мг/сут (уровень В).
Особенности лечения больных с аффективными нарушениями. При наличии аффективных нарушений назначается консультация врача-психотерапевта для решения вопроса о целесообразности проведения аутогенной тренировки или других методов психотерапии. При наличии депрессии у больных без выраженных нарушений познавательных функций лечение следует начинать с одного из агонистов дофаминовых рецепторов (прамипексол, пирибедил), способных корригировать легкую депрессивную симптоматику, или их сочетания с малыми дозами леводопы (уровень В). При выраженной депрессивной симптоматике после консультации с психиатром показано назначение одного из следующих антидепрессантов: амитриптилин (25–150 мг на ночь), имипрамин (50–150 мг/сут), циталопрам (20–40 мг/сут), флуоксетин (20–40 мг/сут), сертралин (50–100 мг/сут), пароксетин (10–20 мг/сут), миртазапин (7,5–30 мг/сут), венлафаксин (75–225 мг/сут). После получения лечебного эффекта продолжительность назначения антидепрессанта в эффективной дозе должна быть не менее 6 мес (уровень С).
Продолжение читайте в следующем номере.
О. С. Левин, доктор медицинских наук, профессор
РМАПО, Центр экстрапирамидных заболеваний, Москва

