почему у меня выпирают ребра
Искривление грудного отдела позвоночника: что делать?
Тяжести, неправильная осанка, травмы — всё это может спровоцировать развитие сколиоза. Рассказываем больше о причинах и симптомах этого заболевания, а также о способах его диагностики и лечения.
Прямохождение не только продолжило эволюцию человека, но и спровоцировало многочисленные патологии позвоночника. Тяжёлая нагрузка, неправильная осанка, травмы, инфекции — всё это приведёт к деформации костей спины, в том числе вызовет искривление грудного отдела позвоночника.
Причины деформации позвоночника
Сколиоз — специфическое заболевание, причина которого кроется в строении человеческого тела. Наши предки опирались на все конечности, отчего на нагрузка на позвоночник распределялась равномерно. Прямохождение сместило нагрузку, а физическая работа, травмы и слаборазвитые мышцы усугубили проблему. На искривление грудного отдела позвоночника может негативно повлиять много факторов:
К искривлению приведут хронические стрессы и постоянное нахождение в неудобной позе. Кроме того, некоторые люди к нему наследственно предрасположены.
Симптомы различных видов сколиоза грудного отдела
Искривление костей позвоночника имеет три классификации: по степени тяжести, типу искривления и по направлению изгиба.
По тяжести выделяют четыре степени:
По типу искривления выделяют три вида:
По стороне сколиоз грудного отдела делится на право- и левосторонний. Правосторонний обычно доставляет сильный дискомфорт, а левосторонний, наоборот, может долго протекать практически бессимптомно.
Общие симптомы всех степеней и типов сколиоза: боль в спине, асимметрия плеч и сутулость. Однако при развитии заболевания могут появиться такие признаки, как:
Как диагностируют искривление грудного отдела позвоночника?
Проблемами спины занимаются несколько врачей. Ортопед и хирург помогут вам при врождённых или приобретённых аномалиях строения позвоночника, а травматолог — при поражениях позвоночника после повреждений спины. Невролог сможет назначить лечение при поражении нервной ткани из-за патологий костей.
Сколиоз второй степени и выше хорошо заметен при первичном визуальном осмотре в нескольких положениях: стоя, лёжа и при наклоне вперёд.
Для определения степени и вычисления угла наклона вас могут отправить на рентген. Вероятно, посоветуют сделать МРТ грудного отдела позвоночника. Такой снимок не только покажет изменения в костях, но и позволит проверить степень деформированности внутренних органов при высокой степени сколиоза. Похожий результат даст компьютерная томография.
Как лечится сколиоз?
Низкие степени сколиоза исправляются лечебной физкультурой, массажем и плаванием. Часто назначают физиопроцедуры: электрофорез, грязелечение и магнитотерапию.
Тяжёлые формы искривления можно исправить только хирургическим вмешательством.
После проведённого лечения часто назначают применение фиксирующих корсетов. Они позволяют закрепить результат, но их нельзя носить слишком долго.
Как избежать искривления спины?
Как и в случае со многими другими болезнями, сколиоз грудного отдела проще предотвратить. Следить за этим должны в первую очередь родители:
Взрослым в профилактике сколиоза поможет здоровый образ жизни:
При первых изменениях в осанке или появлении болей в спине незамедлительно обращайтесь к врачу. Искривление первой степени легко вылечить или, по крайней мере, задержать.
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Выпирают и болят ребра
Лечение в нашей клинике:
Обратить внимание на то, что выпирают ребра, человека часто заставляется боль, скованность или иные неприятные ощущения. Хотя примерно в половине клинических случаев деформация грудной клетки не дает никаких подобных проявлений. Человек, особенно тучный, с избыточной массой тела или с гиперстеническим типом телосложения может прожить всю жизнь и так и не узнать, что у него где-то выпирают ребра.
Выпирающие ребра в большей степени беспокоят молодых людей а астеническим типом телосложения, тщательно следящих за своим весом. В ряде случаев обратиться за консультацией к врачу их вынуждают родители, которые замечают патологические признаки деформации грудной клетки.
В этом материале рассмотрены разные случи: связанные с типом телосложения, искривлением позвоночного столба, неправильным положением реберных дуг и т.д. даны рекомендации относительно правильного выбора специалиста, к которому следует обращаться за медицинской помощью.
Если выпирают и болят ребра, то это не является вариантом нормы. Это серьезный клинический симптом многочисленных патологий. Каждая из них требует своевременного обращения к врачу и проведения курса коррекции. Раннее начало лечения поможет избежать более серьезных проблем со здоровьем.
Для того, чтобы понять, в чем может быть причина подобного явления, предлагаем совершить небольшой экскурс в анатомию и физиологию грудной клетки. Всего у человека 2 пар реберных дуг. Спереди они частично фиксируются к грудине, частично к расположенным выше реберным дугам с помощью кожных лоскутов. Определённая подвижность необходима для более полного расправления диафрагмы и легочной ткани при совершении глубокого вдоха.
Со стороны позвоночного столба фиксация каждого ребра происходит при помощи сустава. Он обладает достаточной подвижностью для расширения и сжатия грудной клетки при совершении дыхательных движений.
Между реберными дугами располагаются дыхательные мышцы. Они расширяют и сужают грудную клетку в процессе дыхания. Сигнал о необходимости совершить то или иное действие межрёберные мышцы получают по моторным типам аксонов из структур головного мозга. Там расположен дыхательный центр. Он анализирует поступающую кровь. Если в неё накапливается определённое количество углекислого газа, то отдается сигнал совершить вдох. Если кислорода достаточно, то совершается выдох.
Нервные импульсы поступают через спинной мозг по ответвлениям корешковых нервов, отходящих через фораминальные отверстия в боковых поверхностях тел позвонков.
Если межпозвоночные диски подвергаются дегенеративному дистрофическому разрушению, то страдают в первую очередь корешковые нервы и их ответвления. Нарушается процесс передачи нервного импульса. Межреберные дыхательные мышцы могут при этом чрезмерно напрягаться или, наоборот, не успевать обеспечивать полноценное движение грудной клетки. Со стороны эт будет выглядеть как выпирающие с одной стороны рёберные дуги.
Это основные факты из анатомии, которые следует знать для понимания потенциальных причин появления выпирающих ребер. Самостоятельную диагностику проводить не рекомендуем, поскольку без специальных исследований поставить точный диагноз будет очень сложно.
При появлении подозрений на то, что у вас выпирают ребра, рекомендует посетить как можно быстрее врача ортопеда или вертебролога. Эти специалисты смогут поставить точный диагноз и разработают для вас индивидуальный курс коррекции состояния.
В Москве на первичный бесплатный прием к вертебрологу или ортопеду можно записаться в нашей клинике мануальной терапии. Здесь работают опытные доктора. Они окажут вам всю необходимую консультативную помощь.
Причины, почему выпирают рёбра
Ответить заочно на вопрос пациента о том, почему выпирают ребра, практически невозможно. Мы можем только предполагать, что приводит к появлению такого клинического синдрома.
Вот потенциальные причины того, почему появились выпирающие рёбра:
Выявить точные причины выпирающих ребер может только опытный врач в ходе осмотра и проведения обследований. Самостоятельная диагностика подобных заболеваний практически невозможна, поскольку требуется проводить рентгенографическое исследование, МРТ, КТ, УЗИ и флюорографию. Без этих обследований очень сложно говорить о том, что именно спровоцировало деформацию реберных дуг.
Выпирают ребра у взрослого – к какому врачу обратиться
Если выпирают нижние ребра у беременной женщины на поздних сроках беременности, то ей необходимо обратиться с данной проблемой к гинекологу, у которого она находится на учете. Врач решит, насколько эта ситуация вреди т её здоровью и по мере необходимости направит на дополнительную консультацию к ортопеду. Довольно часто этот клинический симптом сам по себе проходит после родов и опускания дна матки на свой физиологический уровень. Но, если есть ощущение дискомфорта, то, безусловно, нужно обращаться за медицинской помощью.
Если сильно выпирают ребра у подростка, то родителям нужно озаботиться проблемой потенциально возможного дефицита веса. У девушек это может быть признаком анорексии – серьезного психического заболевания, приводящего в тяжелых случаях к летальному исходу. У мальчиков дефицит массы тела может быть связан с неправильным развитием организма, отставанием в половом созревании и другими эндокринными патологиями. Важно как можно быстрее обратиться за медицинской помощью.
Если никаких соматических патологий не найдено, то необходима консультация ортопеда для исключения риска развития килевидной или воронкообразной грудной клетки, сколиоза в грудном отделе позвоночника и других серьезных патологии опорно-двигательного аппарата.
В случае, если выпирают ребра у взрослого, у которого до этого не наблюдалось никаких проблем с искривлением позвоночника и деформацией грудной клетки, то ему нужно обратиться на прием к ортопеду. Это специалист проведет первичное рентгенографическое исследование. Оно позволит установить текущее состояние реберных дуг, грудного отдела позвончого столба, реберно-позвоночных суставов. Будут исключены остеофиты и костные мозоли в местах выпирания реберных дуг. По мере необходимости может быть рекомендована денситометрия для определения плотности костной ткани.
Проводится полноценное обследование состояния легочной ткани, сердца. Важно исключить вероятность выпота в плевральной полости. Это часто провоцирует отставание в движении грудной клетки на стороне поражения, что может восприниматься как выпирающие ребра.
На какие симптомы обратить внимание?
Если появились выпирающие ребра с одной стороны, то следует внимательно проанализировать свое текущее состояние. Если есть повышение температуры тела, затруднение дыхания, одышка, кашель, то нужно как можно быстрее посетить участкового терапевта. Этот врач поможет исключить пневмонию, бронхит, плеврит и ряд других серьезных патологий дыхательной системы.
Далее нужно обратить внимание на состояние мышечного каркаса спины. Если мышцы развиты неравномерно, а в положении лежа на животе не удаётся полностью выпрямить позвоночник, то это признаки его деформации. Таким образом может проявляться сколиоз или гиперкифоз. При таких патологиях необходима незамедлительная помощь ортопеда или вертебролога.
Своевременная коррекция любых искривлений позвоночного столба позволяет избежать необходимости хирургического вмешательства в будущем. Если этого не сделать, то возникают костные анастомозы между соседними телами позвонков. Позвоночный столб теряет свою гибкость и подвижность. Это очень плохо сказывается на состоянии здоровья пациента.
Что делать, если ребра выпирают вперед
Первое, что делать, если появились выпирающие ребра – обратиться за медицинской помощью. Это может быть признак серьезного заболевания, которое требует незамедлительного начала лечения.
Если ребра выпирают вперед по причине патологии опорно-двигательного аппарата, то пациенту требуется полноценная коррекция и реабилитация. Часто причиной подобной патологии становится недостаточная физическая подготовка. В группу риска попадают люди, ведущие малоподвижный сидячий образ жизни, не занимающиеся физкультурой.
Им необходимо обратиться к ортопеду. Врач оценит состояние мышечного каркаса спины и грудной клетке. По мере необходимости будет разработан индивидуальный комплекс лечебной гимнастки. С его помощью будут восстановлены те мышцы, которые подвергаются дистрофии. Как только они смогут в полной мере поддерживать рёберные дуги и обеспечивать из равномерное движение, проблема деформации начнет решаться самостоятельно.
В сложных случаях помимо лечебной гимнастики и кинезиотерапии могут быть применены и другие методы лечебного воздействия. Среди них наиболее популярны за счет быстрого положительного эффекта следующие виды манипуляций:
Это и многое другое может входить в курс коррекции и реабилитации. Он разрабатывается индивидуально для каждого пациента. Поэтому, если есть проблема с выпирающими ребрами, то нужно современно обратиться на прием к врачу.
В Москве можете записаться на бесплатный прием ортопеда или вертебролога в нашей клинике мануальной терапии прямо сейчас. Заполните форму записи к доктору, расположенную далее на странице.
Деформации грудной клетки
Деформации грудной клетки
Деформации грудной клетки встречаются у 2% людей. Изменения (дефекты) в костных и хрящевых тканях снижают как опорную функцию грудной клетки, так и необходимый объем подвижности. Деформации грудной клетки (грудины и ребер) являются не только косметическим дефектом и вызывают не только психологические проблемы, но и довольно часто приводят к нарушению функции органов грудной клетки (сердечно-сосудистой системы и дыхательной системы).
Причины
Причины деформации грудной клетки могут быть как врожденными, так и приобретенными. Основные причины следующие:
В клинической практике чаще всего встречаются воронкообразная деформация грудной клетки и килевидная деформация.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
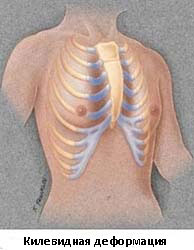
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
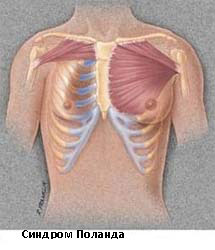
Синдром Поланда
Синдром Поланда назван в честь Альберта Поланда, который впервые описал этот вид деформации грудной клетки в результате наблюдений в школе и относится к спектру заболеваний, которые связаны с недоразвитием грудной стенки. Этот синдром включает аномалии развития большой грудной, малой грудной мышц, передней зубчатой мышцы, ребер, и мягких тканей. Кроме того, может наблюдаться деформация руки и кисти.
Заболеваемость синдромом Поланда составляет примерно 1 случай на 32 000 родившихся детей. Этот синдром в 3 раза чаще встречается у мальчиков, чем у девочек, и у 75% пациентов поражается правая сторона. Существует несколько теорий относительно этиологии этого синдрома, которые включают в себя аномальную миграцию эмбриональной ткани, гипоплазию подключичной артерии или внутриутробной травмы. Тем не менее, ни одна из этих теорий не доказало свою состоятельность. Синдром Поланда редко ассоциирован с другими заболеваниями. У некоторых пациентов с синдромом Поланда встречается лейкемия. Существует определенная ассоциация этого синдрома с синдромом Мебиуса (односторонний или двусторонний паралич лицевого нерва, отводящего глазного нерва).
Симптомы синдрома Поланда зависят от степени дефекта и в большинстве случаев это косметические жалобы. У пациентов с наличием значительных костными дефектов, могут быть выбухания легкого, особенно при кашле или плаче. У некоторых пациентов возможны функциональные нарушения и дыхательные нарушения. Легкие сами по себе не страдают при этом синдроме. У пациентов со значительными дефектами мышечной и мягких тканей могут стать очевидными снижение толерантности к физическим нагрузкам.
Синдром Жена
Синдром Жена или прогрессирующая дистрофия грудной клетки, которая обусловлена внутриутробным нарушением роста грудной клетки и гипоплазией легких. Этот синдром был впервые описан в 1954 году Женом у новорожденных. И хотя в большинстве случаев такие пациенты не выживают, но в некоторых случаях оперативные методы лечения позволяют таким пациентам жить. Синдром Жена наследуется по аутосомно-рецессивному типу и не было отмечено наличие ассоциации с другими хромосомными нарушениями.
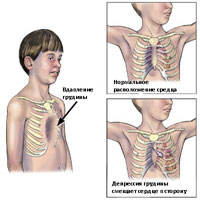
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Диагностика
Диагностика деформаций грудной клетки, как правило, не представляет больших трудностей. На первом плане из инструментальных методов исследования стоит рентгенография, которая позволяет оценить как форму деформации, так и ее степень. КТ грудной клетки позволяет определить не только костные дефекты и степень деформации грудины, но и наличие смещения средостения, сердца, наличие сдавления легкого. МРТ позволяет получить более расширенную информацию, как о состоянии костных тканей, так и мягких тканей и, кроме того, не обладает ионизирующей радиацией.
Функциональные исследования деятельности сердца и легких, такие как ЭКГ, ЭХО- кардиография, спирография позволяют оценить наличие функциональных нарушений и динамику изменений после оперативного вмешательства.
Лабораторные методы исследования назначаются в случае необходимости дифференциации с другими возможными состояниями.
Лечение
Тактика лечения при деформациях грудной клетки определяется степенью деформации и наличия нарушения функций органов дыхания и сердца. При небольшой деформации при воронкообразной грудной клетке или килевидной деформации возможно консервативное лечение – ЛФК, массаж, физиотерапия, дыхательная гимнастика, плавание, применение корсетов. Консервативное лечение не в состоянии исправить деформацию, но позволяет приостановить прогрессирование деформации и сохранить функциональность органов грудной клетки.
При деформации средней и тяжелой степени только оперативное лечение может восстановить нормальную функцию органов грудной клетки.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.