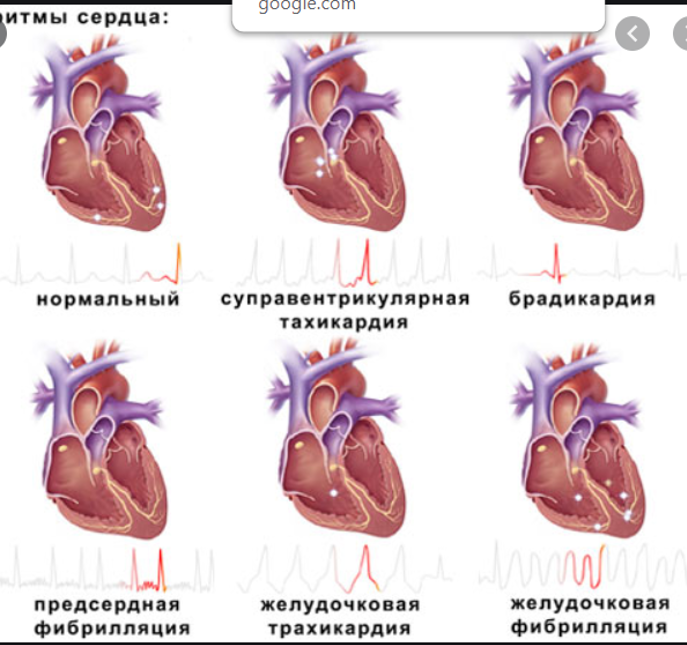
может ли после еды подняться пульс
Гастрокардиальный синдром
Гастрокардиальный синдром (синдром Рехмельда) – это комплекс нарушений работы сердца, возникающий после еды, особенно при переедании.
Признаки
После еды страдающий гастрокардиальным синдромом чувствует сердцебиение, давление и боль в области сердца, изменение сердечного ритма, скачки давления, головокружения. Однако отрыжка или рвота, которую приходится вызывать самому, обычно улучшают состояние.
Также пациенты могут во время проявления гастрокардиального симптома испытывать испуг. Кожа их бледна, по телу струится холодный пот.
Описание
Гастрокардиальный синдром описан Л. Рехмельдом в 1912 году. Правда, он считал это состояние особой формой невроза сердца.
При гастрокардиальном синдроме нарушается работа сердца и коронарных артерий. Происходит это рефлекторно, из-за раздражения рецепторов пищевода и кардиальной области желудка. А так как сердце связано со многими органами рефлекторными дугами (путями, по которым проходят импульсы от рецепторов к органам), это, с одной стороны, позволяет заболеваниям сердца маскироваться под заболевания других органов, например, инфаркт миокарда, который маскируется под язвенную болезнь желудка. Но, с другой стороны, и близлежащие к сердцу органы могут маскироваться под заболевание сердца, что и происходит в случае гастрокардиального синдрома.
Факторы риска гастрокардиального синдрома:
Также синдром Рехмельда может развиться при язве желудка, раке кардиального отдела желудка и пищевода.
Диагностика
Диагностировать гастрокардиальный синдром довольно сложно, так как он маскируется под заболевание сердца. Сделать это может только врач и только после тщательного осмотра и опроса пациента.
В ходе обследования нужно сделать:
А вот зондирование и ФГДС делать не рекомендуется, так как эти исследования могут стать причиной ухудшения состояния пациента.
Особое внимание нужно обратить на состояние сердца пациента, если неприятные ощущения в грудной клетке присутствуют не только после еды – возможно, это начинающаяся стенокардия.
Лечение
Основное внимание при лечении гастрокардиального синдрома нужно обратить на режим питания. Есть пациент должен часто, но маленькими порциями. Переедать или пить много жидкости за один раз ни в коем случае нельзя. Последний прием пищи должен быть не менее чем за три часа до сна. Обязательно нужно исключить продукты, вызывающие у страдающего метеоризм или запор.
Лечат гастрокардиальный синдром и медикаментозно. Хороший эффект дают седативные препараты и спазмолитики, если их принимать за 20-30 минут до еды. Причем спазмолитики лучше вводить инъекционно.
Образ жизни
Главное правило для страдающего гастрокардиальным синдромом – не переедать! Из рациона нужно исключить острые, жирные блюда. Вся пища должна быть теплой. Отказываться от мяса не стоит, однако же, в рационе должно быть как можно больше овощей и фруктов. Но не переборщите, клетчатка – это хорошо, она прочищает кишечник, однако ее избыток может стать причиной запора.
О сердце
Тахикардия — не самостоятельная болезнь, а сигнал организма о проблемах с сердцем. Некоторые виды этого состояния опасны для жизни, так как не только истощают миокард, но и приводят к остановке дыхания. Именно поэтому важно знать, что чувствует пациент с учащением сердцебиения и что означает тахикардия у ребенка.
Как проявляется тахикардия
Состояние работы сердца можно быстро определить по частоте сердечных сокращений (ЧСС) — через пульс, который хорошо прощупывается на крупных периферических артериях. В норме его частота совпадает с ЧСС, поскольку пульс — это ответ артерий на выброс крови из сердца при его сокращении. Показатели здорового человека — 60–80 ударов в минуту. Если сердце начинает биться чаще, это может ощущаться физически, словно оно выпрыгивает из груди.
Однако так происходит не всегда, и тогда заподозрить наличие тахикардии можно по ряду других симптомов.
За разные типы тахикардии отвечают разные водители ритма (источники генерации импульса)
Клинические признаки тахикардии
Боль или чувство дискомфорта в грудной клетке. Камеры сердца сокращаются поочередно: пока наполняются кровью одни отделы, другие отдыхают. Чем сильнее тахикардия, тем меньше периоды расслабления миокарда. Из-за работы без отдыха в сердце появляются болезненные ощущения.
Головокружение и общая слабость. В малом круге кровообращения происходит оксигенация крови (насыщение кислородом) При тахикардии уменьшается время, необходимое для полноценного газообмена. Учащенные сокращения сердца выбрасывают в сосудистое русло кровь со сниженным содержанием O2, из-за чего тканям его не хватает. Чтобы органам было проще его получить, сопротивление сосудов уменьшается. Так возникает компенсаторное снижение давления в сосудах, сопровождающееся головокружением и общей слабостью. Порой оно может приводить к потере сознания.
Одышка. Возникает как в движении, поскольку при физической нагрузке организм требует больше кислорода, так и в покое — если тахикардия сохраняется долгое время. К развитию одышки приводит все то же кислородное голодание: учащение дыхания — это попытка восстановить оксигенацию.
Цианоз, или синюшность кожных покровов. При гипооксигенации (снижении концентрации кислорода в организме) в крови содержится большое количество восстановленного гемоглобина — вещества, отвечающего за связывание кислорода. Низкая оксигенация приводит к цианозу губ, кончиков ушей или пальцев рук.
Тахикардия может выражаться менее значимыми симптомами: кашлем, головной болью, тошнотой, нарушениями сна, снижением аппетита и работоспособности. Эти жалобы — не характерные для увеличения ЧСС, но при визите к врачу о них следует сказать
Тахикардия в разное время суток
Поскольку частое сердцебиение может возникать из-за физической нагрузки, эмоциональных реакций или поведенческих привычек (курения, злоупотребления крепким кофе и т. д.), повышение ЧСС только в дневное время не считается достоверным симптомом патологии сердца (хотя и должно настораживать).
Если тахикардия сохраняется и ночью, это говорит о наличии патологии. В это время сердечный ритм замедляется в силу физиологии, и если ЧСС не снижается во время сна, оставаясь стабильно высокой в течение суток, необходимо посетить врача.
В то же время для некоторых патологий характерны суточные колебания частоты сердцебиения. Например, днем человек может чувствовать тахикардию, однако, ложась в постель ночью, ощущает обратное — ЧСС падает ниже нормы, что также приводит к проблемам со сном, снижению оксигенации и одышке. Подобное состояние может быть признаком синдрома слабости синусового узла (СССУ), а именно синдрома тахикардии-брадикардии. При этой патологии все симптомы тахикардии, беспокоящие днем, ночью усиливаются из-за падения ЧСС ниже 60 в минуту.
Приступы тахикардии, имеющие связь с временем суток, потенциально опасны для жизни: эпизоды головокружений и обмороки могут закончиться травмами, особенно у детей и пожилых людей. Такие симптомы являются поводом для визита к врачу
Особое состояние — СПОТ
Нередко пациенты обращаются к кардиологу и по другой причине: сердце работает в нормальном ритме и днем, и ночью, но утро приносит резкие приступы тахикардии. Так проявляется синдром постуральной ортостатической тахикардии (СПОТ) — патологии, признаки которой возникают при переходе из горизонтального положения в вертикальное.
В момент подъема с постели резко снижается объем крови, который выбрасывают желудочки сердца в момент сокращения. Периферические отделы кровеносной системы не успевают вовремя подстроиться под эти изменения, из-за чего и возникают симптомы СПОТ.
увеличение ЧСС на 30 единиц или до 120 ударов в минуту в первые 10 минут после подъема с постели;
нормальный уровень артериального давления в положении лежа;
головокружение, предобморочные состояния или обмороки;
Тахикардия после еды
В норме прием пищи не влияет на ритм работы сердца, однако в некоторых случаях переедание может закончиться приступом тахиаритмии, сходным по симптомам со стенокардией. Приступы болезненного увеличения ЧСС называют гастрокардиальным синдромом.
При этом после еды сердцебиение учащается, появляется жгучая, давящая или ноющая интенсивная боль, ощущение нехватки воздуха, головокружение и потливость. Тахикардия, возникающая после еды, может быть признаком серьезных проблем с желудком.
К факторам риска гастрокардиального синдрома относится:
высокое стояние/расположение диафрагмы;
патология желудка (язвенная болезнь, онкологические заболевания);
атеросклероз венечных сосудов сердца (артерий, обеспечивающих питание миокарда).
Самая простая профилактика подобных состояний — умеренное питание и диета, однако при повторяющихся приступах обязательно нужно посетить не только кардиолога, но и гастроэнтеролога.
Тахикардия у детей
ЧСС у детей значительно превышает взрослую норму и зависит от возраста — чем ребенок младше, тем чаще бьется его сердце.
Каждый следующий год жизни снижает норму ЧСС у детей на 3–5 ударов. Детские показатели нормы достигают взрослых примерно к 16 годам.
Физиологическая тахикардия у детей никак не проявляет себя симптоматически. Патологические ее варианты имеют ту же симптоматику, что и тахикардия у взрослых.
Повышение ЧСС в детском возрасте в большинстве случаев не требует медикаментозной коррекции и зачастую связано с психоэмоциональным состоянием ребенка, а также с несовершенством механизмов регуляции растущего организма.
Однако любые жалобы должны служить поводом для визита к врачу. Провести квалифицированное обследование и назначить правильное лечение может только врач-педиатр или детский кардиолог.
Тахикардия
Здоровый человек никак не ощущает работу своего сердца. А при возникновении нарушений ритма сердца, он может ощущать сердцебиение, перебои или «выпадения пульса». Нормальная частота сердцебиения взрослого человека от 60 до 90 ударов в 1 минуту.
Тахикардия — это увеличение частоты сердечных сокращений до показателей, превышающих 90 ударов в минуту. Зачастую в таких ситуациях пациенты предъявляют жалобы на усиленное биение, «трепетание» или «выскакивание» сердца, говорят, что «сердце колотится». Разумеется, подобное состояние является отклонением от нормы.
Наши врачи
Причины возникновения тахикардии:
Тахикардия при заболеваниях сердца описана в разделах, посвященных сердечной недостаточности, инфаркту миокарда, аортальной недостаточности, нарушения ритма и проводимости сердца, артериальной гипертензии.
Другие причины тахикардии коротко приводятся ниже.
Тахикардия и сахарный диабет
Тахикардия является одним из проявлений декомпенсации сахарного диабета. Нарушения нервной регуляции сердца нередко приводит к учащению сердцебиения, которое трудно поддается лечению.
Тахикардия при заболеваниях желудка
В некоторых случаях тахикардия после еды обусловлена так называемым гастрокардиальным синдромом. Он характеризуется тем, что острая или жирная пища приводит к обострению патологий желудка, проявляясь болью в брюшной полости, сочетающейся с увеличением частоты сердечных сокращений.
Но само по себе учащение сердечного ритма после приема пищи – это не заболевание сердца, а симптом, который должен насторожить пациента и заставить его обратиться за консультацией к врачу-кардиологу и гастроэнтерологу.
Тахикардия, потливость и слабость – триада характерная для т.н. демпинг-синдрома, состояния, которое возникает после операции резекции желудка. В этом случае пища из уменьшенного желудка быстро попадает в тонкий кишечник и вызывает вышеперечисленные ощущения.
Тахикардия после еды
У людей с избыточным весом жировые отложения возникают не только в подкожном слое, но и на оболочках внутренних органов, со временем все больше ограничивая их естественную подвижность. В таких ситуациях после обильной трапезы заполненный желудок оказывает давление на диафрагму, что провоцирует учащение дыхания и, как следствие, увеличение частоты сердечных сокращений.
Нельзя забывать и о том, что процессы переваривания и усвоения съеденной пищи являются серьезной нагрузкой для организма, которая требует повышенных энергозатрат. Для этого сердце вынуждено увеличивать частоту сокращений, чтобы обеспечить достаточный приток крови к желудку, кишечнику и пищеварительным железам. А при наличии лишнего веса эта задача осложняется большими объемом жировой ткани.
Тахикардия при патологии нервной системы
Увеличение частоты сердечных сокращений также характерно для лиц, имеющих нарушения психоэмоциональной сферы, которое может служить одним из проявлений невротического состояния. В этой ситуации пациенту нужно всего лишь успокоиться – и тогда сердечный ритм быстро придет в норму.
Тахикардия при заболеваниях щитовидной железы
Повышение активности щитовидной железы (тиреотоксикоз) приводит к устойчивой тахикардии. При этом происходит при воспалительных заболеваниях этого эндокринного органа, а также появлении гормонально активных образований (узлов).
Лечение тахикардии
В том случае, когда тахикардия возникает однократно и сама по себе быстро прекращается, это не должно стать поводом для беспокойства. Но если данный симптом появляется постоянно, то необходимо обратиться за консультацией к кардиологу. Следует помнить, что тахикардия может быть симптомом, как функционального расстройства нервной системы, так и тяжелого заболевания сердца.
Определив причину повышенного сердцебиения, врач сможет подобрать для вас оптимальную схему терапии основного заболевания.
Учащенное сердцебиение
Тахикардия подразумевает под собой учащенное сердцебиение при различной специфике его появления. Средний показатель — 100 ударов в минуту и выше. При тахикардии сохраняется правильный ритм, продолжительность промежутков между сокращениями. Состояние бывает физиологическим и патологическим. Первый тип тахикардии возникает при кардионагрузках в спортзале, волнениях. Патологическое изменение связано с заболеваниями, отклонениями от нормы.
Причины учащенного сердцебиения
К числу наиболее распространенных факторов, провоцирующих тахикардию, относят лихорадочные синдромы, аномалии эндокринной системы. Алкогольное отравление тоже вызывает учащенное сердцебиение. Причины, по которым развивается патологическое состояние, включают:
Тахикардия вызывается физическими и эмоциональными нагрузками, курением, алкоголем, понижением артериального давления, уровня гемоглобина. Учащенное сердцебиение не исключено при:
Врачи выделяют группу тахикардий, которая провоцируется нарушениями в системе электрической проводимости. Учащенное биение сердца может быть приступообразным и хроническим. В первом случае важно определить синусовый или пароксизмальный характер тахикардии.
Учащенное сердцебиение после еды
Тахикардия, появляющаяся после приема пищи, может свидетельствовать о ряде проблем со здоровьем. Часто у таких пациентов обнаруживают изменения в функционировании сердечной мышцы или коронарных артерий. Учащенное сердцебиение после еды связано с физиологической особенностью, поскольку:
Если тахикардия появляется редко и не требует медицинской помощи, можно исключить ее самостоятельно. Для этого:
Тахикардия после приема пищи нередко является симптомом невроза. Также она свидетельствует о таких проблемах: высокое расположение диафрагмы,атеросклероз,ожирение,переедание,неправильный образ жизни,ВСД,стенокардия. С особым вниманием следует отнестись к обследованию сердечно-сосудистой системы. Следует исключить прогрессирование стенокардии и других заболеваний.
Сердцебиение по утрам
Нередко пациенты жалуются на учащенное сердцебиение по утрам. Данное состояние напрямую связано с неврозами. Тахикардия при пробуждении — главный симптом ипохондрических расстройств. Иногда отмечаются:
Чтобы купировать проявления, к средствам, направленным на стабилизацию работы сердечной мышцы, добавляют антидепрессанты и транквилизаторы.
Помимо нервных расстройств, тахикардия после пробуждения связана с ВСД. Чтобы улучшить состояние, следует:
Диагностика сердца
Изменения в ритме работы сердечной мышцы могут ощущаться явно или же быть практически незаметными. Что делать при учащенном сердцебиении? Если проблема появляется часто, приводит к ухудшению состояния здоровья, необходимо пройти кардиологическое исследование. Комплекс мероприятий подразумевает:
| Методика диагностики | Время |
|---|---|
| ЭКГ | 30 минут |
| МРТ сердца | 20 минут |
| Эхо кг | 30 минут |
Дополнительно назначаются ЭЭГ головного мозга, общий анализ крови, определение содержания тиреотропных гормонов. Стоимость диагностики колеблется в пределах 1200-7000 рублей.
Какой врач лечит учащенное сердцебиение?
При появлении учащенного сердцебеения стоит обратиться к врачу следующей специальности:
Лечение учащенного сердцебиения
Особенности терапии зависят от типа патологии. Например, при синусовой тахикардии схема лечения учащенного сердцебиения определяется причинами ее появления. Необходимо исключить:
Кардиолог совместно с другими специалистами определяет, необходимы ли медикаментозные препараты. Если у пациента физиологическая синусовая тахикардия, то лечение вовсе не требуется.
Компенсаторное и рефлекторное учащенное сердцебиение требуют устранения провоцирующих факторов. Терапия на снижение ЧСС подразумевает особый контроль.
Если синусовая тахикардия вызвана тиреотоксикозом, к гормональным средствам добавляют β-блокаторы. В случае наличия противопоказаний подбирают альтернативные препараты. Если выявлена сердечная недостаточность, назначаются сердечные гликозиды.
Профессиональная медицинская помощь
Проблемами тахикардии занимаются в большинстве клиник Москвы. В современных столичных медучреждениях: ведущие специалисты региона,оборудование эксперт-класса,собственная экспресс-лаборатория.
Лечение осуществляется в соответствии с протоколами ВОЗ. Терапия исключительно индивидуальная, с учетом физиологических особенностей пациентов. Осуществляется консервативное и хирургическое лечение. Записаться на прием к специалисту можно в любое время суток. В зависимости от состояния пациента предлагается амбулаторная и стационарная терапия.
Состояние сердечно-сосудистой системы при патологии верхнего отдела желудочно-кишечного тракта
Болезни органов пищеварения занимают важное место в структуре общей заболеваемости, представляя собой важную экономическую, социальную и медицинскую проблему. Результаты эпидемиологических исследований свидетельствуют об изменении структуры основных заб
Болезни органов пищеварения занимают важное место в структуре общей заболеваемости, представляя собой важную экономическую, социальную и медицинскую проблему. Результаты эпидемиологических исследований свидетельствуют об изменении структуры основных заболеваний верхнего отдела пищеварительного тракта: констатируется снижение частоты язвенной болезни и увеличение числа больных гастроэзофагеальной рефлюксной болезнью (ГЭРБ) в мире. В настоящее время ГЭРБ признана лидирующим по частоте заболеванием в гастроэнтерологии.
В последние годы все большее внимание уделяется «внепищеводным» проявлениям ГЭРБ, в том числе кардиальным. Кардиальные проявления ГЭРБ представляют наибольший интерес как с научной, так и практической точки зрения. Они могут быть в виде болей в груди, не связанных с ишемической болезнью сердца (ИБС) (так называемые «некардиальные боли в груди», noncardiac chest pain) и нарушениями ритма и проводимости сердца. На основании клинических исследований предполагается, что ГЭРБ является второй по частоте (после ИБС) причиной болей в груди, хотя реальная частота их в разных популяциях не известна. Такие боли в груди требуют дифференциальной диагностики с ишемической болезнью сердца с использованием затратных и инвазивных технологий. Так, ежегодно практически 600 тыс. американцам делают коронарную ангиографию по поводу загрудинных болей, при этом у 10–30% обследованных не обнаруживают значимых изменений. Сходные данные (30%) приводят и отечественные авторы (В. А. Кузнецов и соавт., 2000). Своевременная диагностика пищеводной причины болей в груди имеет как экономический, так и социальный аспекты. Дело в том, что диагностика ГЭРБ часто осуществляется только на основании эндоскопических методов исследования. Это в корне неправильно, так как в 60% случаев ГЭРБ протекает как эндоскопически негативный вариант (когда эндоскопист описывает нормальный пищевод, а рефлюкс может быть очень выраженным), но именно при этом варианте чаще наблюдается атипичная (кардиальная) симптоматика, существенно нарушающая качество жизни больных. В то же время у людей пожилого возраста ГЭРБ может сочетаться с ИБС (частота сочетаний и сопутствующих условий требует изучения). В этом случае вычленение пищеводного компонента боли и его грамотная коррекция резко облегчают течение ИБС и, соответственно, качество жизни больных.
Несмотря на то что за последние 20 лет значительно увеличилось число работ, посвященных гастроэзофагеальной рефлюксной болезни, количество исследований по «кардиальным» проявлениям ГЭРБ остается небольшим, а изучению аритмических аспектов ГЭРБ не уделяется должного внимания. Все указанное выше явилось предпосылкой для изучения характера поражений сердечно-сосудистой системы при патологии пищевода и кардии.
Взаимодействие между ЖКТ и ССС представляет несомненный интерес. Близость расположения с сердцем, общность иннервации способны при переполнении желудка, патологии пищевода по типу висцеро-висцеральных рефлексов провоцировать аритмии, имитировать ИБС. Патология верхнего отдела ЖКТ может приводить к функциональным расстройствам сердечно-сосудистой системы, возникающим опосредованно через ВНС. Большинство клинических проявлений ВСД, включая изменения синусового ритма и отчасти эктопические аритмии, зависит от дисбаланса вегетативных влияний. Так, не вызывает сомнения значительная роль нейровегетативных влияний на сердце, способствующих при их дисбалансе возникновению и поддержанию пароксизмальной фибрилляции предсердий (S. H. Hohnloser, A. van de Loo, M. Zabel 1994; P. Coumel 1992; Ю. Р. Шейх-Заде, 1990; Н. П. Потапова, Г. Г. Иванов, Н. А. Буланова, 1997; С. Г. Канорский, В. В. Сибицкий, 1999).
Далеко не последнюю роль в возникновении дисрегуляции ВНС занимают заболевания ЖКТ. Ю. В. Нявяраускус (диссер., 1987 г.) описал повышение тонуса парасимпатической НС, совпадающее с обострениями хронических заболеваний внутренних органов (желчнокаменная болезнь, грыжа пищеводного отверстия диафрагмы (ГПОД), ЯБ). Это дает основание полагать, что первичные заболевания внутренних органов у таких больных являлись главными этиопатогенетическими факторами, способствующими развитию вегетативной дисфункции синусового узла (ВДСУ).
Всего нами обследовано 99 пациентов, из них: первая группа — 35 пациентов с патологией пищевода и кардии (ГЭРБ и/или ГПОД); вторая группа — 31 человек с сочетанием ГЭРБ и/или ГПОД с ЯБ; третья группа — 33 пациента с ЯБ (условная группа сравнения). Средний возраст составил 37,0±10,1 лет.
В нашем исследовании в качестве группы сравнения были выбраны больные ЯБ.
ЯБ считается наиболее ярким примером психосоматических заболеваний в связи с тем, что изменения со стороны вегетативной нервной системы играют значимую роль как в возникновении самой болезни, так и ее клиническом течении. Вегетативные нарушения встречаются у 75–82% больных ЯБ (А. М. Вейн). При этом изменения ВНС выступают в качестве механизма, через который реализуются психосоматические взаимодействия.
Всем больным было проведено полное клиническое и инструментальное обследование в период обострения и через 6–8 нед после стандартной терапии основного заболевания.
Состояние слизистой оболочки пищевода оценивалось по модифицированной классификации M. Savary & G. Miller (1994) с учетом протяженности воспалительных изменений слизистой оболочки пищевода.
При полипозиционном рентгеноскопическом обследовании c контрастированием (cульфат бария) диагностировали грыжу пищеводного отверстия диафрагмы, устанавливали ее размеры и характер согласно классификации В. Х. Василенко и А. Л. Гребенева (1978), а также исключали осложненные формы болезни (стриктуры, язвы, опухоли).
Для верификации ГЭРБ всем больным проводили 24-часовое мониторирование рН пищевода и желудка с помощью аппарата «Гастроскан-24» (НПО «Исток», Фрязино, Московская область).
Ультразвуковое исследование сердца (UltraMark-9, Канада) позволяло исключить клапанную патологию, множественные добавочные хорды, гемодинамически значимый пролапс клапанов, рубцовые изменения сердечной ткани, признаки сердечной недостаточности.
Проводили количественный и качественный анализ стандартной ЭКГ, при суточном мониторировании ЭКГ (Brentwood Holter System, Канада) оценивали качественные показатели ЭКГ и характеристики вариабельности сердечного ритма.
Для уточнения функционального состояния синусового узла и проводящей системы сердца, выявления и идентификации нарушений сердечного ритма проводили неинвазивное чреспищеводное электрофизиологическое исследование (ЭФИ) сердца с помощью аппарата «Элкарт» (Томск, Россия).
Состояние ВНС определяли по стандартизованному опроснику А. М. Вейна (1985) «Вопросник для выявления признаков вегетативных изменений». Каждый симптом оценивали по пятибалльной системе, устанавливали преобладание симпатических или парасимпатических влияний. Кроме того, оценивали вегетативные индексы Кердо, Хильдебранта, минутный объем крови (МОК).
Из 68 больных с патологией пищевода и кардии 89,7% предъявляли жалобы на изжогу, 51,5% — эпигастральный дискомфорт, 66,2% — боли в эпигастрии. Наличие загрудинных болей отметили 20,6%; ощущение «комка в горле» — 7,4%; сердцебиение и перебои в работе сердца — 10,3% обследованных. По данным эндоскопического исследования, рефлюкс-эзофагит (РЭ) 0 стадии выявлен у 22,1% больных, I стадии —у 42,6%, II стадии — у 35,3%. ГПОД рентгенологически диагностирована у 28 человек, в большинстве случаев кардиоэзофагеальная (92,9%) и нефиксированная (60,7%).
Успешность проведенной терапии оценивали по данным суточной рН-метрии и эндоскопии. Достоверных межгрупповых отличий в показателях суточной рН-метрии пищевода у больных основных групп не было выявлено.
Необходимо отметить, что 11 больным проведено одномоментное суточное мониторирование рН и ЭКГ. Цель исследования — проведение дифференциальной диагностики эзофагеальной псевдокоронарной боли от других возможных причин, установить индекс симптома, т. е. совпадение кардиальных симптомов (загрудинных болей, перебоев) с эпизодами ГЭР по данным суточной рН-метрии.
В 81,8% случаев эпизоды загрудинных болей ассоциировались с ГЭР и не сопровождались изменениями на ЭКГ. Положительный симптоматический индекс был отмечен у 63,6% пациентов.
В процессе лечения улучшилась эндоскопическая картина: уменьшилась доля эрозивных поражений пищевода РЭ II стадии с 35,3 до 2,9% и РЭ I стадии с 42,6 до 27,9%.
Исходно нормальная ЭКГ регистрировалась от 16 до 24% обследованных. Нарушения функции автоматизма определялись у 25,7–38,7% обследованных; нарушение проводимости — от 15 до 23% и сочетание этих 2 нарушений — у 13–23%, достоверно не отличаясь в отдельных группах.
При сравнении качественных показателей ЭКГ с помощью критерия Пирсона достоверные межгрупповые отличия отмечены только для нарушения внутрижелудочковой проводимости (НВЖП): наличие ГЭРБ увеличивало ее частоту по сравнению с больными язвенной болезнью (χІ = 6,171; р = 0,013). Это касалось как «чистой» ГЭРБ, так и ее комбинаций с ГПОД и ЯБ (χІ = 6,467; р = 0,011; χІ = 4,728; р = 0,03 соответственно).
Эктопическая активность, выявлявшаяся в среднем в 6% случаев на стандартной ЭКГ, фиксировалась значительно чаще при холтеровском мониторировании (ХМ) ЭКГ. При этом эктопическая активность при сочетании ГЭРБ и ЯБ оказалась выше, чем при изолированной ЯБ (χІ = 5,295; р = 0,021) за счет СВ экстрасистолии (χІ = 4,28; р = 0,039). По данным ХМ, отмечен прирост частоты сердечных сокращений (ЧСС) (минимальной, максимальной, средней; не более чем на 7%) после курса лечения. Значимых межгрупповых отличий не получено. С учетом качественных параметров ЭКГ и ХМ можно сделать вывод, что нарушения внутрижелудочковой проводимости встречались достоверно чаще у пациентов с рефлюкской болезнью и при ее сочетании с ЯБ в сопоставлении с группой сравнения. Кроме того, эктопическая активность, в том числе и суправентрикулярная экстрасистолия, была более характерна для больных ЯБ и РБ. При этом у лиц с эктопической активностью по сравнению без таковой не было достоверных отличий в ЭФИ-показателях (хотя только у больных первой и второй группы были больные с высокой точкой Венкебаха) и вегетативном тонусе, в то время как отмечена разница в некоторых спектральных параметрах. Так, для максимальной ЧСС F = 6,911 (р = 0,011); LF F = 4,102 (р = 0,047); SDNN F = 4,288 (р = 0,042). Можно предположить, что повышенная эктопическая активность у больных ГЭРБ связана с одновременным повышением симпатических и парасимпатических влияний на сердце, что не противоречит литературным данным, так как такие изменения вариабельности сердечного ритма (ВСР) считаются потенциально неблагоприятными. Наиболее аритмогенна ситуация с одновременным повышением симпатического и парасимпатического тонуса ВНС (R. D. Riley, E. L. Pritchett, 1997).
Существуют эпидемиологические работы, посвященные изучению частоты нарушений ритма и проводимости сердца. Так, Н. Г. Гоголашвили провел обследование 673 коренных жителей Республики Саха (82,1% жителей 5 типичных поселков). По данным стандартной ЭКГ, номотопные аритмии наблюдались у 49,9%; гетеротопии — у 6,7% обследованных; нарушения проводимости сердца — 9,5%; блокады сердца — 6,9%. Частота аритмий и нарушений проводимости в якутской популяции была следующей: синусовая аритмия — 33,9%; синусовая брадикардия — 12,8%; синусовая тахикардия —3,2%; АВБ — 3,9%; САБ — 0,2%; блокады правой ножки пучка Гиса (полная и неполная встречались в равной степени); желудочковая экстрасистолия (1-2 градации) — 4,2%; наджелудочковая экстрасистолия — 2,7%; мерцательная аритмия — 0,9%. Все случаи мерцательной аритмии изучались в возрасте 40 лет и старше. У 42,2% обследованных с гетеротопными нарушениями ритма сердца выявить заболевание сердца не удалось. У мужчин в возрасте от 16 до 39 лет сердечно-сосудистые заболевания вообще не выявлялись. ХМ было проведено методом случайной выборки у 174 человек. При ХМ, так же как и в нашем исследовании, наблюдалось увеличение гетеротопной активности: так, желудочковая экстрасистолия отмечена у 37,6% и наджелудочковая у 34,9%. Реже всего выявлялась пароксизмальная тахикардия (1,4% случаев) и мерцательная аритмия (1,4% случаев). Для диагностики ДСУ 46 пациентам была проведена чреспищеводная электрокардиостимуляция. Вегетативная дисфункция наблюдалась у 1,9%; синдром слабости синусового узла у 0,7% обследованных. По данным НИИ терапии СО РАМН, при изучении распространенности ЭКГ-изменений в неорганизованной популяции г. Новосибирска (1563 мужчин и 1550 женщин в возрасте 25–64 лет) нарушения АВ-проводимости регистрировались у 1,9% мужчин и 1,7% женщин; НВЖП — у 4,3% мужчин и у 2,2% женщин; полная блокада левой ножки пучка Гиса — 0,1%; аритмии у 7,2% мужчин и у 3,5% женщин; изменения зубца Т — 4,9% и 6,2% соответственно.
Для оценки функции синусового и атривентрикулярного (АВ) узлов было проведено ЭФИ сердца. Исходные данные превышали нормативные значения: ВВФСУмакс у 25,7%; 30,3% и 45,2% сравниваемых групп и КВВФСУсредн. у 20%, 18,2% и 22,58% соответственно. Дисфункция синусового узла вегетативного генеза была выявлена у 25,7% больных первой группы; 30,3% — второй и 45,2% — группы сравнения. Были определены особенности функционирования АВ-проводящей системы: у 1 больного (2,9%) первой группы и у 2 больных (6,1%) второй группы отмечено возникновение точки Венкебаха на частотах, превышающих 180 имп/мин. Межгрупповые отличия были значимы для показателей ВВФСУсредн., КВВФСУмин и ВВФСУмакс отличались у больных первой группы (р
А. Ю. Кузьмина НИИ терапии, г. Новосибирск