меню при жкб примерное меню на неделю с рецептами
Стол №5
Диета №5: показания к применению.
Лечебная диета №5 по Певзнеру рекомендуется людям в период выздоровления после острых гепатитов и холециститов, вне обострения хронического гепатита, при циррозе печени без её недостаточности, при хроническом холецистите и желчнокаменной болезни, когда нет обострения. Придерживаться этой диеты рекомендуется, если нет выраженных заболеваний кишечника и желудка.
Диета обеспечивает полноценное питание, щадяще действуя на печень. В результате работа печени и желчных путей приходит в норму, улучшается желчеотделение. Стол №5 содержит оптимальное количество белков, жиров и углеводов, и одновременно исключает продукты, которые богаты пуринами, азотистыми веществами, холестерином, эфирными маслами, щавелевой кислотой, продуктами окисления жира, которые образуются при жарении. При этом рацион диеты №5 обогащён клетчаткой, пектинами, жидкостью.
Питание по этой диете исключает жареные блюда, изредка допускаются тушёные, а преобладают отварные и запечённые блюда. Протирают только жилистое мясо и богатые клетчаткой овощи. Овощи не пассеруют. Оптимальное количество приёмов пищи – пять-шесть раз в сутки, при этом пища должна быть только в тёплом виде. Особенность диеты №5 в том, что она должна применяться длительно, в течение полутора-двух лет. Важно отметить, что вне периодов обострений рацион не сильно отличается от здорового питания, за исключением лишь некоторых особенностей. Поэтому такая продолжительность не должна пугать и настораживать.
Диета №5: химический состав и энергетическая ценность.
Белки – 90-100 г (60% животные), жиры – 80-100 г (30% растительные), углеводы – 350-400 г (70-90 г сахара), соль – 10 г, свободной жидкости – 1,8 – 2,5 л. Калорийность диеты – 2500-2900 ккал.
Стол №5 таблица продуктов: разрешенные и запрещенные
Хлебные изделия
Пшеничный хлеб из муки 1-го и 2-го сорта, ржаной хлеб из сеяной и обдирной муки вчерашней выпечки или подсушенный, несдобное печенье.
Свежий хлеб, слоёное и сдобное тесто, жареные пирожки.
Молоко и молочные продукты
Нежирное молоко, свежая простокваша, кефир, творог (полужирный или нежирный) до 200 г в день. В небольшом количестве разрешается неострый, нежирный сыр.
Молоко 6%-ной жирности, сливки, ряженка, сметана, жирный творог, солёный, жирный сыр.
Супы
Вегетарианские супы с протёртыми овощами, супы-пюре и кремы, молочные супы пополам с водой. Допускаются первые блюда с хорошо разваренной крупой (рис, овсяная крупа) и мелко шинкованным картофелем, морковью, тыквой.
Мясные, рыбные и грибные бульоны, окрошка, солёные щи.
Мясо и мясные блюда
Нежирные сорта мяса без сухожилий и фасций, например, говядина, телятина, кролик, курица, индейка. Из мяса обязательно удаляются сухожилия и жир, а птица употребляется без кожи. Рекомендуется готовить котлеты на пару из нежирного фарша.
Жирные сорта мяса, утка, гусь, печень, почки, мозги, копчёности, большинство колбас и все мясные консервы.
Рыба и рыбные блюда
Нежирные сорта рыбы – отварная, паровая или в виде котлет.
Жирные сорта рыбы, копчёную и солёную рыбы, рыбные консервы.
Крупы и макаронные изделия
Рисовая, гречневая, овсяная крупа приготовленная в виде каши на молоке пополам с водой с хорошо разваренной крупой. Также допускаются отварные макаронные изделия.
Овощи
Картофель, морковь, свекла, цветная капуста, зелень. Овощи готовят протёртые, в отварном, паровом виде (пюре, суфле и др.) и сырые.
Яйца и блюда из яиц
Белковые паровые и запечённые омлеты. При приготовлении омлета рекомендуют использовать ½-1 желток и 1-2 белков.
Яйца сваренные вкрутую и жареные. При желчекаменной болезни – до ½ желтка в день в блюда.
Жиры
Сливочное масло в ограниченном количестве (в чистом виде 10-20 г в день). При переносимости в блюда можно включать свежие рафинированные растительные масла (20-30 г в день).
Свиное, говяжье, баранье сало, кулинарные жиры.
Закуски
Салаты из свежих овощей с растительным маслом, фруктовые салаты, винегреты, кабачковая икра, заливная рыба (после отваривания), вымоченная, нежирная сельдь, фаршированная рыба, салаты из морепродуктов, отварной рыбы и мяса, докторская, молочная, диетическая колбаса, нежирная ветчина, неострый, нежирный сыр.
Острые и жирные закуски, икра, копчёности, консервы.
Ягоды и фрукты
Спелые, мягкие, сладкие фрукты и ягоды (кроме кислых сортов) в сыром натуральном или протёртом виде, запечённые, варёные. Также готовят кисели, желе, муссы. Сухофрукты употребляют протёртые.
Кислые сорта фруктов и ягод.
Сладости
Сахар, мёд, варенье, мармелад (до 70 г в день), молочные и фруктовые кисели.
Шоколад и изделия из шоколада, кремовые изделия, мороженое, пирожные, торты.
Напитки
Некрепкий чай с лимоном, молоком, некрепкий кофе с молоком, сладкие фруктово-ягодные соки, компот, отвар шиповника.
Чёрный кофе, какао, холодные напитки.
Выделяют два типа этой диеты. Диета №5а назначается людям, которые имеют острый гастрит и холецистит в начальной стадии, ангиохолит и другие поражения желчных путей, заболевания печени и желчных путей в сочетании с воспалительными желудочными и кишечными болезнями либо с язвами желудка и двенадцатиперстной кишки. Она восстанавливает функции печени и желчных путей, стимулирует желчеотделение и накопление гликогена в печени. Эта диета соответствует общим правилам стола №5.
Диета №5п показана при хроническом панкреатите в период выздоровления после обострения, а также рекомендуется вне стадии обострения. Цель этой диеты – привести в норму работу поджелудочной железы, уменьшить возбудимость желчного пузыря. Поэтому в рационе резко ограничены экстрактивные вещества, пурины, тугоплавкие жиры, холестерин, эфирные масла, грубая клетчатка. Недопустимы жареные блюда. Одновременно увеличено количество витаминов.
Примерное меню диеты №5
Медицинская диета назначается только лечащим врачом, который полностью владеет информацией об истории болезни конкретного пациента.
Диетический стол №5

Показания к применению
· Итак, режим питания стол номер 5: 4-5 раз в день приблизительно равными порциями.
· Натощак рекомендуется пить жидкость.
Суточный рацион (энергетическая ценность и химический состав):
Продукты питания, которые МОЖНО употреблять при диете
Продукты питания, которые НЕЛЬЗЯ употреблять при диете
Напитки
Супы
Каши / Крупы
Макароны
Мясо / Рыба / Мясопродукты
Хлеб
Молочные / Кисломолочные продукты
Овощи
Фрукты / Ягоды
· Гранат (не злоупотреблять), за исключением гемохроматозов;
Яйца
Масло
Закуски
Соусы / Приправы
Сладкое
Технология приготовления пищи:
· Пищу готовят в основном в измельченном и протертом виде, варят в воде, на пару, запекают. Очень горячие и холодные блюда исключаются.
Пример 1
Завтрак: мясные тефтели, приготовленные на пару, манная каша, чай.
Второй завтрак: несколько сухофруктов, яблоко.
Обед: овощной суп, нежирный мясной рулет, фруктовый компот.
Полдник: сухарики (без наполнителей, приготовленные самостоятельно), напиток из шиповника.
Ужин: котлеты из свеклы, чай, печенье
Пример 2
Первый завтрак: творог нежирный со сметаной и небольшим количеством мёда, овсяная каша на воде или молоке (лучше 50/50), чай.
Второй завтрак: печёное яблоко (можно добавить мёд).
Обед: суп из овощей сборный на растительном масле (оливковое или подсолнечное), отварная курица в молочном соусе, отварной рис. Компот из сухофруктов.
Полдник: отвар из шиповника.
Ужин: отварная рыба с белым соусом на отваре овощном. Пюре картофельное, ватрушка с творогом, чай.
100 рецептов при заболеваниях желчного пузыря. Вкусно, полезно, душевно, целебно
Данная книга расскажет о том, как питаться при заболеваниях желчного пузыря. Все патологии желчного пузыря требуют со стороны больного очень строгого соблюдения пищевого режима. Мы расскажем, как питаться при желчнокаменной болезни, холецистите, дискинезии желчновыводящих путей и состоянии после удаления желчного пузыря. Для того чтобы не пришлось мучиться от неприятных ощущений и глотать горстями таблетки, нужно придерживаться определенной диеты. Но пусть это вас не пугает: даже сидя на диете, можно питаться вкусно и разнообразно, а наша книга поможет вам в этом.
Оглавление
Приведённый ознакомительный фрагмент книги 100 рецептов при заболеваниях желчного пузыря. Вкусно, полезно, душевно, целебно предоставлен нашим книжным партнёром — компанией ЛитРес.
Питание при камнях в желчном пузыре
Общие правила питания
Правильно подобранная диета при желчнокаменной болезни, наряду с лекарственной терапией и применением народных средств, является основной составляющей лечения. Она поможет не только быстро снять все неприятные симптомы, улучшив состояние больного, но и остановит воспалительный процесс в желчевыводящих путях. Кроме того, длительное следование режиму затормозит процесс образования новых камней в желчных путях.
Основной задачей диеты при острой желчнокаменной болезни является организация временного покоя больному органу в период обострения и усиление функции секреции во время улучшения состояния и ремиссии.
Суть диеты заключается в том, чтобы уменьшить энергоценность рациона за счет жиров и легкоусвояемых углеводов (сахар, сласти, варенье). Снижение массы тела оказывает благоприятное действие на течение желчнокаменной болезни. Раз в неделю следует проводить разгрузочные дни (яблочная, арбузная, салатная, творожная, соковая диеты, диеты из сухофруктов). Ограничить введение холестерина с пищей за счет исключения продуктов, богатых им (яичный желток, мозги, печень, жирные сорта мяса и рыбы, бараний и говяжий жир, сало, сливочное масло).
Снижению содержания холестерина в крови способствуют пектины, натуральные пищевые волокна, соли магния. Солями магния и пищевыми волокнами богаты пшеничные отруби, геркулес, гречка, овощи, фрукты. Увеличение в диете пищевых волокон стимулирует желчевыделение, усиливает двигательную функцию желчного пузыря и толстой кишки, предупреждает запоры, а также способствует поглощению и выделению из организма токсических веществ, образующихся в процессе пищеварения. Регулярное употребление пищевых волокон является средством профилактики ожирения и сахарного диабета.
Ограничить мучные и крупяные блюда, так как они способствуют сдвигу реакции желчи в кислую сторону и выпадению из желчи холестерина. Ощелачиванию желчи способствуют щелочные минеральные воды «Боржоми», «Поляна квасовая» и растительная пища (овощи, фрукты, плоды).
Положительное действие оказывает применение оливкового масла с салатами, а также продуктов, содержащих повышенное количество витаминов группы В, витаминов С, А (ретинола) холина; метионина. Старайтесь ежедневно обеспечивать организм 60 мг витамина С.
Употреблять достаточное количество жидкости, что необходимо для снижения концентрации желчи.
Если не проводить соблюдение диеты, то это в первую очередь приводит к нежелательным последствиям, развиваются камни в желчном пузыре. При желчнокаменной болезни рекомендуется строгая диета, которая не только облегчает работу желчного пузыря, но и помогает правильно и нормально отделять желчь.
Категорически противопоказан алкоголь и курение. Достаточно важную роль играет количество приемов пищи. Каждый прием пищи — это очередной выброс желчи в двенадцатиперстную кишку. Чем чаще будет происходить такой выброс, тем меньше вероятность получить осложнения. Поскольку редкие приемы еды способствуют застою желчи, чтобы предупредить данный застой желчи необходимо как можно чаще употреблять пищу. Небольшие порции пищи всегда легче переварить. Также лучше всего употреблять еду в теплом состоянии. Интервал между приемами пищи должен быть не более 2–3 часов. Если есть возможность, то желательно кушать в одно и то же время. Обязательно внимательно следите за калорийностью принимаемых продуктов.
Нужно четко следить за количеством жиров и белков. Постарайтесь заменить белки животных на белки растительного происхождения. Это действительно тяжело, но обратите внимание, что люди вегетарианцы намного реже страдают желчнокаменной болезнью.
Рацион продуктов должен быть богат витамином С. Было научно доказано, что дефицит витамина С способствует быстрому образованию камней в желчном пузыре.
Категорически запрещено употреблять жареные, копченые продукты.
Нельзя проводить никакие голодания, они противопоказаны с данным заболеванием.
— питание должно быть полноценным с точки зрения содержания и сбалансированности питательных веществ, а также калорийности (предполагаемая суточная калорийность рациона — 2300–2800 калорий);
— в рационе должно быть физиологически полноценное содержание белков — 100 г, небольшое ограничение жиров — 80–85 г (30 % растительных) и при избыточной массе тела — снижение содержания углеводов до 250 г; поваренной соли — 8–10 г, свободной жидкости — 1,2–2,0 л. Масса суточного рациона — не более 3 кг;
— должно быть 5 приемов пищи в день, из которых 3 основных и 2 небольших перекуса;
— вся еда должна быть чуть теплее комнатной температуры, есть холодную или горячую пищу запрещается (температура пищи — не ниже 15 °C и не выше 62 °C);
— приёмы пищи должны преимущественно состоять из перетёртых продуктов (это делается для того, чтобы снизить нагрузку на пищеварительный тракт);
— следует ограничить употребление продуктов, содержащих насыщенные жиры, холестерин и щавелевую кислоту;
— допускается 1 чайная ложка соли в день;
— следует выпивать как минимум 2 л воды ежедневно.
— овощи: различные овощи в сыром, отварном и запеченном виде; салаты из сырых овощей и фруктов; гарниры; некислая квашеная капуста; лук после отваривания; пюре из зеленого горошка;
— закуски: салат из свежих овощей с растительным маслом; фруктовые салаты; винегреты, икра кабачковая; заливная рыба после отваривания, вымоченная нежирная сельдь, фаршированная рыба, салаты из морепродуктов (кальмары, морская капуста, морской гребешок, мидии), отварная рыба и мясо; докторская, молочная, диетическая колбасы, нежирная ветчина;
— специи: зелень петрушки и укропа, красный молотый перец, лавровый лист, корица, гвоздика, ваниль; белый соус с добавлением небольшого количества сметаны без обжаривания муки; молочные, овощные, сладкие фруктовые подливки;
— фрукты: различные фрукты и ягоды (кроме кислых) — в сыром виде и в блюдах, лимон, черная смородина (при хорошей переносимости); джемы, варенье из спелых сладких ягод и фруктов; сухофрукты, компоты, кисели, желе, муссы;
— сладкие блюда и сладости: мармелад, нешоколадные конфеты, пастила, джем, варенье из сладких и спелых фруктов, мед. Сахар частично заменяют ксилитом (сорбитом). Однако следует резко ограничить сладкие блюда. При нормальной массе тела рекомендуется не более 50–60 г сахара в день, включая сахар, содержащийся в кондитерских изделиях. Для пожилых людей эта норма составляет 30–50 г. При склонности к полноте сахар исключают полностью;
— напитки: чай, кофе с молоком; фруктовые, ягодные и овощные соки. Очень полезно постоянно употреблять витаминные отвары и настои шиповника и отрубей. Пшеничные отруби очень богаты витаминами группы В, магнием, калием, клетчаткой, которые необходимы при данном заболевании;
— отвар отрубей. Отруби помолоть на кофемолке, залить кипятком, проварить 10 минут и настоять в течение нескольких часов (до суток). Отвар процедить, ввести сахар или ксилит, сорбит, лимонный сок. Вместо сахара можно добавить мед.
Во время диеты разрешены:
— несколько кусочков подсушенного белого хлеба или специальное диетическое печенье;
— нежирные куски рыбы и мяса в виде перетёртой котлетной массы, приготовленные на пару или варёные;
— нежирная паровая рыба, а также рыба в виде пюре или суфле, приготовленных из варёного продукта;
— заливное из рыбы на основе некрепкого овощного бульона;
— белковый паровой омлет (допускается до 3 белков в день, но только 1 желток);
— при хорошей переносимости любые нежирные молочные и кисломолочные продукты;
— 1 ст. ложка сливочного масла в день;
— молочные перетёртые каши, приготовленные напополам с водой;
— овощи, приготовленные на пару или тушёные в собственном соку;
— сладкие и спелые фрукты, прошедшие термическую обработку (варёные, печёные или приготовленные на пару);
— кисель, пастила, натуральное фруктовое желе и мусс;
— до 2 чайных ложек мёда в день;
— слабо заваренный чай с молоком, цикорий, отвар из шиповника, фруктовые и овощные соки напополам с водой.
— свежий хлеб, а также ржаные и сдобные булочки;
— жирные сорта мяса и птицы, субпродукты, сало, а также жареные, копчёные и консервированные продукты;
— жирная или солёная рыба, икра, рыбные консервы; супы на мясных или рыбных бульонах с крупными кусками варёных овощей;
— яйца (допускается только паровой омлет);
— жирные молочные продукты;
— рассыпчатые каши и перловка;
— твёрдые и кислые фрукты;
— халва, мороженое и шоколад;
— все алкогольные напитки, натуральный и растворимый кофе, какао, газированные напитки, крепкий чай.
Способы приготовления пищи: отваривание, запекание, изредка — тушение, припускание — для приготовления блюд из продуктов нежирной консистенции, с большим содержанием влаги (овощи, рыба); варка с последующим обжариванием в духовке. Муку и овощи не пассеруют.
Для нормального функционирования органов пищеварения необходимы натуральные пищевые волокна. Много волокон в пшеничных отрубях, меньше — в геркулесе, орехах, овощах, фруктах. Систематическое употребление этих продуктов — хорошее средство профилактики и лечения запоров, заболеваний желчного пузыря, ожирения, сахарного диабета.
Завтрак: паровой омлет с нежирным молоком; небольшая порция молочного супа.
Обед: рыбное суфле; любая каша, сваренная на молоке с водой.
Ужин: нежирные кусочки телятины, тушенные с помидорами; варёные овощи.
Завтрак: творожное суфле, приготовленное на пару; порция любой протёртой каши.
Обед: протёртый вегетарианский суп; паровая котлета из белого мяса курицы с тушёными овощами.
Ужин: пюре из варёной рыбы с морковью и картофелем.
Завтрак: молочный суп с вермишелью; домашний компот с кусочками фруктов без сахара.
Обед: овощной суп пюре с добавлением молока; гречневая каша с кусочками курицы на пару.
Ужин: рыбные паровые тефтели с морковным пюре; тушёный картофель с нежирным сыром.
Блюда при камнях в желчном пузыре
Состав: белуга — 280 г, осетрина — 250 г, севрюга — 265 г, свежая кета — 220 г, лосось — 215 г, форель — 215 г, сиг — 235 г, судак — 255 г, сазан — 250 г, сом — 270 г, карп — 250 г, щука — 250 г, лимон, зелень, морковь, готовое желе — 150 г, соус хрен — 50 г; для желе: рыбные отходы — 2 кг, желатин — 40 г, морковь — 25 г, лук — 25 г, петрушка — 15 г, сельдерей — 15 г, 9 %-й уксус — 15 г, яйцо (белок), лавровый лист, душистый перец, гвоздика, корица, соль.
Чистое филе рыбы без костей отварить и нарезать на порции. Подготовленную рыбу уложить на противень, сверху ее украсить зеленью, лимоном, вареной морковью, закрепить частью охлажденного желе и дать остыть. Когда рыба застыла, а украшения закрепились, рыбу залить оставшимся желе. Полностью застывшую рыбу вырезать вместе с желе и подать на блюде с овощным гарниром или без. Рыбу можно залить в форме или в самом блюде. Отдельно подать соус хрен.
Приготовление рыбного желе. После обработки рыбы кожу, кости и чешую тщательно промыть, залить холодной водой, довести до кипения, добавить морковь, лук, коренья петрушки, другие приправы и варить 1,5–2 часа. Готовый бульон процедить. Далее ввести желатин (предварительно замоченный в воде), размешать до полного растворения, добавив соль, перец и лавровый лист.
Для осветления бульона приготовить оттяжку: яичные белки перемешать с холодным бульоном в пропорции 1:5, влить в горячий, но не кипящий бульон и довести до кипения. Затем кастрюлю с бульоном убрать с огня, дать отстояться 20–25 минут и процедить бульон через льняную ткань.
Фаршированная рыба по-еврейски
Состав: филе рыбы — 700 г, лук репчатый (вместе с луковой шелухой) — 1–2 шт., булка (белая) — 150 г, яйцо — 1–2 шт., масло растительное (2 ст. ложки в фарш, 2 ст. ложки в бульон) — 4 ст. ложки, морковь — 1 шт., свекла (небольшая) — 1 шт., сахар (0,5 ст. ложки в фарш, 0,5 ст. ложки в бульон) — 1 ст. ложка, лавровый лист — 2–3 шт., перец черный, соль.
Рыбу разрезать на порционные кусочки (предварительно тщательно почистить, но не потрошить). Потроха удалить, когда рыба нарезается. Каждый кусочек получается цельным, т. е. разреза по брюшку не делать. Из каждого кусочка нужно вырезать филе, оставив только шкурку. Можно проще: взять готовое филе толстолобика со шкурой, выбрать косточки, филе отделить от шкурки, которую нарезать на небольшие «ленты». Филе перемолоть дважды через мясорубку с одной большой луковицей, булочкой, вымоченной в воде. Добавить черный перец (по вкусу), соль и сахар. Это блюдо довольно острое: нужно хорошо поперчить. В фарш также положить 2 ст. ложки растительного масла и влить постепенно, все время хорошо вымешивая, четверть стакана воды. Сделать из фарша тефтельки. Каждую тефтельку положить на ленту из шкуры и обвернуть в нее. Дно посуды с антипригарным покрытием выложить луком, нарезанным кольцами, луковой шелухой, кружками морковь и свеклу. Тефтели положить сверху. Залить холодной водой по стенке кастрюли (чтоб не размыть фарш) так, чтоб была чуть выше рыбы. Через час воду (1 стакан) нужно добавить. Поставить на средний огонь, пусть закипит, а затем огонь уменьшить и варить часа 2–2,5 на небольшом огне (должна томиться). Посолить, поперчить, положить сахар. Это блюдо нужно, что называется, доводить до вкуса. За 10 минут до окончания варки положить лавровый лист. Остудить. Выложить на блюдо и залить процеженным бульоном. Поставить в холодильник. Бульон застывает и получается рыба в желе.
Состав: рыба (либо морской коктейль) — 450 г, вода (рыбный бульон) — 500 мл, желатин — 10 г, лимон — 1 шт., зелень укропа и петрушки.
В холодной воде замочить желатин на указанное на упаковке время, когда он набухнет, отжать его. Приготовить, отварив рыбу, рыбный бульон (морской коктейль выложить в готовый рыбный бульон, довести до кипения, но не кипятить, откинуть морепродукты на дуршлаг). Процедить горячий бульон, добавить желатин, перемешать до его полного растворения и охладить бульон. Тонко нарезать лимон, выложить кусочки рыбы или морской коктейль в бокал или формочку, украсить все зеленью, аккуратно влить бульон, убрать в холод до застывания на несколько часов.
Диета при желчнокаменной болезни (ЖКБ)
Общие правила
Желчнокаменная болезнь рассматривается как дисметаболическое заболевание, при котором формируются камни в желчном пузыре на фоне нарушения обмена холестерина или билирубина. Камни бывают холестериновыми, пигментными (или билирубиновые), кальциевыми и смешанными.
Холестериновые и черные пигментные формируются чаще в пузыре, а коричневые — в протоках. Причиной их образования является избыточная насыщенность желчи осадком. В желчном пузыре постоянно происходит процессе сгущения желчи, и она становится более насыщенной холестерином.
Образование камней — процесс динамический и выпадение кристаллов чередуется с их растворением, правда частичным. В образованном камне постоянно увеличивается количество трудно растворимого холестерина, и он увеличивается в размерах. В год рост камней варьирует от 1 до 4 мм, новые образуются лишь у 14% больных.
В возникновении холестеринового холелитиаза играет роль семейная предрасположенность, дефекты синтеза солюбилизаторов, географическое место проживания, ожирение, цирроз печени, беременность, сахарный диабет, стаз желчи в пузыре, дислипопротеинемия (повышенный уровень холестерина в крови). Определенное место занимает неправильное питание: избыток в рационе углеводов и белков животного происхождения, недостаток растительных волокон и растительных белков.
На начальных этапах заболевания на УЗИ в течение нескольких лет может выявляться перенасыщенная холестерином густая желчь (билиарный сладж) — это период нарушений ее физико-химических свойств. Клинические проявления болезни отсутствуют и это время наиболее благоприятно для консервативного лечения (снижение литогенности желчи и нормализация желчевыделения).
Если изменения химического состава желчи не устраняются, а присоединяется воспаление слизистой и гипомоторная дисфункция пузыря начинается формирование микролитов до 5 мм. Этот период также протекает без клинических проявлений. Эффективным является консервативное лечение (хенотерапия).
Затем микролиты слипаются с образованием макролитов размером более 5 мм. Усугубляется воспаление и нарушение моторики желчного пузыря. Уже появляются некоторые неспецифические симптомы: ноющие боли, горечь во рту, тяжесть в правом подреберье, возникающие при погрешности в диете, склонность к метеоризму, частые поносы и запоры. При приступе резкие, нестерпимые боли возникают внезапно, иррадиируют в правую руку и лопатку, сопровождаются тошнотой, многократной рвотой, которая не приносит облегчения. Провоцирует приступ прием алкоголя и прием жирной пищи, тряска, езда, психоэмоциональное напряжение или ношение тяжести.
Больным при обнаружении макролитов предлагается литотрипсия (раздробление при наличии единичных и немногочисленных камней) или контактное растворение конкрементов (контактный литолиз). При данном методе растворяющее вещество вводится в пузырь или протоки. Растворяются только холестериновые камни любого размера. Для процедуры используют эфир метилтретбутил при наличии камней в пузыре и эфир пропионат — в желчных протоках.
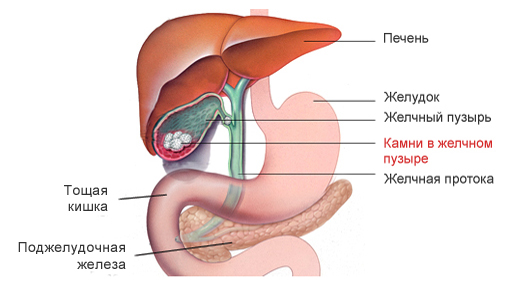
Камни в желчном пузыре
Как уже отмечалось, употребление пищи с большим содержанием холестерина, жиров и рафинированных углеводов, беспорядочный режим и несбалансированное питание влияют на процесс образования камней. При симптомах желчекаменной болезни лечение диетой является необходимым на всех стадиях заболевания. Как указывалось выше, на ранних стадиях билиарного сладжа можно полностью наладить состав желчи и предотвратить образование камней. На стадии микролитов питанием и применением препаратов можно изменить состав желчи и растворить их, а при образовавшихся камнях — стабилизировать их рост и предупреждать обострения (желчные колики).
Давайте разберемся, какая диета при желчнокаменной болезни может назначаться? Базовой диетой является Стол №5 и его разновидности в зависимости от стадии заболевания. Разумеется, при желчекаменной болезни нельзя употреблять продукты, содержащие холестерин и рекомендуется обогащение рациона растительной клетчаткой. Холестериновые камни встречаются у лиц, страдающих перееданием, злоупотребляющих животными жирами, жирными сортами мяса, яйцами и икрой. Исключается также острая и жирная пища, желтки яиц и при плохой переносимости ограничиваются растительные масла, которые обладают выраженным желчегонным действием и могут спровоцировать приступ ЖКБ желчного пузыря.
Лечение диетой при камнях в желчном пузыре предусматривает:
На первой стадии заболевания нет запрещенных продуктов, но необходимо соблюдать режим питания, поскольку прием пищи в определенное время стимулирует секрецию желчи и моторную функцию пузыря.
Вне обострения необходимо умеренное щажение желчного пузыря и печени, нормализация функции желчевыделения и уровня холестерина, что обеспечивает рацион базового Стола №5. Это физиологически полноценное питание, в котором предусмотрен дробный прием пищи, способствующий регулярному оттоку желчи. Калорийность питания составляет 2400-2600 ккал (белки — 80 г, жиры — 80 г, углеводы — 400 г).
Ограничено употребление соли (10 г), жиров (особенно тугоплавких), жидкость в пределах 1,5-2 л. Блюда готовят отварными, на пару и уже разрешено запекание без корочки. Овощи для блюд не пассеруют и перетирают только овощи, богатые клетчаткой, а также жилистое мясо. Необходим чёткий режим и прием пищи 5-6 раз в день.
Поскольку необходимо умеренно стимулировать желчевыделение и предупреждать появление камней, то рацион предусматривает:
Из рациона исключаются:
Магниевая диета при желчнокаменной болезни (особенно показана, если имеются запоры, а также дискинезия с недостаточным опорожнением пузыря) построена на основе Стола №5, но дополнительно обогащена продуктами, содержащими магний: отрубной хлеб и хлеб из муки грубого помола, изделия из молотых отрубей, гречневая и пшенная крупы, отвар из отрубей, овощи и фрукты, в том числе сухофрукты).
Все эти продукты стимулируют желчевыделение, усиливают двигательную функцию желчного пузыря и кишечника, что в итоге способствует выведению холестерина, из которого при застое желчи образуются камни в желчном пузыре. Однако магниевая диета не назначается при наличии гастрита, энтероколита с брожением и поносами, а также в период обострения.
Диета при желчнокаменной болезни в период обострения
При обострении ЖКБ в первый день с целью максимального щажения ЖКТ проводят полное голодание. В этот день можно пить некрепкий чай, разбавленные соки, отвары шиповника. На 2-3 сутки назначается противовоспалительный вариант — Диета №5В, исключающая любые механические и химические раздражители. Она рекомендуется на короткий срок до 5 дней.
В ней ограничиваются углеводы до 200 г (за счет простых — сахар, джемы, мед, варенье), снижается содержание белка (до 80 г), а также количество жира. Пища готовится без соли и только протертая: в виде суфле, пюре и слизистых супов. Важно соблюдать дробность питания (не менее 5 раз) и принимать пишу малыми порциями. Калорийность на уровне 1600 ккал, предусматривается употребление жидкости (2-2,5 л/сутки).
В рацион вводятся только:
После этого лечебное питание расширяется и на восьмые сутки больных переводят на Диету 5А, а потом и на базовый Стол №5.
При ЖКБ в патологический процесс вовлекаются гастродуоденальная система, поджелудочная железа и кишечник. Панкреатит чаще наблюдается у женщин 50-60 лет с ожирением и гиперлипидемией. При желчнокаменной болезни и панкреатите применяется разновидность Стола №5 — Стол №5П. Для него характерно еще большее ограничение жиров и углеводов, которые стимулируют функцию поджелудочной железы. Также ограничиваются экстрактивные вещества (отвар капусты, мясные и рыбные бульоны) и грубая клетчатка овощей. При ожирении рекомендуется снижение калорийности рациона за счет значительного ограничения углеводов. Все блюда готовятся в отварном или паровом виде и измельчаются.
При калькулезном холецистите, имеющем тенденцию к частым обострениям, рекомендуют оперативное лечение. В после операционный восстановительный период очень важно питание больного. Через 12 часов после операции разрешается пить воду без газа небольшими глотками (до 500 мл в день). На вторые сутки в рацион вводят нежирный кефир, несладкий чай, кисель — порциями не более 0,5 стакана с периодичностью в 3 часа.
На 3-4 день разрешается уже прием пищи и питание организуется до 8 раз в день, порциями по 150 г: картофельное пюре (полужидкое), протертые супы, омлет из яичных белков, перетертая отварная рыба, фруктовое желе. Из жидкостей можно пить разбавленные соки (яблочный, тыквенный) и чай с сахаром. На пятый день вводят галетное печенье и подсушенный пшеничный хлеб. Через неделю добавляют перетертые каши (гречневую, овсяную), отварное прокрученное мясо, творог, кефир, йогурт и овощное пюре. После этого больной может переводиться на Стол № 5А, несколько позже — на Стол №5.
После операции, как последствия ее, возможны поражения желчных путей: холангит и холедохолитиаз — образование камней в общем желчном протоке, который проявляется коликообразными болями, желтухой, лихорадкой и ознобом. Если холедохолитиаз не устраняется в срочном порядке, то присоединяется восходящий холангит.
С учетом преобладания основного или сопутствующего заболевания назначаются Столы №5А или №5В. Исключены продукты, богатые холестерином, грубой клетчаткой, эфирными маслами, вызывающие брожение, источники экстрактивных веществ. Пищу готовят только протертую. Мясные блюда только рубленными или протертыми, а отварная рыба допускается куском. Ограничивают количество овощных блюд и разрешают их только в виде отварных пюре. Фрукты в виде киселей, компотов с протертыми ягодами и фруктами, а яблоки только запеченные.
После холецистэктомии при наличии дуоденита и панкреатита назначают щадящую Диету № 5Щ. Ее применяют до 3 недель до стихания болей и диспепсических расстройств. Далее назначают базовый стол №5.
Если после холецистэктомии возникают явления застоя желчи, рекомендуют Стол № 5 Л/Ж — липотропно-жировой. Он способствует усилению желчеотделения, оказывает липотропное действие. Это физиологически полноценная диета, но ограничено содержание простых углеводов и повышено содержание жиров (в равной пропорции животные и растительные). Кроме паровых блюд вводятся и запеченные, а для стимулирования желчеотделения — не острые и несоленые закуски. Разрешаются употребление макарон и рассыпчатых каш, запеченных овощей и свежих фруктов. Пища не измельчается. Исключается жарка. Питание небольшими порциями.