меня мучает бессонница что делать
Как вылечиться от бессонницы
Лекарство от бессонницы может понадобиться всем: и мужчинам, и женщинам, и старикам, и детям, так как проблемы со сном не подразделяются на возрастные. Это заболевание выражается в невозможности уснуть, частом пробуждении в течение ночи, сокращении времени сна. Человек не успевает отдохнуть, в результате чего чувствует себя разбитым, неработоспособным и усталым.
Зачем человеку сон
Сон нам жизненно необходим. Природа, за счет активности гормональной системы, сформировала в человеческом организме своеобразные «биологические часы». Ближе к ночи замедляются процессы жизнедеятельности, снижается температура тела и давление, вырабатывается гормон сна – мелатонин. Доказано, что во время сна быстрее происходит деление клеток. Организм, за счет сокращения активности, тратит энергию на восстановление нервной и иммунной системы.
Сколько нужно спать – сугубо индивидуальный показатель. Средней оптимальной продолжительностью сна считается 7-8 часов. Главное чтобы человек утром был бодрым, активным и хорошо себя чувствовал.
Лекарство от бессонницы
Для того, чтобы понять, как избавиться от нарушения сна, нужно сначала разобраться в причине. Ее устранение и будет самым лучшим лекарством от бессонницы. Иногда достаточно наладить режим работы и отдыха, питания. Но в ряде случаев все же приходится обращаться к медикаментозному лечению.
Бывает, что лекарством от нарушения сна может стать обыкновенный анальгин, который уберет приступ боли, мешающий заснуть. Но существуют и специализированные препараты.
К безрецептурной категории лекарств от бессонницы в основном относятся успокоительные средства на основе лечебных трав: настойки пустырника, валерианы, пиона, мелиссы и прочих, либо же комплексные препараты на их основе: Персен, Новопассит, Дормиплант и другие.
Отдельно в линейке безрецептурных препаратов стоит Мелаксен. Он содержит синтетическое вещество, похожее на гормон мелатонин. Имеет минимум побочных эффектов, не приводит к сонливости и привыканию.
Вторая группа лекарств от бессонницы продается лишь по рецептам врача. Такие препараты относятся к разным видам:
Главное при выборе снотворных – консультация с врачом. Следует учитывать, что принимая такие препараты нужно отказаться от алкоголя, а также вождения автомобиля и работы со сложными механизмами.
По своей сути бессонницу нельзя назвать болезнью. В ряде случаев она является одним из симптомов разных недугов. Но иногда справиться с ней без лекарств очень трудно. Принимая снотворное, придерживайтесь рекомендаций врача, правильного питания и режима дня. Комплексный подход к проблеме поможет быстрее ее решить.
Профилактика и лечение бессонницы
Сон – такая же потребность человека, как еда и вода. Если полностью отказаться от него или сократить продолжительность до нескольких часов, то уже через 4-5 суток появятся серьезные проблемы со здоровьем. Вредит даже замена ночного сна на дневной у тех, кому приходится работать сутками. Отсутствие полноценного сна приводит к эндокринным расстройствам, болезням сердечно-сосудистой и пищеварительной систем, нервным и психическим заболеваниям. Поэтому здоровью вредит и бессонница, или инсомния – заболевание, при котором нарушается процесс засыпания или сам сон.
Причины бессонницы
Бессонница чаще встречается у женщин, чем у мужчин. А у беременных она наблюдается в 75% случаев. Женщины подвержены заболеванию в период климакса, когда гормональные изменения вызывают всплеск активности щитовидной железы в вечернее и ночное время. Это сопровождается тахикардией, потливостью и невозможностью заснуть.
У бессонницы большое количество причин, некоторые из них связаны с образом жизни человека:
Нарушения ночного сна могут быть вызваны соматическими заболеваниями. К бессоннице приводят проблемы с пищеварением, болезни сердца и сосудов, повышенная активность щитовидной железы. Боль и ломота в суставах при артрите или ОРВИ тоже не позволит заснуть.
В старшем возрасте бессонница связана с возрастными изменениями в головном мозге, развитием болезни Паркинсона, деменцией и другими неврологическими причинами. Но вне зависимости от факторов, из-за которых человек не может уснуть, проблема требует лечения.
Как быстро уснуть при бессоннице
Ученые считают, что здоровый сон – это рефлекторный механизм. Если человек лег в постель и через 15-20 минут не заснул, не стоит лежать в ней дальше. Иначе это приведет к формированию нового рефлекса: постель-бессонница.
Самостоятельно можно бороться с острой бессонницей, которая возникала впервые. Сначала нужно избавиться от факторов, которые мешают уснуть. Для этого нужно выключить телевизор или монитор компьютера, завесить окна, если в окно пробивается свет фонарей или луны.
Плохо засыпать в душной и жаркой комнате. Поэтому если встал вопрос, как уснуть при бессоннице, нужно открыть окно на проветривание, уменьшить подачу тепла в отопительных батареях. На это время можно выйти на неспешную прогулку на свежем воздухе. После возвращения домой выпить стакан теплого молока, травяного чая. Это старый способ, который доказал свою эффективность при легких нарушениях.
Молоко содержит вещества, которые помогают вырабатывать мелатонин. Это гормон эпифиза, который регулирует циркадные ритмы, смену состояния сна и бодрствования, контролирует работу иммунной и эндокринной систем. Поэтому при бессоннице увеличивается риск инфекционных заболеваний и метаболических нарушений, проблем в мужской половой сфере.
Быстро уснуть помогает чтение. Но для этого нужно выбрать не захватывающий детектив, а литературу спокойной направленности, которая обычно вызывает сонливость. Если эти методы не помогли уснуть, нарушения сохраняются и беспокоят регулярно, необходимо обследование и консультация врача.
Профилактика бессонницы
Чтобы не пришлось искать способы лечения бессонницы, необходимо принять меры профилактики:
Дневной сон не помешает уснуть вечером, если на него выделить 1-2 часа. Но если им заменять ночной отдых, это спровоцирует развитие инсомнии.
Утренний подъем тоже входит в профилактику бессонницы. Нужно стараться вставать в одно и то же время, для повышения тонуса – сделать зарядку. Чтобы не нарушать рефлекс засыпания, существует рекомендация не использовать постель не по назначению. В нее нужно ложиться только при появлении сонливости и не оставаться надолго, чтобы поесть, почитать или посмотреть кино.
Как избавиться от бессонницы в домашних условиях
Бороться с плохим засыпанием можно самостоятельно. При легких формах инсомнии можно использовать народные методы лечения. В домашних условиях делают ванночки для ног с укропом, после которой принимают стакан теплого молока с медом и быстро ложатся спать. В случае повышенной нервной возбудимости помогают сборные настои лекарственных трав, для которых используют:
Если причина нарушений – перенесенный стресс, необходимо использовать способы борьбы, которые успокаивают нервную систему. Дома можно применять различные способы релаксации, освоить медитацию. Дополняют их действие аромотерапией. Быстро снимают нервное напряжение эфирное масло мяты, мелиссы, ромашки.
Эффективно засыпать помогают ритуалы сна. Если выбрать для этого одно и то же время, совершать определенный перечень действий (ужин, проветривание комнаты, гигиена перед сном и другие варианты), то при каждой такой подготовке организм будет настраиваться на быстрое засыпание.
Людям, которые в течение дня заняты умственным трудом, вылечить бессонницу помогает тяжелая физическая работа. Это называют «эффектом крестьянской жизни». После большой нагрузки у человека возрастает выработка гормона аденозина. Это вещество вызывает чувство усталости, тормозит мозговую активность, что ведет к скорому засыпанию.
Тяжело бороться с инсомнией во время беременности. На поздних сроках ухудшение засыпания связано с ухудшением вентиляции легких и возбудимостью нервной системы. Большинство препаратов запрещены для применения у беременных. Поэтому выбирают простые способы улучшить сон: удобное положение на кровати на боку с приподнятым краем, использование специальной подушки для беременных, проветривание комнаты и таблетки валерианы.
Лекарства от бессонницы
Если домашние средства не вылечивают бессонницу, необходимо обратиться к врачу. Чтобы восстановить нормальный режим сна, необходимо устранить причину нарушений. Поэтому первые препараты будут использоваться против основного заболевания.
Лекарственную терапию начинают с безопасных средств. Врач может назначить таблетки мелатонина, который является аналогом собственного гормона. Они лечат нарушения сна и не имеют большого количества побочных эффектов. Развитие привыкания практически не случается. Но при неправильном использовании могут появиться ночные кошмары, головные боли. Поэтому препарат нужно применять после консультации врача.
По рецепту при тяжелых нарушениях сна врач может выписать таблетки. Но они не вылечивают болезнь, если она связана со стрессами, нарушениями гигиены сна. Поэтому любое лечение должно сопровождаться профилактическими мерами. Излечивают нарушения сна препараты на основе доксиламина. Они выпускаются в виде таблеток, капель для приема внутрь. Но продолжительное использование снотворных средств не рекомендуется из-за риска развития привыкания.
Врачи рассматривают инсомнию и как психологическую проблему, с которой помогают бороться тренинги, когнитивно-поведенческая психотерапия. Вылечивать бессонницу можно при использовании групповой психотерапии и гипноза. Эти методики помогают устранить нарушения даже при затянувшейся хронической болезни.
Токарева Людмила Георгиевна, врач-терапевт медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Что такое бессонница (инсомния)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Серегина Д.А., психотерапевта со стажем в 12 лет.
Определение болезни. Причины заболевания
Бессонница, или инсомния (Insomnia), является расстройством сна. Обычно она сопровождается такими симптомами, как дневная сонливость, потеря энергии, раздражительность и подавленное настроение. [1] Всё это может стать причиной увеличения риска дорожно-транспортных происшествий, а также привести к проблемам внимания и обучения. [1] Инсомния может быть недолговременной, продолжающейся в течение нескольких дней или недель, либо долговременной, длительностью более одного месяца. [1]
Что плохо влияет на сон
Бессонница может возникнуть в качестве самостоятельного симптома или в результате другой психической или соматической патологии. [2] Факторами риска, которые могут привести к инсомнии, являются психологический стресс, хроническая боль, остановка сердца, гипертиреоз, изжога, синдром беспокойных ног, менопауза, некоторые лекарства, кофеин, никотин, и алкоголь. [2] [6] К другим условиям возникновения бессонницы относятся рабочие ночные смены и апноэ. [7]
Депрессия также способствует появлению инсомнии. Она приводит к изменениям функции гипоталамо-гипофизарно-надпочечниковой системы, что, в свою очередь, вызывает чрезмерный выброс кортизола, который может привести к ухудшению качества сна.
Ночная полиурия, чрезмерное ночное мочеиспускание, как и депрессия, могут значительно ухудшить сон. [13]
К прочим причинам появления бессоницы следует отнести:
Синдром беспокойных ног, вызывающий бессонницу на начальном этапе сна, не позволяет человеку уснуть из-за дискомфортных ощущений и необходимости перемещения ног или других частей тела для того, чтобы облегчить эти ощущения. [17]
Периодическое нарушение движения конечностей, которое происходит во время сна, может вызвать возбуждение, о котором спящий и не знает. [18]
Также на появление бессонницы оказывают влияние:
Нарушения циркадного ритма (например, сменная работа) могут вызвать неспособность спать в определённое время суток и чрезмерную сонливость в другой промежуток времени. Хронические циркадные нарушения ритма характеризуются схожими симптомами. [14]
Изменения в половых гормонах как у мужчин, так и у женщин по мере их старения могут отчасти объяснять увеличение распространённости нарушений сна у пожилых людей. [36]
В целом бессонница влияет на людей всех возрастных групп, однако люди, относящиеся к перечисленным ниже группам, имеют более высокую вероятность приобретения бессонницы. [31]
Факторы риска:
Что хорошо влияет на сон
Гигиена сна включает в себя стабилизацию времени сна, тихую и тёмную комнату и регулярные физические упражнения. [5]
Причины бессонницы у детей
Симптомы бессонницы
К симптомам бессонницы относятся:
Плохое качество сна может возникнуть в результате, например, синдрома беспокойных ног, апноэ сна или серьёзной депрессии. Бессонница вызвана тем, что человек не достигает стадии сна, которая имеет восстановительные свойства. [12]
Симптомы бессонницы у детей
У детей 3-11 лет чаще, чем у взрослых, возникают кошмарные сновидения и нарушается процесс засыпания, но реже — пробуждения.
Патогенез бессонницы
Основываясь на данные исследования сна с помощью полисомнографии учёные предположили, что люди, которые страдают нарушениями сна, имеют повышенный уровень ночного циркулирующего кортизола и адренокортикотропного гормона. Также люди, страдающие бессонницей, имеют повышенную скорость метаболизма, который не наблюдается у людей с отсутствием инсомнии, преднамеренно разбуженных во время исследования сна. Исследования метаболизма мозга с помощью позитронно-эмиссионной томографии (ПЭТ) показывают, что люди с бессонницей имеют более высокую скорость метаболизма ночью и днём. Остается открытым вопрос, являются эти изменения причинами или же последствиями длительной бессонницы. [24]
Физиологическая модель базируется на трёх основных выводах, полученных в результате исследований людей с бессонницей:
Все эти данные в совокупности указывают на дисрегуляцию системы возбуждения, когнитивной системы и ГГН оси, которые способствуют бессоннице. [32] [33] Однако точно не установлено, является гипервозбуждение следствием или причиной бессонницы. Также были выявлены изменения уровней ингибиторного нейротрансмиттера ГАМК, но результаты были непоследовательными, и поэтому последствия изменённых уровней нейротрансмиттера не удалось однозначно определить. Исследования вопроса, управляется ли инсомния циркадным (суточным) контролем над сном или зависит от процесса бодрствования, показали сбивчивые результаты, однако в некоторой литературе всё же предлагается дисрегуляция циркадного ритма, основанная на температуре ядра. [34] Помимо прочего, на электроэнцефалограммах наблюдалась повышенная бета-активность и снижение дельта-волновой активности, но последствия этого также неизвестны. [35]
Генетика
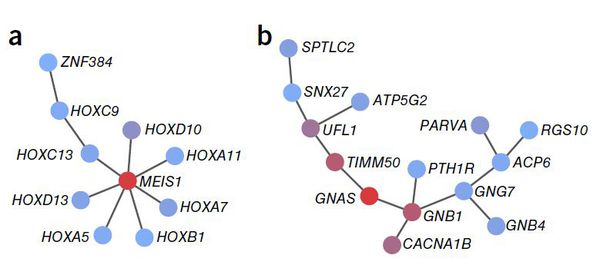
Оценки наследуемости бессонницы варьируются от 38% у мужчин до 59% у женщин. [27] Исследование геномной ассоциации (GWAS) выявило три геномных локуса и семь генов, которые влияют на риск возникновения бессонницы, и показало, что бессонница является высоко полигенной (то есть заболеванием с наследственной предрасположенностью). [28] В частности, сильная положительная ассоциация наблюдалась для гена MEIS1 как у мужчин, так и у женщин. Исследование показало, что генетическая архитектура бессонницы заметно схожа с психическими расстройствами и метаболическими признаками.
Бессонница, вещество-индуцированная алкоголем
Алкоголь часто используется как форма самостоятельного лечения бессонницы, способная вызвать сон. Однако употребление алкоголя перед сном может стать причиной бессонницы. Длительное употребление алкоголя связано со снижением уровня NREM на третьей и четвёртой стадии сна, а также подавлением REM сна (сновидений) и REM фрагментации сна. Частое перемещение между стадиями сна с пробуждениями происходит из-за головных болей, необходимости сходить в туалет, обезвоживания и чрезмерного потоотделения. Отскок глутамина также играет важную роль в возникновении бессонницы: алкоголь блокирует глутамин, один из естественных стимуляторов тела. Когда человек перестаёт пить, организм пытается наверстать упущенное, производя больше глутамина, чем ему нужно. В связи с этим увеличение уровня глутамина стимулирует мозг, в то время как человек, употребивший алкоголь, пытается заснуть, удерживая его от достижения самых глубоких уровней сна. [29] Прекращение хронического употребления алкоголя также может привести к тяжёлой бессоннице. Во время отмены REM сон обычно преувеличивается как часть эффекта отскока. [30]
Бессонница, вещество-индуцированная бензодиазепином
Как и алкоголь, бензодиазепины (алпразолам, клоназепам, лоразепам и диазепам), которые обычно используются для лечения бессонницы в краткосрочной перспективе (по предписанию врача или при самолечении), ухудшают сон в долгосрочной перспективе.
Классификация и стадии развития бессонницы
Инсомния подразделяется на преходящую (транзиторную), острую и хроническую бессонницу.
Транзиторная бессонница длится менее недели. Она может быть вызвана другим расстройством, изменениями среды сна, временем сна, тяжёлой депрессией или стрессом. Её последствия — сонливость и нарушение психомоторных показателей — аналогичны последствиям лишения сна. [42]
Острая бессонница — это неспособность стабильно хорошо спать в течение месяца (но не более). О данном типе бессонницы свидетельствует наступление затруднения при засыпании или поддержании длительного сна. Острая бессонница также известна как кратковременная бессонница или инсомния, связанная со стрессом. [43]
Хроническая бессонница длится дольше месяца. Она может быть вызвана другим расстройством или первичным расстройством. Люди с высоким уровнем гормонов стресса или сдвигов в уровнях цитокинов чаще, чем другие, подвержены хронической бессоннице. [44] Её последствия могут варьироваться в зависимости от причины возникновения инсомнии. Они могут заключаться в мышечной усталости, галлюцинациях и/или умственной усталости. Хроническая бессонница может вызвать двоение в глазах. [42]
По времени появления признаков нарушения сна выделяют три типа расстройств: пресомнические, интрасомнические и постсомнические.
Пресомнический тип расстройства
Пресомническим (лат. somnus — сон, пре — перед сном) типом расстройства сна называют нарушение процесса засыпания. Это происходит так: человек хочет спать, ложится в постель и не может уснуть от 15 минут до нескольких часов.
Интрасомнические расстройства
Интрасомническим (интра — внутри сна) типом расстройства сна называют частые пробуждения. Человек легко засыпает, но сон поверхностный, чуткий и прерывистый. Пробуждения могут быть единичными или частыми, с затруднением или невозможностью снова уснуть.
Постсомнические расстройства
Постсомническим (пост – после сна) типом расстройства сна называют нарушения процесса пробуждения. Человек легко засыпает, спит крепко, но хочет спать дольше. «Не открываются глаза», «нет сил подняться с постели», «поднять подняли, а разбудить забыли», — так описывают своё состояние люди с постсомническим типом расстройства.
Разделение бессонницы на три типа является искусственным. Например, ощущение слабости, разбитости и сонливости может быть не только при постсомническом типе расстройства сна, но и при двух других. Эти признаки свидетельствуют о нарушении качества сна, когда человек спал, но отдохнувшим себя не чувствует.
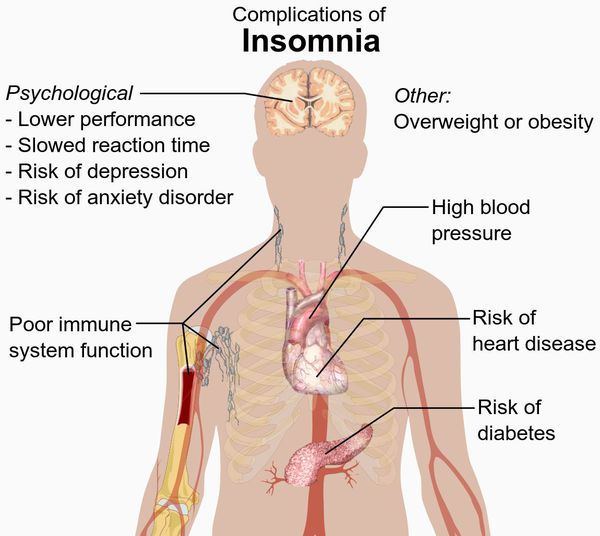
Осложнения бессонницы
Бессонница может стать причиной следующих осложнений:
Диагностика бессонницы
В медицине широкое применение получила оценка инсомнии с помощью афинской шкалы бессонницы. [37] Картина сна человека оценивается с помощью восьми различных параметров, связанных со сном.
Для диагностики любого нарушения сна необходимо проконсультироваться с квалифицированным специалистом по сну (сомнологом), чтобы принять соответствующие меры. Анамнез и физикальное обследование необходимы для того, чтобы исключить другие условия, которые могут быть причиной бессонницы. После того, как все другие условия исключены из всесторонней истории сна, должна быть составлена история сна. Она включает в себя привычки сна, употребляемые лекарства (по рецепту и без рецепта), алкоголя, никотина и кофеина, сопутствующие заболевания и среду сна. [38] Дневник сна может быть использован для отслеживания моделей сна человека. При этом он должен включать данные о времени, когда человек ложится спать, общем времени сна, времени начала сна, количестве пробуждений, использовании лекарств, времени пробуждения и субъективных чувств пациента утром. [38] Дневник сна может быть заменён или подтверждён использованием амбулаторной актиграфии в течение недели или более, используя неинвазивное устройство, которое измеряет движение. [39]
Во многих случаях бессонница сочетается с другим заболеванием, побочными эффектами от лекарств или психологической проблемой. Примерно половина всех выявленных случаев бессонницы связана с психическими расстройствами. [40] При депрессии во многих случаях «бессонница должна рассматриваться как сопутствующее заболевание, а не как вторичное»; обычно она предшествует психиатрическим симптомам. [40] «На самом деле, вполне возможно, что бессонница представляет значительный риск для развития последующего психического расстройства». [9] Инсомния встречается у 60% и 80% людей с депрессией. [41] Это может частично быть связано с лечением депрессии. [41]
Диагностика бессонницы у детей
Основной метод диагностики — это опрос. Врач выяснит, на что жалуется ребёнок, когда появились симптомы и как они развивались, какой режим дня. А также узнает о страхах и эмоционально окрашенных событиях, которые предшествовали нарушениям сна.
Лечение бессонницы
Гигиена сна и изменение образа жизни, как правило, являются первым этапом лечения бессонницы. [3] [5] Гигиена сна включает в себя стабилизацию времени сна, воздействие солнечного света, тихую и тёмную комнату и регулярные физические упражнения. [5] Когнитивно-поведенческая терапия может применяться вместе с данным видом лечения. [4] [9]
Важно определить или исключить медицинские и психологические причины, прежде чем принимать решение о лечении бессонницы. Большинство докторов не рекомендуют полагаться на снотворные таблетки, так как не видят в них долгосрочной пользы.
Что помогает от бессонницы
Стратегии лечения бессонницы, не основанные на лекарственных препаратах, обеспечивают долгосрочные улучшения бессонницы и рекомендуются в качестве первой линии лечения и долгосрочной стратегии управления сном.
Музыка может улучшить состояние взрослых пациентов, страдающих бессонницей. [46] Проведение ЭЭГ-БОС-тренинга доказало свою эффективность в лечении бессонницы с улучшением продолжительности, а также качества сна. [47] Терапия самопомощи (определённая как психологическая терапия, которая может быть разработана самостоятельно) способна улучшить качество сна у взрослых пациентов с бессонницей до небольшой или средней степени. [48]
Техника парадоксального намерения — это когнитивная техника рефрейминга (способная изменить восприятие), при которой человек, страдающий бессонницей, прилагает все усилия для бодрствования вместо того, чтобы пытаться заснуть ночью (то есть, по существу, борется с попытками заснуть). Одна из теорий, которая объясняет эффективность данного метода, заключается в следующем: человек добровольно противоборствует желанию заснуть, тем самым снимая беспокойство о производительности, которое возникает из-за необходимости или требования организма заснуть — пассивного действия. Этот метод показан для увеличения тяги ко сну и уменьшения тревожности представления, а также для того, чтобы понизить субъективную оценку латентности СН-натиска. [49]
Снотворные лекарства
Многие люди с бессонницей используют снотворные таблетки и другие седативные средства. Такие лекарства назначаются более чем в 95 % случаев.
Антидепрессанты
Инсомния — общий симптом депрессии, поэтому применение антидепрессантов является эффективным методом лечения бессонницы не зависимо от того, связана ли болезнь с депрессией. В то время, как все антидепрессанты помогают регулировать сон, некоторые из них (такие как амитриптилин, доксепин, миртазапин, тразодон) назначаются именно для лечения бессонницы, так как они способны оказать немедленное успокаивающее действие. [52] Амитриптилин и доксепин обладают антигистаминными, антихолинергическими и антиадренергическими свойствами, которые способствуют как их терапевтическому воздействию, так и защите от побочных эффектов. Миртазапин уменьшает латентность сна (время, необходимое для того, чтобы заснуть), повышает эффективность сна и увеличивает общий объём времени, отведённый на сон у людей с депрессией и бессонницей. [53] [54]
Агомелатин — мелатонергический антидепрессант, улучшающий сон и не вызывающий дневной сонливости [56] — лицензирован в Европейском Союзе [58] и TGA Australia. [55] После испытаний в США его разработка для использования была прекращена в октябре 2011 года [57] компанией Novartis, которая приобрела права на его продажу у Европейской фармацевтической компании Servier. [59]
Лечение бессонницы у детей
При лечении бессонницы важно установить правильный распорядок сна и бодрствования — чем младше ребёнок, тем большее значение имеет режим дня. Психотропные препараты при лечении бессонницы у детей применяют редко.
Растительные препараты, которые помогают при бессоннице
Препараты растительного происхождения лучше применять в виде чаёв, настоев и отваров. Для этого подходят успокоительные травяные сборы с ромашкой, душицей, зверобоем, мелиссой, мятой, лавандой, валерианой, пустырником. Покупать их следует в аптеке, они отпускаются без рецепта.
Физиопроцедуры
Традиционные процедуры, которые проводятся в специализированных физиокабинетах: электросон, электрофорез с раствором лекарственных препаратов, дарсонвализация и гидромассаж. Эти методы популярны в России, однако исследований, подтверждающих их эффективность для лечении бессонницы, недостаточно.
В домашних условиях можно применять:
Для нормализации ночного сна полезны неспешная вечерняя прогулка, чтение книг, прослушивание аудиокниг или музыки, медитация и неспешная душевная беседа.
Прогноз. Профилактика
Помочь предотвратить инсомнию или облегчить состояние больного может создание устойчивой картины сна. Для этого необходимо ложиться спать и просыпаться стабильно в одно и то же время. [8] Рекомендуется избегать энергичных упражнений и употребления любых напитков с кофеином за несколько часов до сна, в то время как физические упражнения в начале дня будут весьма полезны. В спальне должно быть прохладно и темно, а кровать следует использовать только для сна и половой жизни.
Также важно соблюдать пункты гигиены сна — таким термином обозначаются общие принципы поведения, нормализующие сон. Эти принципы являются основой правильного сна, которые необходимо соблюдать. [50] К ним относятся минимизация употребления кофеина, никотина и алкоголя, стремление к регулярности и эффективности эпизодов сна, минимальное использование лекарств, минимизация дневного сна, регулярное выполнение физических упражнений и содействие позитивной среде сна. [50]
Создание позитивной среды сна способствует уменьшению симптомов бессонницы. Для того, чтобы создать благоприятную среду сна, необходимо удалить объекты, которые могут вызвать беспокойство или тревожные мысли. [51]