low fodmap меню на неделю на русском
Low FODMAP диета: готовый рацион на неделю
Low FODMAP диета разработана для людей, страдающих от симптомов распространенных кишечных заболеваний. Как заявлено, при соблюдении особого режима и способа питания проходят запоры, не беспокоит вздутие, боль в животе, диарея. Изначально диета предлагалась тем, кто страдает от синдрома раздраженного кишечника. Но, согласно наблюдениям, ощутить результат могут и те, у кого диагностированы воспалительные заболевания кишечника.
Суть диеты FODMAP
Диета фодмап предполагает исключение короткоцепочных углеводов. Речь идет о моносахаридах и полиолах и пр. соединениях, которые устойчивы к пищеварительным реакциям. В отличие от других, эти ферменты плохо всасываются и, вместо того, чтобы попасть в кровь, достигают глубин ЖКТ, доходя до дальних отделов кишечника, где сосредоточена основная часть бактерий.
Естественно, микробиом использует поступившую субстанцию, как источник пищи. Процесс пищеварения выходит из-под контроля и превращается в настоящий пир для плохих бактерий. Образуются газы, к которым имеют высокую чувствительность пациенты с синдромом раздраженного кишечника или другими патологиями ЖКТ. FODMAP диета исключает сложные продукты. Из рациона убираются и те, которые втягивают и задерживают влагу, тем самым побуждая диарейные состояния.
Это углевод в составе молока и его производных.
Соединения содержатся в бобовых культурах.
Простой природный сахар содержат и фрукты, и отдельная группа овощей.
Вещества входят в состав полбы, ржи, ячменя и пшеницы.
Это сахарные спирты, которые часто применяют в качестве подсластителей в продуктах.
Меню фодмап диеты разрабатывается индивидуально. Это не тот тип диетического питания, который имеет конкретные предписания.
Процесс перехода на новый режим питания длительный и происходит под наблюдением врача. Узнать подробнее о FODMAP-протоколах вы можете из статьи Кронколита «Fodmap диета для здорового кишечника».
Почему FODMAP полезна для кишечника
Список продуктов FODMAP довольно большой. Пожизненно отказаться от всех перечисленных групп не представляется возможным. Поэтому задача врача и пациента — выявить те составляющие, которые провоцируют нежелательные реакции. По результатам протоколов получается вернуть в рацион большую часть продуктов, за исключением тех, которые не усваиваются должным образом.
Суть всего мероприятия заключается в том, чтобы в итоге избавить больного СРК или прочими патологиями, протекающими с выраженным нарушением пищеварительного процесса и недостаточностью всасывания, от основных беспокоящих симптомов:
Если мы говорим о ВЗК (о болезни Крона и неспецифическом язвенном колите — НЯК), то польза фодмап устранением неприятных ощущений в животе не ограничивается: воспалительные хронические патологии КТ характеризуются чередой ремиссии и рецидивов; исключение провоцирующих продуктов из ежедневного меню помогает предупредить раздражение кишечника, которое может стать толчком для повторного обострения заболевания. Однако такие предположения, скорее, можно отнести к теории. На практике недостаточно результатов исследований, которые могли бы однозначно убедить в полезности предлагаемого рациона для пациентов с воспалительными заболеваниями кишечника. Тем не менее, ожидаемая польза подает большие надежды.
Отзывы о FODMAP диете
Диета FODMAP (меню на русском языке приводим ниже) в российской врачебной практике начала использоваться относительно недавно. В основном рацион пользуется популярностью в США и других странах. Однако отечественные врачи также успешно используют методику.
Авторами диеты FODMAP являются австралийские ученые Сьюзан Шеферд и Питер Гибсон, работающие при Университете Мошан (Мальбурн). Далее предлагаем вашему вниманию несколько отзывов о FODMAP диете.
Пациентка с синдромом избыточного бактериального роста:
Другие отзывы о FODMAP:
Правила соблюдения FODMAP
Самостоятельно не составляется FODMAP диета. Меню и протоколы разрабатываются совместно с врачом. На всех этапах пациент находится под наблюдением.
На первом этапе задача врача и пациента — исключить продукты с FODMAP в составе, заменив их безопасными аналогами. Период воздержания длится от 6 до 8 недель.
Второй этап условно можно назвать экспериментальным. В эту фазу в рацион вводят FODMAP продукты, постепенно определяя степень непереносимости к каждому, но без возврата симптомов.
Важно понимать, что список FODMAP продуктов большой. Многие из них содержат бактерии, необходимые для поддержания здоровья кишечника. Поэтому фодмап рацион не может рекомендоваться пожизненно.
С другой стороны, далеко не все продукты FODMAP провоцируют нежелательные реакции. Например, из пяти видов непереносимость могут вызывать лишь два или три ингредиента. В таком случае целесообразно рассматривать вариант их полного исключения на пожизненной основе. Конечно, все рекомендации и выводы может делать только врач.
FODMAP: список продуктов с высоким и низким содержанием
Лактоза и фруктоза исключаются из рациона. На определенный период полностью убираются фруктаны, полиолы и галактаны.
Лактоза — это сахар. Он присутствует в любом молоке. Неусвоенный фермент вызывает вздутие, газы, жидкий стул, обезвоживание, потерю массы питательных веществ и боль.
Фруктоза — это тоже сахар, который присутствует в меде, во фруктах, джемах и сиропах. Непереносимость вызывает те же симптомы, что и лактазная недостаточность.
Фруктаны содержат овощи, фрукты. Это сахар, присутствующий в чечевице, капусте и горохе.
Полиолы, или сахарные спирты, встречаются во фруктах и овощах. Также они присутствуют в составе искусственных подсластителей.
Во всех случаях непереносимость возникает из-за отсутствия в кишечнике ферментов, ответственных за расщепление.
Таблица 1. Список продуктов с высоким содержание FODMAP
Таблица 2. Список продуктов с низким содержанием FODMAP
FODMAP меню на неделю
В таблице расписан приблизительный рацион FODMAP на 7 дней:
Блюда можно менять местами и разбавлять чем-то новым из списка разрешенных продуктов, не содержащих фодмап.
FODMAP рецепты
В каждом конкретном случае список разрешенных и запрещенных продуктов составляется совместно с лечащим врачом. В зависимости от ограничений, разрабатывается меню. FODMAP рецепты в приготовлении не сложнее, чем любые другие блюда. Единственное отличие — в количестве и составе ингредиентов. Вот несколько примеров таких блюд.
Запеченный картофель с мясом
Картофель, болгарский перец и мясо нарезают кубиками. Чеснок раздавливают и смешивают с маслом. Все ингредиенты равномерно смешивают и помещают на противень, а после запекают в духовке при температуре не более 250 градусов. Выпекать блюдо необходимо до готовности (обычно это 40 минут).
Перец необходимо вымыть, разрезать пополам и удалить семена внутри.
Фарш индейки прожаривают до готовности на сковородке. Затем к мясу добавляют мелко нарезанные маслины, помидоры, зеленый лук, немного молотого кориандра. Содержимое выкладывают на половинки перца (сам перец — на противень), сверху поливают томатным пюре, смешанным с водой, посыпают сыром.
Выпекать блюдо нужно до готовности перца (для мягкости предварительно с него можно удалить кожуру). Температура в духовке — 220 градусов.
Салат с молодым картофелем
Все ингредиенты нарезают и перемешивают с оливковым маслом и лимонным соком. Соль добавляется по вкусу.
Куриное филе отварить в течение получаса, добавить соль. Порезать картофель и добавить в кастрюлю, засыпать рис. Варить до готовности. За несколько минут до приготовления добавить лук, предварительно прожаренный.
Low FODMAP: рекомендованная диета при СРК
Low FODMAP: рекомендованная диета при СРК
I. Общая характеристика диеты low FODMAP
Ученые, занимающиеся исследованиями заболеваний органов желудочно-кишечного тракта, установили, что некоторые компоненты пищи могут провоцировать появление симптомов или усиливать их у пациентов с синдромом раздраженного кишечника (СРК), функциональным вздутием живота и некоторыми другими болезнями. К таким компонентам относятся определенные углеводы, которые хорошо расщепляются в кишечнике, однако плохо всасываются или не всасываются вовсе.
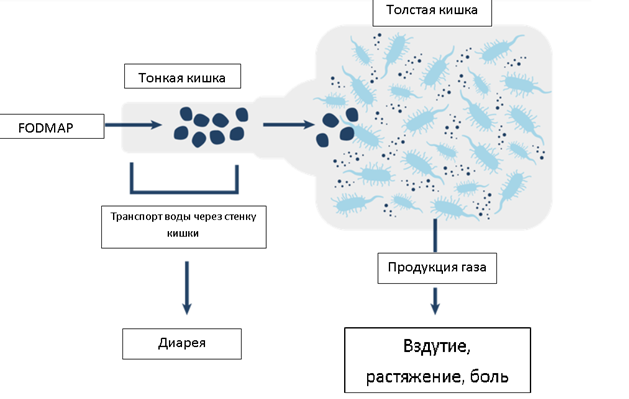
Какие же это углеводы? К ним относятся лактоза, фруктоза, фруктаны, галактаны, а также сахарные спирты. Данные вещества были объединены в группу FODMAP. Акроним FODMAP обозначает группу ферментируемых (F) углеводов – олиго- (O), ди- (D) и моносахаридов (M), а также полиолов (P). Невсосавшиеся углеводы активно перерабатываются бактериями толстой и тонкой кишки с образованием газов. Некоторые из них обладают высокой осмотической активностью, что приводит к перемещению жидкости в просвет кишечника – развивается послабление стула вплоть до диареи (см.рисунок ниже).
Рисунок – вероятный механизм возникновения/усиления симптомов у пациентов с СРК при употреблении пищи, богатой веществами FODMAP.
У здоровых людей симптомы вздутия живота и послабление стула могут развиться при употреблении большого количества углеводов FODMAP. Ярким примером служит диарея после съеденной сливы или черешни в большом количестве. У лиц с СРК порой достаточно небольшого превышения FODMAP веществ в рационе для появления или усиления симптомов. Это, например, наблюдается при наличии у пациента лактазной недостаточности или непереносимости фруктозы.
Лактазная недостаточность во взрослом возрасте – это снижение активности фермента лактазы, которая расщепляет молочный сахар лактозу в просвете тонкой кишки. Вероятность развития лактазной недостаточности увеличивается с возрастом, поскольку снижение активности фермента – это закономерный эволюционный процесс при переходе от грудного вскармливания на взрослый тип питания. Вторичная лактазная недостаточность может наблюдаться при некоторых заболеваниях кишечника инфекционного и воспалительного происхождения. Следствием низкой активности фермента лактазы является плохое расщепление молочного сахара, а употребление продуктов с большим количеством лактозы может привести к появлению описанных выше симптомов.
Непереносимость фруктозы как следствие плохого всасывания этого углевода – нередкая проблема в практике врача-гастроэнтеролога. Фруктоза, как и другие углеводы, всасывается в тонкой кишке, однако возможность усвоения фруктозы в кишечнике человека ограничена. Исследования на здоровых добровольцах показали, что 15 г фруктозы всасывается у 100% лиц, 25 г фруктозы – у 90% испытуемых, однако большую дозу углевода (50 г) могут усвоить лишь 20-30% лиц.
15 г фруктозы (доза, которая хорошо переносится практически всеми здоровыми лицами) – это много или мало? Такое количество фруктозы содержится в 250 г яблок или 300 г груш или 100 г кураги. Следует помнить, что помимо ягод и фруктов, фруктоза в большом количестве содержится в мёде, кукурузном сиропе, а также входит в состав многих промышленных продуктов питания в качестве альтернативы сахарозе.
Помимо лактозы и фруктозы существуют и другие углеводы FODMAP. Фруктаны являются углеводами, содержащимися в таких продуктах как пшеница, лук, чеснок и т.д. Они не подвергаются всасыванию в кишечнике, зато могут служить пищей для бактерий толстой кишки, что приводит к образованию избыточного количества кишечных газов.
Галактаны тоже относятся к углеводам, которые практически не всасываются в кишечнике из-за отсутствия необходимого фермента. Их, в частности, обнаруживают в бобах, красной фасоли и чечевице.
Полиолы или сахарные спирты содержатся в некоторых овощах, фруктах и грибах. Они могут быть в составе некоторых промышленных продуктов питания (ксилит, сорбит, маннитол в «диабетических» продуктах), а также нередко добавляются в жевательные резинки, леденцы от кашля, сиропы (в т. ч. лекарственные).
Поскольку в обычном рационе питания могут содержаться различные вещества FODMAP зачастую невозможно сразу понять, на какой конкретно углевод плохо «среагировал» кишечник. Более того, современная медицина может установить нарушение всасывания только некоторых (не всех!) углеводов FODMAP. Например, для диагностики лактазной недостаточности используется водородный дыхательный тест с лактозой или определение активности фермента лактазы в биоптате двенадцатиперстной кишки (взятом при гастроскопии). Тот же самый водородный дыхательный тест (в этом случае с раствором фруктозы) используется и для диагностики непереносимости фруктозы.
Гипотеза авторов была очень простой: известно, что какой-то из углеводов FODMAP (один или несколько) может вызвать появление или усиление кишечных симптомов. Чтобы доказать это, следует исключить потенциальные раздражители из рациона на некоторое время и оценить симптомы. Если вздутие живота, послабление стула исчезли или значительно уменьшились, значит какой-то из углеводов «виновен» в провокации симптомов. Остается только выяснить, какой именно.
Данная диета чем-то напоминает элиминационную диету у детей с предполагаемой пищевой аллергией, когда из рациона исключают наиболее вероятные продукты-аллергены, а затем постепенно вводят их в рацион с оценкой симптомов. Подобный подход используется и в диете low FODMAP: во время диеты оценивается эффект от исключения из рациона FODMAP углеводов, а затем выявляются продукты-провокаторы.
II. Эффективность диеты low FODMAP при желудочно-кишечных заболеваниях
Диета low FODMAP была оценена у пациентов с некоторыми желудочно-кишечными заболеваниями. Так, у пациентов с СРК соблюдение этой диеты показало снижение выраженности вздутия живота и интенсивности болей в животе по сравнению с обычной диетой и диетой, где содержание веществ FODMAP было высоким [2, 3]. В связи с этим ряд руководств по лечению СРК (например, рекомендации ВОЗ от 2015 года, рекомендации Канадской гастроэнтерологической ассоциации от 2019 года) отмечает эффективность диеты low FODMAP у части пациентов с СРК в отношении вздутия живота и болей в животе.
Крупные исследования диеты low FODMAP у пациентов с функциональным вздутием живота не проводились, однако до 75% больных СРК отмечали снижение выраженности вздутия живота при соблюдении данной диеты. С учетом этих данных, можно предположить, что диета low FODMAP будет не менее эффективной у тех лиц, которые отмечают вздутие живота как единственный симптом.
III. Этапы диеты low FODMAP
Этап 1. Исключение запрещенных продуктов. Необходимо строго соблюдать принципы диеты с исключением из рациона продуктов, богатых веществами FODMAP (перечень «запрещенных» и «разрешенных» продуктов с указанием количества приведен здесь). Период исключения запрещенных продуктов обычно составляет 3-6 недель. Однако при правильном подборе лечебной диеты и ее неукоснительном соблюдении улучшение самочувствия может наблюдаться уже на первой неделе.
Очень важно, чтобы на период исключения запрещенных продуктов рацион оставался разнообразным. Формирование меню в рамках Этапа 1 диеты должно быть основано на принципах рационального питания. Так, например, количество порций овощей в суточном рационе должно быть не менее 5, молока и кисломолочных продуктов (разрешенных диетой) 2-3 порции в день, фруктов – 2 порции, злаков и продуктов из них – 6-7 порций.
Размеры «порции» различается как внутри одной группы продуктов, так и между группами. Например, для большинства овощей одна порция обычно составляет 75 г. В группе молочных продуктов и заменителей молока 1 порция это 1 чашка (250 мл) молока, 3/4 чашки (200 мл) кисломолочных продуктов, 2 кусочка твердого сыра, 1/2 чашки (120 г) мягкого сыра или творога. Одна порция фруктов соответствует в среднем 100-150 г свежих плодов (1 банан, 1 груша, 1 апельсин или 2 мандарина, 2 киви) или 30-40 г сушёных фруктов или 1/2 стакана сока. В группе злаков одна порция это 1 кусок хлеба (40 г), полчашки приготовленных круп и макаронных изделий (75-120 г), 4 столовые ложки хлопьев и мюсли.
Завтрак может включать в себя следующие блюда:
Этап 2. Расширение диеты. В случае достижения эффекта на фоне диетотерапии (исчезновение или значимое уменьшение симптомов заболевания) рекомендуется постепенное введение в рацион продуктов с высоким содержанием веществ FODMAP. На этом этапе уточняются те FODMAP продукты, которые вызывают появление симптомов, а также определяется допустимое количество этих продуктов в рационе. При отсутствии эффекта от диеты low-FODMAP (в случае ее строгого соблюдения в течение 6 недель) пациент может вернуться к привычному рациону питания после консультации лечащего врача. Если эффект от диеты наступил до того, как истёк запланированный врачом срок (например, через 3 недели вместо 4-6), расширение диеты можно начать раньше.
Это наиболее важный этап диетотерапии. Решение вопроса о переходе на второй этап принимается после консультации с лечащим врачом, назначившим диету. Правильно выполненное расширение рациона позволит подобрать хорошо переносимые продукты. Что значит правильно? Попробуем разобраться.
Как было сказано выше, к веществам FODMAP относятся 5 разных углеводов. В некоторых продуктах содержится только один вид углеводов (например, в молоке присутствует только лактоза), в других – сразу несколько (ярким примером является арбуз, содержащий фруктозу, фруктаны и маннитол). Для того, чтобы установить реакцию на определенный углевод FODMAP, целесообразно сперва расширять рацион за счет продуктов, содержащих только один из перечисленных углеводов. Например, начать с молочных продуктов, чтобы исключить непереносимость лактозы. Затем – с мёда (источник фруктозы). Маннитол содержится в грибах, сорбитол – в свежем авокадо и персике. Фруктаны помимо некоторых фруктов (дыня и т.д.) являются единственным FODMAP углеводом в свежем репчатом и красном луке и чесноке. Галактаны присутствуют в значительном количестве в миндальном орехе.
Обычно при плохой переносимости определенного углевода (лактозы, фруктозы и т.д.) схожие симптомы будут наблюдаться и при употреблении в пищу других продуктов, содержащих этот углевод.
Не стоит начинать расширение диеты с продуктов, содержащих несколько углеводов. Например, яблоко содержит фруктозу и сорбитол, поэтому при появлении симптомов невозможно будет уточнить, на какой именно углевод так реагирует кишечник.
На введение одного продукта отводится 3 дня.
День 1 – употребление маленькой порции продукта. Поскольку реакция на углеводы FODMAP может отличаться у разных пациентов и обычно зависит от их количества, рекомендовано начать с половины рекомендованной порции. Это может быть, например 100 мл йогурта. Поскольку йогурт содержит лактозу, то в данном случае оценивается переносимость лактозы. Если симптомы (вздутие живота, послабление стула, усиление болей в животе) появились после употребления 100 мл йогурта, это может свидетельствовать о непереносимости даже маленького количества лактозы. Следует попробовать другой продукт с тем же самым углеводом через 3 дня. Если симптомы при употреблении маленькой порции отсутствуют, следует продолжить оценку переносимости обычной порции продукта на 2-й день.
День 2 – употребление стандартной порции продукта. Размеры стандартной порции для овощей, фруктов, злаков и молочных продуктов были описаны выше, более подробная информация представлена в таблицах с продуктами. Во второй день следует употребить в пищу стандартную порцию (например, 200 мл йогурта) с оценкой симптомов. При появлении вздутия живота, усиления болей в животе, послабления стула или других неприятных ощущений проба в день 3 не проводится. Через 3 дня можно попробовать другой продукт с тем же самым углеводом.
День 3 – употребление большой порции продукта. При хорошей переносимости обычной порции, можно оценить переносимость большего количества продукта на третий день. Например, выпить 400 йогурта за один прием пищи (двойная порция). Наличие симптомов будет свидетельствовать о том, что такое большое количество не следует употреблять в пищу. При отсутствии симптомов через три дня следует оценить переносимость других продуктов из той же группы. Например, для оценки переносимости лактозы это может быть творог, сметана, сливки, молоко (коровье, козье).
Каждый новый продукт оценивается по указанной выше схеме (день 1-2-3). Если пациент хочет установить точное количество продукта, который он может переносить (например, что будет при употреблении в пищу 50 мл йогурта?), то такую оценку можно провести дополнительно. Между пробами с двумя разными продуктами должно пройти 3 дня для того, чтобы полностью исключить влияние предыдущего теста на последующий.
После анализа переносимости различных продуктов внутри одной группы (например, группы молока и кисломолочных продуктов), можно перейти к оценке других углеводов. Попробуйте провести пробу на переносимость фруктозы с мёдом и манго. Следующей группой продуктов для оценки выберите, например, чечевицу, фундук и миндальный орех (содержат только галактаны). Гранат, грейпфрут, дыня и некоторые другие фрукты, чеснок и репчатый лук помогут оценить переносимость фруктанов. Сорбитол содержится в персике, абрикосе, авокадо, ежевике. Маннитол в большом количестве содержится в грибах (шампиньоны, белые грибы), а также в цветной капусте.
Далее можно будет провести оценку переносимости продуктов со сложным углеводным составом (могут содержать 2-3 углевода FODMAP). Принцип тестирования тот же самый: день 1-2-3.
Записывайте свои симптомы после проведения пробы с новыми продуктами и разными порциями этих продуктов!
Наименование продукта
День теста
Симптомы после употребления продукта в пищу
Научный обзор FODMAP диеты для здоровья кишечника
Еда – наиболее распространённый триггер симптомов со стороны желудочно-кишечного тракта. Ограничение отдельных продуктов способно значительно облегчить общее состояние людей при многих заболеваниях органов ЖКТ.
Например, снижение в рационе ферментируемых углеводов (FODMAP) благоприятно сказывается на течении синдрома раздражённого кишечника (СРК).
Австралийские ученые даже разработали специальную FODMAP диету – систему питания с низким содержанием FODMAP веществ.
Что такое Fodmap?
FODMAP вещества – это понятие, которое объединяет короткоцепочечные углеводы, которые не перевариваются в пищеварительном тракте и не усваиваются организмом человека.
FODMAP (Фодмап) – это аббревиатура, обозначающая следующие ферментируемые углеводы:
Эти вещества способствуют повышению содержания жидкости в просвете пищеварительной трубки и повышенному газообразованию. В результате отмечается патологическое растяжение стенки кишечника, приводящее к большому спектру неприятных симптомов: нарушения стула по типу запоров или диареи, вздутие и болезненность в нижних отделах живота.
FODMAP диета была разработана австралийскими учёными для улучшения состояния пациентов, страдающих синдромом раздражённого кишечника (имеются данные относительно эффективности также при болезни Крона).
Система питания с низким содержанием FODMAP предполагает исключение или максимальное уменьшение описанных веществ в рационе больных. В результате отмечается снижение симптоматики и улучшение качества жизни.
Польза такой диеты
Диета с низким уровнем FODMAP веществ проверена на нескольких десятках тысяч людей в более чем в 30 научных исследованиях. Положительные эффекты, описанные ниже, имеют доказательную базу.
1. Уменьшение диспепсических расстройств

По данным ученых, отличительными неприятными субъективными симптомами являются боль и вздутие живота, которые затрагивают более 80% больных.
Исключение FODMAP продуктов из рациона благоприятно сказывается на общем состоянии больных. По данным одного из крупных зарубежных метаанализов, при соблюдении рациона с низким FODMAP наблюдается снижение выраженности боли в животе и повышенного газообразования, нормализуется настроение и работа головного мозга.
Как утверждают британские эксперты, подобный вариант диеты позволяет также вести эффективную борьбу с запорами или диареей.
2. Повышение качества жизни

Согласно данным австралийских учёных, Фодмап диета приводит к уменьшению выраженности основных симптомов заболевания. В основе исследования лежало анкетирование пациентов по шкалам тяжести симптомов синдрома раздражённого кишечника (IBS-SSS и IBQ-QOL).
Кому она показана?

Самое главное, что необходимо сделать перед назначением диеты, — это убедиться в правильности постановки диагноза (подтверждённого лабораторным и инструментальным путём), исключить все возможные другие патологии, имеющие сходную клиническую картину.
Помимо СРК возможно применение диеты при следующих состояниях:
Однако доказательства относительно эффективности диеты при писаных патологиях практически полностью отсутствуют. Следовательно, изменение рациона не может быть рекомендовано.
Перед началом лечения крайне важно заручиться поддержкой специалиста. Только врач может грамотно оценить состояние здоровья и вынести правильное решение.
Как правильно соблюдать – 3 этапа
Протокол FODMAP – сложная система питания. Полноценный переход включает в себя несколько этапов, которые обязательно необходимо соблюдать.
Стадия 1: Ограничение

Максимальная продолжительность первого этапа – 3-8 недель. Не задерживайтесь на этом этапе дольше.
Бездумное исключение всех FODMAP-продуктов на длительное время приведет к тому, что организм будет недополучать важные пробиотики и пребиотики, что приведет к дисбактериозу.
Стадия 2: Пищевая провокация
На данной стадии в рацион начинают по одному добавлять продукты с высоким уровнем FODMAP. Целями подобного эксперимента являются:
Специалисты советуют добавлять в рацион один «новый» продукт, употреблять его в течение 2-3 дней и отслеживать реакцию организма. Даже если организм реагирует на продукт нормально, вы все равно исключаете его через 2-3 дня и добавляете в рацион следующий.
Суммарная продолжительность всего этапа – не более 1.5 месяцев.
Стадия 3: Персонализация
Итак, на втором этапе вы выявили, какие фодмап-продукты вы переносите хорошо, а какие плохо.
На третьем заключительном этапе нужно возвратить в рацион как можно больше продуктов с высоким содержанием FODMAP, к которым была отмечена хорошая переносимость. Одновременно нужно отслеживать выраженность симптомов основного заболевания (они не должны нарастать).
На третьей стадии необходимо соблюдать максимально возможное разнообразие (периодически включать в рацион даже плохо переносимые продукты в небольших количествах). Все это, как утверждают зарубежные специалисты, позволит улучшить здоровье кишечника и качество жизни в долгосрочной перспективе.
Эту заключительную фазу также называют «персонализированная» или «модифицированная» Fodmap-диета, поскольку она индивидуальна для каждого человека. Только такую индивидуальную диету можно соблюдать длительное время.
Содержание FODMAP в продуктах (Таблица)
Ниже в таблице представлены различные продукты питания с низким и высоким содержанием FODMAP.
Примерное меню на неделю
На основе списка продуктов с низким уровнем FODMAP есть много рецептов блюд. Ниже рассмотрен пример меню на 7 дней.
| День 1 | |
| Завтрак | Омлет с тёртым сыром чеддер или пармезан. Салат на основе огурцов, листьев салата и помидоров. 2 тоста из хлеба. 200 мл кофе. |
| Обед | Бутерброд с хлебом без глютена, мясом курицы и ломтиком твёрдого сыра. 200 мл зелёного чая. |
| Полдник | Семена подсолнечника или кукурузные чипсы. |
| Ужин | Запечённый картофель. Салат из листьев салата и помидором с добавлением бальзамического укусуса. 200 мл чая (чёрного или зелёного с добавлением мяты). |
| День 2 | |
| Завтрак | Смузи на основе банана, замороженных ягод клубники, миндального молока и семян льна. 200 мл зелёного чая. |
| Обед | Бутерброд с хлебом (без глютена), сыром чеддер, индейкой, майонезом. 200 мл чая. |
| Полдник | 200-300 г. дыни, крекеры. |
| Ужин | Курица, запечённая в духовке с зелёным луком, подсолнечным маслом, перцем. Коричневый рис, зелёные бобы на пару. |
| День 3 | |
| Завтрак | Овсяная каша с ягодами черники и коричневым сахаром. 200 мл кофе. |
| Обед | Запеченная в духовке курица, салат из помидор и листьев шпината. Винегрет. |
| Полдник | Семена подсолнечника. Крекеры. |
| Ужин | Салат из индейки с капустой, тёртой морковью и зелёной фасолью. Зелёный чай с добавлением мяты. |
| День 4 | |
| Завтрак | Овсяная каша с черносливом. 2 тоста из хлеба (без глютена и лактозы). 200 мл кофе. |
| Обед | Бутерброд с хлебом без глютена, мясом курицы и ломтиком твёрдого сыра. 200 мл зелёного чая. |
| Полдник | Крекер без глютена. Ягоды клубники. |
| Ужин | Запечённый картофель. Салат из свежей зелени и помидоров с бальзамическим уксусом. 200 мл чая (чёрного или зелёного с добавлением мяты). |
| День 5 | |
| Завтрак | Овсяная каша с кусочками банана и коричневым сахаром. |
| Обед | Бутерброд с хлебом без глютена, мясом индейки, горчицей и ломтиком сыра. 200 мл зелёного чая. |
| Полдник | Дыня. |
| Ужин | Тушёная курица с овощами. 2 яблока. 200 мл любого чая с мятой. |
| День 6 | |
| Завтрак | Смузи на основе банана, замороженных ягод клубники, миндального молока и семян льна. 200 мл кофе. |
| Обед | Бутерброд с хлебом (хлебобулочное изделие не должно содержать лактозу и глютен), сыром чеддер или пармезан, индейкой, майонезом. 200 мл чая. |
| Полдник | 200-300 г. дыни, крекеры. |
| Ужин | Курица, запечённая в духовке с зелёным луком, подсолнечным маслом, болгарским перцем. Коричневый рис, зелёные бобы на пару. |
| День 7 | |
| Завтрак | Овсяная каша с черносливом. 2 тоста из хлеба (хлебобулочное изделие не должно содержать лактозу и глютен). 200 мл кофе. |
| Обед | Бутерброд с хлебом без глютена, мясом курицы и твёрдым сыром. 200 мл зелёного чая. |
| Полдник | Крекер без глютена. Ягоды клубники. |
| Ужин | Запечённый картофель. Салат из огурцов с помидорами с добавлением подсолнечного масла. 200 мл чая (чёрного или зелёного с добавлением мяты). |
Заключение
Рацион с низким FODMAP крайне полезен для лиц, страдающих синдромом раздражённого кишечника. Хотя у всех больных реакция на диету индивидуальна, в большинстве случаев регистрируется снижение выраженности болей в животе, метеоризма, улучшение качества жизни в целом.
Переход на подобную диету – сложная, многоступенчатая задача, которую рекомендуется осуществлять совместно с лечащим врачом.