кажется что пахнет йодом что это такое
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Привкус йода во рту: причины
Привкус йода во рту – довольно неприятное ощущение, от появления которого никто не застрахован. Обычно это чувство появляется у людей, которые в больших количествах едят морепродукты и со временем проходит, однако не всегда это так. Если привкус йода у женщины или мужчины присутствует в ротовой полости постоянно, стоит подумать о развитии таких заболеваний, как:
В этом случае необходима консультация врача, чтобы установить причину появления симптома и начать лечение.
Йодизм
Йодизм – одна из самых опасных причин появления в ротовой полости йодистого привкуса. Существует две основных причины, из-за которых развивается это состояние: употребление в больших количествах специальных пищевых добавок с высокой концентрацией йода или самостоятельный прием препаратов на основе йода (либо прием их по рекомендации врача, но несогласованное повышение дозировки).
Также возможно развитие аллергической реакции на йод, поступивший в человеческий организм. Тогда вещество будет активно выводиться с помощью слюнных и потовых желез, дыхательными путями. Возможно также его попадание в ротоглотку с последующим появлением специфического неприятного привкуса.
Йодизм обычно сопровождают следующие дополнительные симптомы:
Гипертиреоз
Гипертиреоз – заболевание, при котором щитовидная железа активно продуцирует гормоны, вырабатывая большее их количество, чем необходимо человеческому организму. Особенно часто это заболевание передается по наследству или возникает вследствие воздействия неприятных экологических факторов.
Важно помнить о том, что дополнительное употребление продуктов с йодом на фоне гипертиреоза не улучшает состояние пациента, а только ухудшает его.
При появлении во рту специфического привкуса впервые рекомендуется обратиться к эндокринологу. Он сможет установить причину патологии, назначив ряд специфических исследований. Также при подозрении на гипертиреоз врач обязательно обратит внимание на дополнительные симптомы, без которых этот диагноз установлен быть не может. К ним относят:
Использование гормональных медикаментов
Йодистый привкус в ротовой полости часто появляется у женщин, если они принимают оральные контрацептивы на регулярной основе. В основном это происходит в том случае, если лекарства не были назначены врачом, а женщины выбирала их самостоятельно, пытаясь ориентироваться на рекомендации подруг и рекламу. Также подобное чувство может возникать в том случае, если дозировка лекарства выбрана неверно.
Длительный прием неправильно подобранных контрацептивов не только не сможет защитить от нежелательной беременности, но и приведет к серьезным сбоям в эндокринной системе. Чтобы этого избежать, перед применением любых препаратов необходимо получить консультацию у специалиста.
Болезни ЖКТ
Привкус йода во рту может свидетельствовать о различных заболеваниях желудочно-кишечного тракта. Причем привкус, напоминающий йод, может появиться как при гастрите, так и при различных эрозиях, болезнях печени, желчевыводящих путей.
В некоторых случаях человеку кажется, что во рту есть йодистый привкус в том случае, если он не обеспечивает надлежащего ухода за своей ротовой полостью. В этом случае идет активное разрушение эмали, и слюна начинает воздействовать на более уязвимые ткани, приводя к появлению соответствующего привкуса. Также к появлению вкуса, напоминающего йод, могут приводить остатки пищи, остающиеся в промежутках между зубами, если человек некачественно проводит мероприятия по гигиене ротовой полости.
Другие причины привкуса йода во рту
Нередко женщины в период беременности жалуются на появление во рту привкуса, напоминающего йод. Чаще всего о какой-либо патологии в организме это не говорит. Просто происходят сильные изменения гормонального фона, что приводит к изменению вкусовых восприятий и появлению специфического привкуса. В основном избавиться от вкуса йода удается, как только женщина родит ребенка, и организм вернется в нормальное состояние.
Стрессы и неврозы также могут быть причиной появления в ротовой полости йодистого привкуса. При этом человек даже не обязательно будет чувствовать вкус йода, но ему вполне может так казаться, потому что у него сформировалась навязчивая идея.
Привкус йода во рту может также появляться, если человек с непривычки в течение длительного времени купается в море или просто находится на побережье. В этом случае появившееся неприятное ощущение опасности не представляет и со временем пройдет самостоятельно.
Как устранить симптом?
При появлении привкуса йода во рту рекомендуется обратиться к специалисту. Если женщине или мужчине диагностирован йодизм, врач может дать следующие советы:
Если причина появления неприятного вкуса в гипертиреозе, то лечение будет подбираться специалистом в индивидуальном порядке. При патологиях зубов и десен помощь окажет врач-стоматолог, а при болезнях ЖКТ лечение назначит гастроэнтеролог.
При появлении в ротовой полости привкуса, напоминающего йод, рекомендуется обращаться к врачу. Чаще всего этот симптом не представляет опасности и развивается из-за употребления в пищу морепродуктов, однако в ряде случаев он может представлять серьезную опасность. Своевременное обращение к специалисту поможет выявить причину патологии и начать ее устранение. Лечение в домашних условиях при появлении привкуса йода в ротовой полости не рекомендуется, так как можно не улучшить собственное состояние, а только навредить своему здоровью.
Паросмия: симптомы и причины
Было ли у вас когда-нибудь ощущение, что обычно приятные вам запахи изменились? Что знакомые вещи пахнут не так или вовсе внушают вам отвращение? Это могут быть симптомы паросмии заболевания, при котором запахи определенных вещей или, в некоторых случаях, всего искажаются.
Это происходит, когда рецепторные клетки обоняния в носу, называемые обонятельными сенсорными нейронами, не передают запахи в мозг так, как должны. Например, если вы нюхаете банан, вместо чего-то фруктового и приятного ваш нос может уловить запах тухлой еды.
Код МКБ паросмии R43.1.
Причины паросмии
Искажения запахов могут вызывать:
Особенности паросмии при коронавирусе
Почти половина пациентов с COVID-19, принявших участие в одном исследовании, сообщили о паросмии примерно через 2,5 месяца после первоначального заражения. По мнению многих, запахи был отвратительными, похожими на гниющую плоть. Другое международное исследование показало, что 7% пациентов сообщили об искажении обоняния сразу после заражения COVID-19. Срок, когда пройдет паросмия после коронавируса, длится в среднем несколько недель.
Осложнения паросмии
Органы чувств играют большую роль в нашей повседневной жизни. Хорошие запахи часто поднимают настроение и приносят радость. Искаженное обоняние может сильно повлиять на качество вашей жизни. Это может привести к таким проблемам, как:
Если вы не можете доверять своему обонянию, вы рискуете пропустить такие вещи, как испорченная еда, запах дыма или утечки газа. Для некоторых профессий обоняние играет ключевую роль (повара, парфюмеры, пожарные).
Диагностика
При подозрении на паросмию надо обратиться к лор-врачу. Врач проведет медицинский осмотр, спросит об истории болезни, чтобы проверить наличие серьезных проблем, таких как травмы головы и опухоли головного мозга, проведет тест для проверки, насколько корректно вы улавливаете повседневные запахи.
Врач также попытается исключить состояние, называемое фантосмией. В отличие от паросмии, при которой нос улавливает запахи от конкретных вещей, просто искажая их, при фантосмии обонятельные рецепторы галлюцинируют и улавливают запахи, которых нет. Запахи могут варьироваться от хороших до неприятных. Фантосмия непостоянна, она может быть приходящей.
Чтобы исключить повреждение нервов или мозга, к диагностике могут быть привлечены невролог и аллерголог.
Лечение паросмии
Для начала применяется медикаментозное лечение. В комплексе могут быть назначены физиотерапевтические аппаратные методики.
Если лекарства не действуют, будет рассмотрен вариант операции по удалению поврежденных сенсорных рецепторов (обонятельной слизистой оболочки) в полости носа.
При поиске альтернативных консервативных способов, как лечить паросмию, можно попробовать обонятельные тренировки: вдыхание определенного запаха и воспоминания о том, как этот запах должен пахнуть. Так, если вы вдыхаете аромат лимона, вы должны думать о том, как пахнет настоящий лимон.
Отзывы показывают, что это может быть эффективным методом лечения паросмии. В недавнем исследовании пациенты, которые занимались тренировками в течение шести месяцев, показали клинически значимые улучшения в их способности точно чувствовать запахи.
Что касается того, как лечить паросмию после ковида, не существует конкретной специфической терапии. Она лечится по той же схеме, как и любая паросмия, вызванная вирусной инфекцией. Во многих случаях паросмия после коронавируса может частично или полностью пройти без лечения вообще.
ЛОР клиника в Чертаново занимается лечением паросмии, в том числе вызванной ковидом, задействуя весь спектр высокоэффективных методик консервативного лечения.
Эксперт объяснил причину возникновения несуществующих запахов при COVID
Паросмия, или искаженное восприятие запахов, может возникать у пациентов с COVID-19 из-за того, что вирус SARS-CoV-2, который вызывает заболевание, нейротопный, то есть способен поражать нервные клетки. Об этом агентству PA заявил президент британской ассоциации отоларингологов (ENT UK) профессор Нирмал Кумар.
По словам эксперта, вирус воздействует на нервы в верхней части полости носа и нарушает их работу. «Это как шок для вашей нервной системы», — указал он (цитата по Sky News).
Кумар — один из первых специалистов, которые в марте сообщили о таком симптоме коронавируса, как потеря обоняния (аносмия). По его словам, с ним сталкиваются тысячи пациентов в Великобритании, которые проходят лечение от COVID-19. Этот симптом, по данным Национальной статистической службы Великобритании, является самым распространенным. Теперь же многие стали жаловаться, что ощущают несуществующие запахи.
«Сегодня утром я принял двух пациентов с паросмией», — рассказал президент ENT. Оба они — медицинские работники. По словам Кумара, один жаловался, что все время чувствует запах рыбы, а другой — запах гари, хотя поблизости нет источников дыма. Эксперт отметил, что чаще всего симптом встречается у молодых людей, а также медиков из-за контакта с зараженными в больницах.
По словам 24-летнего банкира Даниэла Савески, в марте после заражения COVID-19 у него на какое-то время пропадало обоняние, а затем он столкнулся с паросмией, от которой страдает до сих пор. В частности, он стал ощущать запах серы. 52-летняя Линн Корбетт рассказала, что лишилась обоняния на несколько месяцев, а после его возвращения стала ощущать «тошнотворно сладкий запах, который трудно описать».
Люди, перенесшие коронавирус, жаловались на искаженное восприятие запахов еще летом. Как отмечала Би-би-си, специалисты считают, что паросмия — один из шагов к восстановлению обоняния, но у некоторых пациентов на это могут уйти годы.
Благотворительная организация AbScent, которая поддерживает людей с расстройствами обоняния, рекомендовала тем, кто страдает паросмией, пройти своеобразную тренировку — каждый день в течение 20 секунд вдыхать запах розового масла, лимона, гвоздики и эвкалипта.
Ученые из Университетского колледжа Лондона и Королевского национального госпиталя говорили, что коронавирус может привести к проблемам со слухом. Зараженные, по их словам, могут испытывать звон и шум в ушах — тиннитус — и в дальнейшем потерять слух.
Влияние щитовидной железы на работу организма
Щитовидная железа – орган эндокринной системы. Находится под гортанью перед трахеей. Имеет форму бабочки – две доли с перешейком между ними. Окружена капсулой.
Тиреоидная ткань – ткань щитовидной железы – состоит из фолликулов – пузырьков, заполненных белком тиреоглобулином. Средний размер здорового органа в норме – 5*6*2 см.
За что отвечает щитовидная железа
Щитовидная железа хранит йод и вырабатывает тиреоидные гормоны трийодтиронин Т3 и тиреоидин Т4 (йодированные производные аминокислоты тирозина), а также гормон кальцитонин. Из фолликулов с током крови эти биологически активные вещества поступают к органам и тканям, где воздействуют на рецепторы клеток-мишеней. Так тиреоидные гормоны влияют на обмен веществ, работу сердечно-сосудистой системы, умственное и физическое развитие, состояние костной ткани.
В частности, они регулируют:
Недостаток тиреоидных гормонов во время беременности у матери может стать причиной недостаточного развития мозга у ребенка.
Нарушения работы
Выработку Т3 и Т4 регулирует тиреотропный гормон гипофиза ТТГ. Работа щитовидки чаще нарушается с возрастом или из-за патологий других органов. При снижении выработки тиреоидных гормонов развивается гипотиреоз. При увеличении синтеза Т3 и/или Т4 диагностируют гипертиреоз, или тиреотоксикоз.
В 70-80 % случаев причины гипертиреоза – патологии щитовидной железы:
Болезнь развивается преимущественно в возрасте 20-50 лет, у женщин в 10 раз чаще, чем у мужчин.
При гипотиреозе замедляется обмен веществ. Состояние в 99 % случаев развивается из-за поражения щитовидки – травматического, лучевого, инфекционного или аутоиммунного, а также из-за дефицита йода в организме или приема некоторых лекарств. У 1 % пациентов причина гипотиреоза – поражение гипоталамуса или гипофиза. Поражения гипофиза сопровождаются повышением уровня ТТГ.
Симптомы недостатка и избытка гормонов щитовидной железы
| Гипотиреоз | Гипертиреоз |
|---|---|
| Замедленный пульс меньше 60 ударов в минуту | Учащенный пульс выше 90 ударов в минуту |
| Ломкость, сухость и выпадение волос | Ранняя обильная седина, истончение ногтей и волос |
| Повышенная зябкость конечностей | Усиленное потоотделение, непереносимость жары |
| Лишний вес на фоне нормального питания | Снижение веса при нормальном питании |
| Снижение аппетита | Повышение аппетита |
| Тошнота, рвота, запоры, чрезмерное газообразование | Рвота, поносы или запоры |
| Повышение уровня холестерина | Нарушения ритма сердца |
| Нарушения менструального цикла | Светобоязнь, пучеглазие, чувство песка в глазах |
| Утомляемость, слабость, сонливость | Утомляемость и мышечная слабость |
| Эмоциональная подавленность | Дрожание рук |
| Сухость кожи, желтушность. | Истончение кожи |
| Отечность конечностей и лица | Нарушения сна |
| Заторможенность мышления и речи | Увеличение щитовидки |
| Снижение артериального давления | Повышение артериального давления |
| Головные боли | Обильные и частые мочеиспускания, сильная жажда |
| Хрипота, отечность гортани, затруднение дыхания и нарушения слуха | Снижение потенции у мужчин и нарушения менструального цикла у женщин |
| Прерывистый сон, бессонница, гипотермия | Беспокойств, чувство страха, повышенная возбудимость и раздражительность, повышение температуры тела |
Гипотиреоз у детей может вызывать необратимые нарушения. Если врожденный гипотиреоз не лечить до 2-х лет, развивается умственная отсталость, кретинизм, карликовость.
У взрослых гипотиреоз может провоцировать вторичные патологии – сахарный диабет, ожирение, гипертонию, болезни почек, сердца и сосудов. Гипертиреоз у взрослых сопутствует остеопорозу, умственным нарушениям, заболеваниям ЖКТ и сердечно-сосудистой системы.
Признаки нарушения работы щитовидной железы
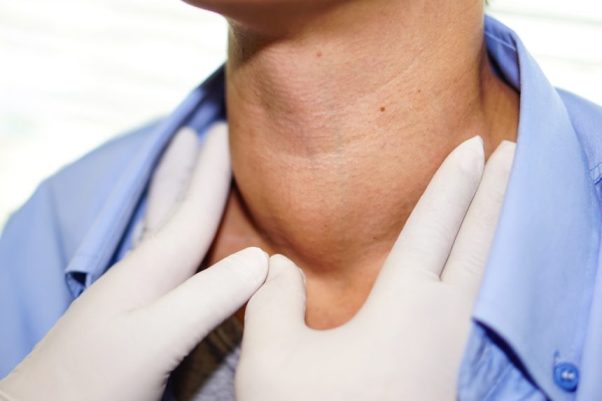
Чтобы заподозрить болезни щитовидной железы на ранних стадиях, рекомендуется ежемесячно проводить самоосмотр. Внешне щитовидки не должно быть видно. Даже незначительное увеличение – повод обратиться к врачу эндокринологу.
Бывает, что размер органа не меняется, но наблюдается резкий набор веса или похудение при обычном питании, плаксивость, увеличение глазных яблок, дрожание пальцев рук и потливость, ощущение кома в горле и затрудненное глотание. При перечисленных проблемах также обратитесь за консультацией к специалисту.