асимметрия органа в месте прикрепления плодного яйца
Прикрепление плодного яйца к матке
Содержание
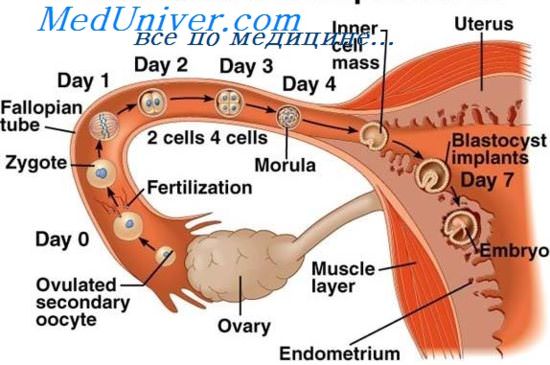
Прикрепление плодного яйца осуществляется после 4-5 дней после попадания сперматозоида в организм женщины. Еще сутки или двое нужны, чтобы оно закрепилось на своем месте. После этого начинается активная фаза роста гормона ХГЧ, который сможет безошибочно подтвердить или нет ваше интересное положение.
Симптомы прикрепления плодного яйца
Само внедрение возможно лишь в определенные дни цикла, это связано с процессом овуляции. Все эти данные обязательно берутся во внимании при планировании искусственного оплодотворения. Увидеть эмбрион еще не возможно, но, сдав анализ на рост гормона ХГЧ, вы сможете с точностью определить, беременны вы или нет. А уже через 1-2 недели тест покажет долгожданные для многих две полоски. Важно отметить, что никаких явных симптомов прикрепления плодного яйца к матке нет. Хотя некоторые женщины отмечают у себя покалывание внизу живота, ноющие боли, боли в пояснице, слабость, тяжесть в матке и т.д. Это все можно считать индивидуальными проявлениями, но никак не правилом. Ощутить это практически невозможно, с точки зрения медицины это никак не подтверждается. Так как процесс происходит на микроскопическом уровне и не сопровождается интенсивными проявлениями со стороны организма женщины. Достаточно редким симптомом прикрепления плодного яйца к матке являются небольшие выделения, которые зачастую вызывают беспокойство у врачей, так как могут свидетельствовать и о других заболеваниях и нуждаются в тщательном осмотре специалиста.
Прикрепление плодного яйца к матке
Выделения при прикреплении плодного яйца
Считается нормой возможные небольшие выделения при прикреплении плодного яйца к матке. Такое встречается не у всех женщин и является скорее исключением из правил, нежели точным признаком долгожданной беременности. Особое внимание нужно обратить на объем и цвет выделений. Если это действительно выделения связанные с процессом имплантации, то их количество должно составлять не более нескольких капель в течение одного дня, без всяких сгустков крови. Цвет выделений может быть красным, светло-желтым, коричневым или розовым. Чаще всего выделения наблюдаются на 7-8 день после попадания сперматозоида в матку. Но это данные достаточно субъективные и зависят от индивидуальных особенностей каждой женщины.
Если вы заметили, что выделений стало больше и они красного цвета, следует немедленно обратиться к врачу. Это могут быть признаки угрозы выкидыша или маточного кровотечения. В таком случае будет важна каждая минута, ведь от этого будет зависеть жизнь вашего малыша и вас самой. Кроме того такие выделения могут стать первыми признаками более серьезных заболеваний, к которым относятся онкологические заболевания, гормональные сбои, доброкачественные опухоли, отслоение или воспаление эндометрия, эрозии, цервициты и т.д. Только специалист после тщательного осмотра сможет поставить точный диагноз и назначить правильное лечение. Поэтому не забывайте регулярно посещать врача и сдавать соответствующие анализы.
Что влияет на успех имплантации
Еще планируя беременность, следует учитывать продолжительность приема гормональных препаратов и длительность использования внутриматочной спирали. Все эти факторы делают внутреннюю слизистую матки недостаточно чувствительной, в результате чего может развиться плацентация или шеечная беременность. Не забывайте также о вредных привычках. Откажитесь от употребления спиртных напитков и курения. Старайтесь больше проводить времени на свежем воздухе, в еде отдайте предпочтение нежирным сортам мяса и рыбы, свежим овощам и фруктам, которые богаты на витамины и минералы естественного происхождения. Избегайте контакта с вредными веществами, а также, если вы принимаете какие-то препараты, проконсультируйтесь с врачом об их побочных эффектах.
Прикрепление плодного яйца к полости матки – один из важнейших этапов в развитии эмбриона. От того, как будет происходить этот процесс, зависит дальнейшей развитие или неразвитее беременности. Поэтому важно прислушиваться к советам гинеколога и тогда через 9 месяцев у вас будет здоровый и крепкий малыш.
Самые важные и интересные новости о лечении бесплодия и ЭКО теперь и в нашем Telegram-канале @probirka_forum Присоединяйтесь!
Асимметрия органа в месте прикрепления плодного яйца
В связи с тщательной подготовкой эндометрия к восприятию и имплантации раннего эмбриона наблюдающаяся иногда имплантация эмбриона на необычных, менее подготовленных местах происходит довольно редко. Прикрепление и рост эмбриона в любом месте, кроме матки, называются эктопической беременностью. Установлено, что эктопическая беременность возникает примерно в одном случае из 300. Такое ненормальное место имплантации может наблюдаться в яичнике, брюшной полости или в трубах матки.
Весьма возможно, что эта цифра слишком велика, так как основана на наблюдениях в больницах, где частота указанных случаев должна быть выше, чем это имеет место вообще. Ирвинг склонен полагать, что частота эктопических беременностей встречается в одном случае из 500.
Яичниковая беременность. Наблюдается она исключительно редко и мы еще почти ничего не знаем о причинах ее возникновения. Возможно, что фолликул иногда прорывается без выхода яйцеклетки из яйценосного бугорка. Если это произойдет, то сперматозоиды могут проникнуть в фолликул через место его разрыва и оплодотворить укрепленную в яичнике яйцеклетку. Только в таком случае можно говорить об истинной яичниковой беременности.
Возможно также, что освободившаяся яйцеклетка «не сумеет» проникнуть в трубу и останется в брюшной полости, прилегая к яичнику. Если она будет там оплодотворена и образует активный трофобласт, то она, естественно, может прикрепиться к поверхности яичника точно так же, как и к любому другому органу.
Строго говоря, этот случай следует называть брюшной беременностью, при которой яичник оказался тем внутренним органом, который предоставил подходящую васкуляризованную поверхность.
Брюшная беременность. Брюшная беременность встречается несколько чаще, чем яичниковая, но также является большой редкостью. Первичная брюшная беременность образуется, по-видимому, тогда, когда яйцеклетка не захватывается маточными трубами и остается в брюшной полости. Она может быть оплодотворена сперматозоидами, проникшими через трубу, и имплантироваться на поверхностях внутренних органов или брыжейки.
Сообщалось даже об отдельных случаях брюшной беременности, при которых жизнеспособный плод был извлечен при помощи лапаротомии. В современных условиях, когда хирургическое вскрытие брюшной полости сопровождается минимальным риском, а неспособность поставить ранний диагноз и осуществить срочное оперативное вмешательство рассматриваются как непростительное явление, становится все менее вероятным увидеть какой-либо случай развившейся брюшной беременности.
Имплантация плодного яйца: ощущения, симптомы
Имплантация плодного яйца – это самое начало периода беременности. Он практически не ощутим будущей мамой, но, тем не менее, невероятно важен для развития ребенка. Его важность подтверждается тем, что если плодное яйцо не будет имплантировано – ребенка просто не получится.
В данной статье мы рассмотрим симптомы имплантации плодного яйца, его сроки и ощущения, которые может испытывать женщина. Многие ученые утверждают, что впервые женщина чувствует что-то уже после имплантации, тем не менее, выделения при имплантации плодного яйца могут сказать о многом.
Когда происходит имплантация плодного яйца: сроки
Имплантация плодного яйца – день, в который яйцеклетка прикрепляется в матке. Это, как правило, происходит спустя четверо суток после успешного секса. Сам период прикрепления занимает около 48 часов.
Именно в это время организм начинает вырабатывать гормон ХГЧ. Таким образом, уже через полторы недели вы сможете сделать тест и узнать о возможной беременности. И совсем не надо ждать мифических признаков имплантации плодного яйца.
Однако необходимо помнить, что наилучший результат даст анализ крови, который можно сдать в любом платном клиническом кабинете.
Симптомы имплантации плодного яйца
Да, многие врачи утверждают, что боли при имплантации плодного яйца просто невозможны и не могут тревожить ни одну из женщин, так как все это происходит на уровне клеток и размеры плодного яйца минимальны. Тем не менее, многие женщины утверждают, что чувствовали тянущие ощущения внизу живота, да и природа их совсем непонятна.
Что касается выделений при имплантации плодного яйца, то тут совсем другое дело. Это могут быть скудные (и только такие) выделения с небольшими примесями крови. В противном случае, причина появления таких симптомов может быть тревожной. Так, кровотечения и другие выделения в середине менструального цикла могут свидетельствовать не об имплантации плодного яйца, а об ухудшении физического состояния женщины.
Так что, если говорить про ощущения при имплантации плодного яйца, то можно утверждать, что этот момент проходит бесследно для большинства женщин. При этом стоит помнить, что имплантация плодного яйца, признаки которой слишком явные для женщины, скорее всего, говорят о том, что она прошла неудачно, и стоит показаться врачу.
Обзор процесса имплантации плодного яйца
Итак, что чувствует женщина, какие выделения при имплантации плодного яйца у нее могут быть, описано. Теперь можно перейти к «взгляду изнутри». А именно рассмотреть, как в это время ведет себя яйцеклетка.
Яйцеклетка начинает движение по направлению к матке. В это время она все еще продолжает делиться. Врачи в этот период называют ее уже не яйцеклеткой, а морулой. На этот момент она состоит из тридцати двух клеток и внешне чем-то напоминает малину.
Трое суток яйцеклетка двигалась в матку, а затем еще столько же она продолжает движение до места прикрепления. К моменту шестых суток морула становится бластоцистой. В этот момент в ней двести пятьдесят клеток и ее размеры уже полтора миллиметра. Она уже состоит из двух слоев – ворсистой поверхности (трофобласта) и самого зародыша (эмбриобласта). Температура при имплантации плодного яйца не должна превышать норму. Поэтому, если женщина планирует стать матерью, ей не рекомендуется принимать очень горячие ванны. Ворсинки помогают зародышу сливаться с организмом матери. А весь процесс занимает не менее сорока часов.
Впервые рассмотреть будущего малыша можно через три-четыре недели после имплантации плодного яйца. В это время он достигает размеров около сантиметра.
Асимметрия органа в месте прикрепления плодного яйца
а) Дифференциальная диагностика:
1. Распространенные диагнозы:
• Неразвивающаяся беременность в I триместре
• Внутриматочная структура, напоминающая плодное яйцо, связанная с ВМБ (имитирует МБ)
• Остатки ткани плаценты и/или плода в матке после родов, прерывания беременности или выкидыша
• Аномалии расположения плодного яйца
2. Менее распространенные диагнозы:
• Аномалии желточного мешка
• Хориальное выпячивание
• Трофобластическая болезнь:
о ППЗ
о Частичный пузырный занос (триплоидия)
о Инвазивный пузырный занос
о Хориокарцинома
3. Редкие, но важные диагнозы:
• Аномалии эмбриона или плода
б) Необходима яинформация:
1. Ключевые критерии для дифференциальной диагностики:
• Необходимо хорошо знать признаки ранних сроков беременности:
о Внутриматочная структура, напоминающая плодное яйцо:
— Классические признаки: признак плодного яйца в децидуальной оболочке и признак двойного децидуального кольца:
Признак плодного яйца в децидуальной оболочке: кистозная структура в эндометрии, расположенная эксцентрически по отношению к полости матки
Признак двойного децидуального кольца: скопление жидкости округлой формы, окруженное двумя гиперэхогенными кольцами
— Выявление округлого скопления жидкости в полости матки с большой статистической вероятностью свидетельствует о МБ
— При наличии у скопления жидкости заостренных краев вероятность жизнеспособной МБ меньше
о Признак двойного пузыря:
— Желточный мешок и амнион с обеих сторон эмбрионального диска
— Виден в течение короткого периода времени при беременности ранних сроков
• Основные этапы нормально развивающейся МБ:
о Эмбрион должен быть виден при ТВУЗИ при СДПЯ >25 мм
о У эмбриона длиной >7 мм должно определяться сердцебиение
2. Основные критерии для распространенных диагнозов:
3. Основные критерии для менее распространенных диагнозов:
• Аномалии желточного мешка:
о Сдавленный
о Обызвествленный (кальцинированный)
о Большой (>6 мм в диаметре)
• Хориальное выпячивание:
о Очаговое выпячивание поверхности хориона:
— Полагают, что оно представляет собой артериальное кровотечение, произошедшее на ранних сроках гестации
о Строгая взаимосвязь с частичным пузырным заносом
о Впервые описано в популяции пациенток с ЭКО, но также обнаруживается при зачатии естественным путем
о В раннем исследовании серии случаев частота выкидышей составляла 50%, но, по данным современных исследований, прогноз более оптимистичный, особенно при наличии живого эмбриона
• ППЗ:
о Симптомы: рвота, гипертензия, фактический размер эмбриона превышает размер, рассчитанный по ПДПМ, кровотечение из половых путей:
— Классическая картина «гроздей винограда» или «снежной бури» более типична для II триместра
— Полость матки расширена объемным образованием с множественными кистами
о В I триместре можно увидеть только неспецифически измененную ткань трофобласта
о Может сочетаться с текалютеиновыми кистами в яичниках
• Инвазивный пузырный занос:
о Сложное сосудистое объемное образование без видимого эмбриона
о Исчезновение границы между эндометрием и миометрием из-за инвазии в миометрий
• Хориокарцинома:
о Проявления при лучевой диагностике очень разнообразны:
— Инфильтрирующее гетерогенное объемное образование
— Небольшое или даже неопределяемое объемное образование с отдаленными метастазами
— Возможно сочетание с текалютеиновыми кистами яичников
4. Основные критерии для редких диагнозов:
• Аномалии эмбриона/плода:
о Определение аномалий плода в I триместре возможно:
— Увеличена толщина воротникового пространства
— Кистозная гигрома
— ЦНС: голопрозэнцефалия, гидроанэнцефалия, акрания/ экзэнцефалия
— Дефекты брюшной стенки: гастрошизис, омфалоцеле
— Отклонение оси сердца
— Дефекты развития конечностей
— Мегацистис
5. Другая необходимая информация:
• Важно отличать аномалии плодного яйца от патологического образования, прилежащего к нормальному плодному яйцу:
о РХГ:
— Форма полумесяца
— Имеет среднюю эхогенность при сравнении с хорионом и миометрием
— Может проявляться кровотечением из половых путей
о Ранняя гибель одного эмбриона из двойни:
— СДПЯ меньше, чем у нормального плодного яйца
— Плодное яйцо может быть неправильной формы
о Миома матки:
— Гиперэхогенное округлое объемное образование различных размеров, прилежащее к плодному яйцу
— Миома с дегенерацией может выглядеть как аномалия плодного яйца, однако она локализуется в миометрии
о Локальный гипертонус миометрия:
— Изменит форму или исчезнет в течение исследования
о Киста при аденомиозе:
— Диффузный аденомиоз может реагировать на гормоны беременности
— Выступающий кистозно-измененный участок локализуется в миометрии, а не в трофобласте
Видео УЗИ скрининг плода в 12 недель (первом триместре)
Редактор: Искандер Милевски. Дата обновления публикации: 15.9.2021
Время быть осторожной: критические периоды беременности на ранних сроках
Возможные осложнения беременности в первом триместре и критические периоды внутриутробного развития плода.

То, что будущая мама должна беречь себя, воспринимается как прописная истина. Но немногие знают, что во время беременности есть периоды, когда риск всевозможных неприятностей со здоровьем существенно увеличивается. Соблюдая в «критические моменты» повышенную осторожность, женщина сможет вовремя «подстраховаться» и избежать ненужных проблем.
Беременность длится 9 календарных или 10 акушерских месяцев* (ее средняя продолжительность составляет 280 дней от первого дня последней менструации до родов). За это время происходит сложнейший процесс превращения оплодотворенной яйцеклетки в зрелый плод, способный к самостоятельному существованию вне утробы матери. За 9 месяцев происходит бурное деление клеток, формирование органов и тканей плода, созревание функциональных систем, установление связи между ними, благодаря чему новорожденный сможет адаптироваться во внешней среде, жить самостоятельной, отдельной от материнского организма жизнью.
* 1 Акушерский месяц состоит из 4 недель.
Переоценить роль какого-либо периода внутриутробной жизни плода сложно. Но во время беременности есть несколько критических сроков, когда наиболее высок риск ее самопроизвольного прерывания (выкидыш или преждевременные роды), возникновение осложнений течения беременности, аномалий развития зародыша и плода. Именно об этих сроках и пойдет речь.
Различают следующие периоды развития плода во время беременности:
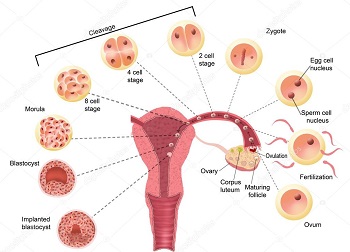
В норме за 12-14 дней до ожидаемой менструации происходит овуляция, то есть достигшая больших размеров яйцеклетка выходит из яичника, поступает в маточную трубу, где чаще всего и происходит оплодотворение. С этого момента наступает беременность. Оплодотворенная яйцеклетка продолжает свой путь по маточной трубе в течение 4 дней в сторону полости матки, чему способствуют:
Движение яйцеклетки по маточной трубе происходит под воздействием женских половых гормонов эстрогенов и прогестерона. Прогестерон — гормон беременности, который на ранних сроках беременности вырабатывается в яичнике (на месте лопнувшего фолликула образуется желтое тело, которое продуцирует в большом количестве этот гормон и способствует наступлению и поддержанию беременности). Если прогестерона вырабатывается недостаточно, яйцеклетка из маточной трубы попадет в полость матки с опозданием. При повышенной перистальтике маточной трубы оплодотворенная яйцеклетка попадет в полость матки раньше, чем она может внедриться в слизистую, вследствие чего яйцеклетка может погибнуть. Так как при этом беременность не состоится, задержки очередной менструации не будет, то беременность останется не диагностированной, нераспознанной.
Период продвижения оплодотворенной яйцеклетки по маточной трубе считается первым критическим периодом беременности (с 12-14 до 10-8 дней до начала очередной менструации). В результате нарушения сложных механизмов регуляции работы маточной трубы яйцеклетка после оплодотворения также может внедриться в стенку трубы (внематочная беременность).
Этот период также проходит еще до предполагаемой менструации, чаще всего тогда, когда женщина еще и не подозревает о своей беременности. Попадая в полость матки, зародыш уже состоит из 16-32 клеток, однако он не сразу внедряется в слизистую матки, а еще в течение двух дней находится в свободном состоянии. Эти два дня с момента попадания оплодотворенной яйцеклетки в полость матки до ее прикрепления к стенке матки составляют имплантационный период. Место внедрения зависит от ряда обстоятельств, однако чаще всего это передняя или задняя стенка матки.
Питание плодного яйца в этот период происходит за счет местного растворения слизистой стенки матки с помощью ферментов, выделяемых плодным яйцом. По истечении 2 суток плодное яйцо внедряется в слизистую матки, которая содержит в большом количестве ферменты, гликоген, жиры, микроэлементы, защитные антитела и другие биологически активные вещества, необходимые для дальнейшего роста зародыша.
Второй критический период беременности — имплантация, то есть прикрепление плодного яйца к стенке матки. Если имплантация не удается, то беременность завершается под маской менструации (фактически это не диагностированный выкидыш на очень маленьких сроках). Так как задержки менструации нет, то женщина даже не предполагает о наличии у нее беременности.
На процесс имплантации большое влияние оказывают гормональные факторы: концентрация таких гормонов, как прогестерон, эстрогены, пролактин (гормон гипофиза — железы, расположенной в головном мозге), глюкокортикоиды (гормоны надпочечников) и т.д.
Огромное значение имеет и подготовленность слизистой оболочки матки к имплантации, готовность ее принять плодное яйцо. После абортов, выскабливаний, длительного ношения внутриматочной спирали, инфекций, воспалительных процессов может нарушиться рецепторный (воспринимающий) аппарат эндометрия, то есть чувствительные к гормонам клетки, расположенные в слизистой оболочке матки, неправильно реагируют на гормоны, из-за чего слизистая матки недостаточно подготавливается к предстоящей беременности. Если плодное яйцо недостаточно активное, своевременно не выделяет нужное количество ферментов, разрушающих слизистую матки, то оно может внедриться в стенку матки в нижнем сегменте или в шейке матке, в результате чего возникает шеечная беременность или аномальная плацентация (плацента перекрывает выход из матки частично или полностью).
Наличие сращений (синехий) в полости матки после воспалительных процессов, выскабливаний, а также миомы матки тоже могут препятствовать нормальной имплантации.
Данный период продолжается с момента внедрения плодного яйца в слизистую оболочку матки до 10-12 недель беременности, когда полностью сформированы все органы и ткани плода, а также плацента (детское место — связующее звено между плодом и материнским организмом, с помощью которого происходят процессы питания, обмена веществ и дыхания плода в утробе матери). Это очень ответственный период внутриутробной жизни, т.к. в это время идет закладка всех органов и тканей плода. Уже на 7-й день после оплодотворения яйцеклетки организм матери получает сигнал о беременности благодаря гормону — хорионическому гонадотропину (ХГ), который выделяется плодным яйцом. ХГ, в свою очередь, поддерживает развитие желтого тела в яичнике. Желтое тело выделяет прогестерон и эстрогены в количестве, достаточном для поддержания беременности. На начальном этапе беременности, до формирования плаценты, желтое тело берет на себя функцию гормональной поддержки беременности, и если по тем или иным причинам желтое тело работает неполноценно, то могут возникнуть угроза выкидыша, выкидыш или неразвивающаяся беременность.
Весь период органогенеза и плацентации также является критическим периодом внутриутробной жизни плода, т.к. плод высокочувствителен к повреждающему влиянию окружающей среды, особенно в первые 3-6 недель органогенеза. Этот критический период развития беременности особенно важен, т.к. под влиянием неблагоприятных факторов окружающей среды эмбрион может погибнуть или у него могут возникнуть аномалии развития.
В эти периоды особенно опасно влияние на зародыш факторов окружающей среды, в числе которых:
Необходимо подчеркнуть, что в критические периоды вредные воздействия приводят к наиболее тяжелым последствиям — гибели зародыша или формированию грубых пороков развития.
По данным французских исследователей, если беременная женщина впервые в жизни столкнулась с цитомегаловирусом — возбудителем, вызывающим заболевание, которое у взрослых может протекать как банальное ОРЗ (острое респираторное заболевание) во время беременности (что видно по исследованию крови на иммуноглобулины к ЦМВ), особенно на ранних сроках, то в 1/3 случаев могут возникать пороки развития плода. Если же до беременности она уже была инфицирована, организм вовремя включает защитные механизмы борьбы с вирусом,) эта вероятность снижается до 1%. То же можно сказать и о вирусе простого герпеса.
Из химических соединений особенно неблагоприятно сказываются на состоянии зародыша свинец, ртуть, бензол, никотин, оксиды углеродов и другие вещества, которые могут вызвать пороки развития.
Некоторые лекарственные препараты особенно противопоказаны во время беременности (например, противоопухолевые антибиотики); если они принимались, то рекомендуется прерывание беременности на ранних сроках. При приеме некоторых лекарственных средств необходимы консультация генетика, тщательное наблюдение во время беременности за состоянием зародыша и плода (УЗИ, исследование крови на хорионический гонадотропин, альфа-фетопротеин, эстриол, которые позволяют заподозрить наличие пороков развития плода — анализ проводится в 16-20 недель беременности).
Женщин, работающих на химическом производстве, во время беременности необходимо перевести в другие, менее опасные цеха. Что касается влияния радиации, то, если она воздействует на женщину до имплантации зародыша (в предимплантационный период), в 2/3 случаев эмбрион погибает. В период органогенеза и плацентации часто возникают пороки развития или наступает внутриутробная гибель зародыша или плода.
В 7-8 недель беременности обычно начинается обратное развитие желтого тела в яичнике: образно говоря, яичники передают хориону (будущей плаценте) функцию гормональной поддержки беременности, и если хорион недостаточно развит, не активен, то возникает угроза прерывания беременности.
7-8 недель — это также критический период для развития беременности. Очень часто выкидыш, неразвивающаяся беременность или угроза выкидыша (кровянистые выделения из половых путей, боли внизу живота и поясницы) появляются именно на этом сроке. Если это произошло, женщине необходима госпитализация. В стационаре используют различные лекарственные препараты, которые помогут сохранить беременность, если это возможно.
Итак, как мы убедились, 1 триместр беременности почти полностью состоит из критических периодов, поэтому в это время особенно важно:
С 12 недель беременности начинается плодный период внутриутробной жизни плода, который длится до 40 недель. В это время плод уже полностью сформирован, однако физически незрел.
Сроки беременности 13, 20-24 и 28 недель являются критическими для пациенток с гиперандрогенией — повышенным содержанием мужских половых гормонов — из-за начала выработки гормонов плода. В эти сроки необходимо проверить уровень гормонов и скорректировать дозу препаратов, которые назначены для снижения количества мужских половых гормонов (дексаметлзон, метип-ред и т.д.). При этом доктор следит за состоянием шейки матки, так как повышение количества мужских половых гормонов может привести к ее преждевременному раскрытию.
В 13 недель беременности плод мужского пола начинает вырабатывать собственный тестостерон — мужской половой гормон, в 20-24 недели начинается выработка кортизола и мужских половых гормонов корой надпочечников плода, в результате чего у женщины с гиперандрогенией может быть очередной подъем мужских половых гормонов, что приведет к прерыванию беременности.
В 28 недель гипофиз плода начинает синтезировать гормон, стимулирующий работу надпочечников, — адренокортикотропный гормон, в результате чего усиливается выработка мужских половых гормонов, что также может привести к прерыванию беременности. При необходимости на этом сроке доктор скорректирует дозу лекарственных препаратов.
Итак, действие неблагоприятных факторов в критические периоды беременности может привести к самым неблагоприятным последствиям. Поэтому женщине в продолжение всего времени ожидания ребенка, а особенно в критические периоды, нужно избегать действия неблагоприятных факторов и при любых «неполадках» обращаться к врачу. Хочется посоветовать будущим мамам поберечь себя, тем более что беременность длится всего 9 месяцев, а от ее течения зависят здоровье и жизнь вашего малыша.
Что должно стать поводом для тревоги на ранних сроках беременности?
Если действие неблагоприятных факторов в критические сроки привело к угрозе прерывания беременности, женщины жалуются на боли внизу живота, в пояснице — тянущие или схваткообразные. Боли могут сопровождаться кровянистыми выделениями из половых путей. Такие симптомы нельзя оставлять без должного внимания, т.к. вслед за ними может возникнуть массивное кровотечение из-за неполного самопроизвольного выкидыша, при котором беременность нельзя будет спасти.
Очень важно при первых симптомах угрожающего выкидыша сразу обратиться к гинекологу, пройти необходимые исследования, включая осмотр на кресле, УЗИ, гормональные исследования крови на женские половые гормоны, мужские половые гормоны, гормоны щитовидной железы.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.