на какой неделе плодное яйцо становится эмбрионом
УЗИ-показатели на ранних сроках беременности
Ультразвуковое исследование стало неотъемлемой частью акушерства и трудно себе представить ведение беременности без этого важного метода обследования. Но с ростом популярности УЗИ появились проблемы: им начали злоупотреблять, и чем больше и чаще проводится УЗИ, тем больше теряется практическая ценность этого метода обследования. До сих пор страдает качественная подготовка УЗИ-технологов и УЗИ-врачей со специализацией в акушерстве, то есть заболеваниях и отклонениях развития плода (УЗИ-перинатологов). Таких специалистов не хватает во всем мире. Интерпретация результатов обследования нередко затруднена из-за различий референтных значений в разных лечебных учреждениях, а также в разных странах.
Не так давно в Канаде проводили исследование по оценке точности измерения толщины плаценты, и оказалось, что погрешность измерений разными врачами одного и того же лечебного учреждения составляла 1–3 см, а среди европейских врачей эти расхождения были еще больше. Человеческий фактор играет чрезвычайно важную роль в проведении обследования, но пока что повышение уровня квалификации медицинских кадров идет медленно и неэффективно.
Хотя большинство беременных женщин доверяет своим врачам, однако все чаще им приходится перепроверять результаты обследования и рациональность назначенного лечения. В странах постсоветского пространства многие УЗИ-специалисты вмешиваются в процесс ведения беременности, давая рекомендации и даже назначая лечение, что не практикуется в большинстве стран мира. Худший вариант — это когда заключение полностью противоречит показателям измерений размеров плода и других параметров беременности. Многие УЗИ-врачи практикуют создание диагноза «из ничего»: на фоне нормальных показателей в заключении ставятся вымышленные диагнозы каких-то нарушений. Ряд диагнозов вообще не признается в современном акушерстве, например «гипертонус матки». Поэтому, получив «страшное заключение» и негативный прогноз при отказе от лечения (обычно — множеством неэффективных препаратов-фуфломицинов), немало беременных погружаются в Сеть в поисках данных УЗИ-обследования, чтобы сравнить свои результаты с «интернетными». Наиболее частый вопрос, который звучит в таких случаях: «Насколько это опасно и смогу ли я доносить беременность?»
Работа УЗИ-специалистов сейчас упрощена тем, что многие показатели сравниваются с референтными значениями автоматически — через программы, заложенные в УЗИ-аппараты. Задача УЗИ-специалиста — правильно и точно провести измерения. Поскольку плод небольшой, особенно на ранних сроках беременности, процесс измерения разных частей плодного яйца и плода может быть затруднен. Маленькая погрешность всего в 1 мм может создать стрессовую ситуацию при интерпретации показателей и выборе тактики ведения беременности. К тому же не стоит забывать, что многие референтные значения были получены на основании данных небольших клинических исследований несколько десятилетий тому назад, на заре использования УЗИ в акушерстве. Поэтому сейчас проходит пересмотр показателей норм и отклонений с учетом физиологических изменений прогрессирующей беременности и растущего плода в зависимости от срока.
Тем не менее многие беременные женщины нуждаются в точной информации, которая поможет им оценить результаты УЗИ без помощи врача. Часто женщины спрашивают, какой вид УЗИ лучше проводить: трансвагинальный (ТВ) влагалищным датчиком или трансабдоминальный (ТА) датчиком для живота? Разницы в выборе датчика нет — все зависит от навыков врача и его умения проводить измерения правильно. С прогрессом беременности при необходимости используют комбинацию датчиков.
Еще одна ошибка врачей и беременных женщин постоянно наблюдается при вычислении срока беременности. Запомните: существует один вид срока беременности — акушерский, и он всегда выражается в неделях и днях, а не месяцах. Иногда, особенно в первые недели беременности, его называют менструальным сроком. Эмбрионального срока не существует! УЗИ-специалисты ошибаются, когда говорят женщинам, что срок определен по размерам эмбриона, а значит, он якобы отличается от срока менструального (по первому дню последних месячных при регулярных менструальных циклах в 26–30 дней). Любой УЗИ-аппарат вычисляет срок с поправкой на продолжительность месячных и размеры плодного яйца и эмбриона, и это всегда акушерский срок. Дата предполагаемых родов тоже вычисляется по акушерскому сроку беременности.
УЗИ в первом триместре проводится с целью:
Выделяют три фазы беременности, которые можно и нужно контролировать по УЗИ-картине этапов развития плодного яйца, эмбриона и плода.
Основные УЗИ-параметры нормальной беременности первого триместра
Беременность на ранних сроках подтверждается наличием трех важных структурных единиц:
Дополнительные признаки маточной беременности: обнаружение двойного децидуального мешка и симптом двойного пузырька (УЗИ-термины, которые можно не запоминать людям без медицинского образования, но на которые важно ориентироваться при проведении УЗИ на ранних сроках).
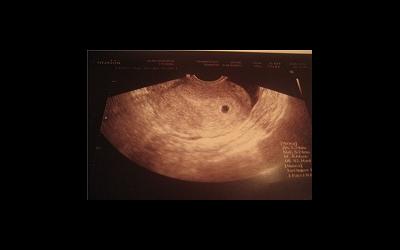
Плодное яйцо, или гестационный (плодный) мешок (ГМ)
Наличие плодного мешка — это первый УЗИ-признак беременности. До 5 недель беременности (с последнего дня менструации) увидеть наличие эмбриона в плодном яйце чаще всего не удается. По определению размеров плодного мешка срок беременности можно поставить с точностью до 1 недели (+/-1 неделя). При обнаружении эмбриона размеры плодного яйца для определения срока беременности уже практического значения не имеют.
В акушерстве используют два показателя для определения срока беременности по измерению размеров плодного яйца:
1) диаметр гестационного мешка — проводят только одно измерение;
2) средний диаметр гестационного мешка — определяют внутренний диаметр плодного яйца в трех измерениях и вычисляют средний показатель.
Плодное яйцо можно увидеть в:
Вычисление срока по размерам плодного яйца:
Менструальный срок беременности = Средний диаметр плодного яйца (мм) + 30 или 35 (если диаметр меньше 16 мм)
Например, средний диаметр 5 мм, срок беременности = 5 + 30 = 35 дней, или 5 недель.
Скорость нормального роста
Плодное яйцо растет в среднем на 2 мм каждые 2 дня с 4-й по 9-ю неделю беременности, но такие показатели для определения прогресса беременности обычно не используются, а применяются лишь для подтверждения диагноза ее регресса (замирания).
На что обращать внимание
Если при размерах плодного яйца 16–24 мм эмбрион обнаружить не удается, необходимо заподозрить замершую беременность или пустое плодное яйцо и повторить УЗИ через неделю.
Размеры плодного яйца больше 25 мм и отсутствие эмбриона говорят в пользу патологической беременности (замершей, пустого плодного яйца).
Если размеры плодного яйца уменьшаются при наличии живого эмбриона после 9 недель, можно заподозрить маловодие, хотя определение уровня околоплодных вод обычно проводится не раньше 18–20 недель.
Желточный мешок
До появления эмбриона с помощью УЗИ можно увидеть такую важную структуру плодного яйца, как желточный мешок. Желточный мешок является 100 %-ным подтверждением наличия маточной беременности. При внематочной беременности в полости матки можно обнаружить образование, чем-то напоминающее плодное яйцо, что является специфической реакцией эндометрия на беременность.
Желточный мешок находится между амнионом и хорионом (два образования плодного яйца, из которых формируются плодные оболочки и плацента) — в хорионическом пространстве.
В норме при среднем диаметре плодного яйца 5 мм размеры желточного мешка — до 6 мм (в среднем — 3–5 мм). Максимальные размеры желточного мешка наблюдаются в 10 недель и составляют 5–6 мм. При закладке и развитии органов эмбриона желточный мешок частично используется при формировании кишечника.
Амнион
Амнион — это оболочка (мембрана) внутри плодного яйца, в которой содержится плод. Рассмотреть плодную оболочку можно до 12 недель беременности при размерах плода 5–7 мм. Завершение формирования оболочек происходит к 12–16 неделям.
Копчико-теменной размер (КТР, CRL)
Копчико-теменной размер — это наибольшая длина эмбриона, но в измерении размеров эмбриона возможны существенные погрешности. На маленьком сроке, когда конечности видны плохо, увидеть копчик труднее. С помощью измерения этого размера эмбриона можно поставить более определенный срок беременности — с точностью до 4 дней.
С помощью УЗИ эмбрион размерами 1–2 мм можно увидеть при размерах плодного яйца 5–12 мм в 5–6 недель беременности. За сутки размеры эмбриона увеличиваются на 1 мм. Разница в 5 мм между размерами эмбриона и плодного яйца считается минимальной нормой для беременности.
Вычисление срока беременности
Сердцебиение эмбриона
Сердцебиение эмбриона/плода можно обнаружить в 6 недель беременности при размерах эмбриона больше 2 мм, что является достоверным признаком живой беременности. Однако у эмбрионов до 5 мм (ТВ УЗИ) и 9 мм (ТА УЗИ) сердцебиение можно не заметить, поэтому в таких случаях желательно провести повторное УЗИ через 3–5 дней.
До 6 недель беременности частота сердечных сокращений плода составляет 100–115 ударов в минуту. В течение 6–9-й недель частота увеличивается и достигает максимума в 8 недель — 144–159 ударов в минуту. Начиная с 9 недель частота медленно и незначительно понижается.
Замедление частоты сердечных ударов называется брадикардией. Однако она может быть и признаком замирания беременности.
Брадикардия ставится, если:
Воротниковая зона (воротниковое пространство, ВЗ, NT)
Воротниковая зона — это скопление лимфатической жидкости между кожей и мягкими тканями эмбриона позади шеи (в области воротника), толщина которой является прогностическим показателем хромосомных аномалий плода. Её измеряют в 11–14 недель (до 13 недель 6 дней) — это часть пренатального генетического скрининга первого триместра, который также включает определение биохимических маркеров в крови матери.
Поскольку размеры шейной складки зависят от размеров эмбриона, очень важно при измерении уложиться в рамки сроков беременности — тогда измерения будут не только точными, но и имеющими практическое значение. То есть это делают при КТР 45–84 мм (11–14 недель). Такие строгие рамки для проведения измерений связаны с особенностями анатомических изменений у развивающегося эмбриона, особенно лимфатической системы и обмена лимфатической жидкости.
Нормальные размеры ВЗ — до 3 мм. Патологическими считаются размеры 5 мм и больше в 16–18 недель, 6 мм и больше — в 19–24 недели.
В отличие от воротникового пространства, которое измеряется в первом триместре, толщину шейного валика измеряют во втором триместре. Шейный валик представляет собой расстояние между внешним краем затылочной кости и кожей шеи плода. Во многих случаях хромосомных аномалий, особенно сопровождающихся пороками развития сердечно-сосудистой системы, происходит нарушение обмена лимфы и она накапливается в области шейного валика. Измерения проводят в 16–20 недель (обычно — как часть анатомического УЗИ), и размеры больше 6 мм являются отклонением от нормы.
Носовая косточка
Наличие или отсутствие носовой косточки, а также ее длина признаны маркерами для трисомии 21 (синдрома Дауна). Длину измеряют в 11–14 недель — это часть пренатального генетического скрининга. Отсутствие косточки или ее длина меньше 2,5 мм могут быть признаками синдрома Дауна.
Существуют и другие УЗИ-признаки, которые применяются специалистами для уточнения нормального развития беременности или отклонений, в том числе замершей беременности, пустого плодного яйца и других.
Начиная со второго триместра (после 14–16 недель), все показатели измерений определенных частей плода, а также разные индексы, которые высчитывают на основании этих показателей, вносятся в графики, имеющие исходные перцентильные кривые (95%, 50%, 5%), которые были получены с помощью статистической обработки данных многочисленных измерений плодов в прошлом для определения нормальных показателей роста и развития данного плода. Создание индивидуальных графиков важных показателей УЗИ позволяет видеть развитие ребенка в динамике и оценивать его правильнее.
Беременным женщинам, у большинства которых нет медицинского образования, всегда важно знать, совпадает ли срок беременности по УЗИ с предполагаемым по менструации или дню зачатия (не обязательно с точностью до суток и часа), где размещено плодное яйцо, в том числе по отношению к стенкам матки (дно, задняя стенка, передняя стенка, внутренний зев), сколько имеется плодных яиц и эмбрионов, живая ли это беременность или произошло ее замирание.
Однако очень важно не сверять самостоятельно эти результаты с данными многочисленных сайтов, потому что отсутствие умения правильно интерпретировать эти данные приведет к ложным выводам и лишнему стрессу.
Запомните: здоровая беременность не нуждается во многочисленных УЗИ и частом мониторинге!
УЗИ как часть пренатального генетического скрининга — Др. Елена Березовская —
Плановые УЗИ беременных — Др. Елена Березовская —
Плодное яйцо и изменение его размеров
Если врач в ходе ультразвукового исследования сообщает женщине, что в полости матки видит плодное яйцо, тогда можно поздравить эту пациентку, ведь через девять месяцев она станет мамой.
Если плодное яйцо располагается в матке – следовательно, беременность является нормальной. Специалист сразу же определяет размер плодного яйца по срокам, его форму и месторасположение. Кроме того, он обратит особенное внимание, нет ли отслойки или других патологических состояний.
Как плодное яйцо выглядит?
Плодное яйцо представляет собой круглое или овальное тело, диаметр которого составляет несколько миллиметров. В ходе первого же УЗИ измеряется размер плодного яйца (4 мм – обычно такой диаметр яйца на первом УЗИ большинства женщин). Учитывая его размер, врач может определить срок беременности. Однако в некоторых ситуациях погрешность в выявлении составляет от одной до полутора недель. Поэтому специалист, пытаясь установить срок, должен также учитывать показатель копчико-теменного размера.
Уже на третьей-восьмой неделях беременности плодное яйцо напоминает образование в форме овала или шара. С пятой-шестой недель желточный мешок, обеспечивающий питание эмбриона и выполняющий кроветворную функцию на самых ранних стадиях развития зародыша, напоминает пузырек, находящийся внутри плодного яйца. На данной стадии плодное яйцо размеры в норме имеет от полутора до двух с половиной сантиметров. Рассмотреть эмбрион можно уже в это время. Он напоминает пятимиллиметровую полоску, расположенную поблизости от желточного мешка. В это время определить, где у плода какая часть и структура, пока невозможно, однако уже регистрируется сердцебиение. В это время сердце будущего малыша бьется с частотой от 150 до 230 ударов в минуту. Уже в это время у эмбриона начинает формироваться нервная трубка.
К концу седьмой недели плод приобретает характерную форму, напоминающую букву С. В этот период времени он успел открепиться от плодного яйца. На ультразвуковом исследовании уже можно различать головку, туловище, а также крохотные зачатки ножек и ручек. Кроме того, в плодном яйце уже просматривается вполне сформированная пуповина.
Плодное яйцо неправильной формы
Форма плодного яйца в норме является овальной или округлой. Если же оно выглядит приплюснутым с боков и напоминает фасолину, это может говорить о тонусе матки. Подобное состояние должен отслеживать врач. Если пациентку не беспокоит ничего, тогда деформация не имеет угрозы состоявшейся беременности. При повышенном тонусе матки доктора принимают определенные меры (прием лекарственных медикаментов, постельный режим), чтобы убрать гипертонус, а также вернуть плодному яйцу его нормальную правильную форму. Этого добиваются, расслабив мышцы матки женщины.
Однако, если плодное яйцо обладает неправильной формой, а у пациентки наблюдаются болевые ощущения, выделения или симптомы раскрытия шейки матки, то необходимо принимать срочные меры. В подобных случаях женщина определяется в стационар на дальнейшее сохранение беременности.
Отслойка плаценты на раннем сроке беременности
Отслойка плодного яйца представляет собой начинающийся аборт. В подобном случае отмечается преждевременное отторжение от стенок матки плодного яйца. Надо отметить, что при начинающемся самопроизвольном выкидыше очень большое значение уделяется вовремя оказанной помощи, поскольку, в большинстве ситуаций, беременность возможно сохранить. Очень важно делать все правильно и быстро. Сопровождают отслойку тянущие болевые ощущения в нижней части живота, боли в области поясницы, выделениями темно-красной, а иногда и коричневой, окраски. К причинам, которые вызывают отслойку плодного яйца, относятся дисфункция яичников, всевозможные заболевания пациентки (воспалительные процессы, опухоли, инфекционные недуги), недоразвитие половых органов женщины, сильный токсикоз, сильные физические нагрузки, постоянные стрессы. Однако наиболее явной причиной отслоения плодного яйца выступает нехватка прогестерона, который обычно называют гормоном беременности.
Когда у беременной женщины отмечаются признаки отслоения плодного яйца, ей (или родственникам) необходимо в срочном порядке вызвать скорую помощь, а также позвонить гинекологу-акушеру, чтоб сообщить ему о происшедшем. Пока не приехала бригада скорой помощи, женщине необходимо лечь, а также поднять кверху ноги. Можно также их упереть о стенку или расположить на спинке дивана.
Отслоение плодного яйца опасно тем, что может спровоцировать аборт или замершую беременность. Поэтому при минимальном подозрении на отслойку, необходимо обратиться за помощью к врачу.
Пустое плодное яйцо
Следует понимать, что на очень ранних сроках в плодном яйце зародыша не видно, и это является нормой. А вот примерно с пяти недель зародыш уже должен хорошо визуализироваться. В ситуации, если эмбрион не виден, через одну-две недели назначается повторное исследование. Когда и в этот раз эмбрион и сердцебиение отсутствуют, это говорит об анэмбрионии. В данном случае пациентке необходимо сделать чистку.
Причины того, что в плодном яйце отсутствует зародыш, в большинстве случаев лежат на генетическом уровне. Кроме того, анэмбрионию может вызвать прием определенных медицинских средств, которые строго запрещены в период беременности.
Когда женщине поставили диагноз «пустое плодное яйцо», подтвержденный на повторно проведенном ультразвуковом исследовании, то шансы на успешную беременность отсутствуют в этот раз. Пациентке проводятся необходимые манипуляции, назначается лечение, она отправляется на реабилитацию. Многие пациентки нуждаются не только в физической, но и в психологической реабилитации, чтобы справиться с ощущениями и эмоциями, которые возникли в результате утраты.
Следующую беременность рекомендуют планировать хотя бы через шесть месяцев.
На какой неделе плодное яйцо становится эмбрионом
На сегодняшний день Перинатальный центр остается одним из медицинских учреждений, не перепрофилированных для лечения пациентов с коронавирусной инфекцией.
В период сложившейся эпидемиологической обстановки хотим обратить внимание, что у нас одноместные палаты, а это значит:
— вы сможете проводить время со своим малышом только наедине;
— ежедневный осмотр врачами малыша и мамы проводится в индивидуальном порядке в палате;
— отсутствуют контакты с другими пациентами;
— запрещены посещения родственниками;
— питание по графику с разграничением по времени;
— уникальная современная вентиляционная система, в каждой палате установлен фильтр тонкой очистки (Hepa H13),что дает 99% очистку воздуха от вирусов, бактерий и токсичной пыли.
При входе всем пациентам проводят измерение температуры тела, в случае повышения температуры более 37˚С пациент в Перинатальный центр не допускается.
Данные меры исключают риск заражения коронавирусной инфекцией.
Уважаемые пациенты!
В соответствии с приказом Департамента здравоохранения и фармации Ярославской области от 23.11.2021 № 1383 в ГБУЗ ЯО «Областной перинатальный центр» возобновляется оказание плановой круглосуточной медицинской помощи по профилю ГИНЕКОЛОГИЯ в полном объеме с 26.11.2021.
Запись на консультацию по тел. (4852) 78-81-71, 78-82-71, 78-83-71.
АКТУАЛЬНЫЕ НОВОСТИ!
Уважаемые пациенты.
⚡⚡⚡ Информация для сопровождающих лиц
В связи с повышенным риском распространения COVID-19 нахождение лиц, сопровождающих пациентов амбулаторных отделений, в здании Перинатального центра не допускается. Вход в здание Перинатального центра разрешен только сопровождающим недееспособных пациентов и пациентов с ограниченными возможностями.
⚡⚡⚡ Информация для пациентов с бесплодием, нуждающихся в проведении ВРТ
В соответствие с приказом Минздрава РФ от 31.07.2020 №803н «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению», который вступил в силу 01.01.2021, наличие показаний к проведению программ ВРТ осуществляет лечащий врач. Он же оформляет направление на проведение лечение бесплодия методом ЭКО.
Для получения направления необходимо обратиться на консультацию к врачу-репродуктологу отделения охраны репродуктивного здоровья ГБУЗ ЯО «Областной перинатальный центр», который принимает решение о направлении на программу ЭКО. Запись по телефону регистратуры (4852) 78-81-96.
Развитие ребенка по неделям
Будущим мамам всегда любопытно, как идет развитие плода во время, когда его ждут с таким нетерпением. Поговорим и посмотрим на фото и картинки, как же растет и развивается плод по неделям.
Что же делает пузожитель целых 9 месяцев в животике у мамы? Что чувствует, видит и слышит?
Беременность: развитие плода по неделям
Начнем рассказ о развитии плода по неделям с самого начала — от момента оплодотворения. Плод возрастом до 8ми недель называют эмбрионом, это происходит до формирования всех систем органов.
Развитие эмбриона: 1-я неделя
Яйцеклетка оплодотворяется и начинает активно дробиться. Яйцеклетка направляется к матке, по пути освобождаясь от оболочки.
На 6—8й дни осуществляется имплантация яйца — внедрение в матку. Яйцо оседает на поверхность слизистой оболочки матки и используя хориальные ворсинки прикрепляется к слизистой матки.
Развитие эмбриона: 2–3 недели
Картинка развития эмбриона на 3-ей неделе.
Эмбрион активно развивается, начиная обосабливаться от оболочек. На данном этапе формируются зачатки мышечной, костной и нервной систем. Поэтому этот период беременности считают важным.
Развитие эмбриона: 4–7 недели
Развитие плода по неделям в картинках: неделя 4
Развитие плода по неделям фото: неделя 4
Фото эмбриона до 6й недели беременности.
Развитие плода по неделям фото: неделя 5
На 7й неделе определяются зачатки глаз, живот и грудь, а на ручках проявляются пальцы. У малыша уже появился орган чувств — вестибулярный аппарат. Длина эмбриона — до 12 мм.
Развитие плода: 8я неделя
Развитие плода по неделям фото: неделя 7-8
У плода определяется лицо, можно различить ротик, носик, ушные раковины. Головка у зародыша крупная и ее длина соотносится с длиной туловища; тельце плода сформировано. Уже существуют все значимые, но пока еще не полностью сформированные, элементы тела малыша. Нервная система, мышцы, скелет продолжают совершенствоваться.
Развитие плода на фото уже чувствительные ручки и ножки: неделя 8
У плода появилась кожная чувствительность в области ротика (подготовка к сосательному рефлексу), а позже в области личика и ладошек.
На данном сроке беременности уже заметны половые органы. Жаберные щели отмирают. Плод достигает 20 мм в длину.
Развитие плода: 9–10 недели
Развитие плода по неделям фото: неделя 9
Пальчики на руках и ногах уже с ноготками. Плод начинает шевелиться в животе у беременной, но мать пока не чувствует этого. Специальным стетоскопом можно услышать сердцебиение малыша. Мышцы продолжают развиваться.
Развитие плода по неделям фото: неделя 10
Вся поверхность тела плода чувствительна и малыш с удовольствием развивает тактильные ощущения, трогая свое собственное тельце, стенки плодного пузыря и пуповину. За этим очень любопытно наблюдать на УЗИ. Кстати малыш сперва отстраняется от датчика УЗИ (еще бы, ведь он холодный и непривычный!), а потом прикладывает ладошки и пяточки пытаясь потрогать датчик.
Удивительно, когда мама прикладывает руку к животу, малыш пытается освоить мир и старается прикоснуться своей ручкой «с обратной стороны».
Развитие плода: 11–14 недели
Развитие плода на фото ножки: неделя 11
У малыша сформированы руки, ноги и веки, а половые органы становятся различимы(вы можете узнать пол ребенка). Плод начинает глотать, и уж если ему что-то не по-вкусу, например, если в околоплодные воды (мама что-то съела) попало что-то горькое, то малыш станет морщиться и высовывать язык, делая меньше глотательных движений.
Кожица плода выглядит прозрачной.
Развитие плода: неделя 12
Фото плода 12 недель на 3d УЗИ
Развитие плода по неделям фото: неделя 14
Почки отвечают за производство мочи. Внутри костей образуется кровь. А на голове начинают расти волосики. Двигается уже более скоординировано.
Развитие плода: 15–18 недели
Развитие плода по неделям фото: неделя 15
Кожа розовеет, ушки и другие части тела, в том числе и лицо уже видны. Представьте, ребенок уже может открывать ротик и моргать, а также делать хватательные движения. Плод начинает активно толкаться в мамином животике. Пол плода возможно определить на УЗИ.
Развитие плода: 19–23 недели
Развитие плода по неделям фото: неделя 19
Развитие плода по неделям фото: неделя 20
Слуховые косточки костенеют и теперь способны проводить звуки, малыш слышит маму — биение сердца, дыхание, голос. Плод интенсивно прибавляет в весе, формируются жировые отложения. Вес плода достигает 650 г, а длина — 300 мм.
Легкие на данном этапе развития плода развиты настолько, что малыш в искусственных условиях палаты интенсивной терапии может выжить.
Развитие плода: 24–27 недели
Легкие продолжают развиваться. Теперь малыш уже засыпает и просыпается. На коже появляются пушковые волосики, кожа становится морщинистой и покрыта смазкой. Хрящи ушек и носика еще мягкие.
Развитие плода по неделям фото: неделя 27
Губы и ротик становятся чувствительней. Глазки развиваются, приоткрываются и могут воспринимать свет и жмурится от прямых солнечных лучей. У девочек большие половые губы пока не прикрывают малые, а у мальчиков яички пока не опустились в мошонку. Вес плода достигает 900–1200 г, а длина — 350 мм.
9 из 10 детей рожденных на данном сроке выживают.
Развитие плода: 28–32 недели
Теперь легкие приспособлены к тому, чтобы дышать обычным воздухом. Дыхание ритмичное и температура тела контролируются ЦНС. Малыш может плакать и отвечает на внешние звуки.
Ребенок открывает глазки бодрствуя и закрывает во время сна.
Кожа становится толще, более гладкой и розоватой. Начиная от данного срока плод будет активно прибавлять в весе и быстро расти. Почти все малыши преждевременно родившиеся на данном сроке жизнеспособны. Вес плода достигает 2500 г, а длина — 450 мм.
Развитие плода: 33–37 недели
Развитие плода по неделям фото: неделя 36
Плод реагирует на источник света. Прирастает тонус мышц и малыш может поворачивать и поднимать голову. На которой, волосики становятся шелковистыми. У ребенка развивается хватательный рефлекс. Легкие полностью развиты.
Развитие плода: 38–42 недели
Плод довольно развит, подготовлен к рождению и считается зрелым. У малыша отточены более 70-ти разных рефлекторных движений. За счет подкожной жировой клетчатки кожа малыша бледно-розовая. Головка покрыта волосиками до 3 см.
Развитие плода по неделям фото: неделя 40
Малыш отлично усвоил движения мамы, знает когда она спокойна, взволнована, расстроена и реагирует на это своими движениями. Плод за внутриутробный период привыкает к перемещениям в пространстве, поэтому малыши так любят когда их носят на руках или катают в коляске. Для младенца это совершенно естественное состояние, поэтому он успокоится и заснет, когда его покачают.
Ногти выступают за кончики пальчиков, хрящики ушек и носика упругие. У мальчиков яички опустились в мошонку, а у девочек большие половые губы прикрывают малые. Вес плода достигает 3200-3600 г, а длина — 480-520 мм.
После появления на свет малыш тоскует по прикосновениям к своему тельцу, ведь первое время он не может сам себя ощупывать — ручки и ножки не так уверенно слушаются ребенка как это было в околоплодных водах. Поэтому, чтобы ваш малыш не чувствовал себя одиноко, его желательно носить на руках, прижимать к себе поглаживая его тельце.